 Para Descargar PDF debe Abrir sesión.
Para Descargar PDF debe Abrir sesión.
Palabras clave: High flow nasal cannula, Respiration, Artificial, Respiratory Therapy, Oxygen, Oxygen Inhalation Therapy, bronchiolitis, high flow oxygen delivery system
Introducción
La terapia con oxígeno a través de cánula nasal de alto flujo actuaría mejorando el trabajo de la respiración y el confort de los pacientes con bronquiolitis aguda. Su uso se encuentra ampliamente difundido en distintas áreas de internación y cuidados críticos de pacientes pediátricos. Sin embargo, existe incertidumbre en la magnitud del efecto en desenlaces críticos e importantes en estos pacientes.
Objetivos
Evaluar la evidencia disponible acerca del uso de oxígeno administrado a través de cánulas de alto flujo, frente a oxígeno a bajo flujo para el tratamiento de la bronquiolitis aguda en menores de dos ańos.
Metodología
Realizamos una revisión sistemática y metanálisis siguiendo los estándares PRISMA para el reporte de la misma. La búsqueda fue realizada en bases de datos electrónicas por dos investigadores de forma independiente. La evidencia fue resumida utilizando la metodología GRADE.
Resultados
Se incluyeron seis ensayos clínicos aleatorizados y no aleatorizados, incluyendo 1867 individuos menores de 24 meses de edad con bronquiolitis aguda en servicios de emergencias, internación y cuidados intensivos pediátricos. La mortalidad no fue reportada en los estudios incluidos. El fracaso del tratamiento ocurrió en 108/933 en el grupo alto flujo y 233/934 en el grupo bajo flujo (riesgo relativo: 0,46; intervalo de confianza 95%: 0,35 a 0,62), lo que muestra 11,7% menos fracaso de tratamiento (intervalo de confianza 95%: entre 7,9% y 14,5% menos) en el grupo alto flujo con un número necesario a tratar de 7,5 (de 6 a 10) con moderada certeza en la evidencia.
Conclusión
La utilización de oxígeno humidificado y calentado con alto flujo en comparación con el oxígeno a bajo flujo probablemente se asocie con una disminución del fracaso de tratamiento en nińos menores de dos ańos con bronquiolitis aguda. Existe incertidumbre en el efecto sobre los días de internación y puntajes clínicos de progresión.
Ideas clave
|
La bronquiolitis es la infección más frecuente del tracto respiratorio inferior en los lactantes y representa una causa importante de hospitalización en este grupo de edad. Se estima que entre 11 y 12% de los lactantes se ven afectados en el primer año de vida, y entre 1 y 2% de ellos requieren hospitalización [1]. De los admitidos en salas de emergencia e internación, el 10% de los niños previamente sanos y 36% de aquellos con comorbilidades, requerirán internación en una unidad de cuidados intensivos pediátricos. Este grupo de niños presenta una mortalidad asociada del 1% [2],[3].
El tratamiento mediante la tradicional administración de oxigenoterapia a bajo flujo con máscara o cánula nasal presenta limitaciones derivadas de la aplicación de oxígeno seco y la imposibilidad de utilizar alto flujo [4],[5].
Cuando este enfoque terapéutico es ineficaz, se utilizan las estrategias de ventilación no invasiva, principalmente a través de la aplicación de la presión positiva continua en las vías respiratorias.
La aplicación de ventilación no invasiva presenta dificultades en los lactantes pequeños, especialmente en aquellos con peso inferior a siete kilogramos. Además de las limitantes técnicas relacionadas con la interface utilizada, los flujos generados y el equipamiento disponible, la aplicación de presión positiva continua en las vías respiratorias/ventilación no invasiva puede ser un desafío, requiere personal de enfermería y médico altamente capacitado, no siempre es tolerado por los pacientes y, por lo tanto, en el pasado se ha restringido a la unidad de cuidados intensivos [6],[7].
La terapia de oxígeno con cánula nasal de alto flujo humidificada calentada, proporciona gas calentado y humidificado con alto flujo con el objetivo de mejorar el trabajo respiratorio y el confort de los pacientes. El añadir calor y altos niveles de humidificación, permite emplear flujos elevados de aire y oxígeno, logrando concentraciones cercanas al 100%. Para ello se requiere de sistemas con mezcladores de oxígeno y flujímetros adecuados. Estos sistemas de oxigenación de alto flujo son cómodos, sencillos y tienen la ventaja de no interferir con la alimentación [8],[9].
En las salas de pediatría, la oxigenoterapia de alto flujo a través de una cánula nasal, se ha convertido en un nuevo método ampliamente difundido para proporcionar apoyo respiratorio para enfermedades respiratorias en lactantes y recién nacidos. Existen estudios clínicos en infantes con bronquiolitis aguda que muestran beneficios en algunos desenlaces subrogados (frecuencia respiratoria, días de internación, entre otros) [10].
Nos propusimos realizar una revisión sistemática para sintetizar la evidencia disponible acerca del uso de oxígeno a través de cánula nasal de alto flujo comparada con oxígeno a bajo flujo para el tratamiento de la bronquiolitis aguda de los niños menores de dos años.
Se conformó un equipo multidisciplinario libre de conflictos de interés, para realizar una revisión sistemática acerca del uso de cánulas de alto flujo frente al oxígeno administrado, a través de sistemas de bajo flujo para el tratamiento de la bronquiolitis aguda en la población de niños menores de dos años.
Este estudio se realizó siguiendo los lineamientos PRISMA (Prefered Reported Items in Systematic Reviews and Meta-analysis) para la realización y publicación de revisiones sistemáticas [11].
El protocolo fue publicado previamente en registro PROSPERO de revisiones sistemáticas (PROSPERO International Prospective Register of Systematic Review). Número de registro: CRD42020169993 [12].
Pregunta de investigación
¿Debería usarse cánula nasal de alto flujo humidificada calentada frente a la terapia convencional con oxígeno a bajo flujo para el tratamiento de la bronquiolitis aguda en niños menores de 2 años?
Pregunta PICO
P: pacientes menores de 24 meses con diagnóstico presuntivo de bronquiolitis aguda.
I: cánula nasal con oxígeno a alto flujo.
C: oxígeno a bajo flujo.
O: mortalidad, fracaso del tratamiento (definido como necesidad de ventilación no invasiva o intubación), puntaje de severidad, duración de la internación, eventos adversos relacionados con el tratamiento.
Fuentes de datos
Dos revisores en forma independiente realizaron una búsqueda sensible, en las siguientes bases de datos bibliográficas: PubMed, EMBASE, LILACS, Cochrane Library, Epistemonikos y Tripdatabase. Asimismo, se realizó una búsqueda de otras fuentes y repositorios de agencias de evaluación de tecnologías sanitarias y agencias nacionales e internacionales. Se realizó una matriz de evidencia a fin de identificar entre los estudios primarios que integraban las distintas revisiones sistemáticas seleccionadas inicialmente, trabajos que no hubieran surgido de otras estrategias de búsqueda. También se realizaron búsquedas adicionales de las referencias a través de Cross-Ref.
Este es el ejemplo de estrategia de búsqueda en Medline/PubMed, que incluyó los siguientes términos:
#1 MeSH descriptor Oxygen Inhalation Therapy explode all trees #2 intubation rates*
#3 (#1 AND #2) #4 ((high flow (nasal or prong or cannula)) or (nasal near oxygen)):ti,ab #5 (#3 OR #4).
No se realizó restricción por idioma. Además, con el fin de identificar literatura adicional, se buscaron en el motor de búsqueda Google Scholar y se contactó a expertos. Estas búsquedas se realizaron de acuerdo con el tipo de plataforma y se usaron en la búsqueda términos de lenguaje libre. Las búsquedas fueron llevadas a cabo hasta el 1 de julio de 2020.
En el Anexo 1, podrán obtenerse más detalles acerca de la búsqueda completa.
Selección de estudios
Se buscaron ensayos aleatorios controlados, estudios no aleatorios, prospectivos y analíticos que incluyan una rama control en niños menores de 24 meses de edad con diagnóstico presuntivo de bronquiolitis aguda, donde la intervención fuera cánula nasal con oxígeno a alto flujo, y el comparador alguna forma de administración de oxígeno a bajo flujo.
Se tomaron en cuenta los siguientes desenlaces en orden de relevancia clínica: muerte (crítico, 9), fracaso del tratamiento, definido como necesidad de asistencia ventilatoria mecánica o de ventilación no invasiva (asistencia ventilatoria mecánica o ventilación no invasiva) (crítico, 7), días de internación (importante, 6), puntajes de severidad (importante, 4), eventos adversos (no importante, 3).
Recolección de datos
Los estudios fueron seleccionados por dos revisores en forma independiente basados en los criterios de inclusión y exclusión. Las diferencias se definieron por acuerdo entre los mismos. Se revisaron, además, las referencias de las revisiones sistemáticas identificadas. Dos revisores extractaron en forma independiente la evidencia de los desenlaces seleccionados en planillas en formato electrónico diseñadas para tal fin.
Riesgo de sesgo
Se realizó la valoración del riesgo de sesgo a través de la herramienta de riesgo de sesgos sugerida por Cochrane (RoB-2) [13]. Dos operadores evaluaron independientemente el riesgo de sesgo de los ensayos (Anexo 2 y Figura 2). Para cada ensayo y desenlace, los revisores los calificaron en:
Dominios del riesgo de sesgo: sesgo que surge del proceso de asignación al azar; sesgo debido a desviaciones de la intervención prevista; sesgo debido los datos de resultado faltantes; sesgo en la medición del resultado; sesgo en la selección de los informes de resultados, incluidas las desviaciones del protocolo registrado; y sesgo que surge de la terminación anticipada en beneficio.
Las diferencias entre los operadores fueron definidas por un tercero en el caso que resultase necesario.
Medidas de efecto y análisis estadístico
Se realizó el análisis de los resultados utilizando riesgo relativo para desenlaces binarios y diferencia de medias para desenlaces continuos, junto con su intervalo de confianza 95%. Para el metanálisis se utilizó el modelo de efectos aleatorios de Mantel y Haenszel.
Para los cálculos meta-analíticos, riesgo de sesgo, sesgo de publicación y realización de gráficos de tipo semáforo, sumario, forest plot y funnel plot, se utilizó R (RStudio Version 1.3.1073 © 2009-2020 RStudio, PBC).
Certeza en la evidencia
El enfoque GRADE (Grading of Recommendations Assessment, Development and Evaluation) se utilizó para evaluar la certeza en el cuerpo de evidencia para cada comparación. Para la realización de las tablas de resumen de hallazgos se utilizó la herramienta GRADE, y se extrajo en planillas la información acerca de los estudios y desenlaces incluidos. Posteriormente, se realizó la síntesis de los estudios seleccionados y se realizó la construcción de los perfiles de evidencia con ayuda del portal [14],[15].
Calificamos la certeza para cada comparación y desenlace como alta, moderada, baja o muy baja, basándonos en los campos de evaluación de riesgo de sesgo, inconsistencia, evidencia indirecta, sesgo de publicación e imprecisión.
Los perfiles de evidencia GRADE están disponibles en la Tabla 2 y en el Anexo 2.
Análisis del poder de la muestra y tamaño óptimo de intervención
Para detectar el apropiado poder de la muestra se realizó el cálculo del tamaño óptimo de intervención, utilizando R (RStudio Version 1.3.1073 © 2009-2020 RStudio, PBC), asumiendo un efecto d (el tamaño del efecto general hipotético o plausible de una intervención en el estudio en comparación con el control) de SMD 0,15, un número k de estudios de 5, el número de pacientes en ramas intervención y control de 200 (n1 y n2) y un nivel α de 0,05 y moderada heterogeneidad, con un poder de 81,75%.
Análisis de subgrupo y sesgo de publicación
Se plantearon análisis de subgrupo de acuerdo con el riesgo de sesgo de los estudios incluidos (bajo versus alto riesgo de sesgo: RoB_BAJO versus RoB_ALTO). Se analizó la presencia de sesgo de publicación a través de la realización de un gráfico de tipo funnel plot y a través del estadístico de la prueba de Eggers [16].
Luego de la selección, seis de los estudios fueron incluidos en la síntesis cuantitativa y sus resultados meta-analizados (Figura 1).
Figura 1. Diagrama de flujo PRISMA.
Los participantes fueron en todos los casos menores de 24 meses, mientras que en dos estudios sólo incluyeron menores de 12 meses y en otro exclusivamente, menores de seis meses. El escenario clínico fue en todos los casos el ámbito de la internación, área de emergencias y cuidados críticos pediátricos. La intervención utilizada fue cánula nasal con oxígeno humidificado y calentado en alto flujo con un flujo de 1 a 2 litros por kilogramo por minuto, con un máximo en todos los casos de 20 litros. El comparador fue oxígeno a bajo flujo con cánula nasal o con máscara con oxígeno al 100%. Encontramos un resumen de los estudios incluidos en esta revisión [17],[18],[19],[20],[21],[22] en la Tabla 1.
Tabla 1. Resumen de estudios incluidos en la síntesis cuantitativa.
Los estudios excluidos y las razones de exclusión de los mismos [23],[24],[25],[26],[27],[28],[29] se encuentran descritos en el Anexo 2.
El riesgo de sesgo global de los estudios incluidos fue alto en cuatro de ellos, por problemas en el cegamiento de los participantes y el reporte de desenlaces incluidos, mientras que, en dos, Franklin y colaboradores 2018 [19] y Kepreotes y colaboradores 2017 [17], fue bajo (Figura 2).
Figura 2. Riesgo de sesgo de los estudios incluidos.
Desenlace muerte
La mayoría de los estudios incluidos en esta revisión no reportaron el desenlace muerte. Uno de ellos, Kepreotes y colaboradores 2017 [17], reportó que no existieron muertes durante el período de seguimiento.
Desenlace fracaso del tratamiento
Presentaron fracaso del tratamiento (necesidad de ventilación no invasiva, invasiva o intubación oro traqueal) 108/933 en el grupo de cánula nasal de alto flujo humidificada y 233/934 en el grupo bajo flujo (riesgo relativo: 0,46; intervalo de confianza: 95% 0,35 a 0,62). Esto significa en números absolutos 11,7% menos fracaso de tratamiento (intervalo de confianza: 95% entre 7,9% y 14,5% menos) en el grupo de cánula nasal de alto flujo humidificada (Tabla 2).
La certeza en la evidencia respecto a este desenlace fue moderada debido al alto riesgo de sesgo en los estudios incluidos (Figura 3 forest plot).
Figura 3. Forest plot de cánula con oxígeno a alto flujo versus oxígeno a bajo flujo
Desenlace días de internación
Los pacientes tratados con cánula nasal de alto flujo humidificada respecto a los tratados con bajo flujo tuvieron una diferencia de media en los días de internación de -0,55 (entre 1,92 días menos y 0,85 días más) (Figura 4).
La certeza en la evidencia en este desenlace fue muy baja debido a imprecisión (amplios intervalos de confianza que incluyen riesgos y beneficios), heterogeneidad (I2 elevado, superposición de los intervalos de confianza) y riesgo de sesgo de los estudios incluidos.
Figura 4. Forest plot de cánula con oxígeno a alto flujo versus oxígeno a bajo flujo
Desenlace puntajes de severidad
Los puntajes de severidad utilizados variaron ampliamente entre los estudios. Mientras que Hilliard y colaboradores [18] no reportaron cambios en los puntajes de severidad, Franklin y colaboradores [19], Ergul y colaboradores [21], y Milani y colaboradores [22] utilizaron parámetros clínicos como la frecuencia y el esfuerzo respiratorio y la capacidad para alimentarse, que fueron reportados luego como desenlaces individuales en respuesta al tratamiento.
Kepreotes y colaboradores [17] por su parte, valoraron inicialmente a los niños a través del puntaje Health Initial Severity Assessment of Bronchiolitis, que incluye también diferentes parámetros clínicos como la cianosis y la saturación de oxígeno, utilizando estos parámetros para valorar fracaso del tratamiento y tiempo hasta el fracaso del tratamiento.
Por último, Bueno Campaña y colaboradores [20] utilizaron el Respiratory Distress Assessment Instrument (o RDAI por sus siglas en inglés) en el cual se mide la presencia de sibilancias, crepitantes y retracción costal. Para medir la eficacia del tratamiento asignado se utilizó el cambio en este puntaje antes y después del tratamiento. En este estudio, no se encontraron diferencias entre las medias de ambos grupos (p = 0,24): diferencia de medias −1,22 (intervalo de confianza 95%: 2,99 a 0,55).
Desenlace eventos adversos relacionados con el tratamiento
Los estudios incluidos no reportaron eventos adversos relacionados con la intervención o el comparador.
Otros análisis
Para el desenlace fracaso del tratamiento, la heterogeneidad fue baja entre los estudios incluidos y la dirección y magnitud del efecto se mantuvieron luego del análisis de subgrupo entre bajo y alto riesgo de sesgo (Anexo).
En relación con el desenlace días de internación, la heterogeneidad entre los estudios fue alta I2 = 99% y se mantuvo luego del análisis de sensibilidad entre los estudios con alto y bajo riesgo de sesgo (Anexo2).
El análisis de sesgo de publicación muestra asimetría en los gráficos funnel plot (Anexo2, Figuras 3 y 4) y test de Eggers en el límite de la significancia estadística intercept: -1,31 (intervalo de confianza 95%: -2,27 a -0,45) p = 0,06. Sin embargo, el número de estudios es menor de 10, no siendo suficiente para sospechar o no sesgo de publicación.
Las estimaciones absolutas y relativas de efecto y la importancia de los desenlaces pueden observarse con detalle en la Tabla 2 de resumen de hallazgos.
Tabla 2. Resumen de hallazgos.
Este metanálisis fue realizado con altos estándares de calidad, siguiendo normativas destinadas a la realización y presentación de revisiones sistemáticas, junto a metanálisis PRISMA. Incluimos la mejor evidencia disponible a través de una exhaustiva revisión de la literatura y valoración del riesgo de sesgo dentro de los estudios incluidos y el sesgo de publicación entre los estudios. Asimismo, el resumen de la evidencia se realizó utilizando la metodología GRADE para determinar las estimaciones de efecto y el grado de certeza del cuerpo de la literatura incluida en la revisión.
La evidencia analizada, muestra que el uso de oxígeno a través de cánula de alto flujo humidificado y calentado, probablemente se asocie con una reducción absoluta del 11,7% en el fracaso del tratamiento en infantes con bronquiolitis aguda en menores de 24 meses, debiendo tratar 7,5 pacientes con la intervención para reducir un evento (número necesario a tratar 7,5; intervalo de confianza 95%: de 6 a 10).
En cuanto a los días de internación, existe incertidumbre en la magnitud del efecto de la cánula nasal de alto flujo humidificada respecto al tratamiento estándar, por lo que la terapia con oxígeno de alto flujo podría no estar asociada con cambio en los días de internación. Esto se encuentra sustentado en una baja certeza de la evidencia debido a la imprecisión y riesgo de sesgo de los estudios incluidos.
No pudimos evaluar apropiadamente la mortalidad dado que, en los estudios que se revisaron la misma se mantuvo por debajo del 1%. En las cohortes de seguimiento de pacientes con bronquiolitis aguda, la mortalidad no fue reportada, por lo tanto, no existe evidencia disponible del efecto del oxígeno de alto flujo sobre la muerte en el tratamiento de la bronquiolitis aguda en este grupo etario.
Por otro lado, los puntajes de severidad no fueron incluidos debido a que no pudieron ser valorados apropiadamente, dado que existe una gran imprecisión en el momento de utilización de estos, en los tipos de puntajes evaluados y en el reporte apropiado de los mismos.
No se reportaron eventos adversos relacionados con la intervención o el control.
La utilización de oxígeno humidificado y calentado con alto flujo en comparación con el oxígeno a bajo flujo, probablemente se asocia con una disminución del fracaso de tratamiento en niños menores de dos años con bronquiolitis aguda.
Existe incertidumbre en la magnitud del efecto en los días de internación y en los puntajes clínicos de progresión.
La evidencia disponible es insuficiente para valorar el efecto de la intervención en la mortalidad en la población evaluada.
Notas
Roles de contribución
FT: conceptualización, metodología, validación de datos, análisis formal, preparación y escritura, edición y supervisión. AI: conceptualización, metodología, análisis formal y supervisión. GV: conceptualización, metodología, validación de datos y edición. VS: metodología y supervisión. PH: análisis formal, preparación y escritura y edición. GC: preparación y escritura y edición.
Conflictos de intereses
Los autores completaron la declaración de conflictos de interés de ICMJE y declararon que no recibieron fondos por la realización de este artículo; no tienen relaciones financieras con organizaciones que puedan tener interés en el artículo publicado en los últimos tres años y no tienen otras relaciones o actividades que puedan influenciar en la publicación del artículo. Los formularios se pueden solicitar contactando al autor responsable o al Comité Editorial de la Revista.
Consideraciones éticas
El presente estudio no requirió evaluación de un comité de ética, dado que al tratarse de una revisión sistemática, utiliza fuentes secundarias de datos.
Financiamiento
Los autores declaran que no contaron con fuentes de financiamiento externas para la realización del presente estudio.
Anexo con material suplementario
El material suplementario, estrategia de búsqueda, tablas y gráficos no presentes en este manuscrito se encuentran disponibles en el siguiente enlace.
Agradecimientos
Agradecemos a Pablo Querejeta y Julio Tortosa por las contribuciones a la corrección de la versión final del manuscrito en español.
Registro del protocolo de estudio
PROSPERO, CRD42020169993.
De los editores
Este artículos fue enviado en español por los autores, idioma en que fue revisado por pares.

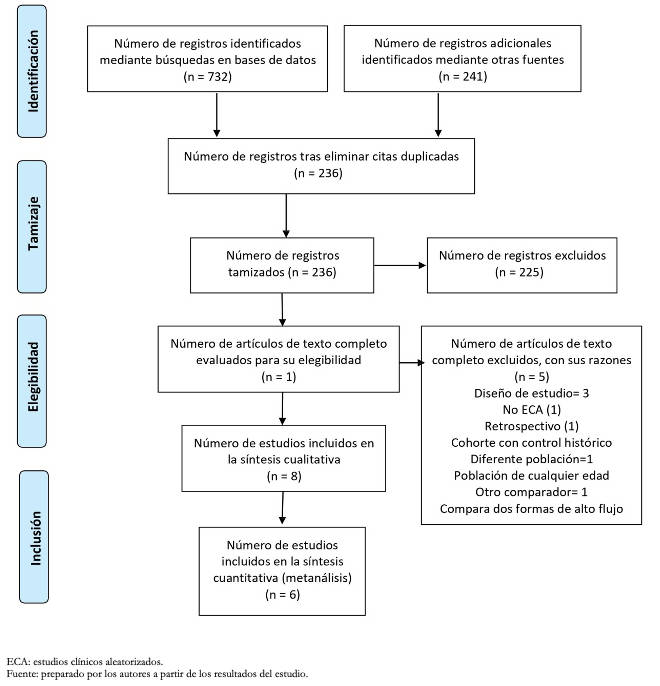 Figura 1. Diagrama de flujo PRISMA.
Figura 1. Diagrama de flujo PRISMA.

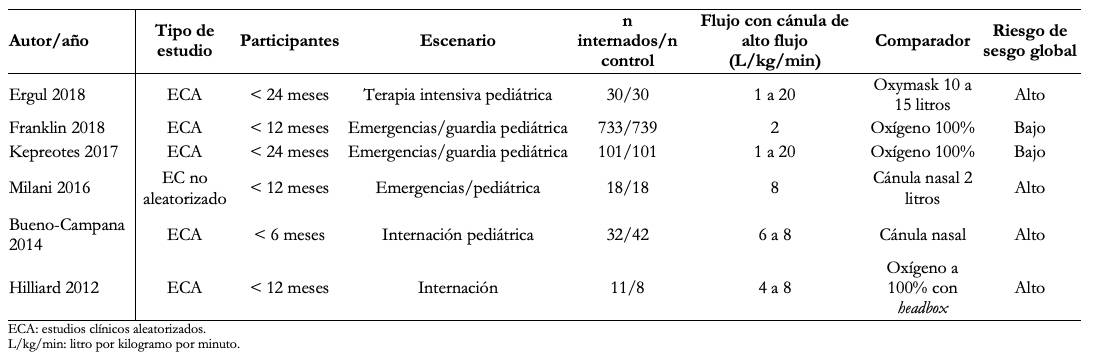 Tabla 1. Resumen de estudios incluidos en la síntesis cuantitativa.
Tabla 1. Resumen de estudios incluidos en la síntesis cuantitativa.

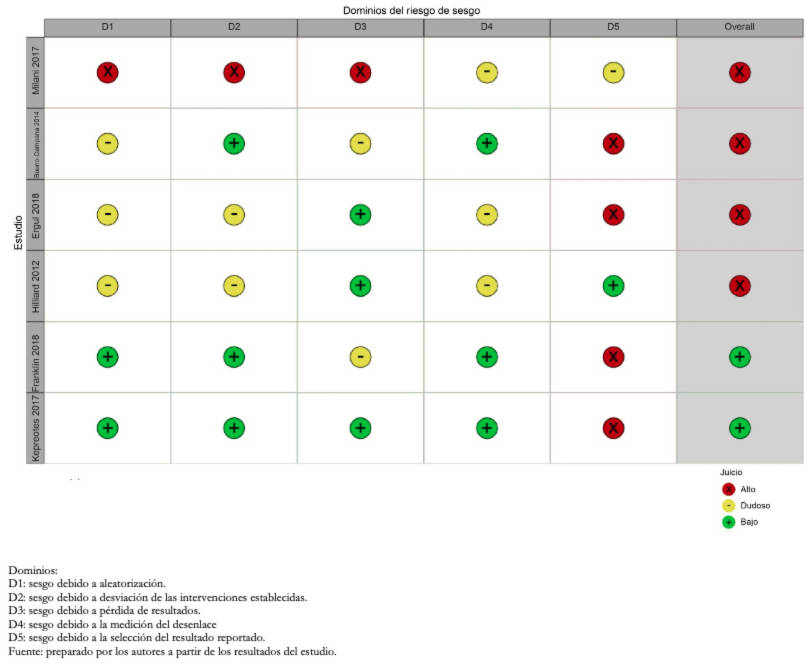 Figura 2. Riesgo de sesgo de los estudios incluidos.
Figura 2. Riesgo de sesgo de los estudios incluidos.

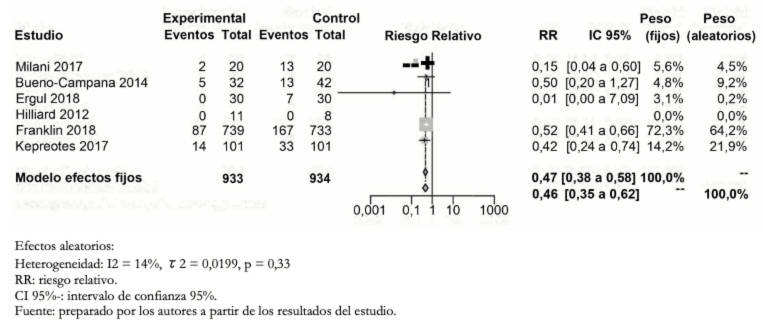 Figura 3. Forest plot de cánula con oxígeno a alto flujo versus oxígeno a bajo flujo
Figura 3. Forest plot de cánula con oxígeno a alto flujo versus oxígeno a bajo flujo

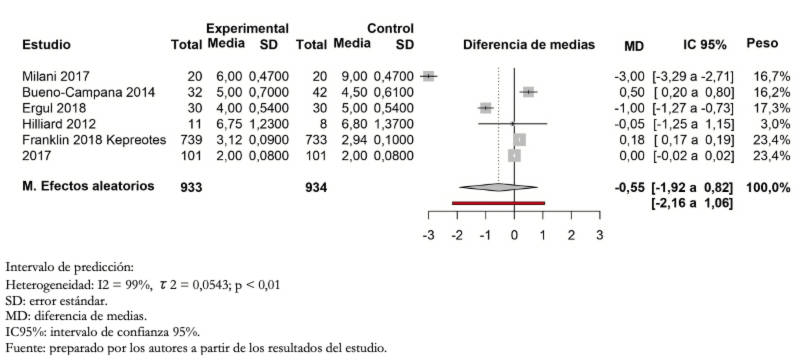 Figura 4. Forest plot de cánula con oxígeno a alto flujo versus oxígeno a bajo flujo
Figura 4. Forest plot de cánula con oxígeno a alto flujo versus oxígeno a bajo flujo

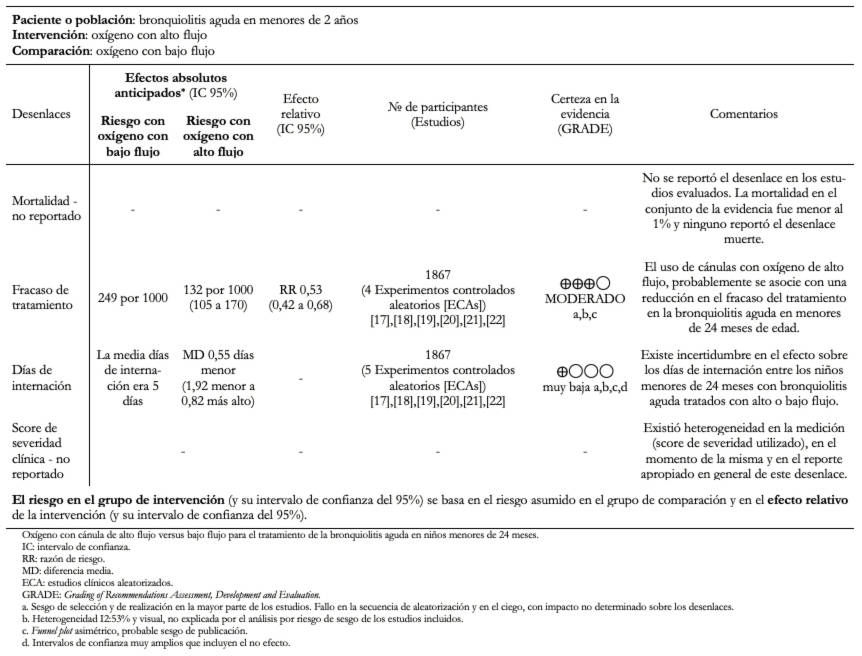 Tabla 2. Resumen de hallazgos.
Tabla 2. Resumen de hallazgos.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

Introduction
Oxygen therapy through a high-flow nasal cannula is thought to improve the work of breathing and the comfort of patients with acute bronchiolitis. It is widely used in hospital wards and critical care of pediatric patients. However, there is uncertainty on the magnitude of the effect on critical and important outcomes in these patients.
Objectives
The objective of this review is to evaluate the available evidence on the use of oxygen administered through high-flow cannula versus low-flow oxygen for the treatment of acute bronchiolitis in children under two years of age.
Methodology
We carried out a systematic review and a meta-analysis following the PRISMA standards for reporting. The search was carried out in electronic databases by two researchers independently. The evidence was summarized using the GRADE methodology.
Results
Six randomized and non-randomized clinical trials were included, including 1867 individuals younger than 24 months of age with acute bronchiolitis in pediatric emergency, hospitalization, and intensive care services. Mortality was not reported in the included studies. Treatment failure occurred in 108/933 in the high flow group and 233/934 in the low flow group (relative risk: 0.46; 95% confidence interval: 0.35 to 0.62), which shows 11.7% less treatment failure (95% confidence interval between 7.9% and 14.5% less) in the high flow group with a number needed to treat of 7.5 (95% confidence interval 6 to 10) with moderate certainty in the evidence.
Conclusion
The use of humidified and heated oxygen with high flow compared to oxygen at low flow is probably associated with decreased treatment failure in children younger than two years with acute bronchiolitis. There is uncertainty about the effect on hospitalization days and clinical progression.
 Autores:
Fernando Tortosa [1,2,3], Ariel Izcovich [4], Gabriela Carrasco[2], Gabriela Varone[3,5], Pedro Haluska[3], Verónica Sanguine[6]
Autores:
Fernando Tortosa [1,2,3], Ariel Izcovich [4], Gabriela Carrasco[2], Gabriela Varone[3,5], Pedro Haluska[3], Verónica Sanguine[6]

Citación: Tortosa F, Izcovich A, Carrasco G, Varone G, Haluska P, Sanguine V. High-flow oxygen nasal cannula for treating acute bronchiolitis in infants: A systematic review and meta-analysis. Medwave 2021;21(04):e8190 doi: 10.5867/medwave.2021.04.8190
Fecha de envío: 25/11/2020
Fecha de aceptación: 29/3/2021
Fecha de publicación: 12/5/2021
Origen: No solicitado.
Tipo de revisión: Revisión por pares externa, por tres árbitros a doble ciego.

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión
 Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
 García Figueruelo A, Urbano Villaescusa J, Botrán Prieto M, Solana García MJ, Mencía Bartolomé S, López-Herce Cid J. Use of high-flow nasal cannula for non-invasive ventilation in children. An Pediatr (Barc). septiembre de 2011;75(3):182-7. | CrossRef | PubMed |
García Figueruelo A, Urbano Villaescusa J, Botrán Prieto M, Solana García MJ, Mencía Bartolomé S, López-Herce Cid J. Use of high-flow nasal cannula for non-invasive ventilation in children. An Pediatr (Barc). septiembre de 2011;75(3):182-7. | CrossRef | PubMed | Hough JL, Pham TMT, Schibler A. Delivery of high flow nasal prong oxygen: the effect CPAP exposed. Pediatric Critical Care Medicine Conference: 6th World Congress on Pediatric Critical Care. 2011; Vol. 12 (3 Suppl 1):A7.
Hough JL, Pham TMT, Schibler A. Delivery of high flow nasal prong oxygen: the effect CPAP exposed. Pediatric Critical Care Medicine Conference: 6th World Congress on Pediatric Critical Care. 2011; Vol. 12 (3 Suppl 1):A7.  Mikalsen IB, Davis P, Řymar K. High flow nasal cannula in children: a literature review. Scand J Trauma Resusc Emerg Med. 2016 Jul 12;24:93. | CrossRef | PubMed |
Mikalsen IB, Davis P, Řymar K. High flow nasal cannula in children: a literature review. Scand J Trauma Resusc Emerg Med. 2016 Jul 12;24:93. | CrossRef | PubMed | Tejera J, Pujadas M, Alonso B, Pírez C. Aplicación de oxigenoterapia de alto flujo en nińos con bronquiolitis e insuficiencia respiratoria en piso de internación: Primera experiencia a nivel nacional. Archivos de Pediatría del Uruguay. 2013;84:28-33. [Internet] | Link |
Tejera J, Pujadas M, Alonso B, Pírez C. Aplicación de oxigenoterapia de alto flujo en nińos con bronquiolitis e insuficiencia respiratoria en piso de internación: Primera experiencia a nivel nacional. Archivos de Pediatría del Uruguay. 2013;84:28-33. [Internet] | Link | Unger S, Cunningham S. Effect of oxygen supplementation on length of stay for
infants hospitalized with acute viral bronchiolitis. Pediatrics. 2008
Mar;121(3):470-5. | CrossRef | PubMed |
Unger S, Cunningham S. Effect of oxygen supplementation on length of stay for
infants hospitalized with acute viral bronchiolitis. Pediatrics. 2008
Mar;121(3):470-5. | CrossRef | PubMed | Ońoro G, Pérez Suárez E, Iglesias Bouzas MI, Serrano A, Martínez De Azagra A, et al. Bronquiolitis grave. Cambios epidemiológicos
y de soporte respiratorio [Severe bronchiolitis. Changes in epidemiology and
respiratory support]. An Pediatr (Barc). 2011 Jun;74(6):371-6. | CrossRef | PubMed |
Ońoro G, Pérez Suárez E, Iglesias Bouzas MI, Serrano A, Martínez De Azagra A, et al. Bronquiolitis grave. Cambios epidemiológicos
y de soporte respiratorio [Severe bronchiolitis. Changes in epidemiology and
respiratory support]. An Pediatr (Barc). 2011 Jun;74(6):371-6. | CrossRef | PubMed | American Academy of Pediatrics Subcommittee on Diagnosis and Management of
Bronchiolitis. Diagnosis and management of bronchiolitis. Pediatrics. 2006
Oct;118(4):1774-93. | CrossRef | PubMed |
American Academy of Pediatrics Subcommittee on Diagnosis and Management of
Bronchiolitis. Diagnosis and management of bronchiolitis. Pediatrics. 2006
Oct;118(4):1774-93. | CrossRef | PubMed | Abboud PA, Roth PJ, Skiles CL, Stolfi A, Rowin ME. Predictors of failure in
infants with viral bronchiolitis treated with high-flow, high-humidity nasal
cannula therapy*. Pediatr Crit Care Med. 2012 Nov;13(6):e343-9. | CrossRef | PubMed |
Abboud PA, Roth PJ, Skiles CL, Stolfi A, Rowin ME. Predictors of failure in
infants with viral bronchiolitis treated with high-flow, high-humidity nasal
cannula therapy*. Pediatr Crit Care Med. 2012 Nov;13(6):e343-9. | CrossRef | PubMed | Moreel L, Proesmans M. High flow nasal cannula as respiratory support in
treating infant bronchiolitis: a systematic review. Eur J Pediatr. 2020
May;179(5):711-718. | CrossRef | PubMed |
Moreel L, Proesmans M. High flow nasal cannula as respiratory support in
treating infant bronchiolitis: a systematic review. Eur J Pediatr. 2020
May;179(5):711-718. | CrossRef | PubMed | González Martínez F, González Sánchez MI, Rodríguez Fernández R. Impacto
clínico de la implantación de la ventilación por alto flujo de oxígeno en el
tratamiento de la bronquiolitis en una planta de hospitalización pediátrica
[Clinical impact of introducing ventilation with high flow oxygen in the
treatment of bronchiolitis in a paediatric ward]. An Pediatr (Barc). 2013
Apr;78(4):210-5. | CrossRef | PubMed |
González Martínez F, González Sánchez MI, Rodríguez Fernández R. Impacto
clínico de la implantación de la ventilación por alto flujo de oxígeno en el
tratamiento de la bronquiolitis en una planta de hospitalización pediátrica
[Clinical impact of introducing ventilation with high flow oxygen in the
treatment of bronchiolitis in a paediatric ward]. An Pediatr (Barc). 2013
Apr;78(4):210-5. | CrossRef | PubMed | Liberati A, Altman DG, Tetzlaff J, Mulrow C, Gřtzsche PC, Ioannidis JP, et al. The PRISMA statement for reporting
systematic reviews and meta-analyses of studies that evaluate healthcare
interventions: explanation and elaboration. BMJ. 2009 Jul 21;339:b2700. | CrossRef | PubMed |
Liberati A, Altman DG, Tetzlaff J, Mulrow C, Gřtzsche PC, Ioannidis JP, et al. The PRISMA statement for reporting
systematic reviews and meta-analyses of studies that evaluate healthcare
interventions: explanation and elaboration. BMJ. 2009 Jul 21;339:b2700. | CrossRef | PubMed | Tortosa F, Varone G, Izcovich, A. Fernando Tortosa, Gabriela Varone, Ariel Izcovich. High flow oxygen nasal cannula versus low flow oxygen for the treatment of acute bronchiolitis in infants. PROSPERO 2020 CRD42020169993. [Internet] | Link |
Tortosa F, Varone G, Izcovich, A. Fernando Tortosa, Gabriela Varone, Ariel Izcovich. High flow oxygen nasal cannula versus low flow oxygen for the treatment of acute bronchiolitis in infants. PROSPERO 2020 CRD42020169993. [Internet] | Link | Sterne JAC, Savović J, Page MJ, Elbers RG, Blencowe NS, Boutron I, et al. RoB 2: a revised tool for assessing risk of bias in randomised trials. BMJ. 2019 Aug 28;366:l4898. | CrossRef | PubMed |
Sterne JAC, Savović J, Page MJ, Elbers RG, Blencowe NS, Boutron I, et al. RoB 2: a revised tool for assessing risk of bias in randomised trials. BMJ. 2019 Aug 28;366:l4898. | CrossRef | PubMed | Guyatt GH, Oxman AD, Vist GE, Kunz R, Falck-Ytter Y, Alonso-Coello P, et al. GRADE: an emerging consensus on rating quality of evidence and strength of recommendations. BMJ. 2008 Apr 26;336(7650):924-6. | CrossRef | PubMed |
Guyatt GH, Oxman AD, Vist GE, Kunz R, Falck-Ytter Y, Alonso-Coello P, et al. GRADE: an emerging consensus on rating quality of evidence and strength of recommendations. BMJ. 2008 Apr 26;336(7650):924-6. | CrossRef | PubMed | Dickersin K. Publication Bias: Recognizing the Problem, Understanding Its Origins and Scope, and Preventing Harm. En: Publication Bias in Meta‐Analysis. John Wiley & Sons, Ltd; 2005. p. 9-33. [Internet] | Link |
Dickersin K. Publication Bias: Recognizing the Problem, Understanding Its Origins and Scope, and Preventing Harm. En: Publication Bias in Meta‐Analysis. John Wiley & Sons, Ltd; 2005. p. 9-33. [Internet] | Link | Atkins D, Briss PA, Eccles M, Flottorp S, Guyatt GH, et al. Systems
for grading the quality of evidence and the strength of recommendations II:
pilot study of a new system. BMC Health Serv Res. 2005 Mar 23;5(1):25. | CrossRef | PubMed |
Atkins D, Briss PA, Eccles M, Flottorp S, Guyatt GH, et al. Systems
for grading the quality of evidence and the strength of recommendations II:
pilot study of a new system. BMC Health Serv Res. 2005 Mar 23;5(1):25. | CrossRef | PubMed | Kepreotes E, Whitehead B, Attia J, Oldmeadow C, Collison A, Searles A, et al. High-flow warm humidified oxygen versus
standard low-flow nasal cannula oxygen for moderate bronchiolitis (HFWHO RCT):
an open, phase 4, randomised controlled trial. Lancet. 2017 Mar
4;389(10072):930-939. | CrossRef | PubMed |
Kepreotes E, Whitehead B, Attia J, Oldmeadow C, Collison A, Searles A, et al. High-flow warm humidified oxygen versus
standard low-flow nasal cannula oxygen for moderate bronchiolitis (HFWHO RCT):
an open, phase 4, randomised controlled trial. Lancet. 2017 Mar
4;389(10072):930-939. | CrossRef | PubMed | Hilliard TN, Archer N, Laura H, Heraghty J, Cottis H, Mills K, et al. Pilot study of vapotherm oxygen delivery in moderately severe bronchiolitis.
Arch Dis Child. 2012 Feb;97(2):182-3. | CrossRef | PubMed |
Hilliard TN, Archer N, Laura H, Heraghty J, Cottis H, Mills K, et al. Pilot study of vapotherm oxygen delivery in moderately severe bronchiolitis.
Arch Dis Child. 2012 Feb;97(2):182-3. | CrossRef | PubMed | Franklin D, Babl FE, Schlapbach LJ, Oakley E, Craig S, Neutze J, et al. A Randomized Trial of
High-Flow Oxygen Therapy in Infants with Bronchiolitis. N Engl J Med. 2018 Mar
22;378(12):1121-1131. | CrossRef | PubMed |
Franklin D, Babl FE, Schlapbach LJ, Oakley E, Craig S, Neutze J, et al. A Randomized Trial of
High-Flow Oxygen Therapy in Infants with Bronchiolitis. N Engl J Med. 2018 Mar
22;378(12):1121-1131. | CrossRef | PubMed | Bueno Campańa M, Olivares Ortiz J, Notario Muńoz C, Rupérez Lucas M,
Fernández Rincón A, Patińo Hernández O, et al. High flow therapy versus
hypertonic saline in bronchiolitis: randomised controlled trial. Arch Dis Child.
2014 Jun;99(6):511-5. | CrossRef | PubMed |
Bueno Campańa M, Olivares Ortiz J, Notario Muńoz C, Rupérez Lucas M,
Fernández Rincón A, Patińo Hernández O, et al. High flow therapy versus
hypertonic saline in bronchiolitis: randomised controlled trial. Arch Dis Child.
2014 Jun;99(6):511-5. | CrossRef | PubMed | Ergul AB, Calıskan E, Samsa H, Gokcek I, Kaya A, Zararsiz GE, et al. Using
a high-flow nasal cannula provides superior results to OxyMask delivery in
moderate to severe bronchiolitis: a randomized controlled study. Eur J Pediatr.
2018 Aug;177(8):1299-1307. | CrossRef | PubMed |
Ergul AB, Calıskan E, Samsa H, Gokcek I, Kaya A, Zararsiz GE, et al. Using
a high-flow nasal cannula provides superior results to OxyMask delivery in
moderate to severe bronchiolitis: a randomized controlled study. Eur J Pediatr.
2018 Aug;177(8):1299-1307. | CrossRef | PubMed | Milani GP, Plebani AM, Arturi E, Brusa D, Esposito S, Dell'Era L, et al. Using a high-flow nasal cannula provided
superior results to low-flow oxygen delivery in moderate to severe
bronchiolitis. Acta Paediatr. 2016 Aug;105(8):e368-72. | CrossRef | PubMed |
Milani GP, Plebani AM, Arturi E, Brusa D, Esposito S, Dell'Era L, et al. Using a high-flow nasal cannula provided
superior results to low-flow oxygen delivery in moderate to severe
bronchiolitis. Acta Paediatr. 2016 Aug;105(8):e368-72. | CrossRef | PubMed | Mayfield S, Bogossian F, O'Malley L, Schibler A. High-flow nasal cannula
oxygen therapy for infants with bronchiolitis: pilot study. J Paediatr Child
Health. 2014 May;50(5):373-8. | CrossRef | PubMed |
Mayfield S, Bogossian F, O'Malley L, Schibler A. High-flow nasal cannula
oxygen therapy for infants with bronchiolitis: pilot study. J Paediatr Child
Health. 2014 May;50(5):373-8. | CrossRef | PubMed | Maitland K, Kiguli S, Opoka RO, Olupot-Olupot P, Engoru C, Njuguna P, et al. Children's Oxygen Administration Strategies Trial (COAST): A
randomised controlled trial of high flow versus oxygen versus control in African
children with severe pneumonia. Wellcome Open Res. 2018 Jan 9;2:100. | CrossRef | PubMed |
Maitland K, Kiguli S, Opoka RO, Olupot-Olupot P, Engoru C, Njuguna P, et al. Children's Oxygen Administration Strategies Trial (COAST): A
randomised controlled trial of high flow versus oxygen versus control in African
children with severe pneumonia. Wellcome Open Res. 2018 Jan 9;2:100. | CrossRef | PubMed | Franklin D, Shellshear D, Babl FE, Schlapbach LJ, Oakley E, Borland ML, et al. Multicentre, randomised trial to investigate early nasal high-flow
therapy in paediatric acute hypoxaemic respiratory failure: a protocol for a
randomised controlled trial-a Paediatric Acute respiratory Intervention Study
(PARIS 2). BMJ Open. 2019 Dec 18;9(12):e030516. | CrossRef | PubMed |
Franklin D, Shellshear D, Babl FE, Schlapbach LJ, Oakley E, Borland ML, et al. Multicentre, randomised trial to investigate early nasal high-flow
therapy in paediatric acute hypoxaemic respiratory failure: a protocol for a
randomised controlled trial-a Paediatric Acute respiratory Intervention Study
(PARIS 2). BMJ Open. 2019 Dec 18;9(12):e030516. | CrossRef | PubMed | Daverio M, Da Dalt L, Panozzo M, Frigo AC, Bressan S. A two-tiered high-flow
nasal cannula approach to bronchiolitis was associated with low admission rate
to intensive care and no adverse outcomes. Acta Paediatr. 2019
Nov;108(11):2056-2062. | CrossRef | PubMed |
Daverio M, Da Dalt L, Panozzo M, Frigo AC, Bressan S. A two-tiered high-flow
nasal cannula approach to bronchiolitis was associated with low admission rate
to intensive care and no adverse outcomes. Acta Paediatr. 2019
Nov;108(11):2056-2062. | CrossRef | PubMed | Bressan S, Balzani M, Krauss B, Pettenazzo A, Zanconato S, Baraldi E. High-
flow nasal cannula oxygen for bronchiolitis in a pediatric ward: a pilot study.
Eur J Pediatr. 2013 Dec;172(12):1649-56. | CrossRef | PubMed |
Bressan S, Balzani M, Krauss B, Pettenazzo A, Zanconato S, Baraldi E. High-
flow nasal cannula oxygen for bronchiolitis in a pediatric ward: a pilot study.
Eur J Pediatr. 2013 Dec;172(12):1649-56. | CrossRef | PubMed | Monteverde E, Fernández A, Ferrero F, Barbaro C, De Lillo L, Lavitola M, et al. High-flow nasal cannula oxygen therapy in infants
with acute lower respiratory tract infection. An experience in hospitals of the
City of Buenos Aires. Arch Argent Pediatr. 2019 Oct 1;117(5):286-293. | CrossRef | PubMed |
Monteverde E, Fernández A, Ferrero F, Barbaro C, De Lillo L, Lavitola M, et al. High-flow nasal cannula oxygen therapy in infants
with acute lower respiratory tract infection. An experience in hospitals of the
City of Buenos Aires. Arch Argent Pediatr. 2019 Oct 1;117(5):286-293. | CrossRef | PubMed | Milési C, Essouri S, Pouyau R, Liet JM, Afanetti M, Portefaix A, et al. High flow nasal cannula (HFNC) versus nasal
continuous positive airway pressure (nCPAP) for the initial respiratory
management of acute viral bronchiolitis in young infants: a multicenter
randomized controlled trial (TRAMONTANE study). Intensive Care Med. 2017
Feb;43(2):209-216. | CrossRef | PubMed |
Milési C, Essouri S, Pouyau R, Liet JM, Afanetti M, Portefaix A, et al. High flow nasal cannula (HFNC) versus nasal
continuous positive airway pressure (nCPAP) for the initial respiratory
management of acute viral bronchiolitis in young infants: a multicenter
randomized controlled trial (TRAMONTANE study). Intensive Care Med. 2017
Feb;43(2):209-216. | CrossRef | PubMed |