 Para Descargar PDF debe Abrir sesión.
Para Descargar PDF debe Abrir sesión.
Abreviaturas:
GPC: Guía de Práctica Clínica
MBE: Medicina Basada en Evidencia
El artículo seńala en gestión clínica se ha establecido la importancia de la normalización de las prácticas clínicas, la que ayuda a resolver los problemas de variabilidad mediante la elaboración de documentos basados en la evidencia científica disponible. Afirma que en la cultura sanitaria se ha ido reconociendo progresivamente la importancia de la normalización de las prácticas clínicas. En este artículo se establece la diferencia conceptual entre guía de práctica clínica, protocolo y algoritmo. También se definen las vías clínicas y las guías clínicas. De las guías clínicas se describe la estructura y sus fases. Al finalizar este artículo, se clarifican las limitaciones y se sugieren recomendaciones de uso de las guías clínicas.
Desarrollo e implantación de acuerdo a la MBE
Lo ideal es que las guías se elaboren con el método de la MBE. Pero como eso exige gran consumo de recursos, tiempo y significa cierto grado de complejidad, otra opción posible es la adaptación local de guías ya elaboradas con el método de MBE y validadas. Este proceso tiene aceptación general y sirve para mejorar el sentido de pertenencia que los profesionales locales tendrán frente a este instrumento. La adaptación de GPC exige búsqueda, identificación, revisión y análisis de GPC válidas antes de decidir cuáles recomendaciones adoptar y que sirvan de base para su aplicación a nivel local.
El proceso para el desarrollo y evaluación de las GPC se debe orientar a los resultados. El alcance de la guía dependerá de la definición de la población a la que está dirigida y los objetivos que se persigue con la aplicación de la guía.
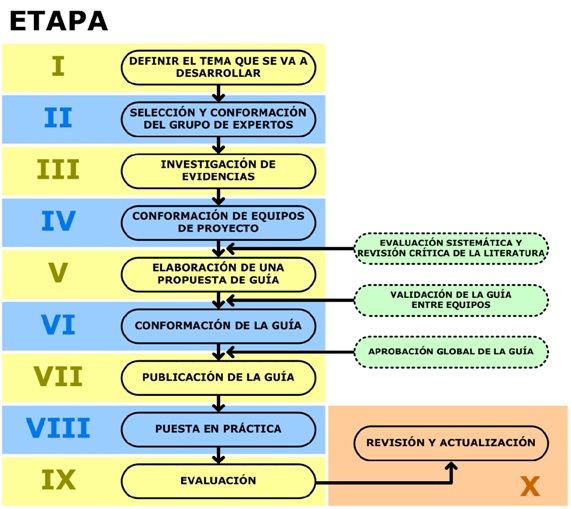
El desarrollo e implantación de las GPC, de acuerdo con el método de la MBE, exige un enfoque sistematizado que considera tres fases y 10 etapas:
Fase I: desarrollo de la guía. Etapas I a VII.
Fase II: implantación. Etapa VIII.
Fase III: evaluación y actualización. Etapas IX y X.
En torno a la gestión clínica, hemos establecido la importancia de la normalización de las prácticas clínicas. Ella ayuda a resolver los problemas de variabilidad mediante la elaboración de documentos basados en la evidencia científica disponible.
En la cultura sanitaria se ha ido reconociendo progresivamente la importancia de la normalización de las prácticas clínicas, como instrumentos de información dinámica que establecen pautas para optimizar la atención de cada paciente. A pesar de eso, no hay un criterio común para denominarlas y se encuentran bajo diferentes nombres, como pautas, vías, guías de prácticas clínicas, protocolos.
En nuestro medio es importante establecer la diferencia conceptual entre Guía de práctica clínica (GPC), protocolo y algoritmo, para lo cual se presentan las siguientes definiciones.
Guía de prácticas clínicas (GPC): es un documento que contiene declaraciones desarrolladas sistemáticamente para ayudar al personal de salud y al paciente en las decisiones sobre el cuidado de salud apropiado de un cuadro clínico específico.
Protocolo de la atención médica: es un documento que describe en resumen el conjunto de procedimientos técnico-médicos necesarios para la atención de una situación específica de salud. Los protocolos pueden formar parte de las GPC y se usan especialmente en aspectos críticos que exigen apego total a lo señalado, como ocurre en urgencias (reanimación) o bien cuando hay regulación legal, como en medicina forense.
Algoritmo: es una representación gráfica, en forma de un diagrama de flujo, de un conjunto finito de pasos, reglas o procedimientos lógicos, sucesivos y bien definidos, que se deben seguir para resolver un problema diagnóstico o terapéutico específico. También se denomina algoritmo a la secuencia de pasos ordenados que conducen a resolver un problema.
Vías clínicas: son planes asistenciales que se aplican a enfermos de una patología determinada, que presentan un curso clínico predecible. Las vías clínicas también se conocen como mapas de cuidados, guías prácticas, protocolos de atención, atención coordinada, vías de atención integrada, vías de atención, multidisciplinaria, programas de atención en colaboración, vías de alta anticipada, vías de atención o de gestión de casos clínicos.
Son una forma de adaptar las guías de prácticas clínicas o los protocolos al ejercicio real y concreto de un centro. Son la versión operativa de las guías clínicas.
Las guías o los protocolos definen la atención o cuidado que ha de recibir el enfermo. Las vías definen cuándo, cómo y en qué secuencia se ha de proporcionar la atención o cuidado y además especifican los objetivos de cada fase.
La vía clínica es una herramienta de gestión clínica, destinada a facilitar la atención sistemática y multidisciplinaria del paciente y no reemplaza el juicio clínico del profesional sino que lo complementa.
Definiciones
“Son una propuesta que apoya la decisión del médico en la elección de procedimientos y conductas que se ha de seguir ante un paciente en circunstancias clínicas específicas, para mejorar la calidad de la atención médica, reducir el uso de intervenciones innecesarias, ineficaces o dañinas, facilitar el tratamiento de los pacientes con el máximo beneficio y disminuir al mínimo el riesgo de daño.” Sackett DL, 1985.
“Las guías clínicas son recomendaciones sistemáticas basadas en la evidencia científica disponible, para orientar las decisiones de los profesionales y de los pacientes sobre las intervenciones sanitarias más adecuadas y eficientes en el enfoque de un problema específico relacionado con la salud en circunstancias concretas”. Field y Lohr, 1990.
“Las Guías de Prácticas Clínicas son instrumentos técnico-médicos que describen los procedimientos normalizados, explícitos, reproducibles y objetivos para el diagnóstico, útiles para sistematizar la conducta que se debe seguir en la atención de determinados problemas de salud y guiar la definición del plan de tratamiento respectivo mediante protocolos y algoritmos que permitan proporcionar una asistencia correcta y abierta a evaluación”. Instituto Mexicano del Seguro Social.
“Recomendaciones desarrolladas sistemáticamente para ayudar a los profesionales y a los pacientes en la toma de decisiones informadas sobre la atención sanitaria más apropiada, la elección de las opciones diagnósticas o terapéuticas más adecuadas en el enfoque de un problema de salud o un cuadro clínico específico”. Institute of Medicine, Estados Unidos.
Podemos apreciar en estas definiciones escritas en diferentes momentos de las décadas recién pasadas, que en su origen las guías aparecen como orientaciones acotadas al ejercicio exclusivo de la medicina. Sin embargo, con el transcurso del tiempo han ido ampliándose a todo el quehacer sanitario, hasta la visión actual en que es multiprofesional y, como veremos más adelante, también de procesos múltiples.
Objetivos
Las GPC pretenden servir como instrumentos para mejorar la calidad, con cuyo fin persigue:
Guías primarias y secundarias
Hay dos tipos de publicaciones, las GPC primarias y secundarias. Las primarias corresponden a documentos originales que contienen informaciones no publicadas anteriormente y cuya fuente original es la investigación. Generalmente las desarrollan instituciones u organizaciones internacionales. Lo ideal es que sigan el método de la medicina basada en evidencia, MBE.
Las secundarias contienen informaciones recopiladas de fuentes primarias ya publicadas. Las elaboran organizaciones o asociaciones locales.
Métodos para su elaboración
De acuerdo con el método que se utilice, las GPC se dividen en las que se desarrollan según el método formal y las que se desarrollan de manera informal. Sus características son:
| Método informal | Método formal |
| Basadas en la experiencia clínica | Basadas en evidencia científica explícita |
| Monodisciplinarias | Multidisciplinarias |
| Producidas con métodos o sistema no estructurados | Producidas con proceso estructurado |
| Sin evaluación crítica | Sometidas a evaluación |
Método informal
Las guías desarrolladas sobre la base del consenso informal, se caracterizan por:
Método formal
a. Guías basadas en consensos formales:
b. GPC basadas en la evidencia
En el cuadro siguiente se presentan las principales diferencias entre las GPC desarrolladas con método informal, consensos formales y las desarrolladas con método de la MBE.
| Característica | GPC método informal | GPC método formal, por consenso | GPC método formal, basado en evidencias |
| Sustento principal | Experiencia de los participantes | Experiencia de los participantes | Método científico |
| Investigación bibliográfica | No es necesaria | Investigación bibliográfica no sistematizada | Consulta de bases de datos médicas digitalizadas |
| Análisis crítico de la literatura | No es necesario | No sistematizado | Fundamental |
| Variabilidad en sus recomendaciones | Muy amplia | Amplia | Mínima |
| Actualización | No es necesaria | Escasa | Por definición |
Las guías basadas en la evidencia son de mejor calidad que las guías basadas en consensos. El uso de evidencia de alta calidad favorece una mayor concordancia con las recomendaciones.
Las GPC deben cumplir ciertas características básicas con el fin de favorecer su implementación e implantación.
| Característica | Descripción |
| Credibilidad | Las guías deben ser desarrolladas por organizaciones o personal de atención a la salud de prestigio reconocido en dicha área. |
| Validez | Una guía es válida cuando, una vez aplicada, logra el beneficio previsto en términos de salud del paciente o económico. |
| Reproducibilidad | A partir de la misma evidencia científica y utilizando el mismo método, diferentes expertos llegan a las mismas conclusiones. |
| Representatividad | En el grupo multidisciplinario responsable de la elaboración de las guías se deben reflejar todas las opiniones consensuadas de los participantes en los diferentes procesos de atención. |
| Aplicabilidad y flexibilidad clínica | La guía debe ser aplicable y contener elementos básicos que garanticen atención de calidad y permitan flexibilidad en su aplicación. |
| Claridad | Se deben evitar ambigüedades e imprecisiones, incluyendo lo referente a traducción de guías escritas en otro idioma. |
| Fortaleza de las recomendaciones | La guía debe especificar el nivel de evidencia científica y el grado de solidez de sus recomendaciones. |
| Transparencia | Es indispensable que se especifique el método por el cual se elaboró la guía, así como las personas y organizaciones que participaron en su elaboración. |
| Revisión y actualización | Es esencial que se defina con qué periodicidad se realizarán las revisiones y actualizaciones. |
Limitaciones en el uso de GPC:
Dado que las guías clínicas están basadas en la mejor evidencia disponible, se las debe revisar con regularidad para incorporar -según sea necesario- los resultados de nuevas investigaciones, nuevas tecnologías y la evaluación de resultados de otras guías clínicas. La necesidad de cumplir con requisitos específicos para la interpretación de las guías clínicas no es trivial. Distintos estudios han evaluado a fondo la calidad en la interpretación y en la implementación de las guías clínicas y se ha puesto en evidencia la necesidad de un mayor rigor metodológico.
Angélica Román (QEPD) fue una querida relatora de Medwave que trabajó en nuestra empresa a cargo del Diplomado de Gestión del Cuidado, junto con Juan Vielmas, y del curso Herramientas de Gestión. Falleció el 4 de julio de 2010. Los alumnos siempre destacaron su motivación, prontas respuestas y preocupación, y nosotros destacamos su calidez y sencillez. Una gran profesional, pero por sobre todo, una gran persona.
Los artículos de la Serie "Herramientas de Gestión para Organizaciones y Empresas de Salud" provienen del curso Herramientas de Gestión para Organizaciones y Empresas de Salud. Si le interesa ahondar en estos contenidos, le invitamos a tomar el curso en el siguiente link.


 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

The article points out that the importance of standardization of clinical practices has been established in clinical management, which helps solve the problems of variability by developing documents based on the available scientific evidence. The article claims that healthcare culture has increasingly recognized the importance of standardization of clinical practices and provides a conceptual difference between clinical practice guidelines, protocols and algorithms. Clinical pathways and clinical guidelines are also defined. Clinical guidelines are described by the structure and phases that they contain. Finally, limitations of clinical guidelines are described and recommendations for their use are provided.
 Autora:
Angélica Román[1]
Autora:
Angélica Román[1]

Citación: Román A. Clinical guidelines, clinical pathways and protocols of care. Medwave 2012 Jul;12(6):e5436 doi: 10.5867/medwave.2012.06.5436
Fecha de envío: 4/2/2012
Fecha de aceptación: 13/6/2012
Fecha de publicación: 1/7/2012
Origen: publicación póstuma
Tipo de revisión: sin revisión por pares

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión
 Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales. Utilización de evidencia científica para la elaboración de guías de práctica clínica
Utilización de evidencia científica para la elaboración de guías de práctica clínica