 Para Descargar PDF debe Abrir sesión.
Para Descargar PDF debe Abrir sesión.
Palabras clave: privatización, concesión social, concesión blanda, concesiones hospitalarias, alianza público-privado, riesgo, calidad de atención, sistemas de salud, infraestructura sanitaria, NPM, New Public Management, PFI, Private Finance Initiative, VFM, Value for Money.
El artículo describe las razones que han llevado a gobiernos a adoptar políticas de concesiones sociales y los efectos que estas políticas han tenido especialmente sobre tres dimensiones clave: riesgo, calidad de la atención y efectos macroeconómicos o fiscales.
La revisión de la literatura internacional existente sobre la materia, que ya de por sí es escasa en cuanto a evaluación de resultados, indica que adoptar una estrategia de privatización o de P3 para la reposición y ampliación de la red sanitaria es controvertida. No se halló evidencia de que este camino logre efectivamente aumentar la capacidad de los sistemas de salud, y más bien se produce una onerosa carga fiscal debido a los pagos a las empresas concesionarias y que los servicios de salud deben cubrir efectuando recortes de prestaciones de servicios.
Paradigmas concesionarios
Descripciones sobre las motivaciones para introducir políticas privatizadoras desde el Estado hay muchas. Blanken1 describe en su tesis doctoral que una de las principales motivaciones para proceder con políticas de concesiones blandas o sociales estaría relacionada con una visión política basada en los principios del New Public Management (NPM), que explícitamente propone la privatización de todo lo que no sea el giro central del Estado, o bien, todo aquello que pueda ser efectivamente llevado a cabo por privados en lugar del Estado.
En otras palabras, esta visión o paradigma se funda en introducir lógicas de mercado en la provisión de servicios públicos o de obras públicas. Está muy estrechamente ligado al enfoque neoliberal en economía, que busca liberar al mercado de cualquier tipo de intervención de gobierno o estatal que pueda cercenar las posibilidades de crecimiento de la economía basada en el mercado como principal asignador de recursos.
El concepto de “privatización” dice relación con la creencia establecida a nivel de partidarios del NPM que a medida que el Estado se achica, se amplía la esfera de acción de los privados, o la profundidad y alcance del mercado como asignador “eficiente” de recursos.
Gobiernos de derecha del Reino Unido, Australia, España, y ahora Chile, entre otros, han operado sobre el supuesto de que la inversión en infraestructura y mantención debe ser privada y no pública y que eso determina las posibilidades de crecimiento de la economía. Las concesiones en salud son la materialización de este enfoque neoliberal en el ámbito de la salud. Su mayor expresión se aprecia en la política de introducir gobiernos corporativos en la administración de hospitales en el Reino Unido, y que ahora David Cameron, actual primer ministro conservador, plantea radicalizar aún más. Esta aproximación a la gestión hospitalaria que jibariza la red de salud, también ha tenido eco en el Instituto Libertad y Desarrollo, una de las principales entidades asesoras del actual gobierno chileno2,3,4,5.
Otras motivaciones para impulsar una política profunda de concesiones sociales obedece a razones de tipo macroeconómico o fiscal. Gobiernos como el del Reino Unido utilizaron las iniciativas como el PFI (Private Finance Initiative) como una manera de traspasar la deuda que representan las inversiones de gran envergadura como reposición hospitalaria, construcción de nuevos establecimientos o colegios, y operación de los mismos, de las cuentas fiscales a deuda de privados. Los esquemas de contabilidad fiscal de países que recurrieron a este método permitían ocultar la inversión privada que debe ser pagada por el Estado como si en efecto no fuera deuda fiscal. Otra motivación de índole fiscal está dada por el hecho que los pagos que el Estado debe efectuar al concesionario recién se materializan tras al menos 4 años desde que se toma la decisión de la inversión, por lo que el impacto en las asignaciones presupuestarias no son inmediatos, si no que dilatados.
Una razón frecuentemente aducida para proceder con concesiones hospitalarias es la brecha en la infraestructura y la necesidad de reposición y mantenimiento de los establecimientos. Tradicionalmente, los gobiernos no incorporan en líneas en los presupuestos para la operación y mantención de aquellas obras físicas que construyen, especialmente en materia de hospitales y escuelas, por lo que se va produciendo un deterioro de estos establecimientos que, según la visión basada en NPM, se previene al privatizar la gestión de estos activos.
Indudablemente que tras las decisiones de los gobiernos también están los intereses de los privados, de las empresas que pudiesen resultar beneficiadas con el acceso a contratos de envergadura, alcance y lapso de significación, por lo que les resulta atractivo. En este ámbito se encuentran empresas nacionales y transnacionales que se dedican a la construcción y/o a la operación hospitalaria, tales como OHL (española), Skanska (sueca) y SalfaCorp y Besalco (chilenas), así como los intereses organizados gremiales representados en asociaciones como la Cámara Chilena de la Construcción.
Independiente de las concesiones hospitalarias, también hay aun mayores grados de posibilidad de profundización de las lógicas de mercado en el ámbito de la salud, tales como subsidio portable, bono automático AUGE, modificaciones legales como permitir que FONASA compre más servicios a privados de lo que puede en la actualidad, externalización de servicios industriales y de apoyo clínico a privados desde hospitales públicos no concesionados, entre otros.
En un artículo del año 2007 Young señala varias razones para impulsar una política de externalización de servicios en salud, entre las cuales dos son importantes de mencionar en el marco de este artículo ya que parecen también estar presente en la agenda privatizadora del nuevo gobierno entrante en Chile. La primera es la instalación del concepto de mayor flexibilidad laboral. La segunda es la búsqueda de fórmulas para superar o circunvalar problemas de relaciones laborales entre el Estado y los gremios de la salud, siendo una parte importante del problema la gravitación que los sindicatos tienen o potencialmente puedan llegar a tener6. Claramente la externalización a privados de servicios industriales, de apoyo clínico o clínicos, permite fraccionar o derechamente erradicar las organizaciones sindicales o gremiales que representan a los trabajadores del área de la salud.
Estos dos elementos presentados por Young son esenciales a la hora de comprender los efectos de una política NPM o “pro-mercado” en el contexto del contrato social que un país como Chile busca instalar, conllevando efectos sobre el grado de inclusividad o de armonía social. Siendo el sector salud de tamaño importante en la economía nacional, se entiende que cambios en la situación laboral o de sindicalización de los que en él laboran tendrán efectos sistémicos sobre la acumulación de poder social, político y económico del lado de la gerencia versus el lado de los trabajadores; dicho en otras palabras, se afectaría aún más el precario contrato social de nuestro país.
Modelos de concesionamiento
Si bien existe una plétora de diferentes formas de externalizar desde el Estado el diseño, la construcción, el financiamiento, la mantención y la operación de infraestructura social como colegios, cárceles y hospitales, en el caso de las concesiones en salud se pueden identificar básicamente dos modelos principales: sin gestión clínica, es decir llegando hasta los servicios industriales; y con gestión clínica, que incluye tanto los servicios clínicos de apoyo y la gestión asistencial propiamente tal (gestión clínica de médicos y gestión del cuidado de enfermería).
El modelo que no incluye gestión clínica se ha dado con mucha profundidad en el Reino Unido, país en el cual se han construido con esta modalidad 101 hospitales desde 19977. Lo interesante de este caso es que Inglaterra tiene un seguimiento publicado de 11 años, por lo que se constituye en el único caso del mundo en que se puede llegar a conclusiones acerca del desempeño operacional de los hospitales asignados a PFI. Todos los demás países tienen pocos establecimientos concesionados, por lo que básicamente se reduce a casuística; más aun, su seguimiento operacional no supera, en el mejor de los casos, los dos años y no existen estudios al respecto.
El modelo de concesionamiento con gestión clínica se ha aplicado en países como Australia1,6 y España8,9. Durante la administración Kennett en Australia se impulsó con decisión el paradigma NPM en salud recurriendo a concesiones y alianzas público-privadas para reducir las listas de espera. Sin embargo, en 2001, con el advenimiento de la administración Bracks se introdujeron límites claros para la concesión de hospitales, obligando a demostrar el VFM (Value for Money) de los proyectos, así como a efectuar comparación de costos con construcción sectorial (PSC, Public Sector Comparator), además de establecer restricción a la externalización de la gestión clínica, permitiendo que el concesionario sólo llegara hasta la provisión de servicios industriales de apoyo, en línea con el modelo del Reino Unido.
Mecanismos de pago
Los mecanismos de pago se diferencian en dos grandes categorías: pago per cápita, y pago por disponibilidad.
El modelo valenciano (Alzira) se basa en que el concesionario obtiene su renta por población asignada, por pacientes atendidos, por número de días atendidos y según complejidad del tratamiento; mientras más larga la estancia y más complejo el tratamiento, mayor recaudación. Es una combinación entre el per cápita tradicional y el pago por prestaciones valoradas8,10.
En el modelo valenciano los incentivos están puestos en incrementar las prestaciones. Para controlar esto el gobierno español utiliza la metodología de los GRD (Grupos Relacionados de Diagnósticos) para comparar establecimientos entre sí y establecer medianas sobre la cual no debieran existir desviaciones.
Los contratos de los concesionarios en general no son conocidos y no hay estudios acabados sobre esta materia, precisamente porque es muy difícil acceder a esta información. En el Reino Unido los contratos están disponibles desde 2000 cuando se promulga la Ley de Transparencia; sin embargo, en el resto de los países los contratos suelen ser considerados confidenciales y no conocidos.
Cuando existe la per capitación, o la financiación por prestaciones valoradas, se instala el riesgo de selección de pacientes, ya que los ingresos que genera cualquiera de los dos mecanismos es fijo; las complejidades propias de la producción asistencial suelen generar costos adicionales que no son reembolsados por el fisco, lo que genera afectación al modelo de rentabilidad utilizado en los hospitales concesionados. En este caso la derivada natural es hacia el copago por parte de pacientes, la selección de pacientes por riesgo, o el salvataje por el fisco.
El modelo español incluye la gestión clínica y servicios de apoyo clínico sobre el argumento de que es la manera más adecuada de administrar por el concesionario todos los factores generadores de costo y susceptibles de gestión “eficiente” a fin de generar mayores utilidades o preservar los márgenes esperados por el modelo de negocio.
Se llevó a cabo una revisión de la literatura internacional hasta julio de 2010. Fuentes consultadas: Medline (-Junio 2010), Lilacs (-Junio 2010), Google Académico y listas de referencias.
Se usaron las siguientes palabras clave: "Public-Private Sector Partnerships"[Mesh]; "Outsourced Services"[Mesh]; "Economics, Hospital"[Mesh]; "Financing, Construction"[Mesh]; "Leasing, Property"[Mesh]; Hospital Concession; Concesión hospitalaria.
El principal criterio de inclusión fue encontrar publicaciones que aportaran alguna forma de evaluación de resultados.
Riesgo, efectos fiscales, y calidad de la atención
A continuación se describirán y analizarán tres dimensiones importantes para la correcta evaluación de proyectos de concesión hospitalaria. Si bien existen muchas más dimensiones que deben ser tomadas en cuenta para un balance completo, no es posible en el marco de un trabajo de esta naturaleza ser exhaustivo en la revisión de resultados de esta materia.
Es por esta razón que se ha optado por abordar riesgo, efectos financieros y/o fiscales, y calidad de atención clínico-asistencial, ya que éstas afectan a los principales actores del sistema: oferentes privados, fisco y usuarios.
Sin embargo, es necesario dejar constancia de que es prácticamente imposible separar estas tres dimensiones entre sí, ya que están todas interrelacionadas: los factores conducentes a la exacerbación del riesgo a su vez pueden afectar las rentabilidad del negocio, lo que genera efectos a nivel de la calidad de atención al paciente y divergencias entre expectativas al momento de la puesta en marcha del proyecto versus el resultado real del mismo, lo que conlleva impactos fiscales de suyo gravitantes cuando los servicios de salud o el sistema de financiamiento público de la sanidad debe cubrir los déficit eventuales por estas interrelaciones (Figura 1).
Figura 1. Consecuencialidad de los factores.
Riesgo
El Value for Money (VFM, o "valor por el mismo dinero") es una forma empíricamente aplicada en varios países que compara el costo de construcción y operación de un establecimiento hospitalario llevado a cabo por presupuesto sectorial versus otras modalidades, como la concesión. El supuesto es que el sistema de concesiones genera más valor por el mismo dinero cuando el proyecto lo ejecuta una entidad privada, ya que incorporaría más competencia en su gestación, y más eficiencia en su ejecución.
El VFM es obligatorio en varios países. En Inglaterra desde que comenzó el PFI a fines de los noventa, todos los proyectos deben ser sometidos a este análisis. En España fue poco usado pero más recientemente ha pasado a ser obligatorio. En Canadá incluso se ha publicado una metodología específica de cálculo de VFM y de comparación con el costeo sectorial y que a su vez debe ser auditado por entidades externas e independientes. En Chile no se aplica esta metodología, sino que se da por hecho, sin datos duros ni evidencia al respecto, que los proyectos realizados en concesionamiento dan más valor por el mismo dinero.
Las concesiones sociales deben ser entendidas bajo el supuesto de que en general son obras o servicios que se pueden denominar como “too big to fail” (demasiado grandes o importantes para dejarlas caer), término que entró muy en boga el año pasado con la crisis sub-prime y con el salvataje que varios gobiernos fueron obligados a realizar de bancos privados al borde del colapso. Si volvemos al supuesto inicial que motiva la incorporación de una política privatizador o concesionadora, vale decir que se transfiere el riesgo del Estado al privado, el hecho de que estas operaciones sean too big to fail las expone a unos riesgos que no han sido estudiados por la literatura.
En la operación normal del mercado, si un modelo de negocio no funciona o no genera las rentabilidades deseadas o necesarias, la empresa puede quebrar o cierra operaciones. En las concesiones sociales (sistema de transporte público, cárceles, hospitales), la prestación del servicio es monopólica, aun cuando sea privada, y el Estado, por mandato constitucional de un bien público, no puede permitir que éstas fracasen o cesen la prestación de servicios, por lo que la transferencia de riesgo no es tal en la realidad y el Estado termina siendo el pagador de último recurso.
Riesgos hay en todos los proyectos de inversión en la red de salud, ya sean estos por financiamiento sectorial o privado. La prestación de salud es por esencia el sector productivo más rodeado de incertidumbre, tanto en la gestión clínica misma (al lecho del paciente), como en el abordaje poblacional. Los riesgos son de demanda (posibles modificaciones respecto de estimación inicial); de incertidumbre (cambios epidemiológicos, de población cubierta, tecnológicos, de políticas de salud); y financieros (flujos y caja fiscal futuros), entre otros.
Sin embargo, la literatura es coincidente en señalar que hay una mayor concentración de riesgo en los proyectos concesionados, principalmente porque estos son de larga duración: mientras más largo el período de concesión, mayor es el riesgo de que el proyecto quede obsoleto respecto de las necesidades cambiantes del entorno, lo que no necesariamente puede decirse respecto de las concesiones duras; porque los privados pagan tasa de interés más elevadas por los créditos bancarios o emisiones de bonos que los bonos soberanos, particularmente en países de “high investment grade” como el nuestro; aumenta el riesgo al excluirse la gestión clínica de la administración del establecimiento concesionado, lo que implica que el administrador no tiene todas las herramientas para hacer las adecuaciones necesarias con respecto del servicio que tiene que prestar a la comunidad atendida, o porque la eventual escalada de costos en la provisión de salud debe ser absorbida por el servicio público de salud en el caso en que la gestión clínica no esté concesionada; por las rigideces contractuales, las que no están presentes cuando los establecimientos son públicos (aunque pueden existir otros tipos de “rigideces” relacionados con los sistemas nacionales de presupuestación o de control de activos del Estado por parte de entidades como las contralorías); o riesgos relacionados con cálculos errados y fijación de pisos de ocupación y pagos por sobreocupación1,7,11,12,13.
Figura 2. Riesgos asociados a concesiones hospitalarias.
En la Figura 2 se muestra de otra manera la multiplicidad de riesgos que pueden existir en el marco de una política de concesiones blandas.
Consecuencias financieras y fiscales
Los estudios de seguimiento publicados sobre el caso inglés1,7,12,13 arrojan evidencia y conclusiones acerca del fuerte impacto que ha tenido la política de financiamiento privado de diseño, construcción y operación de infraestructura hospitalaria.
A fin de no superar los límites permitidos de endeudamiento público permitido por las reglas fiscales tanto del Reino Unido (40% PIB) o de la Eurozona (60%), el gobierno optó por este modelo aún cuando el costo para el erario público resultaba ser mayor que si los mismos hospitales se hubiesen construido por métodos tradicionales. Sin embargo, ya existe consenso de que los egresos fiscales para cubrir las cuotas de concesiones constituyen efectivamente un gasto fiscal equivalente a deuda y se debe contabilizar como tal. En otras palabras, no se libera presupuesto ni recursos frescos para invertir en otras actividades u obras. No sólo es deuda, sino que además es un crédito que se paga mucho más caro que por métodos convencionales.
Otro aspecto a considerar cuando se evalúa la política de concesiones hospitalarias es que el crédito que toma el privado ante el banco acarrea una tasa de interés mucho más elevada que cuando es el Estado el que emite deuda. Este costo es luego traspasado al fisco quien debe reembolsar estos mayores costos financieros que necesariamente debe enfrentar la empresa concesionaria, con la consecuencia de un menor VFM para estos proyectos. De hecho, se ha encontrado un costo mayor de entre 1,49 a 2,04 veces mayor que si se hubiese construido por presupuesto sectorial14.
Los estudios y las auditorías ingleses han demostrado que ha existido una rentabilidad excesiva por parte de las empresas encargadas de gestionar los establecimientos concesionados. Esta rentabilidad excesiva se debe a que las empresas concesionarias renegocian su deuda bajando el costo financiero, a la vez que el Estado sigue pagando el prima inicial pactada en función de un escenario financiero más adverso para el concesionario.
En conclusión, el costo para el fisco está resultando ser excesivamente oneroso y, como ya se dijo, no acompañado de aumento de capacidad del sistema y mejor calidad de atención. También el proceso previo es largo, engorroso y caro, con altos costos transaccionales. Las empresas o consorcios en condiciones de cumplir con todas las exigencias son pocas y han, además, ido disminuyendo con el tiempo, por lo que la competencia se ha visto afectada. A menor competencia, menor VFM.
En el caso del Reino Unido se ha establecido que los servicios de salud no deben gastar más del 10% de ingresos anuales en pago a proyectos hospitalarios concesionados. Como en muchos casos este monto no alcanza, el servicio de salud correspondiente (NHS Trust) se ha visto obligado a efectuar recortes en la provisión de servicios clínicos y atención a pacientes, con el consiguiente deterioro de la calidad de la atención, como se señaló anteriormente. Este contexto podría explicar por qué en el período 2008-2009 sólo entraron en operación 3 establecimientos concesionados, marcando una tendencia importante a la baja con respecto de los 10 años previos.
El caso del Hospital de Brampton es emblemático. Debido a este fiasco, Canadá implementó una política estricta de controles y contracontroles para evitar la toma de decisiones sobre los recursos de todos los ciudadanos sobre supuestos equívocos. Ahora el cálculo del VFM se hace sobre la base de una metodología publicada, con auditorías posteriores de verificación y asignando todos los costos reales a los proyectos P3 (public-private partnership). Esto ha llevado a que menos proyectos se lleven a cabo por concesionamiento15.
Calidad de la atención
Uno de los argumentos a favor de las concesiones hospitalarias es que éstas dejarán una red de establecimientos de alta calidad y plenamente operativa, además de mantener estándares de servicio y de disponibilidad física. Sin embargo, la evidencia internacional más larga de seguimiento en esta materia, el caso del Reino Unido, demuestra que esta expectativa no queda corroborada por el seguimiento alejado7. El segundo país con mayor experiencia en concesiones hospitalarias es Australia cuyo desempeño empírico es analizado por Blanken.
Más bien ocurre que el concesionario debe incurrir en lógicas de aumento de productividad y reducción de costos obedeciendo a la forma de gestión propia de los hoteles, en que la ocupación y rotación de camas prevalece por sobre el interés de resolución del cuadro mórbido del paciente. Finalmente, en Inglaterra, después de 13 años se ha llegado a constatar que la capacidad total del sistema de salud se achicó en vez de expandirse, como se esperaba cuando se puso en marcha esta política.
El impacto sobre la deuda de los servicios de salud públicos ha sido tal que ha obligado a recortes presupuestarios relacionados con planificación de programas poblacionales, enajenación de patrimonio fiscal para cubrir el déficit, venta de servicios clínicos a pacientes particulares lo que va en detrimento de la atención del paciente beneficiario del servicio, recortes en la dotación de personal profesional (también observado en los proyectos concesionados de España con más largo seguimiento, como el caso de Alzira), disminución en el número de camas y aumento de rotación de las mismas, desprofesionalización del servicio, entre otros efectos nocivos sobre calidad y acceso.
El principal problema que se identifica en el caso inglés, y que indudablemente también estará presente en los hospitales concesionados de La Florida y Maipú, es que el incentivo está puesto en mantener una alta tasa de ocupación y rotación de camas, con el consiguiente impacto sanitario en períodos de mayor demanda. En tiempos de campaña de invierno, de pandemias o de mayor demanda de acceso, estos hospitales se encuentran habitualmente con ocupación plena, por lo que los pacientes beneficiarios deberán recurrir a otros establecimientos. Esto ya ocurre también en España, observándose que hospitales de Valencia están operando actualmente muy por sobre la demanda proyectada inicialmente; en otras palabras, son hospitales colapsados tal como vemos ocurrir en nuestro sistema púbico en Chile.
Es menester señalar, en todo caso, que el Reino Unido tiene abundante evidencia publicada acerca de esta realidad, tanto estudios académicos ya citados, como por el lado del National Audit Office, equivalente a nuestra Contraloría General de la República. El caso de España, en cambio, al tener menos tiempo de seguimiento operacional, no arrojó resultados para nuestra búsqueda que cumpliese con el criterio de inclusión, en el sentido de tener algún tipo de evaluación de resultados, siendo además el número de hospitales concesionados muy menor en relación al caso del Reino Unido.
En Australia hubo un caso emblemático de concesión, el Hospital Regional de Latrobe, Victoria, de reposición con 257 camas, que comienza su fase operacional en agosto de 1998. El modelo contemplaba gestión clínica, concesión a 20 años, pago por disponibilidad y por servicios clínicos con prestaciones valoradas al 96% del comparador público. El contrato incluía la facultad de intervención de la empresa concesionaria por parte del Estado en caso de grave incumplimiento de servicio (“step-in rights”). En 1999 la empresa concesionaria solicita renegociar el fee acordado por contrato con el servicio de salud dado que el proyecto iba a pérdida operacional con consiguientes recortes de servicios clínicos y deterioro de la calidad de la atención. El contrato fue disuelto en 2000 en medio de litigios y el hospital fue devuelto al sistema público de salud formalmente en 2002 a cambio de que el concesionario no persistiera en su demanda legal contra el Estado por supuesta discriminación en el financiamiento con respecto de otros hospitales públicos de la zona. Algunas de las explicaciones de este fracaso radican en la inflexibilidad financiera del contrato lo que perjudicó los intereses de la empresa, además de errores de ambas partes (proponentes y mandante estatal) en la fase de licitación del proyecto1.
Tanto en los casos de hospitales concesionados del Reino Unido (ej: Norfolk & Norwich Hospital), como de España (Hospital de la Ribera), se ha dado una situación recurrente, que es la sobreproducción para generar mayores ingresos por disponibilidad, lo que conlleva riesgos sanitarios como mayor tasa de infecciones nosocomiales, hacinamiento de pacientes y desmedro en la calidad de la hotelería y de la prestación clínica.
Conclusiones de la revisión
Recomendaciones para no errar
*Agradecimientos especiales para el Dr. Miguel Araujo, quien colaboró en la búsqueda sistemática de la literatura; y a Matías Goyenechea, quien ayudó en la sistematización de la bibliografía.

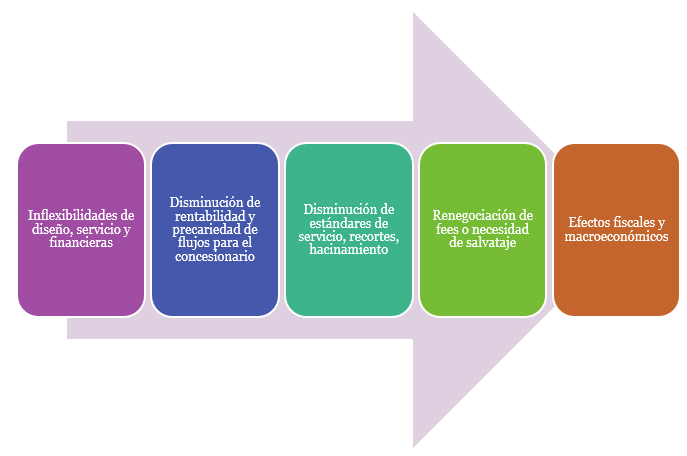 Figura 1. Consecuencialidad de los factores.
Figura 1. Consecuencialidad de los factores.

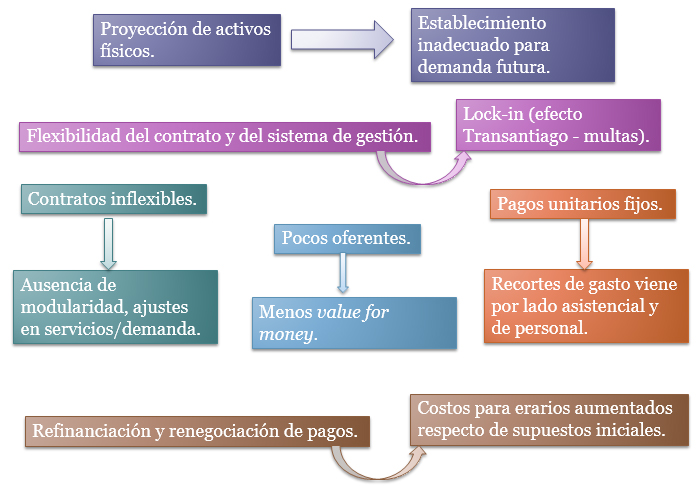 Figura 2. Riesgos asociados a concesiones hospitalarias.
Figura 2. Riesgos asociados a concesiones hospitalarias.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

El artículo describe las razones que han llevado a gobiernos a adoptar políticas de concesiones sociales y los efectos que estas políticas han tenido especialmente sobre tres dimensiones clave: riesgo, calidad de la atención y efectos macroeconómicos o fiscales.
La revisión de la literatura internacional existente sobre la materia, que ya de por sí es escasa en cuanto a evaluación de resultados, indica que adoptar una estrategia de privatización o de P3 para la reposición y ampliación de la red sanitaria es controvertida. No se halló evidencia de que este camino logre efectivamente aumentar la capacidad de los sistemas de salud, y más bien se produce una onerosa carga fiscal debido a los pagos a las empresas concesionarias y que los servicios de salud deben cubrir efectuando recortes de prestaciones de servicios.
 Autora:
Vivienne C. Bachelet[1]
Autora:
Vivienne C. Bachelet[1]

Citación: Bachelet VC. A critical review of three dimensions of private finance initiative in health: risk, quality and fiscal effects. Medwave 2010 Oct;10(09):e4780 doi: 10.5867/medwave.2010.09.4780
Fecha de envío: 23/9/2010
Fecha de aceptación: 27/9/2010
Fecha de publicación: 1/10/2010
Origen: no solicitado, ingresado por FTS
Tipo de revisión: con revisión interna por miembros del consejo editorial

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Nombre/name: JESUS LEOPOLDO ORTEGA
Fecha/date: 2010-10-06 14:20:52
Comentario/comment:
Lo descrito en este trabajo es de toda lógica. Creo que administrar bien no es sinónimo de entregar servicios públicos a manos privadas. Nunca será negocio cuidar la salud de todos y los admnistradores licitados buscar lucro...es cosa de sumar.
Nombre/name: MarĂa JosĂ© Arriagada
Fecha/date: 2010-10-13 09:33:10
Comentario/comment:
Lo mejor del artĂculo, son las conclusiones. Nos llama a seguir revisando y evaluando hacia dĂłnde nos dirigimos y francamente - en la Provincia de Arauco,dĂłnde trabajo- la conseciĂłn de Hospitales o el accdeso a granatĂas AUGE topa con las dificultades señaladas en el artĂculo. No me quedĂł otra cosa que compartirlo con mĂ s personas para generar discusiĂłn. Gracias.
Para comentar debe iniciar sesión
 Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
 Blanken A. Flexibility against efficiency? An international study on value for money in hospital concessions. University of Twente, 2008.
Blanken A. Flexibility against efficiency? An international study on value for money in hospital concessions. University of Twente, 2008.  Instituto Libertad y Desarrollo, “Diagnóstico y Remedios para la Crisis Hospitalaria”. Temas Públicos, Nş 894 - 7 de Noviembre de 2008.
Instituto Libertad y Desarrollo, “Diagnóstico y Remedios para la Crisis Hospitalaria”. Temas Públicos, Nş 894 - 7 de Noviembre de 2008.  Instituto Libertad y Desarrollo, “Autogestión de Hospitales: Retrocesos y Metas incumplidas”. Temas Públicos, Nş 806 - 19 de Enero de 2007.
Instituto Libertad y Desarrollo, “Autogestión de Hospitales: Retrocesos y Metas incumplidas”. Temas Públicos, Nş 806 - 19 de Enero de 2007.  Caviedes, R. “Concesiones Sanitarias: Garantizando la Sostenibilidad del Sistema”. Serie Informe Social, Instituto Libertad y Desarrollo, N° 122, Septiembre 2009.
Caviedes, R. “Concesiones Sanitarias: Garantizando la Sostenibilidad del Sistema”. Serie Informe Social, Instituto Libertad y Desarrollo, N° 122, Septiembre 2009.  Castro, R. “Crisis hospitalaria: Hacia un modelo de Hospital público Moderno”. Instituto Libertad y Desarrollo, 30 de Junio, 2008.
Castro, R. “Crisis hospitalaria: Hacia un modelo de Hospital público Moderno”. Instituto Libertad y Desarrollo, 30 de Junio, 2008.  Young S. Outsourcing: two case studies from the Victorian public hospital sector. Aust Health Rev. 2007 Feb;31(1):140-9. | CrossRef | PubMed |
Young S. Outsourcing: two case studies from the Victorian public hospital sector. Aust Health Rev. 2007 Feb;31(1):140-9. | CrossRef | PubMed | Liebe M, Pollock A. The experience of the private finance initiative in the UK’s National Health Service The Centre for International Public Health Policy 2009.
Liebe M, Pollock A. The experience of the private finance initiative in the UK’s National Health Service The Centre for International Public Health Policy 2009.  Ginés, T. De rosa, A. Ferrer, M. "La experiencia del Modelo Alzira: del Hospital de La Ribera a La Ribera-área 10 de salud: la consolidación del modelo". Rev Adm Sanit 2005;3(1):83-98.
Ginés, T. De rosa, A. Ferrer, M. "La experiencia del Modelo Alzira: del Hospital de La Ribera a La Ribera-área 10 de salud: la consolidación del modelo". Rev Adm Sanit 2005;3(1):83-98.  Campoy Domene, LF. Santacreu i Bonjoch, J. “La colaboración público-privada en el marco del Sistema Nacional de Salud. El caso especial del modelo valenciano a propósito de la concesión de Denia”. Rev Adm Sanit. 2008;6(2):297-321.
Campoy Domene, LF. Santacreu i Bonjoch, J. “La colaboración público-privada en el marco del Sistema Nacional de Salud. El caso especial del modelo valenciano a propósito de la concesión de Denia”. Rev Adm Sanit. 2008;6(2):297-321.  Simón C. Evolución y mejores prácticas de la experiencia espańola en desarrollo de esquemas de APPs con una aplicación al sector de hospitales. 2009.
Simón C. Evolución y mejores prácticas de la experiencia espańola en desarrollo de esquemas de APPs con una aplicación al sector de hospitales. 2009.  Gilbert E. Failing grade for public-private partnership hospitals. CMAJ. 2009 Feb 17;180(4):380. | CrossRef | PubMed | PMC |
Gilbert E. Failing grade for public-private partnership hospitals. CMAJ. 2009 Feb 17;180(4):380. | CrossRef | PubMed | PMC | Hellowell M, Vecchi V. The efficiency of private finance in healthcare infrastructure provision: Evidence from the UK National Health Service. 2009.
Hellowell M, Vecchi V. The efficiency of private finance in healthcare infrastructure provision: Evidence from the UK National Health Service. 2009.  Hellowell M, Pollock A. The Private financing of NHS Hospitals: Politics, Policy and Practice. IEA Economic Affairs 2009.
Hellowell M, Pollock A. The Private financing of NHS Hospitals: Politics, Policy and Practice. IEA Economic Affairs 2009.  Cuthbert, J. and M. Cuthbert (2008), The Implications of Evidence Released Through Freedom of Information on the Projected returns from the New Royal Infirmary of Edinburgh and Certain Other PFI Schemes.
Cuthbert, J. and M. Cuthbert (2008), The Implications of Evidence Released Through Freedom of Information on the Projected returns from the New Royal Infirmary of Edinburgh and Certain Other PFI Schemes.  Brampton Civic Hospital Public-private Partnership Project In: Ontario OotAGo, editor. Ontario, 2008.
Brampton Civic Hospital Public-private Partnership Project In: Ontario OotAGo, editor. Ontario, 2008.