 Para Descargar PDF debe Abrir sesión.
Para Descargar PDF debe Abrir sesión.
Abreviaturas:
ERGE: Enfermedad por Reflujo Gastro Esofágico
UGE: Unio Gastro Esofágica
EEI: Esfínter Esofágico Inferior
Desde la década de los setenta ha ido evolucionando la cirugía endoscópica gastrointestinal logrando grandes cambios en los paradigmas del manejo de algunas patologías como la hemorragia digestiva, la resección de pólipos y el manejo de la vía biliar tanto diagnóstico como terapéutico. El desafío actual es lograr el desarrollo de técnicas endoscópicas que permitan el tratamiento de patologías como el cáncer incipiente, la obesidad mórbida, el reflujo gastroesofágico y la acalasia. Este artículo informa sobre las nuevas técnicas y las expectativas hacia el futuro en el manejo endoscópico de estas enfermedades.
Para esta revisión se realizó una búsqueda en la base de datos MEDLINE con las palabras clave “endoscopic submucosal dissection”, “endoscopic bariatric therapies”, “endoscopic myotomy”, y “endoscopic fundoplication”; se eligieron artículos publicados en los últimos cinco años en las revistas de mayor factor de impacto en las cuales se tengan en cuentas tecnología emergentes en endoscopia.
La presencia de metástasis linfonodales es el factor pronóstico más importante para los pacientes con cáncer gástrico temprano. Gotoda en el 2000 muestra que el 100% de los pacientes con cáncer gástrico intramucoso menor de 3 cm no presentan metástasis linfonodales1. En base a esto se inicia la resección endoscópica del cáncer gástrico incipiente.
El objetivo de esta técnica es la resección local en bloque de la lesión con el examen histológico de esta proporcionando un mejor diagnóstico y etapificación de la neoplasia temprana y en la gran mayoría de los casos siendo el tratamiento definitivo2. Las lesiones más susceptibles de resección son el esófago de Barrett, el cáncer gástrico incipiente y las lesiones submucosas como los leiomiomas y el GIST de entre 1 y 3 cm3,4.
La técnica inicia marcando los bordes de la lesión con cauterio; luego de esto se inyecta una solución viscosa hipertónica mezclada con índigo carmín y adrenalina en la submucosa asegurándose un solevantamiento de la lesión que permita su resección. La disección se realiza con una variedad de cuchillos que se caracterizan por tener una punta no conductora que evite lesiones de la muscular propia o directamente de los vasos sanguíneos. Una vez extraída la lesión se extiende y se envía a biopsia para estudio histopatológico5. (Ver Figura 1).
Figura 1. Disección submucosa endoscópica.
La acalasia es un desorden motor primario del esófago caracterizado por una pérdida selectiva de neuronas inhibitorias en el plexo mientérico que provoca una disminución o ausencia de la capacidad de relajación del esfínter esofágico inferior en respuesta a la deglución. Las opciones terapéuticas incluyen manejo farmacológico, inyección de toxina botulínica, dilatación endoscópica con balón o cardiomiotomia quirúrgica. El American College of Gastroenterology recomienda esta última como tratamiento primario en pacientes con bajo riesgo quirúrgico; en base a ello, se ha desarrollado una técnica novedosa de miotomía endoscópica. Stavros y Cols en 2010 publica el primer reporte de miotomía endoscópica en humanos6,7.
Inicialmente se realiza una cojín submucoso desde 6 cm a proximal de la unión gastroesofágica (UGE) hasta 2 cm distal al cardias mediante un inyector. A continuación se realiza una incisión en la mucosa a 6 cm a proximal de la UGE mediante un papilotomo convencional. Posteriormente se crea un túnel submucoso mediante un balón de dilatación, y por este túnel se introduce el endoscopio. La miotomía se inicia 2 cm distal a la UGE y se extiende a través de las fibras musculares circulares internas del esfínter esofágico inferior hasta visualizar las fibras musculares longitudinales. Al terminar la miotomía se cierra el flap mucoso con endoclips8,9.
Los reportes preliminares muestran resultados clínicos similares a la miotomía quirúrgica con bajas complicaciones.
Figura 2. Miotomía endoscópica.
La enfermedad por reflujo gastroesofágico (ERGE) es una patología frecuente que afecta de manera significativa la calidad de vida de los pacientes y aumenta el riesgo de complicaciones secundarias como el esófago de Barret y el adenocarcinoma de esófago.
La terapia farmacológica con inhibidores de la bomba de protones es muy efectiva en el tratamiento de los síntomas de RGE y la prevención de sus complicaciones. La cirugía antireflujo también juega un rol importante en un grupo de pacientes específicos en los cuales se logra hacer el diagnóstico de ERGE patológico10.
Desde hace aproximadamente una década se han creado algunos sistemas de plicatura endoscópica con el fin de crear una barrera antireflujo y así reducir o eliminar la necesidad de terapia farmacológica crónica o la cirugía laparoscópica. Los pacientes con indicación para fundoplicatura endoscópica son aquellos que tienen ERGE, son dependientes de inhibidores de bomba de protones y no tienen o tienen una pequeña hernia hiatal por deslizamiento, y sin esofagitis grave o esófago de Barrett.
Los sistemas endoscópicos para el manejo del RGE se basan en tres técnicas básicas11:
De estas tres técnicas la tercera ya se abandonó. Y la plicatura con uso de suturas endoscópicas es la que ha mostrado mejores resultados ya que semeja más a la reparación quirúrgica.
Los tres sistemas de plicatura endoluminal más estudiados han sido el EndoCinch, el Plicator y el EsophyX12.
El EndoCinch consiste en un dispositivo de sutura endoscópico automático para crear pliegues a nivel de cardias que semejen una válvula a nivel del EEI.
El Plicator pretende crear una gran plicación transmural distal a la unión gastroesofágica mediante dos brazos de agarre unidos a un sobretubo que pasa junto con el endoscopio y bajo visualización mediante retrovisión; esta plicatura funciona como una válvula antireflujo13.
El sistema Esophyx está basado en el principio de la reparación quirúrgica; el objetivo es crear una válvula antireflujo circunferencial mediante la plicatura del fondo gástrico a la pared del esófago con puntos de sutura endoscópica separados lo cual se realiza mediante retrovisión con un sistema de sobretubo adjunto al endoscopio.14,15
La obesidad mórbida es una epidemia mundial asociada a múltiples comorbilidades. La cirugía bariátrica es efectiva en su tratamiento pero tiene una alta tasa de morbilidad (hasta 25%) y mortalidad (hasta 7%). Por lo anterior, la necesidad de crear procedimientos menos invasivos para disminuir la tasa de morbimortalidad asociada a la cirugía y la creación de numerosos sistemas endoluminales los cuales hasta el momento tienen el inconveniente de que no son perdurables en el tiempo16,17.
El balón intragástrico es el más antiguo y conocido sistema endoscópico para la baja de peso, consiste en un balón de polímeros de silicona con una capacidad de 600 a 800 cc el cual se pasa sobre una guía hasta el estómago, donde se insufla posteriormente bajo visión directa con solución salina mezclada con azul de metileno quedando instalado a nivel del fondo gástrico. Mediante este sistema se ha logrado disminución de hasta el 12% del peso inicial. El balón debe ser retirado no más de 6 meses después de la instalación. Se utiliza regularmente en la práctica clínica para lograr bajas de peso pre-operatorias en pacientes hiper obesos, o para el control de peso en pacientes con índice de masa corporal <3516.
La manga duodenoyeyunal endoscópica (Endobarrier) es una manga plástica impermeable de 60 cm la cual se ancla en el bulbo duodenal y se extiende a distal hasta el yeyuno creando una barrera de absorción y retrasando la exposición del bolo alimentario con la secreción biliopancreática. Los pacientes logran bajas de peso de hasta el 19% dentro de los tres primeros meses, pero el dispositivo debe retirarse antes de los 6 meses de su instalación.
Los dispositivos restrictivos como el EndoCinch, el TOGA y el TERIS pretender disminuir el volumen gástrico mediante suturas endoluminales similares a las utilizadas en el tratamiento de ERGE los cuales serían perdurables en el tiempo; con estas técnicas se ha logrado la disminución de hasta el 58% del exceso de peso a los 12 meses de seguimiento18,19.
Figura 6. Balón intragástrico.
Nuevas técnicas endoscópicas se prueban día a día con el objetivo de brindar un manejo mini invasivo a patologías que históricamente se trataron inicialmente con técnicas quirúrgicas abiertas y que actualmente se realizan por videolaparoscopia. Aunque se ha avanzado en el desarrollo tecnológico de ellas en los últimos años, aun falta probar mediante estudios a largo plazo la utilidad clínica que prestan en cuanto a resultados y tasas de complicaciones.
El autor ha completado el formulario de declaración de conflictos de intereses del ICMJE traducido al castellano por Medwave, y declara no haber recibido financiamiento para la realización del artículo/investigación; no tener relaciones financieras con organizaciones que podrían tener intereses en el artículo publicado, en los últimos tres años; y no tener otras relaciones o actividades que podrían influir sobre el artículo publicado. El formulario puede ser solicitado contactando al autor responsable.
Para la realización de esta revisión clínica el autor recibió la colaboración de los doctores Zoltan Berger, Italo Braghetto y Attila Csendes, profesionales del Hospital Clínico de la Universidad de Chile.

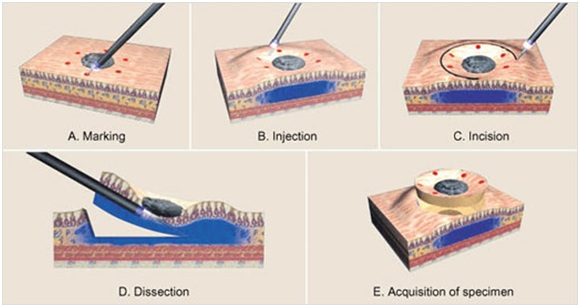 Figura 1. Disección submucosa endoscópica.
Figura 1. Disección submucosa endoscópica.

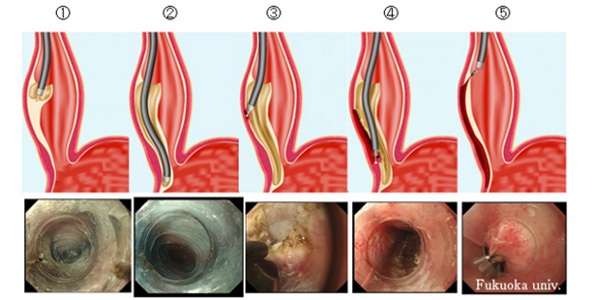 Figura 2. Miotomía endoscópica.
Figura 2. Miotomía endoscópica.

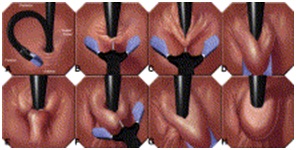 Figura 3. Plicator.
Figura 3. Plicator.

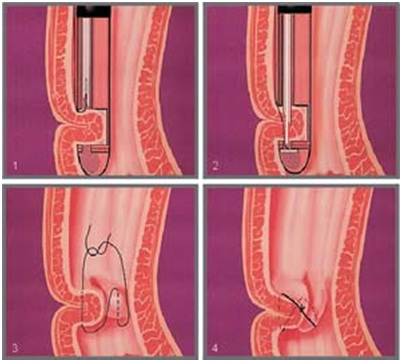 Figura 4. EndoCinch.
Figura 4. EndoCinch.

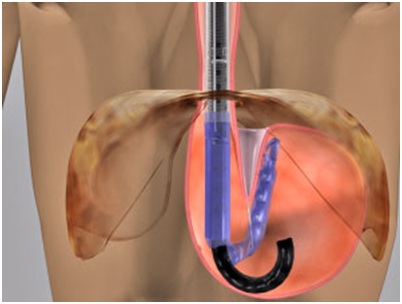 Figura 5. EsophiX
Figura 5. EsophiX

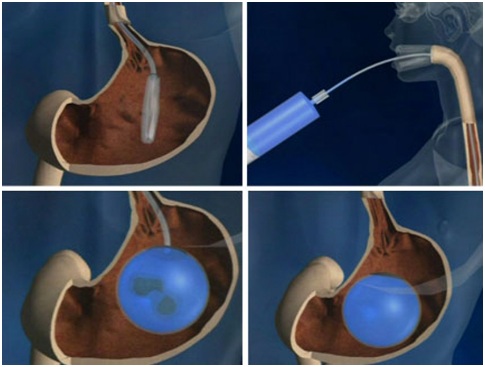 Figura 6. Balón intragástrico.
Figura 6. Balón intragástrico.

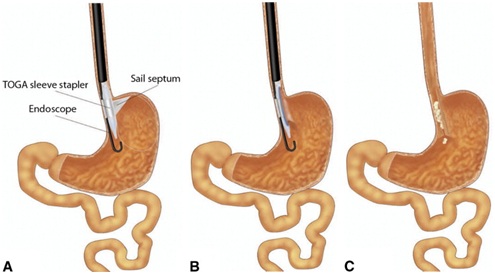 Figura 7. TOGA.
Figura 7. TOGA.

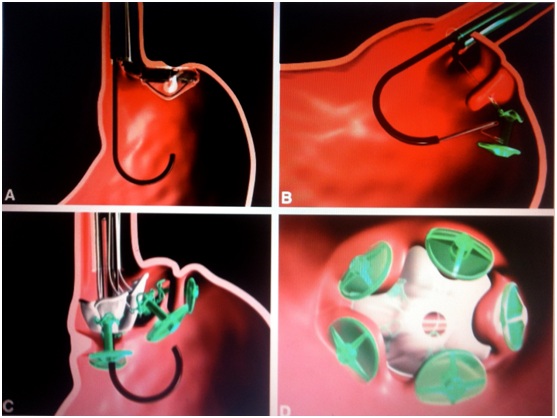 Figura 8. TERIS
Figura 8. TERIS
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

Gastrointestinal endoscopic surgery has been making great progress since the seventies in the management paradigms of conditions such as gastrointestinal bleeding, polyp resection and diagnostic and therapeutic management of the biliary tract. The current challenge is the development of techniques that allow endoscopic treatment of emerging diseases such as cancer, morbid obesity, gastro-esophageal reflux and achalasia. This article reports on new techniques and expectations for the future in the endoscopic management of these diseases.
 Autor:
Rafael Antonio Luengas Tello[1]
Autor:
Rafael Antonio Luengas Tello[1]

Citación: Luengas RA. New techniques in gastrointestinal endoscopic surgery. Medwave 2012 Sep;12(8):e5479 doi: 10.5867/medwave.2012.08.5479
Fecha de envío: 27/7/2012
Fecha de aceptación: 20/8/2012
Fecha de publicación: 1/9/2012
Origen: solicitado, basado en una idea del autor
Tipo de revisión: con revisión externa por 1 revisor, a doble ciego
Citaciones asociadas
1. Impressum Sep;12(8) Medwave: cuerpo editorial de este número | Link |

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Nombre/name: MA. TERESA CANO
Fecha/date: 2012-09-22 12:51:28
Comentario/comment:
Felicidades es un artĂculo muy ilustrativo, novedoso, y con facilidad para su entendimiento, una pregunta al autor ÂżCuál es su experiencia en el manejo de dichas tĂ©cnicas en la edad pediátrica? MĂ©xico en la actualidad cuenta con una gran poblaciĂłn de escasos recursos pero obesidad mĂłrbida, me interesa su opiniĂłn. Gracias
Para comentar debe iniciar sesión
 Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
 Larghi A, Waxman I. State of the art on endoscopic mucosal resection and endoscopic submucosal dissection. Gastrointest Endosc Clin N Am. 2007 Jul;17(3):441-69, v. | CrossRef | PubMed |
Larghi A, Waxman I. State of the art on endoscopic mucosal resection and endoscopic submucosal dissection. Gastrointest Endosc Clin N Am. 2007 Jul;17(3):441-69, v. | CrossRef | PubMed | Retana A, Silverstein T, Wassef W. An update in endoscopic management of gastric cancer. Curr Opin Gastroenterol. 2011 Oct;27(6):576-82. | CrossRef | PubMed |
Retana A, Silverstein T, Wassef W. An update in endoscopic management of gastric cancer. Curr Opin Gastroenterol. 2011 Oct;27(6):576-82. | CrossRef | PubMed | Wang KK, Prasad G, Tian J. Endoscopic mucosal resection and endoscopic submucosal dissection in esophageal and gastric cancers. Curr Opin Gastroenterol. 2010 Sep;26(5):453-8. | CrossRef | PubMed | PMC |
Wang KK, Prasad G, Tian J. Endoscopic mucosal resection and endoscopic submucosal dissection in esophageal and gastric cancers. Curr Opin Gastroenterol. 2010 Sep;26(5):453-8. | CrossRef | PubMed | PMC | Conlin A, Kaltenbach T, Kusano C, Matsuda T, Oda I, Gotoda T. Endoscopic resection of gastrointestinal lesions: advancement in the application of endoscopic submucosal dissection. J Gastroenterol Hepatol. 2010 Aug;25(8):1348-57. | CrossRef | PubMed |
Conlin A, Kaltenbach T, Kusano C, Matsuda T, Oda I, Gotoda T. Endoscopic resection of gastrointestinal lesions: advancement in the application of endoscopic submucosal dissection. J Gastroenterol Hepatol. 2010 Aug;25(8):1348-57. | CrossRef | PubMed | Park YM, Cho E, Kang HY, Kim JM. The effectiveness and safety of endoscopic submucosal dissection compared with endoscopic mucosal resection for early gastric cáncer: a systematic review and metaanalisis. Surg Endosc. 2011 Aug;25(8):2666-77. Epub 2011 Mar 18. | CrossRef | PubMed |
Park YM, Cho E, Kang HY, Kim JM. The effectiveness and safety of endoscopic submucosal dissection compared with endoscopic mucosal resection for early gastric cáncer: a systematic review and metaanalisis. Surg Endosc. 2011 Aug;25(8):2666-77. Epub 2011 Mar 18. | CrossRef | PubMed | Stavropoulos SN, Harris MD, Hida S, Brathwaite C, Demetriou C, Grendell J. Endoscopic submucosal myotomy for the treatment of achalasia. Gastrointest Endosc. 2010 Dec;72(6):1309-11. | CrossRef | PubMed |
Stavropoulos SN, Harris MD, Hida S, Brathwaite C, Demetriou C, Grendell J. Endoscopic submucosal myotomy for the treatment of achalasia. Gastrointest Endosc. 2010 Dec;72(6):1309-11. | CrossRef | PubMed | Inohue H, Minami H, Satodate H, Kudo SE. First clinical experience of submucosal endoscopic esophageal myotomy for esophageal achalasia with no skin incision. Gastrointest Endosc. 2009;69:AB122. | CrossRef |
Inohue H, Minami H, Satodate H, Kudo SE. First clinical experience of submucosal endoscopic esophageal myotomy for esophageal achalasia with no skin incision. Gastrointest Endosc. 2009;69:AB122. | CrossRef | Pasricha PJ, Hawari R, Ahmed I, Chen J, Cotton PB, Hawes RH, et al. Submucosal endoscopic esophageal myotomy: a novel experimental approach for the treatmet of achalasia. Endoscopy. 2007 Sep;39(9):761-4. | CrossRef | PubMed |
Pasricha PJ, Hawari R, Ahmed I, Chen J, Cotton PB, Hawes RH, et al. Submucosal endoscopic esophageal myotomy: a novel experimental approach for the treatmet of achalasia. Endoscopy. 2007 Sep;39(9):761-4. | CrossRef | PubMed | Inoue H, Tianle KM, Ikeda H, Hosoya T, Onimaru M, Yoshida A, et al. Peroral endoscopic myotomy for esophageal achalasia: technique, indication and outcomes. Thorac Surg Clinic. 2011 Nov;21(4):519-25. | CrossRef | PubMed |
Inoue H, Tianle KM, Ikeda H, Hosoya T, Onimaru M, Yoshida A, et al. Peroral endoscopic myotomy for esophageal achalasia: technique, indication and outcomes. Thorac Surg Clinic. 2011 Nov;21(4):519-25. | CrossRef | PubMed | Chen D, Barber C, McLoughlin P, Thavaneswaran P, Jamieson GG, Maddern GJ. Systematic review of endoscopic treatments for gastroesophageal reflux disease. Br J Surg. 2009 Feb;96(2):128-36. | CrossRef | PubMed |
Chen D, Barber C, McLoughlin P, Thavaneswaran P, Jamieson GG, Maddern GJ. Systematic review of endoscopic treatments for gastroesophageal reflux disease. Br J Surg. 2009 Feb;96(2):128-36. | CrossRef | PubMed | Jobe BA. Endoscopic treatments for gastroesophageal reflux disease. Gastroenterol Hepatol. 2012 Jan;8(1):42-4. | PubMed | PMC | Link |
Jobe BA. Endoscopic treatments for gastroesophageal reflux disease. Gastroenterol Hepatol. 2012 Jan;8(1):42-4. | PubMed | PMC | Link | Zagol B, Mikami D. Advances in transoral fundoplication for esophageal reflux. Dig Liver Dis. 2011 May;43(5):361-4. Epub 2011 Mar 5. | CrossRef | PubMed |
Zagol B, Mikami D. Advances in transoral fundoplication for esophageal reflux. Dig Liver Dis. 2011 May;43(5):361-4. Epub 2011 Mar 5. | CrossRef | PubMed | von Renteln D, Schiefke I, Fuchs KH, Raczynski S, Philipper M, Breithaupt W, et al. Endoscopic full-thickness plication for the treatment of GERD by application of multiple Plicator implants: a multicenter study. Gastrointest Endosc. 2008 Nov;68(5):833-44. Epub 2008 Jun 4. | CrossRef | PubMed |
von Renteln D, Schiefke I, Fuchs KH, Raczynski S, Philipper M, Breithaupt W, et al. Endoscopic full-thickness plication for the treatment of GERD by application of multiple Plicator implants: a multicenter study. Gastrointest Endosc. 2008 Nov;68(5):833-44. Epub 2008 Jun 4. | CrossRef | PubMed | Testoni PA, Vailati C, Testoni S, Corsetti M. Transoral incisionless fundoplication with EsophiX for gastroesophageal reflux disease: long-term results and findings affecting outcome Surg Endosc. 2012 May;26(5):1425-35. Epub 2011 Dec 15. | CrossRef | PubMed |
Testoni PA, Vailati C, Testoni S, Corsetti M. Transoral incisionless fundoplication with EsophiX for gastroesophageal reflux disease: long-term results and findings affecting outcome Surg Endosc. 2012 May;26(5):1425-35. Epub 2011 Dec 15. | CrossRef | PubMed | Velanovich V. Endoscopic, endoluminal fundoplication for gastroesophageal reflux disease: initial experience and lesson learned. Surgery. 2010 Oct;148(4):646-51; discussion 651-3. Epub 2010 Aug 14. | CrossRef | PubMed |
Velanovich V. Endoscopic, endoluminal fundoplication for gastroesophageal reflux disease: initial experience and lesson learned. Surgery. 2010 Oct;148(4):646-51; discussion 651-3. Epub 2010 Aug 14. | CrossRef | PubMed | ASGE Technology Committee, Kethu SR, Banerjee S, Barth BA, Desilets DJ, Kaul V, et al. Endoluminal bariatric techniques. Gastrointest Endosc. 2012 Jul;76(1):1-7. Epub 2012 May 12. | CrossRef | PubMed |
ASGE Technology Committee, Kethu SR, Banerjee S, Barth BA, Desilets DJ, Kaul V, et al. Endoluminal bariatric techniques. Gastrointest Endosc. 2012 Jul;76(1):1-7. Epub 2012 May 12. | CrossRef | PubMed | Stimac D, Majanovic SK. Endoscopic approaches to obesity. Dig Dis. 2012;30(2):187-95. Epub 2012 Jun 20. | CrossRef | PubMed |
Stimac D, Majanovic SK. Endoscopic approaches to obesity. Dig Dis. 2012;30(2):187-95. Epub 2012 Jun 20. | CrossRef | PubMed | Sandler BJ, Rumbaut R, Swain CP, Torres G, Morales L, Gonzales L, et al. Human experience with an endoluminal, endoscopic, gastrojejunal bypass sleeve. Surg Endosc. 2011 Sep;25(9):3028-33. Epub 2011 Apr 13. | CrossRef | PubMed |
Sandler BJ, Rumbaut R, Swain CP, Torres G, Morales L, Gonzales L, et al. Human experience with an endoluminal, endoscopic, gastrojejunal bypass sleeve. Surg Endosc. 2011 Sep;25(9):3028-33. Epub 2011 Apr 13. | CrossRef | PubMed | Rodriguez-Grunert L, Galvao Neto MP, Alamo M, Ramos AC, Baez PB, Tarnoff M. First human experience with endoscopically delivered and retrieved duodenal-jejunal bypass sleeve. Surg Obes Relat Dis. 2008 Jan-Feb;4(1):55-9. | CrossRef | PubMed |
Rodriguez-Grunert L, Galvao Neto MP, Alamo M, Ramos AC, Baez PB, Tarnoff M. First human experience with endoscopically delivered and retrieved duodenal-jejunal bypass sleeve. Surg Obes Relat Dis. 2008 Jan-Feb;4(1):55-9. | CrossRef | PubMed | Técnicas restrictivas en cirugía bariátrica: evolución y tendencias actuales
Técnicas restrictivas en cirugía bariátrica: evolución y tendencias actuales