 Para Descargar PDF debe Abrir sesión.
Para Descargar PDF debe Abrir sesión.
La publicación de estas Actas Científicas ha sido posible gracias a una colaboración editorial entre Medwave y la Sociedad Chilena de Nefrología.
En nuestro país, el número de pacientes con enfermedad renal crónica ha ido aumentando progresivamente, paralelamente a la incidencia creciente de patologías como diabetes mellitus e hipertensión arterial (1). Ello, junto a la mayor facilidad de acceso a la terapia de diálisis en los últimos 20 ańos, ha generado un aumento rápido y progresivo de personas que están sometidas a este tratamiento, tanto en el sistema público como privado, llegando Chile en el ańo 2003 a tener un total de 9050 pacientes, con un incremento de 12,7 pacientes por millón de población (ppm) en 1980, a 592 ppm en 2003 (2). Además se ha ido modificando el perfil clínico y la edad de ingreso promedio, con un 66,4% de pacientes mayores de 50 ańos.
Los pacientes en diálisis tienen patologías asociadas a su insuficiencia renal, como diabetes mellitus, enfermedad coronaria, hipertensión, insuficiencia cardíaca, enfermedad vascular periférica y cerebrovascular (2, 3). En un ańo, según el Registro Chileno de Diálisis 2003, 79% de las hospitalizaciones fueron por causas no relacionadas directamente con la insuficiencia renal crónica, entre las cuales destacan neumopatías, cirugía (no incluye FAV), insuficiencia cardíaca, accidente vascular cerebral, infarto agudo del miocardio y otras infecciones (2). Muchos de estos otros problemas médicos son de carácter progresivo y sólo es posible una recuperación parcial.
Los pacientes con nefropatía crónica avanzada tienen una expectativa de vida significativamente reducida en comparación a la población general, ajustados por edad y sexo (3). En Chile, la mortalidad bruta anual de pacientes en diálisis es aproximaadmente 11% y las complicaciones cardíaca, infecciosa y cerebrovascular explican 65% de las muertes (2).
Una vez incorporados a diálisis, los pacientes viven la paradoja de recibir el beneficio de los extraordinarios avances de la medicina moderna, y al mismo tiempo, conocer sus limitaciones. Mientras la diálisis ayuda a sostener la vida, al sustituir a los rińones no funcionantes, la enfermedad sistémica subyacente responsable de la insuficiencia renal, habitualmente continúa progresando y afectando a otros órganos y sistemas. El ejemplo típico es el paciente con insuficiencia renal avanzada y diabetes, que puede mantenerse por ańos en diálisis y, en ese lapso, puede padecer ceguera, amputaciones, neuropatías dolorosas y otras complicaciones graves.
Por otro tanto, la diálisis mejora la sobrevida, pero no necesariamente lo que la persona considera calidad de vida (4). Algunas investigaciones seńalan que casi dos tercios de los pacientes con insuficiencia renal crónica consideran su calidad de vida como menos que buena (4). En Chile, 46,2% tienen actividad limitada o incapacidad de autocuidado (2). El patrón demográfico actual de nuestro país y sus niveles de morbilidad hacen esperar que, en los próximos ańos, se producirá un aumento del número de pacientes en diálisis con enfermedades crónicas y degenerativas, así como también, del número de pacientes geriátricos (1,2).
En los últimos 20 ańos han sucedido avances importantes y significativos en el tratamiento de diálisis, como por ejemplo, mejor calidad de los filtros, máquinas con más opciones y seguridad, tratamiento de la anemia y de la osteodistrofia renal. Ello ha generado protocolos y guías terapéuticas ampliamente aceptadas por los equipos de salud, cuyo objetivo ha sido optimizar los resultados en los parámetros bioquímicos y fisiológicos y minimizar factores de riesgo médico que afectan la sobrevida. Sin embargo, estos avances terapéuticos no han sido suficientemente percibidos y valorados por los pacientes en diálisis, considerando el impacto parcial que ellos tienen en su calidad de vida, que incluye aspectos físicos, psíquicos, afectivos, emocionales y sociales, que habitualmente no son considerados en los avances terapéuticos descritos (5,7). Esta falencia es reconocida por todos los sectores: pacientes, sus familiares, profesionales de la salud y la sociedad en general.
Ello genera el desafío de incorporar y desarrollar nuevos protocolos en pro de una mejor calidad de vida para nuestros pacientes, asegurando la educación del equipo de salud en los principios y prácticas de estos aspectos de la medicina. La implementación de unidades o equipos de Calidad de Vida y Cuidados Paliativos en las unidades de nefrología y diálisis requiere medidas formativas y cambios organizativos, cuyo resultado mejora notablemente la satisfacción de pacientes y familiares. Su objetivo es aumentar la adhesión (compliance) al tratamiento, facilitar e incorporar el apoyo social y familiar (support) en la terapia y mejorar la percepción de bienestar del paciente y su Calidad de Vida.
En este documento de presentación se propone la creación de un Comité de Calidad de Vida y Cuidados Paliativos en la Sociedad Chilena de Nefrología, que permita conocer, investigar y educar en estas áreas de la medicina, centrada en una visión integral del ser humano, con sus aspectos físicos, psíquicos, espirituales y afectivos emocionales. Esta iniciativa generada en nuestra Sociedad permitiría dar una orientación científica y ser referente válido en estas materias y a la vez promover su integración en la enseńanza y práctica de la especialidad en el pre y post grado (8,9).
La Calidad de Vida Relacionada con la Salud (CVRS) es el impacto de la enfermedad, que percibe el individuo, en su capacidad para vivir una vida satisfactoria. Es la valoración que hace el paciente del bienestar físico, emocional y social, luego del diagnóstico y/o tratamiento. Incluye la evaluación funcional física, emocional, cognitiva, social, percepciones de salud y bienestar y de las perspectivas futuras. Existe una estrecha correlación entre calidad de vida, morbilidad y mortalidad; los índices de morbimortalidad en diálisis tienden a ser mucho mejores en pacientes con mejor calidad de vida (10, 14).
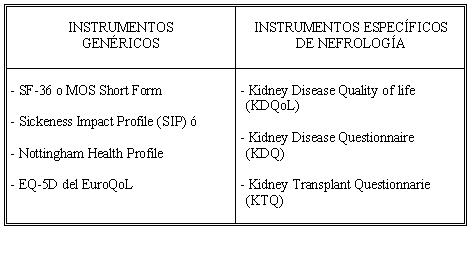
Para evaluar la CVRS se utilizan instrumentos de medición, que son habitualmente cuestionarios que incluyen aspectos físicos, emocionales, cognitivos, sociales, las percepciones de salud/bienestar y las perspectivas futuras. Estos instrumentos deben ser confiables, validados para una determinada población, sensibles, prácticos e interpretables. Se clasifican en génericos y específicos. Los génericos evalúan la CVRS de una población general o de un subgrupo demográfico y/o una cultura y los específicos están más orientados a una determinada enfermedad o problema de salud (14, 17) (véaseTabla I).
Tabla I. Instrumentos de CVRS más utilizados.
Sirve para evaluar un tratamiento sustitutivo o no sustitutivo También se puede aplicar a un paciente individual, ya que permite seguir la evolución de un paciente, desde su perspectiva, a través del tiempo o de diferentes tratamientos. Ayuda en responder preguntas sobre qué aspectos o dimensiones se modifican bajo determinado tratamiento y cuánto y cuándo se modifican (13).
La OMS define los cuidados paliativos como “cuidados activos destinados a mejorar la calidad de vida de pacientes con enfermedades avanzadas e incurables y a sus familiares, controlando los problemas asociados, previniendo y aliviando el sufrimiento a través de un oportuno y adecuado tratamiento del dolor y otros problemas, físicos, psicosociales y espirituales” (http://www.who.int/cancer/palliative/definition/en/).
Los objetivos del cuidado paliativo son aliviar el sufrimiento y mejorar la calidad de vida. Debido a que la expectativa de vida de los pacientes renales está acortada, los cuidados paliativos son relevantes para los pacientes con insuficiencia renal (4, 18).
La Medicina Paliativa considera que el proceso de morir es un hecho natural, afirma y promueve la vida y no pretende alargarla innecesariamente ni acortarla específicamente, sino promover su calidad, siendo perfectamente aplicable desde las fases iniciales de la evolución de la enfermedad, hasta el proceso de morir.
La atención integral de los pacientes con enfermedades crónicas, como insuficiencia renal crónica en fase avanzada, se mide con instrumentos cuali y cuantitativos de Calidad de Vida Relacionado con la Salud y se aplica y expresa con los cuidados paliativos (4,18-21).
La aplicación de los principios asociados a la Medicina Paliativa en nefrología incluye una serie de aspectos relacionados con el paciente, su familia y el equipo de salud (véase Tabla II).
Tabla II. Temas de Cuidados Paliativos en Nefrología.
En el reciente Congreso Latinoamericano de Nefrología (abril 2004), celebrado en Punta del Este, Uruguay, se incluyó por primera vez un curso sobre Calidad de Vida Relacionado con la Salud en la especialidad de Nefrología. El número de asistentes al curso y el interés demostrado por los participantes generó un informe de los docentes del panel a la Sociedad de Nefrología Latinoamericana, donde se propone la incorporación como actividad permanente los temas de Calidad de vida y Cuidados paliativos en futuros congresos (22).
En momentos en que en nuestro país se discute una reforma del sector salud que incluye el acceso oportuno a Diálisis y a los Cuidados Paliativos, como algunas de las más importantes prioridades del Plan AUGE, parece pertinente aportar a la discusión la necesidad de estudiar y evaluar cambios hacia paradigmas creativos e integradores de otros modelos médicos, que consideren las necesidades y expectativas de las personas.
La Sociedad de Nefrología de Chile, a través de este Comité, estaría promoviendo la incorporación de estos nuevos contenidos, Calidad de Vida y Cuidados Paliativos, en la atención de los pacientes renales y también en la formación de los diferentes profesionales de la salud relacionados con la especialidad, tendencia que en otros países se ha incorporado a los contenidos académicos de los futuros especialistas (8,9,20).
En la medida en que la atención médica esté centrada en el Paciente y no en la enfermedad, donde la persona participe en su tratamiento con conocimiento y responsabilidad; que el apoyo de la familia se haga siempre presente junto a la persona enferma, con comprensión y amor, y que el Equipo de Salud realice su trabajo con dedicación y consideración de los aspectos técnicos, basado en la Calidad de Vida de quien está padeciendo la enfermedad, es posible lograr una Medicina Integrativa que no sólo se preocupe del cuerpo enfermo, sino que también integre los aspectos afectivos, emocionales, familiares, sociales y espirituales, propios de nuestra condición de seres humanos.



 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

La publicación de estas Actas Científicas ha sido posible gracias a una colaboración editorial entre Medwave y la Sociedad Chilena de Nefrología.
 Expositor:
Carlos Zúńiga San Martín[1]
Expositor:
Carlos Zúńiga San Martín[1]

Citación: Zúńiga C. Quality of life and palliative care. Medwave 2005 Abr;5(3):e2315 doi: 10.5867/medwave.2005.03.2315
Fecha de publicación: 1/4/2005

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión
 Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
 Dr. Hugo Poblete. XXIII Cuenta de Hemodiálisis Crónica en Chile. Registro de Diálisis. Sociedad Chilena de Nefrología, 2003.
Dr. Hugo Poblete. XXIII Cuenta de Hemodiálisis Crónica en Chile. Registro de Diálisis. Sociedad Chilena de Nefrología, 2003.  Prichard SS. Comorbidities and their impact on outcome in patients with end-stage renal disease. Kidney Int. 2000;57(74):S-100-104. | Link |
Prichard SS. Comorbidities and their impact on outcome in patients with end-stage renal disease. Kidney Int. 2000;57(74):S-100-104. | Link | Cohen LM, Reiter GS, Poppel DM, Germain MJ. Renal Palliative Care, En: Palliative Care for Non-Cancer Patients. Oxford, UK: Oxford University, 2001: 103-113. | Link |
Cohen LM, Reiter GS, Poppel DM, Germain MJ. Renal Palliative Care, En: Palliative Care for Non-Cancer Patients. Oxford, UK: Oxford University, 2001: 103-113. | Link | Kimmel Kimmel PL, Emont SL, Newmann JM, Danko H, Moss AH. ESRD patient quality of life: Symptoms, spiritual beliefs, psychological factors, and ethnicity. Am J Kidney Dis. 2003 Oct;42(4):713-21. | PubMed | Link |
Kimmel Kimmel PL, Emont SL, Newmann JM, Danko H, Moss AH. ESRD patient quality of life: Symptoms, spiritual beliefs, psychological factors, and ethnicity. Am J Kidney Dis. 2003 Oct;42(4):713-21. | PubMed | Link | Kimmel PL. Nephrology Forum : Psychosocial factors in dialysis patients. Kidney Int. 2001 Apr;59(4):1599-613. | CrossRef | PubMed |
Kimmel PL. Nephrology Forum : Psychosocial factors in dialysis patients. Kidney Int. 2001 Apr;59(4):1599-613. | CrossRef | PubMed | Patel SS, Shah VS, Peterson RA, Kimmel PL. Psychosocial Variables, Quality of Life, and Religious Beliefs in ESRD Patients Treated with Hemodialysis. Am J Kidney Dis. 2002 Nov;40(5):1013-22. | CrossRef | PubMed |
Patel SS, Shah VS, Peterson RA, Kimmel PL. Psychosocial Variables, Quality of Life, and Religious Beliefs in ESRD Patients Treated with Hemodialysis. Am J Kidney Dis. 2002 Nov;40(5):1013-22. | CrossRef | PubMed | Holley JL, Carmody SS, Moss AH, Sullivan AM, Cohen LM, Block SD, et al. The need for End-of-Life Care Training in Nephrology: National Survey Results of Nephrology Fellows. Am J Kidney Dis. 2003 Oct;42(4):813-20. | CrossRef | PubMed |
Holley JL, Carmody SS, Moss AH, Sullivan AM, Cohen LM, Block SD, et al. The need for End-of-Life Care Training in Nephrology: National Survey Results of Nephrology Fellows. Am J Kidney Dis. 2003 Oct;42(4):813-20. | CrossRef | PubMed | Moss AH, Holley JL, Davison SN, Dart RA, Germain MJ, Cohen L, et al. Core Curriculum in Nephrology: Palliative Care. Am J Kidney Dis. 2004 Jan;43(1):172-3. | CrossRef | PubMed |
Moss AH, Holley JL, Davison SN, Dart RA, Germain MJ, Cohen L, et al. Core Curriculum in Nephrology: Palliative Care. Am J Kidney Dis. 2004 Jan;43(1):172-3. | CrossRef | PubMed | Mapes DL, Lopes AA, Satayathum S, McCullough KP, Goodkin DA, Locatelli F, et al. Health-related quality of life as a predictor of mortality and hospitalisation: The Dialysis Outcomes and Practice Patterns Study (DOPPS). Kidney Int. 2003 Jul;64(1):339-49. | CrossRef | PubMed |
Mapes DL, Lopes AA, Satayathum S, McCullough KP, Goodkin DA, Locatelli F, et al. Health-related quality of life as a predictor of mortality and hospitalisation: The Dialysis Outcomes and Practice Patterns Study (DOPPS). Kidney Int. 2003 Jul;64(1):339-49. | CrossRef | PubMed | Valderrábano F, Jofre R, López-Gómez JM. Quality of Life in End-Stage Renal Disease Patients. Am J Kidney Dis. 2001 Sep;38(3):443-64. | CrossRef | PubMed |
Valderrábano F, Jofre R, López-Gómez JM. Quality of Life in End-Stage Renal Disease Patients. Am J Kidney Dis. 2001 Sep;38(3):443-64. | CrossRef | PubMed | Elgueta L, Mańalich J, Saffie A. Hemodiálisis Crónica: Programa de evaluación de calidad de vida en pacientes mayores de 60 ańos. Rev Med Chil. 1994 Jun;122(6):679-85. | PubMed |
Elgueta L, Mańalich J, Saffie A. Hemodiálisis Crónica: Programa de evaluación de calidad de vida en pacientes mayores de 60 ańos. Rev Med Chil. 1994 Jun;122(6):679-85. | PubMed | Kimmel Paul L. Just whose quality of life is it anyway? Controversies and consistencies in measurements of quality of life. Kidney Int. 2000;57,(74):S-113-120.
Kimmel Paul L. Just whose quality of life is it anyway? Controversies and consistencies in measurements of quality of life. Kidney Int. 2000;57,(74):S-113-120.  Kalantar-Zadeh K, Kopple JD, Block G, Humphreys MH. Association Among SF36 Quality of Life Measures and Nutrition, Hospitalization, and Mortality in Hemodiálisis. J Am Soc Nephrol. 2001 Dec;12(12):2797-806. | PubMed |
Kalantar-Zadeh K, Kopple JD, Block G, Humphreys MH. Association Among SF36 Quality of Life Measures and Nutrition, Hospitalization, and Mortality in Hemodiálisis. J Am Soc Nephrol. 2001 Dec;12(12):2797-806. | PubMed | Rebollo P, Ortega F, Ortega T, Valdés C, García-Mendoza M, Gómez E. Spanish validation of the “Kidney transplant Questionnaire”:a useful instrument for assessing health related quality of life in kidney transplant patients Health Qual Life Outcomes. 2003 Oct 17;1:56. | CrossRef | PubMed | PMC |
Rebollo P, Ortega F, Ortega T, Valdés C, García-Mendoza M, Gómez E. Spanish validation of the “Kidney transplant Questionnaire”:a useful instrument for assessing health related quality of life in kidney transplant patients Health Qual Life Outcomes. 2003 Oct 17;1:56. | CrossRef | PubMed | PMC | Diaz-Buxo JA, Lowrie EG, Lew NL, Zhang H, Lazarus JM. Quality-of-Life Evaluation Using Short Form 36:Comparison in Hemodialysis and Peritoneal Dialysis Patients. Am J Kidney Dis. 2000 Feb;35(2):293-300. | CrossRef | PubMed |
Diaz-Buxo JA, Lowrie EG, Lew NL, Zhang H, Lazarus JM. Quality-of-Life Evaluation Using Short Form 36:Comparison in Hemodialysis and Peritoneal Dialysis Patients. Am J Kidney Dis. 2000 Feb;35(2):293-300. | CrossRef | PubMed | Poppel DM, Cohen LM, Germain MJ. The Renal Palliative Care Initiative. J Palliat Med. 2003 Apr;6(2):321-6. | CrossRef | PubMed |
Poppel DM, Cohen LM, Germain MJ. The Renal Palliative Care Initiative. J Palliat Med. 2003 Apr;6(2):321-6. | CrossRef | PubMed | Germain MJ, Cohen L. Supportive care for patients with renal disease: Time for Action. Am J Kidney Dis. 2001 Oct;38(4):884-6. | CrossRef | PubMed |
Germain MJ, Cohen L. Supportive care for patients with renal disease: Time for Action. Am J Kidney Dis. 2001 Oct;38(4):884-6. | CrossRef | PubMed | Moss AH, ESRD Workgroup Chair, ESRD Workgroup Members. End-Stage Renal Disease Peer WorkGroup. Full report. The Robert Wood Johnson Foundation. | Link |
Moss AH, ESRD Workgroup Chair, ESRD Workgroup Members. End-Stage Renal Disease Peer WorkGroup. Full report. The Robert Wood Johnson Foundation. | Link | Cohen LM, Germain M, Poppel DM, Woods A, Kjellstrand CM. Dialysis Discontinuation and Palliative Care. Am J Kidney Dis. 2000 Jul;36(1):140-4. | CrossRef | PubMed |
Cohen LM, Germain M, Poppel DM, Woods A, Kjellstrand CM. Dialysis Discontinuation and Palliative Care. Am J Kidney Dis. 2000 Jul;36(1):140-4. | CrossRef | PubMed | Libro de resúmenes. XIII Congreso Latino Americano de Nefrología e Hipertensión. 2004 Abr. 21-24 Punta del Este. Uruguay: 93-99.
Libro de resúmenes. XIII Congreso Latino Americano de Nefrología e Hipertensión. 2004 Abr. 21-24 Punta del Este. Uruguay: 93-99.