 Para Descargar PDF debe Abrir sesión.
Para Descargar PDF debe Abrir sesión.
La publicación de estas Actas Científicas ha sido posible gracias a una colaboración editorial entre Medwave y el Grupo de Esclerosis Múltiple de la Sociedad Chilena de Neurología, Psiquiatría y Neurocirugía.
La esclerosis múltiple (EM) de inicio tardío es una entidad poco frecuente, pero es posible que la prevalencia vaya aumentando a medida que se sospeche y se busque más. A continuación se analizarán aspectos clínicos, los cambios que se presentan en el sistema inmunológico con el envejecimiento y su relación con las diferencias que presenta la enfermedad en este segmento de la población.
La primera aproximación a criterios diagnósticos fue publicada en 1965 por Schumacher (1), quien estableció un rango de edad para la EM que oscilaba entre los 10 y los 50 ańos, pero hoy ese concepto está obsoleto, ya que existen casos fuera de estos rangos. Se denominan infantiles, cuando comienza antes de los 10 ańos y de inicio tardío, cuando el inicio es después de los 50 ańos.
En 1983, Poser publicó los criterios del Washington Commitee, en el cual no se establecieron rangos de edad en forma explícita, pero el diagnóstico era aplicable en el tramo de 50 a 59 ańos, sólo en pacientes incluidos en estudios clínicos, no en el resto (2); es decir, de alguna forma se mantuvo el límite superior de 50 ańos para hacer el diagnóstico deEM.
En 2000, en Annals of Neurology se publicó una proposición de criterios diagnósticos para enfermos con la variedad primaria progresiva, que es la que predomina en los pacientes con inicio tardío (3). Estos criterios establecieron un rango de 25 a 65 ańos de edad, basados en la experiencia clínica de que estos pacientes tienden a ser de edades más avanzadas. Por lo tanto, en estos enfermos se amplió el rango aceptable para hacer el diagnóstico de esta variedad de EM.
Los criterios diagnósticos de McDonald, actualmente en uso, fueron propuestos el 2001 y revisados el 2005 (4) y en ellos no se menciona rangos de edad para el diagnóstico de EM.
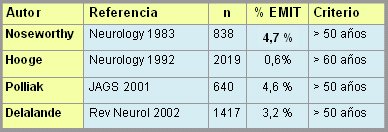
Existen pocos estudios epidemiológicos sobre EM de inicio tardío (Tabla I); de ellos, los de Noseworthy y Delalande son los que han aportado más información. El estudio de Noseworthy, publicado en 1983, fue el primero en mostrar que la EM se manifiesta en distintos segmentos de la población, con características diferentes. La forma en que se define EM de inicio tardío cambia según la definición utilizada en cada estudio, pero la prevalencia se mantiene, ya que si se ajusta a más de 50 ańos cae en el mismo rango, entre 6% y 7%.
Tabla I. Estudios epidemiológicos sobre esclerosis múltiple de inicio tardío (EMIT: Esclerosis múltiple de inicio tardio; JAGS: Journal of American Geriatrics Society)
En el estudio mencionado se comunicó una cifra mayor de EM de inicio tardío (5), pero Noseworthy sólo había considerado el momento del diagnóstico; no evaluó si había habido algún episodio atribuible a la enfermedad antes de los 50 ańos, como neuritis óptica o brote supratentorial con algún déficit, porque es distinto que la enfermedad debute clínicamente pasados los 50 ańos a que el diagnóstico se realice sobre los 50 ańos. Al separar a los pacientes por decenios se comprobó que en sólo 39 de ellos la enfermedad comenzó sobre los 50 ańos y que un porcentaje de los que debutaban sobre los 50 ańos se habían iniciado antes, lo que se podía detectar con un interrogatorio acucioso y dirigido. Por ello, al corregir el diagnóstico de EM de inicio tardío la prevalencia bajó de 9,4% a 4,7%, cifra que es comparable a las comunicaciones de otros estudios. Este trabajo fue realizado en 838 pacientes, controlados en el policlínico de especialidades de la Clínica Mayo, Scottsdale.
El estudio de Noseworthy recalca la importancia de una anamnesis de buena calidad, en la que se busquen en forma dirigida síntomas previos atribuibles a la enfermedad, con la subjetividad necesaria; este aspecto es muy importante, sobre todo en pacientes con mayor riesgo de presentar otras patologías, como las cerebrovasculares, que se pueden confundir con EM en este tramo etario.
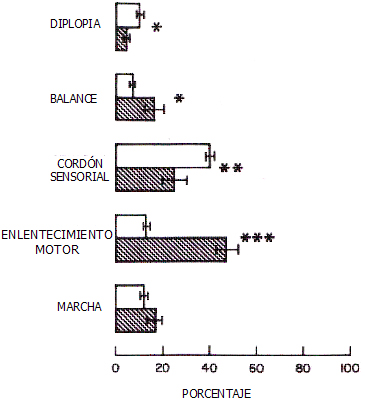
En la Fig. 1 se grafica la frecuencia de los síntomas según el sistema comprometido; la barra achurada corresponde a pacientes con EM de inicio tardío y la blanca, al número total de enfermos con esta enfermedad. Hay una diferencia muy significativa en lentitud motora, y no en síntomas de médula espinal u oftalmoplejia internuclear con diplopia, es decir, estos pacientes tienen un mayor compromiso motor como síntoma inicial. Además, hay mayor compromiso de médula espinal versus cerebelo y tronco cerebral, con una diferencia estadísticamente significativa.
Figura 1. Frecuencia de manifestaciones clínicas en pacientes con esclerosis múltiple de inicio tardío (barras achuradas) y en el total de pacientes con esclerosis múltiple (barras blancas). (* = p < 0,05; ** = p < 0,01; *** = p < 0,001). (Adaptado de Noseworthy J. Neurology 1983; 33(12): 1537-1544)
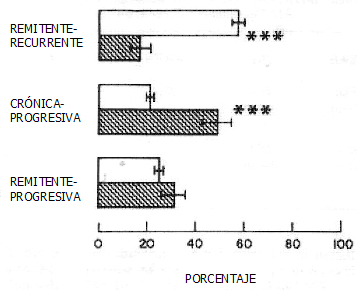
En cuanto al comportamiento evolutivo, en el grupo global predomina la forma remitente recurrente; en cambio, en el grupo de enfermos mayores de 50 ańos predomina la variedad crónica progresiva (Fig. 2).
Figura 2. Frecuencia de formas evolutivas en esclerosis múltiple de inicio tardío (barra achurada) y en el total de pacientes (barra blanca). (Adaptado de Noseworthy J. Neurology 1983; 33(12): 1537-1544)
En un trabajo israelí publicado por Polliack, que evaluó las manifestaciones de la EM de inicio tardío, se replicaron los resultados del trabajo de Noseworthy, aunque ese estudio fue menos minucioso (6); un estudio francés muestra una serie de 40 a 50 individuos con EM de inicio tardío sobre un total de 1400 pacientes y hace un paralelo con otros estudios respecto a datos demográficos, evolución y características paraclínicas en pacientes con EM de inicio tardío (7); un estudio canadiense incluyó un número elevado de pacientes, pero utilizó como definición de EM de inicio tardío los 60 ańos y no se analizó el grupo de 50-60 ańos; finalmente, Martinelli et al observaron que los pacientes presentaron compromiso cerebelo-motor en 60 a 70% de los casos, mientras que la neuritis óptica fue muy rara como presentación inicial (0-13%), en comparación con las formas juveniles o con el grupo global de pacientes con EM, una vez más el curso primario progresivo fue el más común (32%-83%) (8).
Evolutivamente, el compromiso medular es el más frecuente, ya que se presenta en más de 90% de los pacientes. Si se comparan variables como sobrevida, relación hombre-mujer y el comportamiento de algunos exámenes, se puede obtener información de valor. Hay que recalcar que predominan las formas primarias progresivas, a diferencia de lo que se observa en laEM que se inicia antes de los 50 ańos de edad. En la EM de inicio tardío las bandas oligoclonales tienen menor sensibilidad y el curso clínico tiene algunas diferencias, no sólo en términos del sistema comprometido y del perfil evolutivo, sino también por la presencia de un intervalo más breve entre el primer y segundo brote y entre el primer brote y el inicio de la progresión, además de mayor cantidad de secuelas luego del primer brote, es decir, el índice de progresión es mayor.
Como vemos esta enfermedad tiene características diferentes en los mayores de 50 ańos, a tal punto que se puede plantear que en este grupo etario se comporta como una entidad con una fisiopatología distinta; desde el punto de vista de los modelos clásicos de degeneración versus inflamación, quizás la balanza se carga hacia lo degenerativo. Por desgracia, no existen estudios anatomopatológicos en estos pacientes, pero está claro que el mecanismo se relaciona con los cambios en el comportamiento del sistema inmune que se observan con la edad.
La resonancia magnética (RM) entrega algunas pistas sobre esta patología, mediante los conocidos criterios de Barkhof (9). Fazekas, en 1988, intentó mejorar la especificidad en pacientes mayores de 50 ańos, dada la sobreposición con factores de riesgo cerebrovascular, para lo cual realizó un estudio en el que comparó 49 pacientes con EM con 50 controles sanos, pareados por sexo y edad.De este análisis comparativo, encontró tres criterios con valor discriminador y estableció que cuando se cumplían dos de tres había 100% de especificidad. Los criterios son: lesiones hiperintensas mayores de 6 mm, lesiones periventriculares y ubicación infratentorial (10).
Una revisión reciente de un grupo francés efectuó RM cerebral en 20 pacientes con EM de inicio tardío y en 26 controles pareados por edad, sexo y factores de riesgo vasculares (11) y analizó los resultados según los criterios de Paty, Fazekas y Barkhof. La sensibilidad y especificidad fueron respectivamente 90% y 54% con los criterios de Paty; 80% y 69% con los de Fazekas; y 85% y 65% con los de Barkhof; además, los criterios de Barkhof fueron menos específicos en los pacientes mayores, en comparación con los más jóvenes. Los resultados muestran una diferencia mayor en términos de grados de refuerzo con gadolinio: los pacientes mayores presentan lesiones menos captantes de contraste paramagnético.
En un estudio italiano se evaluó el comportamiento de las lesiones de EM según decenio de la vida, frente al contraste. Se observó que 50% de los pacientes menores de 40 ańos que presentan un brote tiene lesiones que se contrastan; en cambio, los pacientes mayores de 50 tuvieron menor refuerzo de las lesiones con gadolinio (12). Sobre la base del perfil evolutivo de la enfermedad y su comportamiento frente al contraste, se tiende a pensar que hay menos inflamación. En 2006 se publicaron las guías estandarizadas del Consorcio de Centros de Esclerosis Múltiple, basadas en parte, en lo propuesto por Barkhof (13).
El diagnóstico diferencial de la EM de inicio tardío es amplio y su detalle escapa al objetivo de esta revisión; no obstante, es necesario destacar algunos conceptos. El diagnóstico diferencial más importante es la enfermedad cerebrovascular, dada la coexistencia, en esta población, de factores de riesgo vascular. Por otra parte, se puede asemejar a una mielopatía crónica, como raquiestenosis cervical a la deficiencia de vitamina B12 o a otras formas de mielopatía no compresiva, patologías que se deben investigar en forma dirigida. Las enfermedades inflamatorias cerebrales son menos frecuentes: vasculitis del sistema nervioso central o lupus, aunque también es más raro que éste se inicie después de los 50 ańos. La neuritis óptica, como tal, es infrecuente en este grupo, de modo que si en estos pacientes se diagnostica una neuropatía óptica, se debe pensar, en primer lugar, que su etiología es isquémica, en la medida que existan factores de riesgo para ello, y no tanto inflamatoria. La degeneración cerebelosa, cualquiera sea su causa (paraneoplásica, carencial, etc.), también constituye un diagnóstico diferencial.
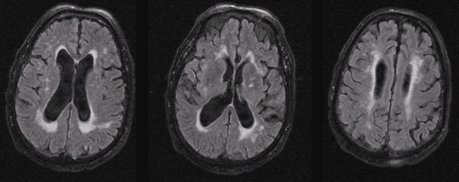
En la RM del paciente de la Figura 3 se observan lesiones microangiopáticas periventriculares e infartos lacunares, que fácilmente se podrían confundir con esclerosis múltiple (Fig. 3).
Figura 3. RM de cerebro con lesiones microangiopáticas periventriculares e infartos lacunares
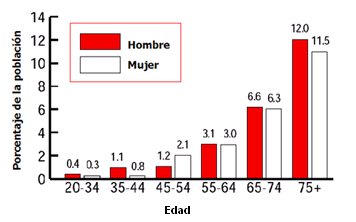
La prevalencia de hipertensión arterial, que tiene un papel etiopatogénico en la enfermedad cerebrovascular, aumenta con la edad; y sobre los 50 ańos aumenta radicalmente la prevalencia de enfermedades cardiovasculares y accidentes vasculares cerebrales (Fig. 4), por lo que es la primera posibilidad diagnóstica cuando el compromiso neurológico no es por una mielopatía.
Figura 4. Prevalencia de accidente vascular cerebral por edad y sexo. AHA 2005
El estudio de Rotterdam demostró que con la edad aumenta la cantidad y volumen de lesiones en la sustancia blanca (14), lo que dificulta el diagnóstico diferencial con EM. En un estudio muy interesante publicado en Radiology se intentó establecer la importancia de la RM de médula espinal como un elemento diferenciador en enfermos con sospecha de enfermedad cerebrovascular versus EM y otras enfermedades inflamatorias, como sarcoidosis, lupus o Sjögren (15), y se demostró que en los enfermos con EM existen lesiones de la médula espinal en un porcentaje significativamente mayor que en enfermos con lesiones similares supratentoriales, pero cuya patología no afecta la médula espinal (ej. enfermedad cerebrovascular). Por lo tanto, la RM de médula espinal podría colaborar en el diagnóstico diferencial, en el sentido de que si aparecen lesiones, éstas apoyarían el diagnóstico de EM.
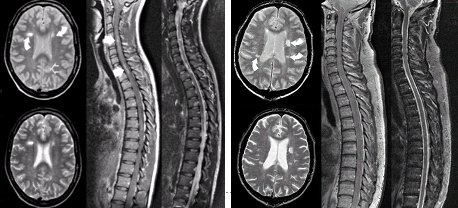
No existen estudios comparativos sobre la presencia de microhemorragias como elemento discriminador a favor de enfermedad cerebrovascular, pero estas lesiones tendrían un papel en el diagnóstico diferencial, ya que no se observan en enfermos con EM. En la Fig. 5 aparecen dos enfermos con lesiones cerebrales muy similares: uno tenía EM y su RM medular tenía lesiones características; el otro no tenía estas lesiones en la médula espinal.
Figura 5. RM en dos pacientes con lesiones cerebrales supratentoriales. A la izquierda, lesiones características en la médula espinal, del paciente con esclerosis múltiple. A la derecha, el paciente sin esclerosis múltiple tenía una RM de médula espinal normal (Fuente: Bot JC. Radiology 2002; 223(1): 46-56)
Finalmente, la entidad patológica conocida como CADASIL (Cerebral Autosomal Dominant Arteriopathy with Subcortical Infarcts and Leukoencephalopathy) también se puede confundir con EM. Signos patognomónicos de CADASIL en RM con secuencias T2-FLAIR son la asociación de hiperintensidad de la cápsula externa y el signo de O’Sullivan, es decir, la hiperintensidad de los polos temporales, los cuales permiten hacer el diagnóstico diferencial con EM, porque no están presentes en ella.
Los enfermos con debut tardío presentan una fase inflamatoria, pero esta etapa se encontraría en regresión, por lo que se observan menos brotes y menor refuerzo con gadolinio en las lesiones en RM. Esto sugiere una fisiopatología distinta, con una probable anatomía patológica diferente, con predominio de uno de los patrones fisiopatológicos; lamentablemente, no hay mucha información disponible. En la EM de inicio tardío se pierde la gran preponderancia entre hombre y mujer y se acercan las diferencias; en la población general la relación mujer:hombre es alrededor de 5:1 ó 6:1; en este caso es cercana a 2:1, con persistencia del predominio femenino.






 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

La publicación de estas Actas Científicas ha sido posible gracias a una colaboración editorial entre Medwave y el Grupo de Esclerosis Múltiple de la Sociedad Chilena de Neurología, Psiquiatría y Neurocirugía.
 Expositor:
Patricio Sandoval[1]
Expositor:
Patricio Sandoval[1]

Citación: Sandoval P. Late-onset multiple sclerosis I. Medwave 2006 Sep;6(9):e2342 doi: 10.5867/medwave.2006.09.2342
Fecha de publicación: 1/10/2006

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión
 Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
 Schumacker GA, Beebe G, Kibler RF, Kurland LT, Kurtze JF, McDowell F, et al. Problems of experimental trials of therapy in multiple sclerosis: report by the panel on the evaluation of experimental trials of therapy in multiple sclerosis. Ann N Y Acad Sci. 1965 Mar 31;122:552-68. | CrossRef | PubMed |
Schumacker GA, Beebe G, Kibler RF, Kurland LT, Kurtze JF, McDowell F, et al. Problems of experimental trials of therapy in multiple sclerosis: report by the panel on the evaluation of experimental trials of therapy in multiple sclerosis. Ann N Y Acad Sci. 1965 Mar 31;122:552-68. | CrossRef | PubMed | Poser CM, Paty DW, Scheinberg L, McDonald WI, Davis FA, Ebers GC, et al. New diagnostic criteria for multiple sclerosis: guidelines for research protocols. Ann Neurol. 1983 Mar;13(3):227-31. | CrossRef | PubMed |
Poser CM, Paty DW, Scheinberg L, McDonald WI, Davis FA, Ebers GC, et al. New diagnostic criteria for multiple sclerosis: guidelines for research protocols. Ann Neurol. 1983 Mar;13(3):227-31. | CrossRef | PubMed | Thompson AJ, Montalban X, Barkhof F, Brochet B, Filippi M, Miller DH, et al. Diagnostic criteria for primary progressive multiple sclerosis: a position paper. Ann Neurol. 2000 Jun;47(6):831-5. | CrossRef | PubMed |
Thompson AJ, Montalban X, Barkhof F, Brochet B, Filippi M, Miller DH, et al. Diagnostic criteria for primary progressive multiple sclerosis: a position paper. Ann Neurol. 2000 Jun;47(6):831-5. | CrossRef | PubMed | Polman CH, Reingold SC, Edan G, Filippi M, Hartung HP, Kappos L, et al. Diagnostic criteria for multiple sclerosis: 2005 revisions to the "McDonald Criteria". Ann Neurol. 2005 Dec;58(6):840-6. | CrossRef |
Polman CH, Reingold SC, Edan G, Filippi M, Hartung HP, Kappos L, et al. Diagnostic criteria for multiple sclerosis: 2005 revisions to the "McDonald Criteria". Ann Neurol. 2005 Dec;58(6):840-6. | CrossRef | Noseworthy J, Paty D, Wonnacott T, Feasby T, Ebers G. Multiple sclerosis after age 50. Neurology. 1983 Dec;33(12):1537-44. | PubMed |
Noseworthy J, Paty D, Wonnacott T, Feasby T, Ebers G. Multiple sclerosis after age 50. Neurology. 1983 Dec;33(12):1537-44. | PubMed | Polliack ML, Barak Y, Achiron A. Late-onset multiple sclerosis. J Am Geriatr Soc. 2001 Feb;49(2):168-71. | CrossRef | PubMed |
Polliack ML, Barak Y, Achiron A. Late-onset multiple sclerosis. J Am Geriatr Soc. 2001 Feb;49(2):168-71. | CrossRef | PubMed | Delalande S, De Seze J, Ferriby D, Stojkovic T, Vermersch P. Sclérose en plaques de début tardif. Rev Neurol (Paris). 2002 Nov;158(11):1082-7. | PubMed |
Delalande S, De Seze J, Ferriby D, Stojkovic T, Vermersch P. Sclérose en plaques de début tardif. Rev Neurol (Paris). 2002 Nov;158(11):1082-7. | PubMed | Martinelli V, Rodegher M, Moiola L, Comi G. Late onset multiple sclerosis: clinical characteristics, prognostic factors and differential diagnosis. Neurol Sci. 2004 Nov;25 Suppl 4:S350-5. | CrossRef | PubMed |
Martinelli V, Rodegher M, Moiola L, Comi G. Late onset multiple sclerosis: clinical characteristics, prognostic factors and differential diagnosis. Neurol Sci. 2004 Nov;25 Suppl 4:S350-5. | CrossRef | PubMed | Barkhof F, Filippi M, Miller DH, Scheltens P, Campi A, Polman CH, et al. Comparison of MRI criteria at first presentation to predict conversion to clinically definite multiple sclerosis. Brain. 1997 Nov;120 ( Pt 11):2059-69. | CrossRef | PubMed |
Barkhof F, Filippi M, Miller DH, Scheltens P, Campi A, Polman CH, et al. Comparison of MRI criteria at first presentation to predict conversion to clinically definite multiple sclerosis. Brain. 1997 Nov;120 ( Pt 11):2059-69. | CrossRef | PubMed | Fazekas F, Offenbacher H, Fuchs S, Schmidt R, Niederkorn K, Horner S, et al. Criteria for an increased specificity of MRI interpretation in elderly subjects with suspected multiple sclerosis. Neurology. 1988 Dec;38(12):1822-5. | PubMed |
Fazekas F, Offenbacher H, Fuchs S, Schmidt R, Niederkorn K, Horner S, et al. Criteria for an increased specificity of MRI interpretation in elderly subjects with suspected multiple sclerosis. Neurology. 1988 Dec;38(12):1822-5. | PubMed | de Seze J, Delalande S, Michelin E et al. Brain MRI in late-onset multiple sclerosis. Eur J Neurol 2005; 12(4): 241-244. | CrossRef | PubMed |
de Seze J, Delalande S, Michelin E et al. Brain MRI in late-onset multiple sclerosis. Eur J Neurol 2005; 12(4): 241-244. | CrossRef | PubMed | Tortorella C, Bellacosa A, Paolicelli D, Fuiani A, Di Monte E, Simone IL, et al. Age-related gadolinium-enhancement of MRI brain lesions in multiple sclerosis J Neurol Sci. 2005 Dec 15;239(1):95-9. Epub 2005 Oct 4. | CrossRef | PubMed |
Tortorella C, Bellacosa A, Paolicelli D, Fuiani A, Di Monte E, Simone IL, et al. Age-related gadolinium-enhancement of MRI brain lesions in multiple sclerosis J Neurol Sci. 2005 Dec 15;239(1):95-9. Epub 2005 Oct 4. | CrossRef | PubMed | Simon JH, Li D, Traboulsee A, Coyle PK, Arnold DL, Barkhof F, et al. Standardized MR imaging protocol for multiple sclerosis: Consortium of MS Centers consensus guidelines. AJNR Am J Neuroradiol. 2006 Feb;27(2):455-61. | PubMed |
Simon JH, Li D, Traboulsee A, Coyle PK, Arnold DL, Barkhof F, et al. Standardized MR imaging protocol for multiple sclerosis: Consortium of MS Centers consensus guidelines. AJNR Am J Neuroradiol. 2006 Feb;27(2):455-61. | PubMed |