El aumento del riesgo cardiovascular reportado por el WHI, aunque de magnitud moderada, fue el resultado mßs inesperado de dicho estudio. Todos los demßs resultados, ya sea de incremento o reducci¾n del riesgo de desarrollar determinadas patologĒas habĒan sido demostradas previamente por varios estudios observacionales y meta-anßlisis. Es interesante, por tanto, analizar las posibles causas de la discrepancia en lo referente a eventos cardiovasculares.
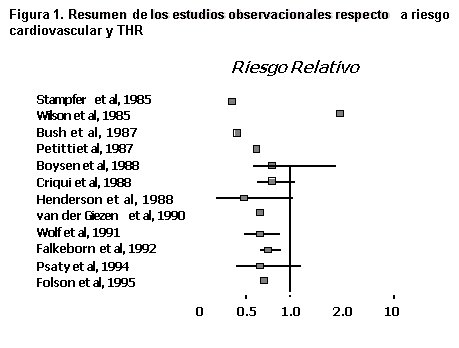
Como se observa en la Figura 1, la mayorĒa de los estudios observacionales habĒa demostrado que la TRH o la TRE (terapia de reemplazo estrogķnica) iniciada en la perimenopausia y mantenida por tiempos variables, se asociaba a menor riesgo cardiovascular. Si analizamos una publicaci¾n reciente del Estudio de las Enfermeras (Grodstein F, et al. Ann Intern Med 2000;133;9) se reportaban los siguientes resultados de la THR en prevenci¾n primaria: en comparaci¾n a las no usuarias (RR=1,0) las usuarias de hormonoterapia en base a estr¾genos conjugados equinos (ECE) 0,3-0,625 y 1,25 mg, tuvieron un riesgo relativo ajustado de enfermedad coronaria de 0,58¢0,54 y 0,70, respectivamente, todas significativas. Estas mismas dosis referidas a enfermedad cerebro vascular dio los siguientes RR=0,54¢1,35 y 1,63, respectivamente, siendo las dos ·ltimas cifras significativas. En otras palabras, cualquier dosis de ECE era protectora a nivel coronario, lo que contrastaba con la enfermedad cerebro vascular, donde las dosis de 0,625 y 1,25 mg incrementaban el riesgo y la de 0,3 mg lo disminuĒa, aunque no alcanzaba significancia estadĒstica.
Mecanismos descritos que hacĒan plausible un efecto cardioprotector
Existe un largo listado de efectos cardiovasculares que pueden ser considerados beneficiosos en protecci¾n cardiovascular. Entre ellos cabe mencionar:
Podemos describir al menos tres efectos deletķreos de la TRE/TRH, todos los cuales se relacionan casi exclusivamente a la administraci¾n de estr¾genos por vĒa oral. Estos efectos son:
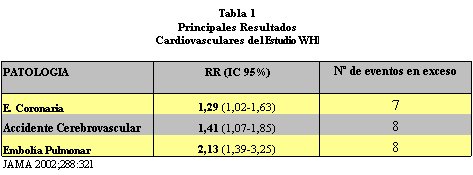
El estudio WHI report¾ 3 efectos cardiovasculares que fueron adversos, los que se describen en la Tabla 1. Se observa que, al igual que lo reportado por estudios observacionales, la THR se asocia a incremento del riesgo de embolĒa pulmonar y de accidente cerebrovascular. Lo impactante es la disparidad respecto a enfermedad coronaria, que disminuye seg·n los observacionales y aumenta en el estudio WHI.
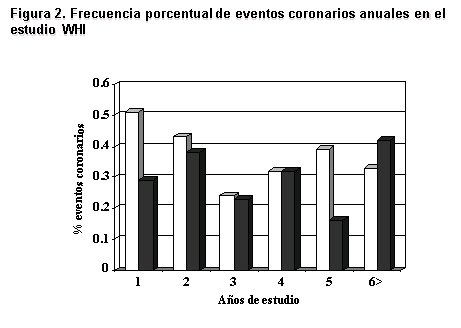
Cabe destacar que el mayor incremento de eventos coronarios se observaron durante el primer a±o, tal como se observa en la Figura 2. Posteriormente el RR se hace cercano a 1,0, a excepci¾n del 5║ a±o, en que vuelve a subir, sin deberse a un incremento de eventos en el grupo con THR, sino mßs bien a una reducci¾n transitoria de los eventos en el grupo placebo. Este perfil de eventos Śaumento en el primer a±o que tiende a disminuir posteriormenteŚ se asemeja a lo reportado el primer a±o del estudio HERS. Es decir, pasado el primer a±o de uso, el riesgo coronario de la THR disminuye y se asemeja al grupo placebo.
Posibles explicaciones de estos resultados
Una crĒtica general al estudio WHI es la alta tasa de abandono de pacientes a lo largo del seguimiento, la que asciende a 42% en el grupo con THR, excediendo el n·mero de abandonos proyectado por los investigadores. Si bien se menciona que esto no influy¾ en los resultados, siempre queda una duda razonable al respecto.
En segundo lugar, las pacientes eran de edad avanzada para iniciar THR (promedio de edad al ingreso al estudio fue de 63,2▒7,1 a±os; s¾lo un tercio de ellas estaba en el grupo etario de 50-60 a±os, que son las que habitualmente tratamos con THR en nuestro medio.
Ademßs existe una duda razonable respecto a si las mujeres en el estudio eran o no totalmente sanas desde el punto de vista cardiovascular. Aparte de la consideraci¾n respecto a la edad avanzada, habĒa un 35,3% con sobrepeso y 34,2% con obesidad, habĒa hipertensi¾n sist¾lica en 17,6% y diast¾lica en 9,1%; un 10,5% eran fumadoras actuales y casi un 40% habĒan sido ex-fumadoras. Un 4,4% tenĒa diabetes y 12,5% hipercolesterolemia que necesitaba tratamiento farmacol¾gico. Mßs criticable a·n es la presencia de antecedentes cardiovasculares previos: 1,6% de infarto previo; 2,8% de angina; 1,1%de procedimientos de revascularizaci¾n coronaria; 0,7% de accidente cerebrovascular y 0,9% de embolĒa pulmonar o trombosis venosa profunda. En conclusi¾n, dada la edad y las comorbilidades antes descritas, es difĒcil considerar que estas pacientes eran absolutamente ōsanasö desde el punto de vista cardiovascular.
La pregunta es ┐por quķ hubo incremento del riesgo coronario si en el estudio de prevenci¾n secundaria como es el HERS, esta situaci¾n no se produjo en las que tomaban THR? No tenemos respuesta a ķsta y a otra serie de interrogantes pero podemos asumir que la dosis de ECE que se utiliz¾ fue elevada para la edad de las pacientes y sabemos que a esta dosis la terapia tiene efectos procoagulantes y proinflamatorios como los descritos previamente, que pudieron ser causantes del mayor n·mero de eventos coronarios. Ademßs, el estudio PEPI y otros estudios nos han ense±ado que el acetato de medroxiprogesterona que se utiliz¾ en el estudio no es la progestina ideal desde el punto de vista metab¾lico y cardiovascular, menos a·n en un esquema combinado continuo. Queda la interrogante acerca de si el uso de dosis mßs bajas de estr¾genos, la asociaci¾n con otra progestina diferente, tal como la progesterona micronizada, o el uso de estr¾genos por vĒa no oral, podrĒa haber determinado cambios trascendentes en los resultados cardiovasculares del WHI. Esta informaci¾n ya no se podrß obtener del WHI, pero sĒ podremos responder varias de nuestras interrogantes si se re-analizan los datos de dicho estudio, averiguando especĒficamente si el grupo mßs joven Śy suponemos que mßs sanoŚ de entre 50-60 a±os, se comport¾ en forma diferente a los grupos etarios de mayor edad.
La mayor discrepancia del estudio WHI con los estudios observacionales es el incremento del riesgo coronario que reporta el primero. Si bien el estudio WHI es de una solidez numķrica notable, existen varias dudas respecto a lo adecuado de su dise±o. Las demßs evidencias existentes sugieren que el uso de dosis mßs bajas o de vĒas no orales podrĒa haber dado resultados diferentes.
Debemos estar preparados para otros anßlisis de los datos del WHI, independiente de los investigadores actuales del proyecto, como tambiķn a los resultados de la rama del WHI que utiliz¾ estr¾genos conjugados puros y que a·n permanece activa hasta el 2005. A mßs largo plazo tendremos los resultados del estudio europeo WISDOM que tambiķn estudia el impacto cardiovascular de la THR posmenopßusica.
En el intertanto, los mķdicos deberßn tomar sus propias conclusiones; habrß algunos que rechacen de plano la THR, otros que nieguen los resultados del WHI y la mayorĒa ¢seg·n creemos- que restringirß sus indicaciones de THR a las mujeres peri y posmenopßusicas recientes y sintomßticas; en estos casos la terapia raramente se justifica por un perĒodo superior a 5 a±os.
Lo que si queda claro es que, dados los resultados del WHI y del HERS, no podremos recomendar la THR en prevenci¾n cardiovascular primaria ni secundaria.



 Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.

 Expositor:
Eugenio Arteaga Urz·a[1]
Expositor:
Eugenio Arteaga Urz·a[1]

Citaci¾n: Arteaga E. Increased cardiovascular risk with continuous combined HRT: How to to interpret the results?. Medwave 2003 May;3(4):e2321 doi: 10.5867/medwave.2003.04.2331
Fecha de publicaci¾n: 1/5/2003

Nos complace que usted tenga interķs en comentar uno de nuestros artĒculos. Su comentario serß publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la direcci¾n editorial considera que su comentario es: ofensivo en alg·n sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas polĒticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisi¾n por pares.
A·n no hay comentarios en este artĒculo.
Para comentar debe iniciar sesi¾n