 Para Descargar PDF debe Abrir sesi¾n.
Para Descargar PDF debe Abrir sesi¾n.
Este texto completo es la transcripci¾n editada y revisada de una conferencia dictada en el marco de las reuniones clĒnicas de la Unidad General de Cuidados del Ni±o del Hospital Padre Hurtado. La publicaci¾n de estas actas cientĒficas ha sido posible gracias a una colaboraci¾n editorial entre Medwave y la Unidad. El jefe de la UGCN es el Dr. Alejandro Donoso y el Encargado de las Reuniones ClĒnicas es el Dr. Mario Vildoso.
En un estudio sobre la contaminaci¾n intradomiciliaria en la comuna de La Pintana de la Regi¾n Metropolitana de Chile, orientado a encontrar las causas de la alta tasa de enfermedades respiratorias que presentan los ni±os de esta comuna, se encontraron resultados impactantes, que se comentarßn mßs adelante. Por otra parte, siempre se habla de los altos Ēndices de contaminaci¾n ambiental, pero las personas pasan la mayor parte del tiempo dentro de sus casas o lugares de trabajo y no en el exterior, de modo que es importante conocer a fondo las condiciones que imperan al interior de las habitaciones.
En un estudio publicado en el a±o 2001 se demostr¾ que los adultos norteamericanos pasan 87% del tiempo en el interior de las habitaciones, 6% en sus vehĒculos y 7% en el exterior, lo que varĒa seg·n la edad y actividad de la persona (1).
En esta presentaci¾n se analizarß: las fuentes de contaminaci¾n y tipos de contaminantes; los efectos de la contaminaci¾n intradomiciliaria sobre la salud de las personas; c¾mo viven los ni±os en la comuna de La Pintana (que se caracteriza por tener una poblaci¾n de escasos recursos); c¾mo es la contaminaci¾n intradomiciliaria en las zonas de mayores ingresos; y las acciones preventivas que se pueden realizar.
Los contaminantes mßs importantes a nivel domiciliario se clasifican en tres grupos: carcinogķnicos, biol¾gicos y quĒmicos.
Entre los carcinogķnicos estßn el rad¾n y el asbesto, que forman parte de los materiales de construcci¾n; el rad¾n se encuentra en el material que se utiliza en las fundaciones y el asbesto es un mineral presente en distintos materiales cuya comercializaci¾n estß prohibida, debido a que la exposici¾n a asbesto se asocia a desarrollo de mesotelioma.
Entre los contaminantes biol¾gicos se encuentran: alergenos, endotoxinas y hongos. Hay trabajos que demuestran asociaci¾n, pero no causalidad, del aumento de las infecciones respiratorias agudas (IRA) con la presencia de hongos en las casas. Por otro lado, en el caso del asma se ha descrito que algunas personas tienen menor predisposici¾n a desarrollar la enfermedad si estßn expuestos a alergenos y endotoxinas tempranamente en la vida. Esto se debe a que la enfermedad es el resultado de la interacci¾n compleja entre los elementos ambientales y las caracterĒsticas genķticas del individuo, con sus correspondientes polimorfismos; seg·n el momento de la vida en que ocurra la exposici¾n y las variables que se conjuguen entonces, algunas personas se beneficiarßn y otras se perjudicarßn frente a determinados estĒmulos ambientales.
Entre los contaminantes quĒmicos estßn: los productos de la combusti¾n, que son el material particulado, el mon¾xido de carbono (CO) y el di¾xido de nitr¾geno (NO2); y gases como el formaldehĒdo, componentes orgßnicos volßtiles que se utilizan para limpieza y desinfecci¾n, y componentes de los plßsticos. La poluci¾n caracterĒstica del exterior de Santiago de Chile estß dada principalmente por material particulado o partĒculas en suspensi¾n, que seg·n su tama±o afectarßn a diferentes estructuras anat¾micas de la vĒa aķrea. El material particulado, el CO y el NO2 resultan del humo del cigarrillo y del uso de todos los combustibles de biomasa. El CO es un asesino silente, porque es inodoro y las personas no se dan cuenta de que se estßn intoxicando; la exposici¾n cr¾nica a este gas produce cefalea y fatiga, sĒntomas que se pueden confundir con una gripe prolongada, por lo que el cuadro de denomina gripe like.
La contaminaci¾n estß dada por una mezcla variable de distintos contaminantes que se generan en distintas fuentes y se miden con indicadores especĒficos. El material particulado se determina seg·n el peso molecular de las partĒculas: PM 10, PM 5, PM 2,5, que se relaciona con el tama±o aerodinßmico de las partĒculas, es decir, con su capacidad para llegar a la vĒa aķrea; el PM 2,5 es el que llega a la vĒa aķrea mßs distal y el que produce mßs patologĒas, pero el que se mide para fines de contaminaci¾n ambiental y preemergencia es el PM 10. El NO2 y el CO se miden directamente. Todos estos contaminantes derivan del uso de combustibles de biomasa para calefacci¾n y cocinas (le±a, carb¾n, parafina, gas) y del humo del tabaco. A ķstos se agrega el ozono, que es el principal contaminante extradomiciliario en la ciudad de Mķxico y se produce cuando la luz ultravioleta act·a sobre el NO2 y los hidrocarbonos.
Estudios realizados en Chile han demostrado que las personas permanecen 80% del tiempo en los interiores y 60%, en sus casas; por lo tanto, los preescolares que no asisten al colegio estßn expuestos a diferentes fuentes de contaminaci¾n intradomiciliaria:
Los efectos de los contaminantes sobre la salud dependen de varios factores: predisposici¾n personal, presencia de enfermedades cr¾nicas, tiempo de exposici¾n, concentraci¾n, tipo de contaminante y mezclas que se pueden generar.
En el feto, la contaminaci¾n se asocia a retardo de crecimiento intrauterino (RCIU) y prematurez. El efecto es mayor si se excede los 40 mcg/mm3 de PM10, y cuando se asocia a exposici¾n a humo de tabaco el efecto es dosis dependiente (3). El pediatra debe ser muy claro, ya que no es lo mismo explicar lo anterior a las madres que s¾lo decirles que la exposici¾n a humo del cigarrillo es nociva para la salud de sus hijos.
En el reciķn nacido, el riesgo de muerte s·bita aumenta dos veces cuando la madre fuma en el embarazo, y cada cigarrillo que fuma despuķs del nacimiento aumenta en 4% la posibilidad de muerte s·bita del ni±o. El tabaquismo es el mayor factor de riesgo de muerte s·bita desde que se promulg¾ la recomendaci¾n de acostar al reciķn nacido en posici¾n supina, en 1990, con lo que disminuy¾ significativamente la incidencia de este problema.
En el lactante la contaminaci¾n se asocia a mayor incidencia de otitis media aguda, neumonĒa, bronquiolitis, tos cr¾nica y rinitis persistente y a mayor duraci¾n de los cuadros clĒnicos de cualquier patologĒa respiratoria.
En el ni±o asmßtico, por cada aumento en 10 mcg/mm3 del PM 10 la incidencia de crisis de asma aumenta en 10%, lo que se asocia a mayor concurrencia a servicios de urgencia y necesidad de hospitalizaciones. La contaminaci¾n no produce asma, ya que esta condici¾n es predominantemente genķtica, pero cuando un ni±o asmßtico se expone a la contaminaci¾n presenta mayor n·mero de crisis y ķstas son mßs graves. En estos pacientes se ha demostrado que existe disminuci¾n de la funci¾n pulmonar (VEF1) y aumento de la sensibilizaci¾n alķrgica debido a la inflamaci¾n cr¾nica de la vĒa aķrea (3).
En los escolares, en un estudio muy interesante de la revista Indoor se demostr¾ que la mala ventilaci¾n en el colegio se asocia claramente a reducci¾n en el rendimiento escolar, debido al aumento del NO2. Se trataba de escuelas muy bien equipadas, pero mal ventiladas (4).
En el adulto, la incidencia de infecciones respiratorias altas y bajas y de cßncer aumenta cuando hay exposici¾n a contaminantes y elementos cancerĒgenos, debido a un proceso de inflamaci¾n cr¾nica secundaria a la exposici¾n de material particulado. Se ha descrito el sĒndrome del edificio enfermo, que afectarĒa a alrededor de 35% de los edificios del mundo y se manifiesta porque mßs de 20% de sus ocupantes presenta fatiga, cefalea e irritaci¾n nasal, ocular y farĒngea, sĒntomas que desaparecen cuando la persona abandona el edificio. Esto se debe a la mala ventilaci¾n y se relaciona en forma directa con el n·mero de ocupantes del edificio por metro cuadrado de superficie, el sistema de calefacci¾n, la orientaci¾n del departamento y el tipo de material con que se construy¾ el edificio (2, 4). En la actualidad hay empresas que se estßn dedicando a dise±ar edificios sanos, considerando todos los elementos que pueden incidir en la salud de sus ocupantes.
En un estudio realizado en Chile en 1.232 adultos a los que se hizo test cutßneo y test de metacolina, se encontr¾ que cuando los adultos presentaban tos seca y sibilancias habĒa una fuerte asociaci¾n con exposici¾n a humo de tabaco, hongos y falta de ventilaci¾n en las cocinas, elementos propios de la contaminaci¾n intradomiciliaria, mientras que la tos nocturna y productiva se asociaba a sensibilizaci¾n alergķnica especĒfica y a hiperreactividad frente a la metacolina, elementos tĒpicos del paciente asmßtico (5).
En Santiago de Chile, en el perĒodo invernal aumenta notablemente la incidencia de enfermedades respiratorias. En 1999 el Dr. Avenda±o public¾ un estudio orientado a definir si este aumento de la patologĒa respiratoria es secundario a la presencia de virus, a las bajas temperaturas o al aumento de la contaminaci¾n extra e intradomiciliaria; especĒficamente se analiz¾ la relaci¾n entre virus respiratorios, frĒo y contaminaci¾n en lactantes con infecci¾n respiratoria aguda baja.
En el grßfico de la Fig. 1 se observa el n·mero de egresos hospitalarios por VRS de la semana 9 a la semana 39 del a±o 1999, en el cual el peak se produjo en pocas semanas y colaps¾ al sistema de salud. En ese a±o el Ēndice de calidad del aire referido a partĒculas PM 10 (ICAP) no se relacion¾ con el brote de VRS (6). En 2008 los casos ocurrieron en un periodo mßs prolongado en el tiempo, por lo que el sistema de salud soport¾ mucho mejor la presi¾n.
En la Fig. 2 se observa que a medida que disminuye la temperatura ambiental disminuye el n·mero de egresos por patologĒa respiratoria baja en lactantes, aunque la relaci¾n no es muy fuerte.
Lo mßs significativo es que el n·mero de egresos por VRS aumenta a medida que aumenta la detecci¾n viral por inmunofluorescencia indirecta (IFI), lo que demuestra que la epidemia de IRA baja que requiere hospitalizaci¾n se relaciona directamente con la presencia de VRS, que alcanz¾ el mßximo entre las semanas 26 y 27, es decir, entre la cuarta semana de junio y la primera semana de julio de 1999 (Fig. 3).
Figura 3. Influencia de los virus respiratorios sobre la IRA baja en lactantes.
El hecho de que el Ēndice de calidad del aire no tenga relaci¾n directa con las hospitalizaciones por IRA baja llev¾ a plantear: que su efecto se podrĒa manifestar a largo plazo y no estar relacionado con la presencia del VRS; que tal vez la exposici¾n mantenida a contaminantes se asocie a mayor gravedad de las enfermedades pulmonares cr¾nicas; que se deberĒa relacionar las patologĒas con el PM 2,5, que es el que llega a la vĒa aķrea distal y no con el PM 10; y que posiblemente la contaminaci¾n intradomiciliaria tenga un papel mßs importante que la extradomiciliaria en la gķnesis de la patologĒa respiratoria.
En un trabajo realizado por las Dras. Pino y Romieu en 504 lactantes de cuatro meses de edad del ßrea suroriente de Santiago, se encontr¾ que la bronquitis sibilante aumenta 5% por cada aumento de 10 mcg/m en los niveles de PM 2,5 y que la asociaci¾n es mßs fuerte cuando hay historia de asma familiar. No hay asociaci¾n con otros contaminantes, como NO2 y SO2, de modo que la influencia de este tipo de material particulado parece ser mßs importante (7).
Emmelin public¾ en 2007 una revisi¾n de todos los trabajos publicados hasta ese a±o sobre contaminaci¾n intradomiciliaria, seg·n autor y a±o. Los estudios se realizaron en paĒses como Nepal, Kenia, Gambia, EtiopĒa e India, es decir, en paĒses muy subdesarrollados, con excepci¾n de uno que se hizo en Ecuador; en ellos se determin¾ la presencia de infecci¾n respiratoria y, salvo un estudio en el que se midi¾ PM 10, en todos los demßs se midi¾ la exposici¾n a contaminantes en forma indirecta, a travķs de Ēndices como cantidad de horas cerca del fuego o si la madre lleva o no a su hijo en la espalda, por problemas de costo, que es el principal problema de estos estudios, ademßs de su peque±o tama±o muestral (8).
En un trabajo realizado en La Pintana y publicado en 2001, se monitoriz¾ el ambiente de 24 hogares pertenecientes a los ni±os que registraban mayor n·mero de consultas en los consultorios de la zona y se realizaron 136 encuestas a las familias del sector (9). En la Tabla I se resume las caracterĒsticas del grupo estudiado: 73% de los padres y 55% de las madres consumĒan tabaco; el piso de la construcci¾n de la casa-habitaci¾n era de madera en 42% de los casos, de concreto en 60% y de tierra en 11%; la calefacci¾n utilizada era parafina en 77%, gas en 16%, carb¾n en 9%, le±a en 6% y electricidad en 3% de los casos; en mßs de 50% de las familias se fumaba, sin importar que los ni±os fueran asmßticos; en 66% de los hogares habĒa alguna mascota al interior de la casa y 93% declar¾ que el entorno de la vivienda estaba pavimentado. Las viviendas tenĒan una superficie de 33 m2 en promedio y el promedio de habitantes por casa era de 6, con un rango entre 2 y 15.
Tabla I. Poluci¾n intradomiciliaria en La Pintana. CaracterĒsticas seg·n encuesta a 136 familias.
Se determin¾ la concentraci¾n de una serie de contaminantes mediante detectores que entregaban el promedio de 24 horas; se encontr¾ que dicha concentraci¾n fue mayor en el interior que en el exterior de las viviendas, para todos los contaminantes que se analizaron. Seg·n la norma chilena, el nivel lĒmite de PM 10 en 24 horas es 150 ug/m3; en este estudio el promedio fue 173 ug/m3 dentro de la casa y 139 ug/m3 en el exterior. Asimismo, el mßximo permitido de di¾xido de azufre (SO2), seg·n la norma chilena, es 128 ppb y las cifras encontradas para este contaminante fueron 118 ppb en el interior de las viviendas y 24 ppb, en el exterior. El nivel de CO fue 9,5 ppm dentro de las casas y 2,5 ppm en el exterior, mientras que la norma establece un mßximo de 9 ppm en 58 horas. La medici¾n de hidrocarburos policĒclicos totales (HAPsT) dio una cifra de 132 en el interior de las casas y 22 en el exterior y la de hidrocarburos policĒclicos cancerĒgenos (HAPsC), 58 en el interior y 8,9 en el exterior de las viviendas, es decir, la cantidad de compuestos cancerĒgenos es 6,5 veces mayor dentro de las casas que en el exterior. En este estudio tambiķn se midi¾ temperatura y humedad (Tabla II).
Los promedios de las concentraciones de PM 10 durante las horas de calefacci¾n sobrepasaron los 240 ug/m3, nivel que determina preemergencia en Santiago, cuando se utiliz¾ le±a, parafina, carb¾n o gas. La norma chilena acepta 150 ug/m3 en 24 horas como mßximo y la norma canadiense se±ala que debe haber menos de 100 ug/m3 en una hora y menos de 40 ug/m3 en 24 horas. En el caso de la combusti¾n a parafina los niveles llegaron a 300 ug/m3, es decir, los ni±os de La Pintana viven permanentemente en preemergencia (Fig. 4).
En el caso del SO2 y el CO, las concentraciones promedio mßs altas se produjeron durante las horas de calefacci¾n; en las viviendas con combusti¾n a le±a el nivel sobrepas¾ en 5,5 veces la norma para CO, que debe ser menor de 11 ppm en 8 horas y en las casas en que se utiliza carb¾n como combustible, dicha norma se sobrepas¾ en 4,5 veces.
La concentraci¾n de contaminantes aumentaba rßpidamente al encender la calefacci¾n y permanecĒa alta por varias horas, lo que sugiere una falla en la ventilaci¾n de los hogares. Durante las horas de calefacci¾n no se alcanz¾ la temperatura de 20 grados celsius recomendada por la Organizaci¾n Mundial de la Salud (OMS) como la temperatura ideal para que las personas se sientan confortables y cuando se apagaba la calefacci¾n la temperatura promedio bajaba a 7 grados, en promedio, durante la noche. La humedad relativa promedio fue 61%, mßs alta que lo que se recomienda para ambientes interiores (33 a 55%).
El material particulado produce da±o por sĒ solo y tambiķn por todo lo que arrastra, entre ellos los hidrocarburos policĒclicos (HAPs). La concentraci¾n mßs elevada de este contaminante se encontr¾ en las casas que usaban carb¾n, aun cuando sus habitantes no tuvieran el hßbito de fumar. En la Tabla III se observan las concentraciones de HAP seg·n el combustible utilizado para calefaccionar la vivienda. Cuando hay carb¾n, no importa si se fume o no, las concentraciones de HAPsT son mayores de 400 ng/m3 y lo mismo ocurre con los HAPsC; en las viviendas que calefaccionaban con le±a se encontr¾ 174 ng/m3 de HAPsT y 86 ng/m3 de HAPsC, cuando se asociaba a hßbito tabßquico; en el caso de la parafina los niveles fueron menores, 80 ng/m3 y 32 ng/m3 respectivamente.
El material particulado PM 5 es capaz de producir mutaciones; en la Fig. 5 se grafica este potencial mutagķnico seg·n hßbito de fumar y tipo de sistema de calefacci¾n utilizado. El hßbito de fumar es tan peligroso como la calefacci¾n a le±a, y el carb¾n es el combustible mßs da±ino.
En cuanto a la presencia de biocontaminantes, en 15 de los 24 ambientes interiores estudiados se demostr¾ la presencia de hongos anem¾filos, con predominio de hongos hialinos como Penicillium y Aspergillus niger. En todas las casas estudiadas se encontr¾ evidencia de bacterias, con mayor frecuencia y desarrollo de Bacillus subtilis y Staphylococcus epidermidis.
Las conclusiones de este estudio fueron las siguientes:
En un estudio dise±ado para evaluar la respuesta broncodilatadora en la espirometrĒa en pre-escolares, realizado en la Comuna de La Pintana, se encontr¾ que en 40% de los hogares de los ni±os sanos se usaba estufa a parafina y s¾lo en 20% de los hogares de los ni±os asmßticos, lo que muestra un esfuerzo para mejorar el tipo de calefacci¾n para estos ni±os.
Pino, Oyarz·n y Romieu publicaron en 1998 un estudio caso-control efectuado en 522 ni±os menores de un a±o de edad, 121 de ellos con bronquitis recurrente y 131 sanos, pareados por edad y sexo. No encontraron diferencias en el nivel ambiental de PM 10 y NO2; el PM 10 promedio de 24 horas fue 109 mcg/m3. La relaci¾n de NO2 intra y extradomiciario fue 108 +/- 76 mcg/m3 en los ni±os con bronquitis y 84 +/- 53 mcg/m3 en el grupo de sanos. Ambos contaminantes se relacionaron con el humo de tabaco, dos tercios de las familias tenĒa al menos un fumador (40% de los padres y 30% de las madres) y 60% de los hogares se calefaccionaban con parafina (10).
Los mķdicos pediatras se deben involucrar activamente en este tema, considerßndolo como un elemento mßs de las visitas de prevenci¾n en salud; por ejemplo, si se encuentra un calef¾n en una zona mal ventilada el profesional debe se±alar a los padres el riesgo que corren de sufrir una intoxicaci¾n por CO.
Una de las acciones mßs importantes a efectuar es la entrega de educaci¾n a los padres; es fundamental que el pediatra les informe sobre el da±o que produce el humo de tabaco en ni±os, adolescentes y adultos. Se debe considerar la exposici¾n al humo del tabaco como una enfermedad cr¾nica y aprovechar el embarazo para incentivar a la madre a abandonar el hßbito tabßquico.
Se debe aconsejar sobre el sistema de calefacci¾n mßs adecuado y su mantenci¾n, renovaci¾n y ubicaci¾n: ense±ar que la mecha se debe cambiar todos los a±os, que la estufa se debe encender y apagar en el exterior de la vivienda, que hay que evitar dormir con la estufa en la habitaci¾n y que se debe mantener una buena ventilaci¾n y una revisi¾n peri¾dica de las estufas y calefones.
Una medida aconsejable es el uso de detectores de CO, que son de costo moderado y emiten una se±al cuando el gas sobrepasa cierto nivel. Asimismo, se puede utilizar un filtro HEPA (High Efficiency Particulate Air) en los hogares de ni±os con patologĒas respiratorias cr¾nicas o asmßticos. Ademßs, se debe indicar la importancia de un buen control de la humedad.
Otras recomendaciones importantes son: los animales domķsticos deben permanecer fuera de la casa, o por lo menos fuera de las habitaciones; se debe limitar el uso de alfombras cuando hay ni±os asmßticos; hay que reducir lo mßs posible el uso de aerosoles, pesticidas y limpiadores, usarlos cuando el ni±o no estķ en el hogar y ventilar en forma adecuada
Finalmente, cabe se±alar que hay plantas que facilitan la eliminaci¾n de gases t¾xicos, como tricloroetileno, benceno y formaldehĒdo, que seg·n la Agencia de Protecci¾n Ambiental Norteamericana son las siguientes: Palma enana, Perenne china, Hiedra inglesa, Margarita Gerbera, Janet Craig, Marginata, Planta del maĒz, Sanseveria, Crisantemo, Peace Lily y Warneckii.

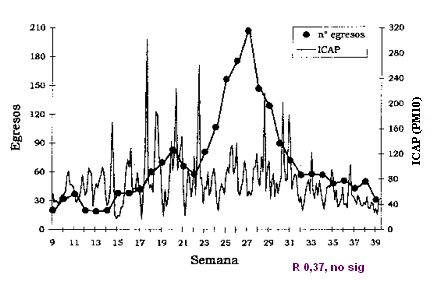 Figura 1. Influencia de la contaminaci¾n ambiental sobre la IRA baja en lactantes. ICAP = ═ndice de Calidad del Aire referido a PartĒculas (PM 10).
Figura 1. Influencia de la contaminaci¾n ambiental sobre la IRA baja en lactantes. ICAP = ═ndice de Calidad del Aire referido a PartĒculas (PM 10).

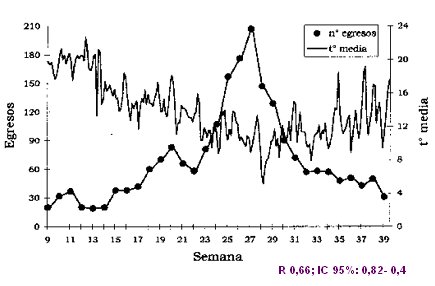 Figura 2. Influencia del frĒo sobre la IRA baja en lactantes. t║ media = temperatura ambiental media.
Figura 2. Influencia del frĒo sobre la IRA baja en lactantes. t║ media = temperatura ambiental media.

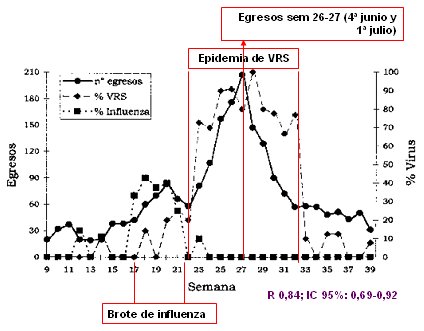 Figura 3. Influencia de los virus respiratorios sobre la IRA baja en lactantes.
Figura 3. Influencia de los virus respiratorios sobre la IRA baja en lactantes.

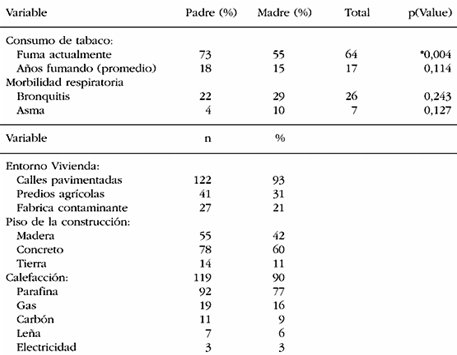 Tabla I. Poluci¾n intradomiciliaria en La Pintana. CaracterĒsticas seg·n encuesta a 136 familias.
Tabla I. Poluci¾n intradomiciliaria en La Pintana. CaracterĒsticas seg·n encuesta a 136 familias.

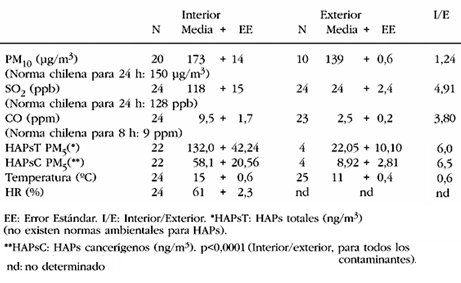 Tabla II. Poluci¾n intradomiciliaria. Las concentraciones de todos los contaminantes estudiados fueron significativamente mayores en interiores que en exteriores (p menor de 0,0001).
Tabla II. Poluci¾n intradomiciliaria. Las concentraciones de todos los contaminantes estudiados fueron significativamente mayores en interiores que en exteriores (p menor de 0,0001).

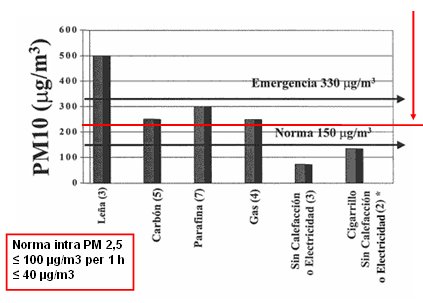 Figura 4. Los promedios de las concentraciones de PM10 durante las horas de calefacci¾n sobrepasaron los 240 ug/m3 (valor de preemergencia en Santiago).
Figura 4. Los promedios de las concentraciones de PM10 durante las horas de calefacci¾n sobrepasaron los 240 ug/m3 (valor de preemergencia en Santiago).

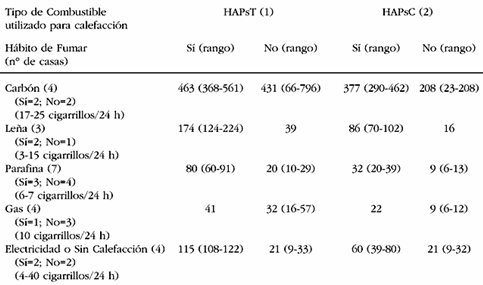 Tabla III. Concentraci¾n promedio (24 horas) de HAPs (ng/m3) en material particulado PM 5, en interiores de viviendas de la comuna de La Pintana.
Tabla III. Concentraci¾n promedio (24 horas) de HAPs (ng/m3) en material particulado PM 5, en interiores de viviendas de la comuna de La Pintana.

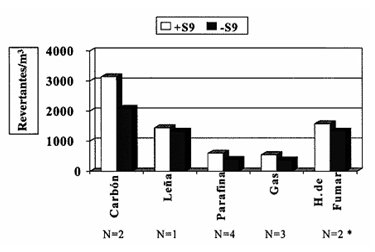 Figura 5. Potencial mutagķnico del material particulado PM 5, estratificado por hßbito de fumar y sistema de calefacci¾n.
Figura 5. Potencial mutagķnico del material particulado PM 5, estratificado por hßbito de fumar y sistema de calefacci¾n.
 Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.

Este texto completo es la transcripci¾n editada y revisada de una conferencia dictada en el marco de las reuniones clĒnicas de la Unidad General de Cuidados del Ni±o del Hospital Padre Hurtado. La publicaci¾n de estas actas cientĒficas ha sido posible gracias a una colaboraci¾n editorial entre Medwave y la Unidad. El jefe de la UGCN es el Dr. Alejandro Donoso y el Encargado de las Reuniones ClĒnicas es el Dr. Mario Vildoso.
 Expositora:
Marcela Linares[1]
Expositora:
Marcela Linares[1]

Citaci¾n: Linares M. Indoor air pollution. Medwave 2009 Ene;09(1):e3697 doi: 10.5867/medwave.2009.01.3697
Fecha de publicaci¾n: 1/1/2009

Nos complace que usted tenga interķs en comentar uno de nuestros artĒculos. Su comentario serß publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la direcci¾n editorial considera que su comentario es: ofensivo en alg·n sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas polĒticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisi¾n por pares.
A·n no hay comentarios en este artĒculo.
Para comentar debe iniciar sesi¾n
 Medwave publica las vistas HTML y descargas PDF por artĒculo, junto con otras mķtricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artĒculo, junto con otras mķtricas de redes sociales.
 Klepeis NE, Nelson WC, Ott WR, Robinson JP, Tsang AM, Switzer P et al. The National Human Activity Pattern Survey (NHAPS): a resource for assessing exposure to environmental pollutants. J Expo Anal Environ Epidemiol. 2001 May-Jun;11(3):231-52. | CrossRef | PubMed |
Klepeis NE, Nelson WC, Ott WR, Robinson JP, Tsang AM, Switzer P et al. The National Human Activity Pattern Survey (NHAPS): a resource for assessing exposure to environmental pollutants. J Expo Anal Environ Epidemiol. 2001 May-Jun;11(3):231-52. | CrossRef | PubMed | Gil L, Cßceres D, Qui±ones L, Adonis M. Contaminaci¾n del aire en espacios exteriores e interiores en la ciudad de Temuco. Ambiente y desarrollo 1997. XIII(1): 70-78.
Gil L, Cßceres D, Qui±ones L, Adonis M. Contaminaci¾n del aire en espacios exteriores e interiores en la ciudad de Temuco. Ambiente y desarrollo 1997. XIII(1): 70-78.  Slama R, Morgenstern V, Cyrys J, Zutavern A, Herbarth O, Wichmann HE, et al. Traffic-Related Atmospheric Pollutants Levels during Pregnancy and OffspringÆs Term Birth Weight. Environ Health Perspect. 2007 Sep;115(9):1283-92. | CrossRef | PubMed | PMC |
Slama R, Morgenstern V, Cyrys J, Zutavern A, Herbarth O, Wichmann HE, et al. Traffic-Related Atmospheric Pollutants Levels during Pregnancy and OffspringÆs Term Birth Weight. Environ Health Perspect. 2007 Sep;115(9):1283-92. | CrossRef | PubMed | PMC | Mendell MJ, Heath GA. Do indoor pollutants and thermal conditions in schools influence student performance? A critical review of the literature. Indoor Air. 2005 Feb;15(1):27-52. | CrossRef | PubMed |
Mendell MJ, Heath GA. Do indoor pollutants and thermal conditions in schools influence student performance? A critical review of the literature. Indoor Air. 2005 Feb;15(1):27-52. | CrossRef | PubMed | Potts JF, Rona RJ, Oyarz·n MJ, Amigo H, Bustos P. Indoor Risk Factors for Cough and Their Relation to Wheeze and Sensi-tization in Chilean Young Adults Am J Public Health. 2008 Apr;98(4):680-6. Epub 2007 Jul 31. | CrossRef | PubMed | PMC |
Potts JF, Rona RJ, Oyarz·n MJ, Amigo H, Bustos P. Indoor Risk Factors for Cough and Their Relation to Wheeze and Sensi-tization in Chilean Young Adults Am J Public Health. 2008 Apr;98(4):680-6. Epub 2007 Jul 31. | CrossRef | PubMed | PMC | Lagos R, Avenda±o LF, Levine MM. Vigilancia sistemßtica de virus influenza, respiratorio sincicial, parainfluenza y adenovirus en ni±os ambulatorios con infecciones agudas respiratorias. Rev Med Chil. 1999 Sep;127(9):1063-72. | PubMed |
Lagos R, Avenda±o LF, Levine MM. Vigilancia sistemßtica de virus influenza, respiratorio sincicial, parainfluenza y adenovirus en ni±os ambulatorios con infecciones agudas respiratorias. Rev Med Chil. 1999 Sep;127(9):1063-72. | PubMed | Pino P, Walter T, Oyarzun M, Villegas R, Romieu I. Fine particulate matter and wheezing illnesses in the first year of life. Epidemiology. 2004 Nov;15(6):702-8. | CrossRef | PubMed |
Pino P, Walter T, Oyarzun M, Villegas R, Romieu I. Fine particulate matter and wheezing illnesses in the first year of life. Epidemiology. 2004 Nov;15(6):702-8. | CrossRef | PubMed | Emmelin A, Wall S. Indoor air pollution: a poverty-related cause of mortality among children of the world. Chest. 2007 Nov;132(5):1615-23. | CrossRef | PubMed |
Emmelin A, Wall S. Indoor air pollution: a poverty-related cause of mortality among children of the world. Chest. 2007 Nov;132(5):1615-23. | CrossRef | PubMed | Cßceres D, Adonis M, Retamal C, Ancic P, Valencia M, Ramos X, et al. Contaminaci¾n intradomiciliaria en un sector de extrema pobreza de la comuna de La Pintana. Rev Med Chil. 2001 Jan;129(1):33-42. | PubMed |
Cßceres D, Adonis M, Retamal C, Ancic P, Valencia M, Ramos X, et al. Contaminaci¾n intradomiciliaria en un sector de extrema pobreza de la comuna de La Pintana. Rev Med Chil. 2001 Jan;129(1):33-42. | PubMed | Pino P, Oyarz·n M, Walter T, Von Baer D, Romieu I. Contaminaci¾n aķrea intradomiciliaria en el ßrea Sur-Oriente de Santiago. Rev Med Chil. 1998 Apr;126(4):367-74. | PubMed |
Pino P, Oyarz·n M, Walter T, Von Baer D, Romieu I. Contaminaci¾n aķrea intradomiciliaria en el ßrea Sur-Oriente de Santiago. Rev Med Chil. 1998 Apr;126(4):367-74. | PubMed |