 Para Descargar PDF debe Abrir sesión.
Para Descargar PDF debe Abrir sesión.
En esta conferencia se describen las propiedades y características de los diversos gases disponibles para la anestesia general: helio/oxígeno (Heliox), óxido nitroso/oxígeno (Entonox), oxígeno, óxido nitroso y xenón. Se detallan sus indicaciones, contraindicaciones y efectos secundarios más importantes, a la luz de la evidencia disponible en la actualidad.
Heliox es una mezcla de helio (79%) con oxígeno (21%). El helio es un gas rojo que ha estado por mucho tiempo presente en la atmósfera; es un gas inerte, no tiene olor, no se ve y no tiene actividad fisiológica. Se caracteriza por ser ocho veces menos denso que el oxígeno y tres veces menos denso que el aire, lo que se traduce en un aumento del flujo laminar y disminuye el flujo turbulento.
Esto es importante en ciertas enfermedades. Por ejemplo, en el tratamiento del croup grave de los nińos, la mezcla de helio y oxígeno es tan eficaz como la adrenalina inhalada; en casos de distrés respiratorio, puede evitar la intubación en algunos pacientes; en los pacientes asmáticos, aumenta el flujo de punta (peak flow) y actualmente se está utilizando en pacientes con trauma o problemas de la vía aérea, en unidades de cuidado intensivo, para evitar la toxicidad del oxígeno. Esta mezcla parece bastante prometedora y se están investigando sus beneficios.
El Entonox es un gas contenido en cilindro, mezcla de oxígeno (50%) y óxido nitroso (50%). En obstetricia se comenzó a utilizar hace varios ańos para disminuir el dolor durante el parto; luego se inició su uso en todas las ambulancias en el Reino Unido y actualmente se usa cada vez más en procedimientos e intervenciones quirúrgicas menores, ya que es bastante eficaz, seguro y fácil de aplicar.
Uno de los inconvenientes de Entonox es que hay que almacenarlo a una temperatura superior a –7 grados centígrados, porque a temperaturas menores el óxido nitroso pasa al estado líquido y no se genera una buena mezcla, ya que el oxígeno queda de lado. En Chile este problema no es frecuente, pero si llega a ocurrir es necesario agitar el cilindro antes de usar el gas.
Otros problemas son la asociación del óxido nitroso con el síndrome de náuseas y vómitos postoperatorios, y el hecho de que, en ciertos pacientes muy enfermos, el uso prolongado de óxido nitroso puede alterar el funcionamiento de la médula ósea.
La hipótesis de que la contaminación, es decir, la presencia de gases anestésicos disueltos en la atmósfera, sea causa de aborto en algunas mujeres, está en duda, pues muchas mujeres trabajan en los pabellones quirúrgicos y nunca se ha observado que esto les suceda. Es más importante evitar otros contaminantes, como el cigarrillo, antes de preocuparse por la remota posibilidad de que los gases anestésicos produzcan un efecto contaminante.
En ciertos países se han propuesto normas de calidad en el ámbito de la exposición laboral, que establecen el uso de dispositivos que actúan como barredores (scavengers) y atrapan los gases anestésicos. Sin embargo, Entonox puede traer problemas si se utiliza fuera de los pabellones, en lugares donde no hay barredores, porque el óxido nitroso puede contaminar el ambiente y contribuir al calentamiento global. Sin embargo, en la contaminación atmosférica, la cantidad derivada de los gases anestésicos es mínima; la mayor parte proviene de los vehículos automotores.
El uso de Entonox está contraindicado en cavidades pequeńas, miringoplastía, neumotórax, lesiones encefálicas, neurocirugía en general, embolía aérea, enfermedad por descompresión, lesiones maxilofaciales, obstrucción intestinal.
En el caso del oxígeno, existe el cuadro de la hipoxia postoperatoria (HPO). Los factores de riesgo de esta complicación se agrupan como sigue:
En 1998 se lanzó un estudio en el que se demostró que los pacientes trasladados a una sala de recuperación, donde respiraban aire ambiental, se desaturaban mucho más que los pacientes que recibían oxígeno en la sala de recuperación postquirúrgica. Todos eran pacientes sanos y en ellos, probablemente, lo dicho no era tan relevante; pero, en pacientes más graves, es importante evitar la desaturación con la administración de oxígeno en el postoperatorio (1).
En el Reino Unido todavía hay hospitales donde se traslada a los pacientes a largas distancias, sin oxígeno, hasta las salas de recuperación.
La HPO es común, incluso en cirugía menor, en las horas más próximas al postoperatorio; pero en la cirugía mayor puede presentarse hasta 7 días después. Aparece comúnmente a la segunda o tercera noche del postoperatorio, en la cirugía abdominal, y después de la tercera noche, en cirugía no abdominal.
Se ha visto que, en los pacientes que reciben analgésicos de tipo opioides, la caída de la saturación es más marcada aún, lo que podría estar relacionado con la ocurrencia de infarto miocárdico en los días siguientes a la intervención (2). El dolor en sí puede causar hipoxia, pero se debe encontrar la mejor manera de administrar una analgesia eficaz, sin comprometer la ventilación ni la oxigenación.
Es fundamental recordar que la incidencia de hipoxia depende de la salud general del paciente, el tipo de cirugía y de anestesia, el tiempo posterior a la cirugía y la medicación postoperatoria, incluso la analgesia.
En cuanto a las pautas para la provisión de oxígeno, en el Reino Unido se recomienda administrar oxígeno a todos los pacientes en el postoperatorio inmediato y por más tiempo en los pacientes más deteriorados o portadores de ciertas enfermedades, los que han estado sometidos a intervenciones más importantes y los que han recibido analgesia con opioides (3).
Es importante verificar que el paciente reciba realmente el oxígeno indicado. Nosotros realizamos un estudio, con cámaras de video ocultas en la sala de recuperación, durante tres días. Observamos que con frecuencia los pacientes se quitaban las mascarillas de oxígeno, las vías venosas o las sondas nasogástricas; incluso, un paciente desapareció y nunca se supo adónde se fue. También observamos que, al mover a los pacientes, las enfermeras les quitaban las mascarillas de oxígeno y luego se olvidaban de volver a colocárselas.
Efectos de la HPO
Es obvio que la hipoxia prolongada es letal. Sin embargo, no es raro observar a pacientes agitados, confundidos e hipertensos por falta de oxígeno. Investigaciones recientes plantean que el oxígeno sería beneficioso para prevenir las náuseas y vómitos postoperatorios (NVPO) y para evitar las infecciones de la herida operatoria.
El problema de las NVPO es bastante común (se ve en 20% a 60% de las anestesias generales). Es una de las principales causas de que algunos pacientes ambulatorios deban permanecer más tiempo en el hospital después de la anestesia general, con el consiguiente aumento de los costos.
Entre los factores que influyen en la aparición de NVPO están el tipo de intervención, su duración, la presencia de disfunción gastrointestinal y de dolor postoperatorio, y el tipo de anestésico utilizado, ya que algunos son más propensos a causar este efecto desagradable. En el Reino Unido es frecuente el uso de dosis bajas de fentanil en todos los pacientes, aunque está demostrado que no tiene mayor efecto sobre la analgesia.
Investigaciones recientes plantean que las náuseas y vómitos se deberían en parte a una isquemia gastrointestinal subyacente, que resultaría de la redistribución de la sangre a otros territorios, e induciría la liberación de mediadores como la serotonina, por su efecto vasodilatador, y ellos, a su vez, serían la causa de estos síntomas.
En un estudio realizado en 240 pacientes sometidos a resección colorrectal, se les asignó aleatoriamente a 30% u 80% de O2, hasta 2 horas después de la intervención, y luego se determinó la tasa de NVPO a las 24 horas del postoperatorio. La administración de 80% de O2 redujo la incidencia del cuadro de 30% a 17% (p = 0.027) (4) (Figura 1).
Figura 1. Incidencia de NVPO según concentración de O2.
En otro estudio se evaluó oxígeno y ondansetrón, que es un antiemético muy eficaz, en 240 pacientes sometidas a laparoscopía ginecológica, asignadas aleatoriamente a recibir 30% de O2, 30% de O2 más 8 mg e.v. de ondasentrón, o bien 80% de O2. El resultado, con O2 al 80%, fue significativamente mejor que con O2 al 30%, y no hubo diferencias significativas entre O2 al 80% y O2 al 30% con ondansetrón (5) (Figura 2).
Figura 2. Efecto de ondasentron y concentración de O2 en la incidencia de NVPO.
En suma, dar oxígeno a los pacientes operados es fácil, seguro y eficaz, y no es necesario utilizar otro tipo de medicamentos para prevenir o disminuir las náuseas y vómitos postanestésicos.
O2 e infección de la herida operatoria
Otra área que se investiga actualmente es la infección de herida operatoria, problema bastante frecuente y costoso, que se presenta en 4 a 5% de todos los pacientes operados y hasta en 10 a 15% de las operaciones gastrointestinales y las amputaciones. Un microorganismo que se encuentra con frecuencia es el Staphilococcus aureus resistente a meticilina (SARM), problema bastante difícil de resolver y de costo elevado (6).
Se ha demostrado que la mayor defensa del organismo contra la infección es el ataque oxidativo, por parte de los neutrófilos, y que este mecanismo es función de la presión de oxígeno en el tejido subcutáneo, de modo que la tasa de infección es inversamente proporcional a la tensión de O2 tisular en un rango de 0 a 300 mm Hg. Por tanto, aunque las infecciones suelen aparecer tardíamente, las primeras horas postoperatorias constituyen el período crítico para su desarrollo, y la administración de O2 en dicho período es muy importante para evitarlas (7, 8).
En un estudio realizado en 500 pacientes que recibieron oxígeno al 80% o al 30%, durante dos horas después de la intervención, la tasa de infección de la herida operatoria fue significativamente menor en el grupo que recibió oxígeno al 80% (9).
Los estudios de este tipo se deben repetir para corroborar la utilidad del oxígeno en la prevención de las infecciones de la herida operatoria.
Está en pie una campańa mundial para disminuir la utilización de este gas; sin embargo, hay evidencias de que es un buen anestésico. Los que se oponen a su uso sostienen que causa NVPO, retarda la inducción anestésica y la recuperación postoperatoria, no ofrece mayores ventajas al utilizarlo junto con propofol y anestésicos volátiles, y es peligroso para el paciente, el personal y el ambiente.
En algunos estudios se demuestra, sin embargo, que su uso se asocia con mayor rapidez en los tiempos de inducción, recuperación más rápida después de la anestesia, junto con inducción y mantención más segura de ésta, lo que disminuye la necesidad de agentes volátiles y de propofol. Además, tendría efectos mínimos efectos sobre las náuseas y vómitos, y bastante seguridad en relación con los sistemas cardiovascular y respiratorio.
El N2O puede generar emesis por su efecto dilatador en el tracto gastrointestinal y por vía central, pero en los distintos metaanálisis no se han encontrado evidencias concluyentes al respecto. Un anestesista suizo y uno británico, de Oxford, analizaron varios estudios publicados sobre el efecto del óxido nitroso, sin encontrar elementos que permitan atribuirle las molestias del tracto gastrointestinal, incluso en situaciones de alto riesgo. Más aún, demostraron que, al utilizar propofol más óxido nitroso, se disminuye el riesgo del despertar intraoperatorio y se reducen los costos (10).
Es probable que los fabricantes recomienden un monitor de última generación para evitar este problema, pero la literatura demuestra que si bien no son malos, los monitores tampoco son tan buenos; en cambio, el agregado de un poco de óxido nitroso sí es bueno y seguro.
Las ventajas del N2O son las siguientes:
Luego, no parece buena la idea de deshacerse del óxido nitroso, como opinan algunos médicos prestigiosos.
Entre sus contraindicaciones se cuentan el neumotórax, la embolía aérea, la enfermedad por descompresión, la miringoplastía de oído, la neurocirugía, las lesiones cefálicas y maxilofaciales, y la obstrucción intestinal.
En el último número del British Journal of Anestesia apareció un artículo de unos médicos de Londres acerca de la neuroprotección, en modelos animales, con el uso de xenón, que tendría ciertas propiedades neuroprotectoras. La importancia de este hallazgo sería inmensa para ciertos tipos de cirugía cardiovascular, en los que algunos pacientes presentan graves trastornos cerebrales postquirúrgicos, de etiología poco clara, aunque es obvio que la circulación extracorpórea influye, así como las embolías y otros episodios.
Todo esto se podría evitar con el uso de xenón como anestésico. El costo de este gas es bastante elevado y, aunque no contamina la atmósfera, su fabricación consume mucha energía y produce contaminantes atmosféricos. Su utilidad, en ciertos tipos de cirugía, se debe evaluar en el futuro.

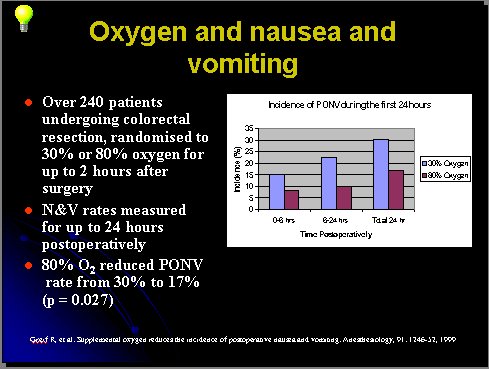 Figura 1. Incidencia de NVPO según concentración de O2.
Figura 1. Incidencia de NVPO según concentración de O2.

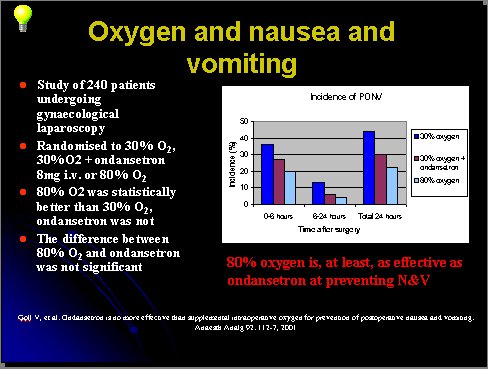 Figura 2. Efecto de ondasentron y concentración de O2 en la incidencia de NVPO.
Figura 2. Efecto de ondasentron y concentración de O2 en la incidencia de NVPO.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

 Expositor:
Leo Strunin[1]
Expositor:
Leo Strunin[1]

Citación: Strunin L. Anesthetic gases. Medwave 2003 May;3(4):e1719 doi: 10.5867/medwave.2003.04.1719
Fecha de publicación: 1/5/2003

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión
 Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
 Smith DC, Crul JF. Early postoperative hypoxia during transport. Br J Anaesth. 1988 Nov;61(5):625-7.1998.
| PubMed |
Smith DC, Crul JF. Early postoperative hypoxia during transport. Br J Anaesth. 1988 Nov;61(5):625-7.1998.
| PubMed | Jones JG, Sapsford DJ, Wheatley RG. Postoperative hypoxaemia: mechanisms and time course. Anaesthesia. 1990 Jul;45(7):566-73.
| CrossRef | PubMed |
Jones JG, Sapsford DJ, Wheatley RG. Postoperative hypoxaemia: mechanisms and time course. Anaesthesia. 1990 Jul;45(7):566-73.
| CrossRef | PubMed | Powell JF, Menon DK, Jones JG. The effect of hypoxaemia and recommendations for postoperative oxygen therapy. Anaesthesia. 1996 Aug;51(8):769-72.
| CrossRef | PubMed |
Powell JF, Menon DK, Jones JG. The effect of hypoxaemia and recommendations for postoperative oxygen therapy. Anaesthesia. 1996 Aug;51(8):769-72.
| CrossRef | PubMed | Greif R, Laciny S, Rapf B, Hickle RS, Sessler DI. Supplemental oxygen reduces the incidence of postoperative nausea and vomiting. Anesthesiology. 1999 Nov;91(5):1246-52.
| CrossRef | PubMed |
Greif R, Laciny S, Rapf B, Hickle RS, Sessler DI. Supplemental oxygen reduces the incidence of postoperative nausea and vomiting. Anesthesiology. 1999 Nov;91(5):1246-52.
| CrossRef | PubMed | Goll V, Akça O, Greif R, Freitag H, Arkiliç CF, Scheck T, et al. Ondansetron is no more effective than supplemental intraoperative oxygen for prevention of postoperative nausea and vomiting. Anesth Analg. 2001 Jan;92(1):112-7. | CrossRef | PubMed |
Goll V, Akça O, Greif R, Freitag H, Arkiliç CF, Scheck T, et al. Ondansetron is no more effective than supplemental intraoperative oxygen for prevention of postoperative nausea and vomiting. Anesth Analg. 2001 Jan;92(1):112-7. | CrossRef | PubMed | Socio-Economic burden of hospital-acquired infection (HAI)en:Surveillance of Surgical Site Infection in English Hospitals 1997 – 1999, PHLS. 2000
Socio-Economic burden of hospital-acquired infection (HAI)en:Surveillance of Surgical Site Infection in English Hospitals 1997 – 1999, PHLS. 2000  Hohn DC, MacKay RD, Halliday B, Hunt TK. Effect of O2 tension on microbial function of leucocytes in wounds and in vitro. Surg Forum. 1976;27(62):18-20.
| PubMed |
Hohn DC, MacKay RD, Halliday B, Hunt TK. Effect of O2 tension on microbial function of leucocytes in wounds and in vitro. Surg Forum. 1976;27(62):18-20.
| PubMed | Hopf HW, Hunt TK, West JM, Blomquist P, Goodson WH 3rd, Jensen JA, et al. Wound tissue-oxygen tension predicts the risk of wound infection in surgical patients. Arch Surg. 1997 Sep;132(9):997-1004; discussion 1005. | PubMed |
Hopf HW, Hunt TK, West JM, Blomquist P, Goodson WH 3rd, Jensen JA, et al. Wound tissue-oxygen tension predicts the risk of wound infection in surgical patients. Arch Surg. 1997 Sep;132(9):997-1004; discussion 1005. | PubMed | Greif R, Akça O, Horn EP, Kurz A, Sessler DI; Outcomes Research Group. Supplemental oxygen to reduce the incidence of surgical-wound infection. N Engl J Med. 2000 Jan 20;342(3):161-7.
| CrossRef | PubMed |
Greif R, Akça O, Horn EP, Kurz A, Sessler DI; Outcomes Research Group. Supplemental oxygen to reduce the incidence of surgical-wound infection. N Engl J Med. 2000 Jan 20;342(3):161-7.
| CrossRef | PubMed | Tramer M, Moore A, McQuay H. Meta-analytic comparison of prophylactic antiemetic efficacy for postoperative nausea and vomiting: propofol anaesthesia vs omitting nitrous oxide vs total i.v. anaesthesia with propofol. Br J Anaesth. 1997 Mar;78(3):256-9.
| PubMed |
Tramer M, Moore A, McQuay H. Meta-analytic comparison of prophylactic antiemetic efficacy for postoperative nausea and vomiting: propofol anaesthesia vs omitting nitrous oxide vs total i.v. anaesthesia with propofol. Br J Anaesth. 1997 Mar;78(3):256-9.
| PubMed |