 Para Descargar PDF debe Abrir sesi¾n.
Para Descargar PDF debe Abrir sesi¾n.
Este texto completo es una transcripci¾n editada y revisada de una conferencia dictada en el marco del Simposio Esquemas Actuales y Futuros para Optimizar el Tratamiento con ┴cido Micofen¾lico y sus Resultados, organizado por Novartis el 17 de abril de 2008, cuyo Chairman fue el Dr. Jorge Morales, profesor agregado de la Universidad de Chile y nefr¾logo de ClĒnica Las Condes.
En esta exposici¾n se tratarßn principalmente los inhibidores de la calcineurina (CNI) y las estrategias de desarrollo a futuro.
En 2003 Nankivell demostr¾ que, alg·n tiempo despuķs de que se efect·a el trasplante de un ri±¾n sano, empieza a haber pķrdida de nefrones, fibrosis y cicatrices, fen¾meno que durante mucho tiempo se conoci¾ como nefropatĒa cr¾nica del aloinjerto. Hoy se habla de toxicidad por ciclosporina (CsA) o toxicidad por inhibidores de calcineurina, pero el mecanismo subyacente sigue significando pķrdida de nefrones. Se ha planteado que se debe impedir la fibrosis, pero ķsta es s¾lo una reacci¾n ante la pķrdida nefronal: despuķs de que sana una herida queda una cicatriz, pero no se trata de impedir que la herida sane, sino de evitar que se produzca la herida.
La Fig. 1 muestra la evoluci¾n de los pacientes del estudio de Nankivell (1). Fueron 120 receptores de trasplante renal y pancreßtico en quienes se determin¾ peri¾dicamente el grado de hialinosis arteriolar, fibrosis y calcificaci¾n tubular, ademßs de signos tĒpicos de nefrotoxicidad anti-calcineurĒnica; todos estos elementos fueron aumentando con el tiempo y al cabo de diez a±os, todos los pacientes estaban afectados, aunque hay que considerar que se trataba de trasplantes de ri±¾n y pßncreas, por lo que el riesgo inmunol¾gico era mayor. Ademßs, hubo un detalle notable: se utilizaron dosis muy altas de CsA, 204 ng/ml en promedio durante mßs de diez a±os, es decir, dosis exageradamente altas. Los pacientes sobrevivieron a la toxicidad solamente porque los donantes eran ideales: j¾venes, de edad promedio 25 a±os, vĒctimas de accidentes en motocicleta, capaces de resistir estas dosis excesivas de CsA. Por otra parte, aunque el aspecto histol¾gico era malo, el resultado del trasplante fue bueno, ya que a los diez a±os postrasplante la tasa de sobrevivencia era 84% y el nivel de creatinina sķrica, 1,62 mg/dl.
La Fig. 2 muestra que el riesgo de rechazo disminuye con el tiempo mientras la fibrosis va aumentando. HabrĒa una ōventana de oportunidadö cuya duraci¾n puede ser de dĒas, meses o a±os; no estß claro cußnto dura ni en quķ momento serĒa aceptable retirar los CNI sin aumentar excesivamente el riesgo de rechazo (1).
Hay tres posibles estrategias a largo plazo. La primera es administrar los CNI hasta que se produzca la nefrotoxicidad. La segunda es hacer profilaxis para prevenir la nefrotoxicidad y suspender los inhibidores antes de que ella aparezca, pero es difĒcil determinar cußndo va a ocurrir. La tercera opci¾n es reducir al mĒnimo el uso de los CNI y administrarlos s¾lo cuando realmente se los necesita. Esta ·ltima ha sido la actitud durante veinte a±os, ya que desde entonces se sabe que la CsA es nefrot¾xica y se ha aprovechado esta ōventana terapķuticaö para evitar la toxicidad; por lo tanto, el concepto de reducci¾n al mĒnimo se estß aplicando desde hace veinte a±os, asĒ la dosis se ha reducido de 120 a 80 en la actualidad y el concepto en general ha ido cambiando.
Otro enfoque serĒa evitar del todo los CNI. Existe un importante estudio de Flavio Vincenti y otros investigadores, sobre esteroides y daclizumab, en el que se plante¾ la posibilidad de abandonar la CsA y reemplazarla por este fßrmaco, pero la tasa de rechazo a los doce meses fue de 50%, por lo que se concluy¾ que daclizumab no funciona como profilaxis de rechazo (2) (Fig. 3).
Otro grupo dise±¾ un amplio estudio, el estudio CAESAR (Cyclosporine Avoidance Eliminates Serious Adverse Renal-toxicity), con el objetivo de determinar si la administraci¾n de una dosis reducida de CsA, continua o seguida por un retiro anticipado a los 6 meses, en receptores primarios de trasplante renal con inducci¾n con daclizumab, micofenolato mofetil (MMF) y corticosteroides (CS), puede reducir al mĒnimo la nefrotoxicidad y mejorar a largo plazo la funci¾n renal sin un aumento inaceptable en las tasas de rechazo agudo. En la rama de control, en la que se administr¾ CsA en dosis normal, se observ¾ gran n·mero de rechazos dentro de los dos primeros meses, pero despuķs casi no hubo mßs rechazos y la curva se aplan¾. En el grupo que recibi¾ CsA en dosis bajas y daclizumab el beneficio fue evidente y la tasa de rechazo disminuy¾ notablemente, pero el beneficio del bloqueo del receptor de IL-2 dur¾ s¾lo tres meses como lo muestra la Fig. 4: la primera lĒnea de puntos vertical marca un perĒodo de tres meses en que se us¾ CsA en niveles de 120 a 130; luego se redujo a 100 y se perdi¾ toda la utilidad del bloqueador de IL-2, que es de alto costo, porque a los seis meses la incidencia de rechazos fue exactamente la misma que en el primer grupo. En el siguiente perĒodo de tres meses, el nivel de 100 result¾ demasiado bajo. Si se suspende la CsA a los seis meses hay consecuencias que pagar: la tasa de rechazos sube en 13%. Se pens¾ inicialmente que valĒa la pena pagar este precio, siempre que mejorara la funci¾n renal, pero esto no ocurri¾; se monitoriz¾ con mucho cuidado, pero no se observ¾ mejorĒa de la funci¾n renal en ninguno de los tres grupos. En este estudio se concluy¾ que la dosis estßndar de CsA no fue superior, en cuanto a prevenci¾n precoz, CsA a los 4-6 meses postrasplante se asoci¾ con un mayor riesgo de rechazo. Una mĒnima dosis de CsA, que obtenga un nivel de 50-100 ng/ml, asociada a daclizumab, MMF y esteroides serĒa un rķgimen inmunosupresor seguro y efectivo en los receptores de trasplante renal (3).
El ri±¾n no discrimina entre la pķrdida nefronal por rechazo o por toxicidad: cuando el nefr¾n se pierde, no se recupera. El estudio de Smak Gregoor (4) demostr¾ que si no se usa un bloqueador del receptor de IL-2 y dosis normal de CsA, existe una eficacia 28% menor y al cabo de un a±o la tasa de rechazo es de 24%. Todos los estudios muestran que el no uso de terapia de inducci¾n se relaciona con una mayor incidencia de episodios de rechazo agudo del orden de 20% a 25%.
El estudio SYMPHONY (5) ha sido motivo de extenso debate, pero es el estudio mßs amplio que se ha hecho sobre este tema y aclara diversos problemas conceptuales. Los pacientes fueron divididos en cuatro ramas, cada una con 350 a 400 receptores que se evaluaron durante doce meses. Todos recibieron 2 g de MMF y esteroides. En la primera rama, los pacientes recibieron dosis normales de CsA (150¢300 ng/ml por 3 meses , dosis que fue posteriormente reducida a100¢200 ng/ml), ademßs de MMF y esteroides. En la segunda rama los receptores fueron tratados con CsA en dosis baja (50 a 100 ng/ml), daclizumab, MMF y esteroides. Se cometi¾ el mismo error que en el estudio CAESAR: mantener los mismos niveles durante todo el primer a±o. En la tercera rama los pacientes recibieron daclizumab, dosis bajas de tacrolimus (TAC) de 3-7 ng/ml, mßs MMF y esteroides. Por ·ltimo, en la cuarta rama, TAC fue reemplazado por sirolimus en dosis bajas (Fig. 5).
Figura 5. Estudio SYMPHONY: dise±o.
La Fig. 6 muestra los niveles efectivos de los inmunosupresores. CsA no estuvo entre 50 y 100, sino que la media fue 100, el nivel de TAC no estuvo entre 3 y 7, sino que fue 7; en cambio, el nivel de sirolimus estuvo dentro del rango buscado. La CsA se mantuvo en forma permanente y, si no se usa terapia de inducci¾n, el nivel es un poco mßs alto y llega a 120 al final de la primera semana, pero luego baja, cometiķndose nuevamente el error de mantener desde los tres meses el nivel en 100, que es muy bajo. Por lo tanto, la CsA se mantuvo en alrededor de 100 constantemente y sirolimus fue el ·nico con el que se cumpli¾ con la media prevista. TAC, durante los tres primeros meses, no tuvo un nivel de 7 sino superior: el promedio fue de alrededor de 7 y baj¾ a 6,8 al tķrmino de un a±o (Figs. 6 y 7).
Figura 6. Estudio SYMPHONY: niveles de CsA (A y B).
Figura 7. Estudio SYMPHONY: niveles de tacrolimus (TAC) y sirolimus (SRL).
El estudio se public¾ hace un a±o. En cuanto a la sobrevida del injerto, el peor resultado fue el del grupo con sirolimus y CsA, ya que la sobrevida del injerto fue inferior a 90%; en cambio, el mejor resultado se obtuvo con los dos grupos que recibieron dosis bajas de inhibidor de calcineurina. ╔ste es el primer estudio que demuestra el beneficio derivado de la inhibici¾n de la IL-2, quienes no utilizan esta inhibici¾n tienen un buen argumento, porque un metaanßlisis demostr¾ que aunque disminuye la incidencia de episodios de rechazo, no mejora la sobrevida del injerto; ķste es el primer estudio que demuestra que aunque puede haber un efecto sobre la eficacia, ķste puede no ser significativo (Fig. 8).
Figura 8. Estudio SYMPHONY: sobrevida del injerto.
En cuanto a la tasa de rechazo, el peor grupo fue el grupo de sirolimus en baja dosis, en el que hubo 40% de rechazo, de modo que no se puede prescindir de los inhibidores de calcineurina durante los cuatro primeros meses, o bien sirolimus no es capaz de reemplazarlos: es la primera lecci¾n. La otra lecci¾n es que los estudios peque±os, que suelen ser ampliamente publicados y citados en numerosas conferencias, suelen no ser verĒdicos o reproducibles. Los mejores resultados se obtuvieron con TAC, con 15% de incidencia de rechazo; usando dosis normal de CsA el rechazo fue 30% en tanto que con dosis baja fue de 27%, pero nuevamente los autores se equivocaron y los rechazos comenzaron a aumentar desde los tres meses. Evidentemente, 100 mg de CsA es una dosis muy baja y todo el beneficio del fßrmaco de alto costo se perdi¾ (Fig. 9).
Figura 9. Estudio SYMPHONY: Eficacia: rechazo agudo confirmado por biopsia.
En resumen, el bloqueo de IL-2 + TAC en dosis bajas serĒa lo mejor, pero se debe tener siempre presente que los estudios investigan regĒmenes, no fßrmacos, es decir, se investiga la eficacia de un ōc¾ctelö y estos resultados no significan que ķste sea el mejor ōc¾ctelö posible, sino que fue el mejor en este estudio (5).
Otro estudio muy bueno es el estudio DIRECT (Diabetes Incidence after Renal Transplantation: Neoral« C2 monitoring versus Tacrolimus), cuya potencia es la misma que en el estudio SYMPHONY con la mitad del tama±o, ya que tiene 700 pacientes en dos ramas. En este estudio s¾lo se plante¾ un objetivo: determinar si TAC es tan bueno como CsA para evitar los episodios de rechazo agudo en el trasplante y cußl es la incidencia de diabetes con ambos fßrmacos, es decir, quķ precio se paga por los resultados. Con tal fin. El criterio primario de seguridad fue un completo anßlisis del metabolismo de la glucosa, con pruebas orales, y se utiliz¾ como definici¾n de diabetes el criterio de la OMS. Se sabe que TAC causa diabetes y aquĒ se confirm¾: uno de cada tres pacientes que recibieron este fßrmaco present¾ diabetes, lo mismo ocurri¾ en uno de cada dos pacientes mayores de 55 a±os y alrededor de uno de cada cuatro pacientes tuvo alteraciones del metabolismo de la glucosa; 26% de los pacientes tratados con CsA desarrollaron la enfermedad frente a 33% del grupo de enfermos que recibieron TAC. Tambiķn hubo una alta proporci¾n de pacientes con alteraci¾n de la glucosa en ayunas entre los pacientes tratados con TAC (6).
Por otra parte, TAC fue eficaz con baja incidencia de rechazos. En el estudio SYMPHONY la tasa de rechazo fue 15%, en el DIRECT, en la rama de TAC en dosis mßs alta, la incidencia de rechazos no lleg¾ a 7%. Con dosis normales de CsA acompa±adas de inhibici¾n de IL-2 la cifra tambiķn baj¾ a 10%, de modo que la tasa de rechazo depende de la exposici¾n a CsA o a TAC (Tabla I).
Una problema que se debe tener presente, aunque no es estadĒsticamente significativo, es el que muestra la Figura 10: Aunque a seis meses postrasplante con dosis mßs alta de TAC hay una incidencia baja de rechazos, con una curva casi plana, esto se consigue a costa de mßs polioma y mßs diabetes, de modo que se puede especular que posiblemente la dosis de TAC estķ muy alta y convendrĒa bajarla.
Figura 10. Estudio DIRECT: los niveles mßs altos de CNI se asocian con menos rechazos.
Pero el estudio es muy ·til, ya que ofrece una opci¾n para equilibrar el rķgimen y considerar el balance entre evitar el rechazo y el riesgo de infecci¾n por polioma y desarrollo de diabetes con TAC.
En el estudio FDCC (Fixed-Dose Concentration-Controlled) existe una diferencia en la exposici¾n a ßcido micofen¾lico (mycophenolic acid, MPA), medida por el ßrea bajo la curva (Area Under the Curve, AUC) entre los pacientes tratados con CsA y con TAC (7) (Fig.11).
Figura 11. Estudio FDCC: exposici¾n a MPA (AUC = ßrea bajo la curva): CsA versus TAC.
Lo mismo ocurri¾ en el estudio de Bruce Kaplan, en que se observ¾ que la exposici¾n a MPA fue 19% mßs alta en los pacientes tratados con TAC, lo que podrĒa explicar la mayor eficacia, asĒ como la mayor incidencia de efectos colaterales de este fßrmaco (8). Tal vez CsA y TAC s¾lo inhiben la actividad de la calcineurina, pero la potencia de TAC y quizßs tambiķn la presencia de polioma pueden tener relaci¾n con la exposici¾n a MPA. Es una nueva interrogante y para responderla habrß que realizar un estudio de gran tama±o.
Una teorĒa muy popular en Estados Unidos y en Francia es que si el injerto no funciona bien hay que administrar un fßrmaco nefrot¾xico y que para disminuir esta toxicidad hay que introducir tardĒamente la CsA. Para comprobar lo anterior se dise±¾ el estudio MYRIAD, de un a±o de duraci¾n, prospectivo, aleatorio, multicķntrico, dirigido a establecer el efecto de la introducci¾n temprana o tardĒa de un rķgimen de CNI (CsA) combinado con Myfortic« + bloqueo de receptor de IL-2 + esteroides, sobre la funci¾n renal. Se hizo una estratificaci¾n de los pacientes seg·n el riesgo de funci¾n tardĒa del injerto, basßndose en los criterios USRDS, y se asign¾ a cada paciente desde el primer dĒa, aleatoriamente, a CsA temprana (dĒa 0; 97 pacientes) o a CsA tardĒa (dĒa 6; 100 pacientes). Fue un estudio de gran tama±o y muy bueno, porque se concentr¾ en un solo aspecto especĒfico. Las dosis fueron: 1300 ng/ml durante las semanas 0 a 6, 1100 ng/ml en las semanas 6 a 12 y 900 ¾ 700 ng/ml posteriormente. La hip¾tesis era que si la CsA se administraba en forma tardĒa, la funci¾n del injerto tambiķn deberĒa ser tardĒa, pero no fue asĒ: la cifra de funci¾n tardĒa fue similar en ambos grupos, alrededor de 25%. El puntaje de riesgo de funci¾n tardĒa del injerto no fue un buen predictor, porque de 32 pacientes que tuvieron puntaje de alto riesgo, s¾lo 14 presentaron funci¾n tardĒa.
Ademßs se monitoriz¾ estrechamente la funci¾n renal en ambas ramas y no se encontr¾ diferencia en la depuraci¾n de creatinina si se administraba CsA en forma precoz o tardĒa. Hubo diferencia en la incidencia de rechazos, pero no fue significativa y ya se habl¾ de la diferencia entre CsA y TAC de s¾lo3% a 5% en la incidencia de rechazo; entre CSA iniciada en forma precoz o tardĒa, la diferencia en la incidencia de rechazo, fue de 11%, asĒ cuando se usa CsA en el perĒodo inicial, la tasa de rechazo es de 15,5%. En los estudios descritos mßs arriba, en que probablemente se utiliz¾ un nivel mßs alto de CsA, la tasa de rechazo fue 10%. En el estudio SYMPHONY la rama de TAC tuvo 15% de rechazos, es decir, un resultado similar. En la rama CsA del mismo estudio hubo una incidencia de episodios de rechazo de 27%; lo que constituye un resultado sub¾ptimo, pero tambiķn es sub¾ptimo cuando se retarda la introducci¾n de CsA (9).
El estudio De01 fue un estudio multicķntrico, en el que participaron cuatro centros alemanes y dos belgas, con el objeto de comparar el efecto de dosis normal y baja de CsA sobre la funci¾n renal y la incidencia de BPAR a los 12 meses. Los pacientes se asignaron en forma aleatoria antes del trasplante; el dĒa de la intervenci¾n fue el dĒa cero. Se trat¾ a los pacientes con Myfortic«, Simulect« y esteroides en dosis habituales, mßs Neoral« en dosis habitual o reducida. El estudio fue peque±o, tuvo s¾lo 44 ¾ 45 pacientes en cada grupo, hubo predominio de hombres, con trasplantes previos, la mayorĒa tenĒa tĒtulo de PRA (Panel-Reactive Antibody) bajo, aunque hubo algunos con tĒtulo mßs alto; la edad fue de alrededor de 50 a±os. Mßs de la mitad de los donantes en Alemania tienen alrededor de 50 a±os y, en ese paĒs, 20% de los donantes son donantes vivos; en este estudio hubo 26%. En 20% de los casos el injerto calz¾ bien, en otros casos el calce no fue tan bueno (10) (Fig. 12).
Figura 12. Dise±o del estudio De01: CsA normal versus baja con Myfortic« y Simulect«.
La Fig. 13 se muestra los niveles de CsA C2 alcanzados y en las casillas estßn los niveles propuestos. En ese momento la monitorizaci¾n de CsA C2 era muy popular y todo el mundo decĒa que se necesitaba obtener estos niveles elevados. En Alemania apenas se alcanz¾ la meta durante un breve lapso, porque se pens¾ que se estaba administrando CsA en exceso, de modo que casi todos los pacientes, lamentablemente, se incluyeron en el grupo de dosis baja. Se pens¾ que la dosis alta, de mßs de 1000, durante los seis primeros meses, era excesiva y los grupos no se estratificaron bien, de modo que al final hubo una diferencia de s¾lo 10% a 15% en los niveles.
Figura 13. Estudio De01: niveles de ciclosporina C2 (ng/mL).
En los niveles valle pas¾ lo mismo: a los tres meses hubo diferencia, pero no fue significativa hasta llegar a los nueve o doce meses y nunca fue superior a 10-15%. Lo cierto es que no se logr¾ hacer una buena separaci¾n, pero al menos en este estudio se trat¾ a todos los pacientes con dosis bajas de CsA.
Nuestro centro particip¾ en este estudio con 41 pacientes: 40 de ellos sobrevivĒan un a±o despuķs y s¾lo uno habĒa muerto debido a un trauma, de modo que los resultados fueron muy buenos. La mortalidad fue 2,2% y no hubo mßs pķrdida de injertos en los seis primeros meses. A los 12 meses, la incidencia de pķrdida de injertos o muerte fue de 4,5% en ambos grupos sin diferencia entre ellos: la supervivencia de pacientes e injertos fue superior a 95%, lo que constituye un excelente resultado que sin duda puede competir con el estudio SYMPHONY. Tampoco hubo diferencia en la tasa de rechazo entre ambos grupos, que tuvieron en conjunto una tasa de rechazo de alrededor de 16%. Cabe recordar que en el estudio MYRIAD la tasa fue 15,5% y en el SYMPHONY, la mejor rama obtuvo 15%. Es probable que con niveles mßs altos de CsA se pueda llegar a 10% de rechazo, como en el estudio DIRECT, pero con estos resultados tan buenos habrĒa que preguntarse si serĒa conveniente someter a los pacientes a niveles mßs altos con el costo de mayor toxicidad. Prßcticamente todos los rechazos ocurrieron durante los tres primeros meses. La funci¾n renal de los pacientes se mantuvo adecuada y no hubo diferencia entre los grupos; lo mismo se observ¾ con los parßmetros de seguridad: hubo algunos eventos adversos, pero muy pocos que condujeran a discontinuar el estudio.
Las conclusiones de este estudio son las siguientes:
Los estudios descritos son todos de novo, pero el perĒodo de novo es de s¾lo un a±o; dentro de los diez a±os de sobrevida que se esperan para el injerto, quedan a·n nueve a±os y, lamentablemente, hay pocos estudios de poblaci¾n posteriores a un a±o, entre ellos estß el estudio de conversi¾n con Myfortic«, en el cual, cuando los pacientes llevaban tres a±os postrasplante, el nivel promedio de CSA era 189; se trataba de centros estadounidenses con pacientes negros, pero estos niveles de CsA se acercan al de CsA de Nankivell: 204 ng/ml. En la subpoblaci¾n de nuestro centro, los pacientes recibĒeron niveles de CsA de 102 y 22% de ellos recibĒan esteroides. En cuanto a los niveles de TAC, en el estudio de Pascua, el nivel medio de este fßrmaco pasado el tercer a±o fue 8,4; es decir, aun despuķs del tercer a±o a·n se administra una dosis apreciable de TAC; 60% de los pacientes recibĒan esteroides y este grupo tuvo dosis de MMF mßs bajas (Tabla II).
Tabla II. ┐Quķ ocurre con la inmunosupresi¾n despuķs del tercer a±o?
La tasa de rechazo fue 0% con dosis muy altas de CsA (Nankivell); en nuestro centro fue 1% a 3%; en el de Pascual, 1,2%; y en nuestros pacientes, que eran muy pocos, no hubo ning·n rechazo (Budde). Lo importante es que, durante este perĒodo de mantenci¾n, todos los estudios indican que hay 2% de rechazos; con mßs pacientes, se pueden observar rechazos subclĒnicos. Con todo, 95% de inmunosupresi¾n es una cifra excesiva y probablemente indica que los pacientes estßn excesivamente inmunosuprimidos; es cierto que no hay rechazos, pero quizßs este nivel sea demasiado elevado para muchos pacientes.
Es necesario efectuar mßs estudios que investiguen esta situaci¾n en la poblaci¾n de pacientes en mantenci¾n, como el estudio francķs Rķfķrence (11), que tuvo s¾lo a 100 pacientes que se repartieron en forma aleatoria, a raz¾n de 2 por 1 para recibir CsA, MMF, despuķs de cuya introducci¾n se redujo la CsA a 50%, y esteroides (n=70 pacientes). Los 30 receptores restantes siguieron con el rķgimen normal del centro (Fig. 14).
La Fig. 15 muestra los resultados. Los niveles de CsA fueron 130 y 140 seis a±os postrasplante; si se hubiera preguntado a estos mķdicos, todos hubieran dicho que usaban dosis bajas, de 130 y 140, pero en nuestro centro se usaron niveles de s¾lo 100; en todo caso, con la monitorizaci¾n en el grupo control los niveles bajaron y la creatinina sķrica permaneci¾ estable, aunque la funci¾n renal y la depuraci¾n de creatinina fueron en descenso en las primeras 48 semanas; lo cierto es que los mķdicos pensaron que el nivel estaba un poco alto y bajaron la dosis. Mßs interesante es el otro grupo, en que la dosis inicial fue 130 y fue bajando a 80, 60, 60, 70, es decir, niveles verdaderamente bajos, a pesar de lo cual no hubo rechazos y la funci¾n renal mejor¾. Es una regresi¾n positiva y al final del a±o la diferencia fue de 11 ml/min. Por lo tanto, con la minimizaci¾n de dosis y niveles de CsA se pueden obtener resultados mucho mejores en eficacia y con menor toxicidad, a largo plazo.
Figura 15. Estudio Rķfķrence: MejorĒa de la funci¾n renal en el grupo de CsA bajo.
Tambiķn hubo dificultades: en el grupo MMF la tolerancia no fue buena, hubo que retirarlo en uno de cada cuatro pacientes y se presentaron diversos efectos colaterales, principalmente diarrea (Tabla III). Este trabajo estimula a mejorar los resultados y enfoca la atenci¾n en la poblaci¾n con terapia de mantenci¾n, en la cual es necesario determinar cußles son los niveles mßs bajos (11).
Tabla III. Estudio Rķfķrence: suspensiones y episodios adversos.

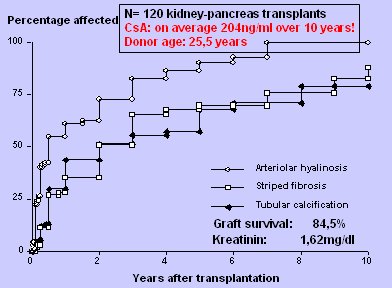 Figura 1. A pesar de nefrotoxicidad por inhibidores de calcineurina, los resultados a largo plazo son razonables.
Figura 1. A pesar de nefrotoxicidad por inhibidores de calcineurina, los resultados a largo plazo son razonables.

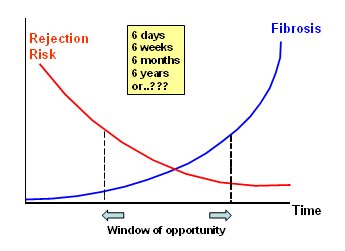 Figura 2. El riesgo de rechazo y fibrosis es dependiente del tiempo. ┐Existe una ōventana de oportunidadö ¾ptima?
Figura 2. El riesgo de rechazo y fibrosis es dependiente del tiempo. ┐Existe una ōventana de oportunidadö ¾ptima?

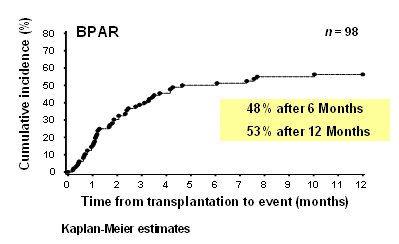 Figura 3. Estudio piloto con MMF, corticosteroides y daclizumab: tasa de rechazo inaceptablemente alta.
Figura 3. Estudio piloto con MMF, corticosteroides y daclizumab: tasa de rechazo inaceptablemente alta.

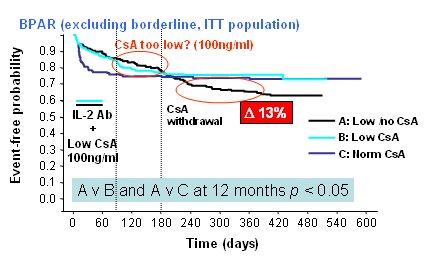 Figura 4. Estudio CAESAR: la tasa de rechazo es significativamente mßs alta despuķs del retiro de CsA al tercer mes.
Figura 4. Estudio CAESAR: la tasa de rechazo es significativamente mßs alta despuķs del retiro de CsA al tercer mes.

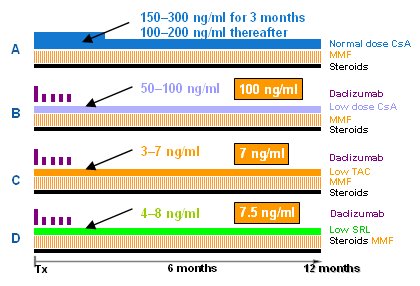 Figura 5. Estudio SYMPHONY: dise±o.
Figura 5. Estudio SYMPHONY: dise±o.

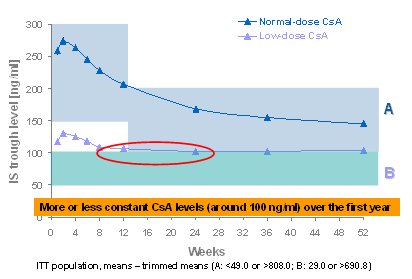 Figura 6. Estudio SYMPHONY: niveles de CsA (A y B).
Figura 6. Estudio SYMPHONY: niveles de CsA (A y B).

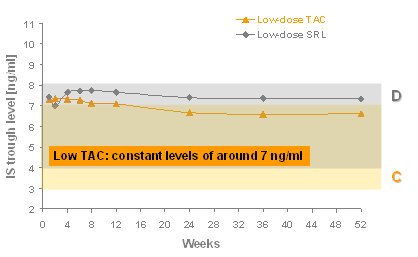 Figura 7. Estudio SYMPHONY: niveles de tacrolimus (TAC) y sirolimus (SRL).
Figura 7. Estudio SYMPHONY: niveles de tacrolimus (TAC) y sirolimus (SRL).

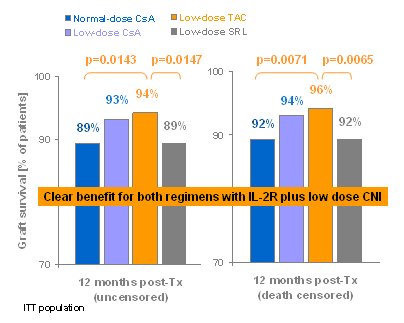 Figura 8. Estudio SYMPHONY: sobrevida del injerto.
Figura 8. Estudio SYMPHONY: sobrevida del injerto.

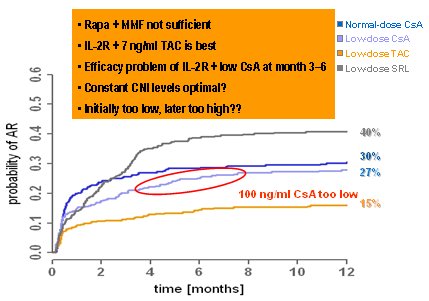 Figura 9. Estudio SYMPHONY: Eficacia: rechazo agudo confirmado por biopsia.
Figura 9. Estudio SYMPHONY: Eficacia: rechazo agudo confirmado por biopsia.

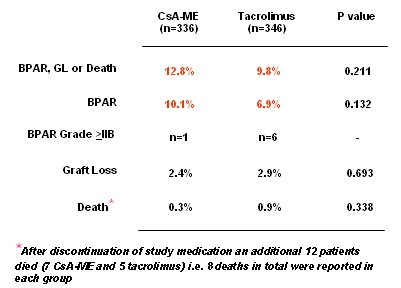 Tabla I. Estudio DIRECT. Objetivo primario de eficacia: BPAR (Biopsy-Proven Acute Rejection), pķrdida de injerto o muerte en 6 meses.
Tabla I. Estudio DIRECT. Objetivo primario de eficacia: BPAR (Biopsy-Proven Acute Rejection), pķrdida de injerto o muerte en 6 meses.

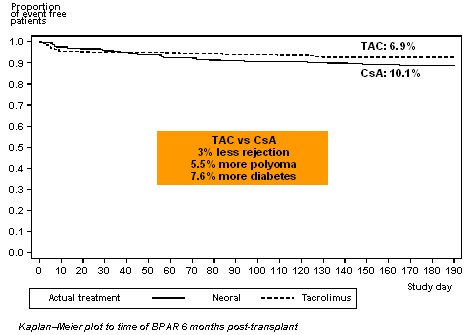 Figura 10. Estudio DIRECT: los niveles mßs altos de CNI se asocian con menos rechazos.
Figura 10. Estudio DIRECT: los niveles mßs altos de CNI se asocian con menos rechazos.

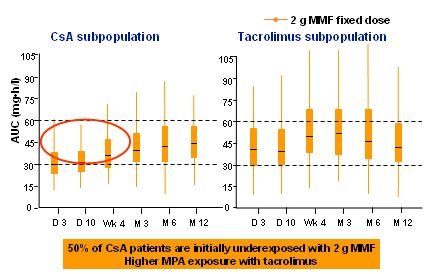 Figura 11. Estudio FDCC: exposici¾n a MPA (AUC = ßrea bajo la curva): CsA versus TAC.
Figura 11. Estudio FDCC: exposici¾n a MPA (AUC = ßrea bajo la curva): CsA versus TAC.

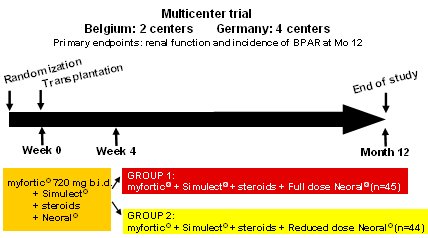 Figura 12. Dise±o del estudio De01: CsA normal versus baja con Myfortic« y Simulect«.
Figura 12. Dise±o del estudio De01: CsA normal versus baja con Myfortic« y Simulect«.

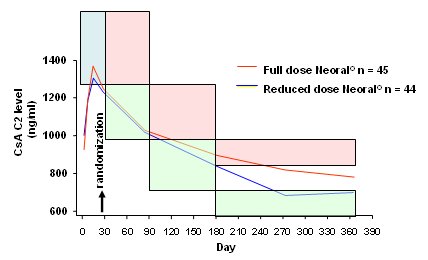 Figura 13. Estudio De01: niveles de ciclosporina C2 (ng/mL).
Figura 13. Estudio De01: niveles de ciclosporina C2 (ng/mL).

 Tabla II. ┐Quķ ocurre con la inmunosupresi¾n despuķs del tercer a±o?
Tabla II. ┐Quķ ocurre con la inmunosupresi¾n despuķs del tercer a±o?

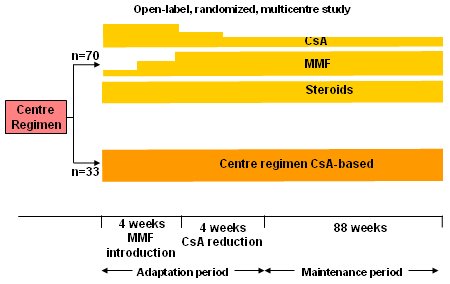 Figura 14. Estudio Rķfķrence: reducci¾n al mĒnimo de CsA combinada con MPA, en pacientes en mantenci¾n.
Figura 14. Estudio Rķfķrence: reducci¾n al mĒnimo de CsA combinada con MPA, en pacientes en mantenci¾n.

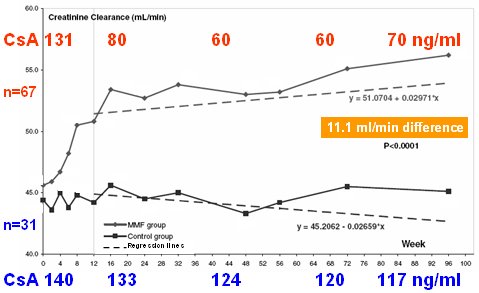 Figura 15. Estudio Rķfķrence: MejorĒa de la funci¾n renal en el grupo de CsA bajo.
Figura 15. Estudio Rķfķrence: MejorĒa de la funci¾n renal en el grupo de CsA bajo.

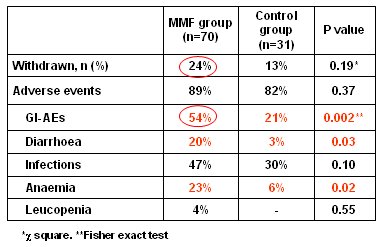 Tabla III. Estudio Rķfķrence: suspensiones y episodios adversos.
Tabla III. Estudio Rķfķrence: suspensiones y episodios adversos.
 Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.

Este texto completo es una transcripci¾n editada y revisada de una conferencia dictada en el marco del Simposio Esquemas Actuales y Futuros para Optimizar el Tratamiento con ┴cido Micofen¾lico y sus Resultados, organizado por Novartis el 17 de abril de 2008, cuyo Chairman fue el Dr. Jorge Morales, profesor agregado de la Universidad de Chile y nefr¾logo de ClĒnica Las Condes.
 Expositor:
Klemens Budde[1]
Expositor:
Klemens Budde[1]

Citaci¾n: Budde K. Receivers of de novo renal transplant treated with Myfortic, Simulect and reduced exposure to CsA. Medwave 2008 sep;8(8):e1668 doi: 10.5867/medwave.2008.08.1668
Fecha de publicaci¾n: 1/9/2008

Nos complace que usted tenga interķs en comentar uno de nuestros artĒculos. Su comentario serß publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la direcci¾n editorial considera que su comentario es: ofensivo en alg·n sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas polĒticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisi¾n por pares.
A·n no hay comentarios en este artĒculo.
Para comentar debe iniciar sesi¾n
 Medwave publica las vistas HTML y descargas PDF por artĒculo, junto con otras mķtricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artĒculo, junto con otras mķtricas de redes sociales.
 Nankivell BJ, Borrows RJ, Fung CL, O'Connell PJ, Allen RD, Chapman JR. The natural history of chronic allograft nephropathy. N Engl J Med. 2003 Dec 11;349(24):2326-33. | CrossRef | PubMed |
Nankivell BJ, Borrows RJ, Fung CL, O'Connell PJ, Allen RD, Chapman JR. The natural history of chronic allograft nephropathy. N Engl J Med. 2003 Dec 11;349(24):2326-33. | CrossRef | PubMed | Vincenti F, Ramos E, Brattstrom C, Cho S, Ekberg H, Grinyo J, et al. Multicenter trial exploring calcineurin inhibitors avoidance in renal transplantation. Transplantation. 2001 May 15;71(9):1282-7. | CrossRef | PubMed |
Vincenti F, Ramos E, Brattstrom C, Cho S, Ekberg H, Grinyo J, et al. Multicenter trial exploring calcineurin inhibitors avoidance in renal transplantation. Transplantation. 2001 May 15;71(9):1282-7. | CrossRef | PubMed | Ekberg H, Griny¾ J, Nashan B, Vanrenterghem Y, Vincenti F, Voulgari A, et al Cyclosporine sparing with mycophenolate mofetil, daclizumab and corticosteroids in renal allograft recipients: the CAESAR Study. Am J Transplant. 2007 Mar;7(3):560-70. Epub 2007 Jan 22. | CrossRef | PubMed |
Ekberg H, Griny¾ J, Nashan B, Vanrenterghem Y, Vincenti F, Voulgari A, et al Cyclosporine sparing with mycophenolate mofetil, daclizumab and corticosteroids in renal allograft recipients: the CAESAR Study. Am J Transplant. 2007 Mar;7(3):560-70. Epub 2007 Jan 22. | CrossRef | PubMed | Smak Gregoor PJ, de Sķvaux RG, Ligtenberg G, Hoitsma AJ, Henķ RJ, Weimar W, Withdrawal of cyclosporine or prednisone six months after kidney transplantation in patients on triple drug therapy: a randomized, prospective, multicenter study. J Am Soc Nephrol. 2002 May;13(5):1365-73. | CrossRef | PubMed |
Smak Gregoor PJ, de Sķvaux RG, Ligtenberg G, Hoitsma AJ, Henķ RJ, Weimar W, Withdrawal of cyclosporine or prednisone six months after kidney transplantation in patients on triple drug therapy: a randomized, prospective, multicenter study. J Am Soc Nephrol. 2002 May;13(5):1365-73. | CrossRef | PubMed | Ekberg H, Tedesco-Silva H, Demirbas A, VĒtko S, Nashan B, G³rkan A, et al. Reduced exposure to calcineurin inhibitors in renal transplantation. N Engl J Med. 2007 Dec 20;357(25):2562-75. | CrossRef | PubMed |
Ekberg H, Tedesco-Silva H, Demirbas A, VĒtko S, Nashan B, G³rkan A, et al. Reduced exposure to calcineurin inhibitors in renal transplantation. N Engl J Med. 2007 Dec 20;357(25):2562-75. | CrossRef | PubMed | Vincenti F, Friman S, Scheuermann E, Rostaing L, Jenssen T, Campistol JM, et al. Results of an international, randomized trial comparing glucose metabolism disorders and outcome with cyclosporine versus tacrolimus. Am J Transplant. 2007 Jun;7(6):1506-14. Epub 2007 Mar 12. | CrossRef | PubMed |
Vincenti F, Friman S, Scheuermann E, Rostaing L, Jenssen T, Campistol JM, et al. Results of an international, randomized trial comparing glucose metabolism disorders and outcome with cyclosporine versus tacrolimus. Am J Transplant. 2007 Jun;7(6):1506-14. Epub 2007 Mar 12. | CrossRef | PubMed | Kaplan B, Meier-Kriesche HU, Minnick P, Bastien MC, Sechaud R, Yeh CM, et al. Randomized calcineurin inhibitor cross over study to measure the pharmacokinetics of co-administered enteric-coated mycophenolate sodium. Clin Transplant. 2005 Aug;19(4):551-8. | CrossRef | PubMed |
Kaplan B, Meier-Kriesche HU, Minnick P, Bastien MC, Sechaud R, Yeh CM, et al. Randomized calcineurin inhibitor cross over study to measure the pharmacokinetics of co-administered enteric-coated mycophenolate sodium. Clin Transplant. 2005 Aug;19(4):551-8. | CrossRef | PubMed | Budde K, Bosmans JL, Sennesael J, Zeier M, Pisarski P, Sch³tz M, et al. Reduced-exposure cyclosporine is safe and efficacious in de novo renal transplant recipients treated with enteric-coated mycophenolic acid and basiliximab. Clin Nephrol. 2007 Mar;67(3):164-75. | PubMed |
Budde K, Bosmans JL, Sennesael J, Zeier M, Pisarski P, Sch³tz M, et al. Reduced-exposure cyclosporine is safe and efficacious in de novo renal transplant recipients treated with enteric-coated mycophenolic acid and basiliximab. Clin Nephrol. 2007 Mar;67(3):164-75. | PubMed | Frimat L, Cassuto-Viguier E, Charpentier B, Noļl C, Prov¶t F, Rostaing L, et al. Impact of cyclosporine reduction with MMF: a randomized trial in chronic allograft dysfunction. The 'reference' study. Am J Transplant. 2006 Nov;6(11):2725-34. | CrossRef | PubMed |
Frimat L, Cassuto-Viguier E, Charpentier B, Noļl C, Prov¶t F, Rostaing L, et al. Impact of cyclosporine reduction with MMF: a randomized trial in chronic allograft dysfunction. The 'reference' study. Am J Transplant. 2006 Nov;6(11):2725-34. | CrossRef | PubMed | Budde K, Curtis J, Knoll G, Chan L, Neumayer HH, Seifu Y, et al. Enteric-coated mycophenolate sodium can be safely administered in maintenance renal transplant patients: results of a 1-year study. Am J Transplant. 2004 Feb;4(2):237-43. | CrossRef | PubMed |
Budde K, Curtis J, Knoll G, Chan L, Neumayer HH, Seifu Y, et al. Enteric-coated mycophenolate sodium can be safely administered in maintenance renal transplant patients: results of a 1-year study. Am J Transplant. 2004 Feb;4(2):237-43. | CrossRef | PubMed | Budde K, Knoll G, Curtis J, Chan L, Pohanka E, Gentil M, et al. Long-term safety and efficacy after conversion of maintenance renal transplant recipients from mycophenolate mofetil (MMF) to enteric-coated mycophenolate sodium (EC-MPA, myfortic). Clin Nephrol. 2006 Aug;66(2):103-11. | PubMed |
Budde K, Knoll G, Curtis J, Chan L, Pohanka E, Gentil M, et al. Long-term safety and efficacy after conversion of maintenance renal transplant recipients from mycophenolate mofetil (MMF) to enteric-coated mycophenolate sodium (EC-MPA, myfortic). Clin Nephrol. 2006 Aug;66(2):103-11. | PubMed | Budde K, Glander P, Krõmer BK, Fischer W, Hoffmann U, Bauer S, et al. Conversion from mycophenolate mofetil to enteric-coated mycophenolate sodium in maintenance renal transplant recipients receiving tacrolimus: clinical, pharmacokinetic, and pharmacodynamic outcomes. Transplantation. 2007 Feb 27;83(4):417-24. | CrossRef | PubMed |
Budde K, Glander P, Krõmer BK, Fischer W, Hoffmann U, Bauer S, et al. Conversion from mycophenolate mofetil to enteric-coated mycophenolate sodium in maintenance renal transplant recipients receiving tacrolimus: clinical, pharmacokinetic, and pharmacodynamic outcomes. Transplantation. 2007 Feb 27;83(4):417-24. | CrossRef | PubMed |