 Para Descargar PDF debe Abrir sesión.
Para Descargar PDF debe Abrir sesión.
INTRODUCCIÓN
Las altas tasas de infección por VIH siguen siendo de preocupación, especialmente para grupos de riesgo como hombres que tienen sexo con hombres. La profilaxis pre-exposición oral se ha perfilado como una alternativa de prevención. Sin embargo, aún persisten dudas en pacientes y tratantes sobre su efectividad.
MÉTODOS
Para responder a esta pregunta utilizamos Epistemonikos, la mayor base de datos de revisiones sistemáticas en salud, la cual es mantenida mediante búsquedas en múltiples fuentes de información, incluyendo MEDLINE, EMBASE, Cochrane, entre otras. Extrajimos los datos desde las revisiones identificadas, reanalizamos los datos de los estudios primarios, realizamos un metanálisis y preparamos tablas de resumen de los resultados utilizando el método GRADE.
RESULTADOS Y CONCLUSIONES
Identificamos seis revisiones sistemáticas que en conjunto incluyen doce estudios primarios, de los cuales seis son ensayos aleatorizados. Concluimos que el uso de profilaxis pre-exposición oral disminuye la probabilidad de infección por VIH en hombres que tienen sexo con hombres, tiene pocos o nulos efectos adversos, y se trataría de una medida con un buen balance entre beneficios, riesgos y costos.
Pese a un mayor conocimiento por parte de la comunidad sobre el VIH, las tasas de infección se mantienen en aumento. Uno de los mayores grupos de riesgo son los hombres que tienen sexo con hombres, por lo que se requieren mejores estrategias para su prevención. El uso de medicamentos antirretrovirales en individuos no infectados, o profilaxis pre-exposición (PrEP), se ha perfilado como una herramienta promisoria para la prevención en individuos de alto riesgo de contagio con VIH. La combinación más usada de PrEP ha sido emtricitabina con tenofovir disoproxil fumarato oral, y en menor medida tenofovir disoproxil fumarato solo. A pesar de la aprobación del primero como PrEP por parte de la FDA en 2012, tratantes y pacientes aún persisten con dudas sobre su efectividad y seguridad.
Para responder esta pregunta utilizamos Epistemonikos, la mayor base de datos de revisiones sistemáticas en salud, la cual es mantenida mediante búsquedas en múltiples fuentes de información, incluyendo MEDLINE, EMBASE, Cochrane, entre otras. Extrajimos los datos desde las revisiones identificadas y reanalizamos los datos de los estudios primarios. Con esta información, generamos un resumen estructurado denominado FRISBEE (Friendly Summaries of Body of Evidence using Epistemonikos), siguiendo un formato preestablecido, que incluye mensajes clave, un resumen del conjunto de evidencia (presentado como matriz de evidencia en Epistemonikos), metanálisis del total de los estudios cuando sea posible, tablas de resumen de resultados con el método GRADE, y tabla de otras consideraciones para la toma de decisión.
|
Mensajes clave
|
|
Cuál es la evidencia |
Encontramos seis revisiones sistemáticas [1],[2],[3], |
|
Qué tipo de pacientes incluyeron los estudios* |
Los pacientes incluidos en los ensayos fueron hombres que tienen sexo con hombres, no infectados por VIH, mayores de 18 años, y considerados de alto riesgo de infección por VIH (por historia de alto número de parejas sexuales, relaciones sexuales sin uso de preservativo, relaciones sexuales con personas con enfermedades de transmisión sexual, o relaciones sexuales a cambio de dinero). |
|
Qué tipo de intervenciones incluyeron los estudios* |
Todos los ensayos evaluaron el uso de PrEP oral en conjunto con prevención estándar (incluyendo educación y provisión de preservativos). Cinco evaluaron el uso de emtricitabina/tenofovir [11],[14],[20],[23],[29] y uno el uso de tenofovir solo [25]. Cinco ensayos evaluaron contra placebo [11],[14],[23],[25],[29] y tres contra un grupo de no tratamiento [14],[20],[25]. Cinco usaron PrEP de forma diaria [11],[14],[20],[25],[29] y uno de forma intermitente, antes y después de tener relaciones sexuales [23]. Un ensayo usó como cointervención una terapia conductual [14] y un ensayo fue pragmático y abierto [20]. Uno incluyó un pequeño grupo de mujeres [29], pero dado que la gran mayoría de los participantes eran hombres que tenían sexo con hombres se decidió incluir dentro del análisis. |
|
Qué tipo de desenlaces midieron |
Los principales desenlaces analizados fueron la tasa de infección por VIH y efectos adversos. Desenlaces analizados de forma cualitativa incluyeron cambios en conductas de riesgo, principalmente uso de preservativo objetivado por entrevistas [14],[25] o indirectamente por incidencia de otras enfermedades de transmisión sexual [20]. El seguimiento promedio de los ensayos fue de 15 meses, con un rango entre cuatro y 33 meses. |
* La información sobre los estudios primarios es extraída desde las revisiones sistemáticas identificadas, no directamente desde los estudios, a menos que se especifique lo contrario.
Cuál es la evidencia
La información sobre los efectos de PrEP oral en hombres que tienen sexo con hombres está basada en seis ensayos [11],[14],[20],[23],[25],[29] que incluyeron 3974 pacientes.
No fue posible extraer suficiente cantidad de información desde las revisiones identificadas como para reconstruir el metanálisis sobre incidencia de VIH. Por lo tanto, la información presentada se basa en los resultados del metanálisis de una revisión sistemática [1] que está basada en cuatro ensayos [11],[23],[25],[29] que incluyeron 3371 pacientes.
La información sobre eventos adversos está basada en tres ensayos [11],[14],[25] cuyos datos eran reutilizables desde las revisiones sistemáticas e incluyeron a 2957 pacientes. La información sobre cambios en uso de preservativo está basada en tres ensayos [14],[20],[25] que compararon contra no tratamiento, cuyos datos fueron descritos de forma cualitativa en las revisiones sistemáticas e incluyeron 1003 pacientes.
El resumen de los resultados es el siguiente:
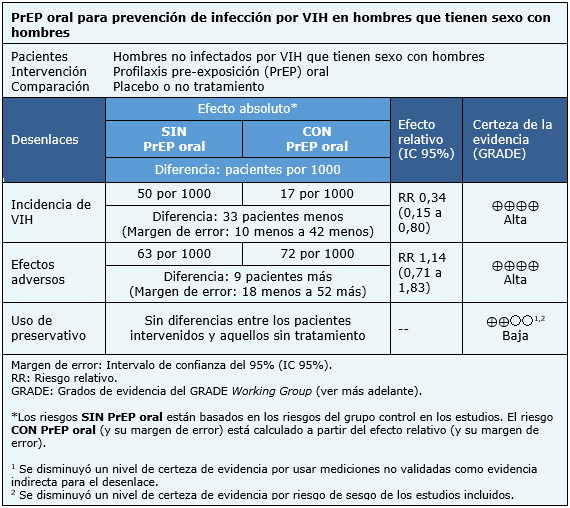
| Siga el enlace para acceder a la versión interactiva de esta tabla (Interactive Summary of Findings - iSoF) |
|
A quién se aplica y a quién no se aplica esta evidencia |
|
| Sobre los desenlaces incluidos en este resumen |
|
| Balance riesgo/beneficio y certeza de la evidencia |
|
| Consideraciones de recursos |
|
| Qué piensan los pacientes y sus tratantes |
|
| Diferencias entre este resumen y otras fuentes |
|
| ¿Puede que cambie esta información en el futuro? |
|
Mediante métodos automatizados y colaborativos recopilamos toda la evidencia relevante para la pregunta de interés y la presentamos en una matriz de evidencia.
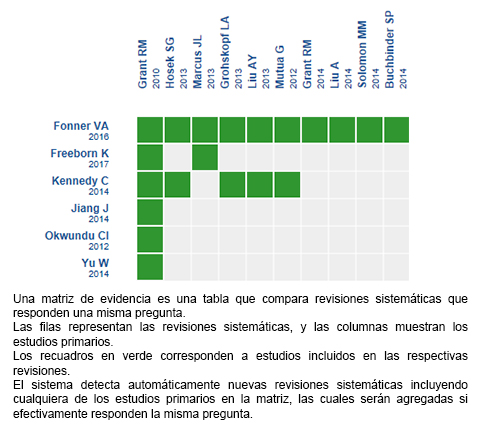
Siga el enlace para acceder a la versión interactiva: PrEP oral para prevenir infección por VIH en hombres que tienen sexo con hombres
Si con posterioridad a la publicación de este resumen se publican nuevas revisiones sistemáticas sobre este tema, en la parte superior de la matriz se mostrará un aviso de “nueva evidencia”. Si bien el proyecto contempla la actualización periódica de estos resúmenes, los usuarios están invitados a comentar en la página web de Medwave o contactar a los autores mediante correo electrónico si creen que hay evidencia que motive una actualización más precoz.
Luego de crear una cuenta en Epistemonikos, al guardar las matrices recibirá notificaciones automáticas cada vez que exista nueva evidencia que potencialmente responda a esta pregunta.
Este artículo es parte del proyecto síntesis de evidencia de Epistemonikos. Se elabora con una metodología preestablecida, siguiendo rigurosos estándares metodológicos y proceso de revisión por pares interno. Cada uno de estos artículos corresponde a un resumen, denominado FRISBEE (Friendly Summary of Body of Evidence using Epistemonikos), cuyo principal objetivo es sintetizar el conjunto de evidencia de una pregunta específica, en un formato amigable a los profesionales clínicos. Sus principales recursos se basan en la matriz de evidencia de Epistemonikos y análisis de resultados usando metodología GRADE. Mayores detalles de los métodos para elaborar este FRISBEE están descritos aquí (http://dx.doi.org/10.5867/medwave.2014.06.5997)
La Fundación Epistemonikos es una organización que busca acercar la información a quienes toman decisiones en salud, mediante el uso de tecnologías. Su principal desarrollo es la base de datos Epistemonikos (www.epistemonikos.org).
Declaración de conflictos de intereses
Los autores declaran no tener conflictos de intereses con la materia de este artículo.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

INTRODUCTION
Increasing rates of HIV infection remain of concern, especially for high-risk groups such as men who have sex with men. Oral pre-exposure prophylaxis has emerged as an alternative to prevention. However, doubts persist in patients and physicians about its effectiveness.
METHODS
To answer this question we used Epistemonikos, the largest database of systematic reviews in health, which is maintained by screening multiple information sources, including MEDLINE, EMBASE, Cochrane, among others. We extracted data from the systematic reviews, reanalyzed data of primary studies, conducted a meta-analysis and generated a summary of findings table using the GRADE approach.
RESULTS AND CONCLUSIONS
We identified six systematic reviews including twelve studies overall, of which six were randomized trials. We concluded the use of oral pre-exposure prophylaxis reduces the probability of HIV infection in men who have sex with men, has few or no adverse effects, and is a measure with a good balance between benefits, risks and costs.
 Autores:
Rubén Allende[1,2], María Paz Acuńa[2,3]
Autores:
Rubén Allende[1,2], María Paz Acuńa[2,3]

Citación: Allende R, Acuńa M. Is pre-exposure prophylaxis effective for preventing HIV infection in men who have sex with men?. Medwave 2017 Nov-Dic;17(9):e7117 doi: 10.5867/medwave.2017.09.7117
Fecha de envío: 18/12/2017
Fecha de aceptación: 27/12/2017
Fecha de publicación: 27/12/2017
Origen: Este artículo es producto del Epistemonikos Evidence Synthesis Project de la Fundación Epistemonikos, en colaboración con Medwave para su publicación.
Tipo de revisión: Con revisión por pares sin ciego por parte del equipo metodológico del Epistemonikos Evidence Synthesis Project.

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión
 Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
 Fonner VA, Dalglish SL, Kennedy CE, Baggaley R, O’Reilly KR, Koechlin FM, et al. Effectiveness and safety of oral HIV preexposure prophylaxis for all populations. AIDS. 2016 Jul;30(12):1973–83.
Fonner VA, Dalglish SL, Kennedy CE, Baggaley R, O’Reilly KR, Koechlin FM, et al. Effectiveness and safety of oral HIV preexposure prophylaxis for all populations. AIDS. 2016 Jul;30(12):1973–83.  Freeborn K, Portillo CJ. Does Pre-exposure prophylaxis (PrEP) for HIV prevention in men who have sex with men (MSM) change risk behavior? A systematic review. J Clin Nurs. 2017 Aug.
Freeborn K, Portillo CJ. Does Pre-exposure prophylaxis (PrEP) for HIV prevention in men who have sex with men (MSM) change risk behavior? A systematic review. J Clin Nurs. 2017 Aug.  Jiang J, Yang X, Ye L, Zhou B, Ning C, Huang J, et al. Pre-exposure prophylaxis for the prevention of HIV infection in high risk populations: a meta-analysis of randomized controlled trials. PLoS One. 2014;9(2):e87674.
Jiang J, Yang X, Ye L, Zhou B, Ning C, Huang J, et al. Pre-exposure prophylaxis for the prevention of HIV infection in high risk populations: a meta-analysis of randomized controlled trials. PLoS One. 2014;9(2):e87674.  Kennedy CE, Fonner VA, World Health Organization. Pre-exposure prophylaxis for men who have sex with men: a systematic review. 2014.
Kennedy CE, Fonner VA, World Health Organization. Pre-exposure prophylaxis for men who have sex with men: a systematic review. 2014.  Okwundu CI, Uthman OA, Okoromah CA. Antiretroviral pre-exposure prophylaxis (PrEP) for preventing HIV in high-risk individuals. Cochrane database Syst Rev. 2012 Jul;(7):CD007189.
Okwundu CI, Uthman OA, Okoromah CA. Antiretroviral pre-exposure prophylaxis (PrEP) for preventing HIV in high-risk individuals. Cochrane database Syst Rev. 2012 Jul;(7):CD007189.  Yu W, Wang L, Han N, Zhang X, Mahapatra T, Mahapatra S, et al. Pre-exposure prophylaxis of HIV: A right way to go or a long way to go? Artif cells, nanomedicine, Biotechnol. 2016;44(1):201–8.
Yu W, Wang L, Han N, Zhang X, Mahapatra T, Mahapatra S, et al. Pre-exposure prophylaxis of HIV: A right way to go or a long way to go? Artif cells, nanomedicine, Biotechnol. 2016;44(1):201–8.  Amico KR, Marcus JL, McMahan V, Liu A, Koester KA, Goicochea P, et al. Study product adherence measurement in the iPrEx placebo-controlled trial: concordance with drug detection. J Acquir Immune Defic Syndr. 2014 Aug;66(5):530–7.
Amico KR, Marcus JL, McMahan V, Liu A, Koester KA, Goicochea P, et al. Study product adherence measurement in the iPrEx placebo-controlled trial: concordance with drug detection. J Acquir Immune Defic Syndr. 2014 Aug;66(5):530–7.  Buchbinder SP, Glidden D V, Liu AY, McMahan V, Guanira J V, Mayer KH, et al. HIV pre-exposure prophylaxis in men who have sex with men and transgender women: a secondary analysis of a phase 3 randomised controlled efficacy trial. Lancet Infect Dis. 2014 Jun;14(6):468–75.
Buchbinder SP, Glidden D V, Liu AY, McMahan V, Guanira J V, Mayer KH, et al. HIV pre-exposure prophylaxis in men who have sex with men and transgender women: a secondary analysis of a phase 3 randomised controlled efficacy trial. Lancet Infect Dis. 2014 Jun;14(6):468–75.  Carlo Hojilla J, Koester KA, Cohen SE, Buchbinder S, Ladzekpo D, Matheson T, et al. Sexual Behavior, Risk Compensation, and HIV Prevention Strategies Among Participants in the San Francisco PrEP Demonstration Project: A Qualitative Analysis of Counseling Notes. AIDS Behav. 2016 Jul;20(7):1461–9.
Carlo Hojilla J, Koester KA, Cohen SE, Buchbinder S, Ladzekpo D, Matheson T, et al. Sexual Behavior, Risk Compensation, and HIV Prevention Strategies Among Participants in the San Francisco PrEP Demonstration Project: A Qualitative Analysis of Counseling Notes. AIDS Behav. 2016 Jul;20(7):1461–9.  Golub SA, Kowalczyk W, Weinberger CL, Parsons JT. Preexposure prophylaxis and predicted condom use among high-risk men who have sex with men. J Acquir Immune Defic Syndr. 2010 Aug;54(5):548–55.
Golub SA, Kowalczyk W, Weinberger CL, Parsons JT. Preexposure prophylaxis and predicted condom use among high-risk men who have sex with men. J Acquir Immune Defic Syndr. 2010 Aug;54(5):548–55.  Grant RM, Lama JR, Anderson PL, McMahan V, Liu AY, Vargas L, et al. Preexposure chemoprophylaxis for HIV prevention in men who have sex with men. N Engl J Med. 2010 Dec;363(27):2587–99.
Grant RM, Lama JR, Anderson PL, McMahan V, Liu AY, Vargas L, et al. Preexposure chemoprophylaxis for HIV prevention in men who have sex with men. N Engl J Med. 2010 Dec;363(27):2587–99.  Grant RM, Anderson PL, McMahan V, Liu A, Amico KR, Mehrotra M, et al. Uptake of pre-exposure prophylaxis, sexual practices, and HIV incidence in men and transgender women who have sex with men: a cohort study. Lancet Infect Dis. 2014 Sep;14(9):820–9.
Grant RM, Anderson PL, McMahan V, Liu A, Amico KR, Mehrotra M, et al. Uptake of pre-exposure prophylaxis, sexual practices, and HIV incidence in men and transgender women who have sex with men: a cohort study. Lancet Infect Dis. 2014 Sep;14(9):820–9.  Hoff CC, Chakravarty D, Bircher AE, Campbell CK, Grisham K, Neilands TB, et al. Attitudes Towards PrEP and Anticipated Condom Use Among Concordant HIV-Negative and HIV-Discordant Male Couples. AIDS Patient Care STDS. 2015 Jul;29(7):408–17.
Hoff CC, Chakravarty D, Bircher AE, Campbell CK, Grisham K, Neilands TB, et al. Attitudes Towards PrEP and Anticipated Condom Use Among Concordant HIV-Negative and HIV-Discordant Male Couples. AIDS Patient Care STDS. 2015 Jul;29(7):408–17.  Hosek SG, Siberry G, Bell M, Lally M, Kapogiannis B, Green K, et al. The acceptability and feasibility of an HIV preexposure prophylaxis (PrEP) trial with young men who have sex with men. J Acquir Immune Defic Syndr. 2013 Apr;62(4):447–56.
Hosek SG, Siberry G, Bell M, Lally M, Kapogiannis B, Green K, et al. The acceptability and feasibility of an HIV preexposure prophylaxis (PrEP) trial with young men who have sex with men. J Acquir Immune Defic Syndr. 2013 Apr;62(4):447–56.  Liegler T, Abdel-Mohsen M, Bentley LG, Atchison R, Schmidt T, Javier J, et al. HIV-1 drug resistance in the iPrEx preexposure prophylaxis trial. J Infect Dis. 2014 Oct;210(8):1217–27.
Liegler T, Abdel-Mohsen M, Bentley LG, Atchison R, Schmidt T, Javier J, et al. HIV-1 drug resistance in the iPrEx preexposure prophylaxis trial. J Infect Dis. 2014 Oct;210(8):1217–27.  Liu A, Glidden D V, Anderson PL, Amico KR, McMahan V, Mehrotra M, et al. Patterns and correlates of PrEP drug detection among MSM and transgender women in the Global iPrEx Study. J Acquir Immune Defic Syndr. 2014 Dec;67(5):528–37.
Liu A, Glidden D V, Anderson PL, Amico KR, McMahan V, Mehrotra M, et al. Patterns and correlates of PrEP drug detection among MSM and transgender women in the Global iPrEx Study. J Acquir Immune Defic Syndr. 2014 Dec;67(5):528–37.  Liu AY, Cohen SE, Vittinghoff E, Anderson PL, Doblecki-Lewis S, Bacon O, et al. Preexposure Prophylaxis for HIV Infection Integrated With Municipal- and Community-Based Sexual Health Services. JAMA Intern Med. 2016 Jan;176(1):75–84.
Liu AY, Cohen SE, Vittinghoff E, Anderson PL, Doblecki-Lewis S, Bacon O, et al. Preexposure Prophylaxis for HIV Infection Integrated With Municipal- and Community-Based Sexual Health Services. JAMA Intern Med. 2016 Jan;176(1):75–84.  Marcus JL, Glidden D V, Mayer KH, Liu AY, Buchbinder SP, Amico KR, et al. No evidence of sexual risk compensation in the iPrEx trial of daily oral HIV preexposure prophylaxis. PLoS One. 2013;8(12):e81997.
Marcus JL, Glidden D V, Mayer KH, Liu AY, Buchbinder SP, Amico KR, et al. No evidence of sexual risk compensation in the iPrEx trial of daily oral HIV preexposure prophylaxis. PLoS One. 2013;8(12):e81997.  McCormack S, Dunn DT. Pragmatic open-label randomised trial of preexposure prophylaxis: The PROUD Study. In: CROI. Seattle, Washington; 2015.
McCormack S, Dunn DT. Pragmatic open-label randomised trial of preexposure prophylaxis: The PROUD Study. In: CROI. Seattle, Washington; 2015.  McCormack S, Dunn DT, Desai M, Dolling DI, Gafos M, Gilson R, et al. Pre-exposure prophylaxis to prevent the acquisition of HIV-1 infection (PROUD): effectiveness results from the pilot phase of a pragmatic open-label randomised trial. Lancet (London, England). 2016 Jan;387(10013):53–60.
McCormack S, Dunn DT, Desai M, Dolling DI, Gafos M, Gilson R, et al. Pre-exposure prophylaxis to prevent the acquisition of HIV-1 infection (PROUD): effectiveness results from the pilot phase of a pragmatic open-label randomised trial. Lancet (London, England). 2016 Jan;387(10013):53–60.  Solomon MM, Lama JR, Glidden D V, Mulligan K, McMahan V, Liu AY, et al. Changes in renal function associated with oral emtricitabine/tenofovir disoproxil fumarate use for HIV pre-exposure prophylaxis. AIDS. 2014 Mar;28(6):851–9.
Solomon MM, Lama JR, Glidden D V, Mulligan K, McMahan V, Liu AY, et al. Changes in renal function associated with oral emtricitabine/tenofovir disoproxil fumarate use for HIV pre-exposure prophylaxis. AIDS. 2014 Mar;28(6):851–9.  Volk JE, Marcus JL, Phengrasamy T, Blechinger D, Nguyen DP, Follansbee S, et al. No New HIV Infections With Increasing Use of HIV Preexposure Prophylaxis in a Clinical Practice Setting. Clin Infect Dis. 2015 Nov;61(10):1601–3.
Volk JE, Marcus JL, Phengrasamy T, Blechinger D, Nguyen DP, Follansbee S, et al. No New HIV Infections With Increasing Use of HIV Preexposure Prophylaxis in a Clinical Practice Setting. Clin Infect Dis. 2015 Nov;61(10):1601–3.  Molina J-M, Capitant C, Spire B, Pialoux G, Cotte L, Charreau I, et al. On-Demand Preexposure Prophylaxis in Men at High Risk for HIV-1 Infection. N Engl J Med. 2015 Dec;373(23):2237–46.
Molina J-M, Capitant C, Spire B, Pialoux G, Cotte L, Charreau I, et al. On-Demand Preexposure Prophylaxis in Men at High Risk for HIV-1 Infection. N Engl J Med. 2015 Dec;373(23):2237–46.  Molina J-M, Capitant C, Charreau I. On demand PrEP with oral TDF-FTC in MSM: Results of the ANRS Ipergay Trial. In: CROI. Seattle, Washington; 2015.
Molina J-M, Capitant C, Charreau I. On demand PrEP with oral TDF-FTC in MSM: Results of the ANRS Ipergay Trial. In: CROI. Seattle, Washington; 2015.  Grohskopf LA, Chillag KL, Gvetadze R, Liu AY, Thompson M, Mayer KH, et al. Randomized trial of clinical safety of daily oral tenofovir disoproxil fumarate among HIV-uninfected men who have sex with men in the United States. J Acquir Immune Defic Syndr. 2013 Sep;64(1):79–86.
Grohskopf LA, Chillag KL, Gvetadze R, Liu AY, Thompson M, Mayer KH, et al. Randomized trial of clinical safety of daily oral tenofovir disoproxil fumarate among HIV-uninfected men who have sex with men in the United States. J Acquir Immune Defic Syndr. 2013 Sep;64(1):79–86.  Liu AY, Vittinghoff E, Gandhi M, Huang Y, Chillag K, Wiegand R. Validating measures of tenofovir drug exposure in a U.S. pre-exposure prophylaxis trial. In: CROI. Seattle, Washington; 2015.
Liu AY, Vittinghoff E, Gandhi M, Huang Y, Chillag K, Wiegand R. Validating measures of tenofovir drug exposure in a U.S. pre-exposure prophylaxis trial. In: CROI. Seattle, Washington; 2015.  Liu AY, Vittinghoff E, Chillag K, Mayer K, Thompson M, Grohskopf L, et al. Sexual risk behavior among HIV-uninfected men who have sex with men participating in a tenofovir preexposure prophylaxis randomized trial in the United States. J Acquir Immune Defic Syndr. 2013 Sep;64(1):87–94.
Liu AY, Vittinghoff E, Chillag K, Mayer K, Thompson M, Grohskopf L, et al. Sexual risk behavior among HIV-uninfected men who have sex with men participating in a tenofovir preexposure prophylaxis randomized trial in the United States. J Acquir Immune Defic Syndr. 2013 Sep;64(1):87–94.  Liu AY, Vittinghoff E, Sellmeyer DE, Irvin R, Mulligan K, Mayer K, et al. Bone mineral density in HIV-negative men participating in a tenofovir pre-exposure prophylaxis randomized clinical trial in San Francisco. PLoS One. 2011;6(8):e23688.
Liu AY, Vittinghoff E, Sellmeyer DE, Irvin R, Mulligan K, Mayer K, et al. Bone mineral density in HIV-negative men participating in a tenofovir pre-exposure prophylaxis randomized clinical trial in San Francisco. PLoS One. 2011;6(8):e23688.  Mutua G, Sanders E, Mugo P, Anzala O, Haberer JE, Bangsberg D, et al. Safety and adherence to intermittent pre-exposure prophylaxis (PrEP) for HIV-1 in African men who have sex with men and female sex workers. PLoS One. 2012;7(4):e33103.
Mutua G, Sanders E, Mugo P, Anzala O, Haberer JE, Bangsberg D, et al. Safety and adherence to intermittent pre-exposure prophylaxis (PrEP) for HIV-1 in African men who have sex with men and female sex workers. PLoS One. 2012;7(4):e33103.  Food and Drug Administration. First Generic Drug Approvals [Internet]. 2017 [cited 2017 Dec 10]. | Link |
Food and Drug Administration. First Generic Drug Approvals [Internet]. 2017 [cited 2017 Dec 10]. | Link | Centers for Disease Control and Prevention. Preexposure Prophylaxis for the Prevention of HIV Infection in the United States [Internet]. 2014. | Link |
Centers for Disease Control and Prevention. Preexposure Prophylaxis for the Prevention of HIV Infection in the United States [Internet]. 2014. | Link | World Health Organization. WHO implementation tool for pre-exposure prophylaxis (PrEP) of HIV infection [Internet]. 2017. | Link |
World Health Organization. WHO implementation tool for pre-exposure prophylaxis (PrEP) of HIV infection [Internet]. 2017. | Link | U.S. Preventive Services Task Force. Draft Update Summary: Prevention of Human Immunodeficiency Virus (HIV) Infection: Pre-Exposure Prophylaxis [Internet]. 2017 [cited 2017 Jan 12]. | Link |
U.S. Preventive Services Task Force. Draft Update Summary: Prevention of Human Immunodeficiency Virus (HIV) Infection: Pre-Exposure Prophylaxis [Internet]. 2017 [cited 2017 Jan 12]. | Link | Gilead Sciences. Safety and Efficacy of Emtricitabine and Tenofovir Alafenamide (F/TAF) Fixed-Dose Combination Once Daily for Pre-Exposure Prophylaxis in Men and Transgender Women Who Have Sex With Men and Are At Risk of HIV-1 Infection (DISCOVER) [Internet]. Report No.: NCT02842086. | Link |
Gilead Sciences. Safety and Efficacy of Emtricitabine and Tenofovir Alafenamide (F/TAF) Fixed-Dose Combination Once Daily for Pre-Exposure Prophylaxis in Men and Transgender Women Who Have Sex With Men and Are At Risk of HIV-1 Infection (DISCOVER) [Internet]. Report No.: NCT02842086. | Link | National Institute of Allergy and Infectious Diseases. Safety and Efficacy Study of Injectable Cabotegravir Compared to Daily Oral Tenofovir Disoproxil Fumarate/Emtricitabine (TDF/FTC), For Pre-Exposure Prophylaxis in HIV-Uninfected Cisgender Men and Transgender Women Who Have Sex With Men [Internet]. Report No.: NCT02720094. | Link |
National Institute of Allergy and Infectious Diseases. Safety and Efficacy Study of Injectable Cabotegravir Compared to Daily Oral Tenofovir Disoproxil Fumarate/Emtricitabine (TDF/FTC), For Pre-Exposure Prophylaxis in HIV-Uninfected Cisgender Men and Transgender Women Who Have Sex With Men [Internet]. Report No.: NCT02720094. | Link | Murchu EO. Systematic review of the clinical effectiveness and cost-effectiveness of various dosing schedules of pre-exposure prophylaxis (PrEP) for the prevention of HIV in males who have sex with males (MSM). [Internet]. Report No.: CRD42017065937. | Link |
Murchu EO. Systematic review of the clinical effectiveness and cost-effectiveness of various dosing schedules of pre-exposure prophylaxis (PrEP) for the prevention of HIV in males who have sex with males (MSM). [Internet]. Report No.: CRD42017065937. | Link | Thavorn K, Mishra S, Tan D, Kugathasan H, Moqueet N, McFadden D. Cost-effectiveness of HIV Pre-exposure Prophylaxis (PrEP) strategies: a methodological systematic review [Internet]. Report No.: CRD42016038440. | Link |
Thavorn K, Mishra S, Tan D, Kugathasan H, Moqueet N, McFadden D. Cost-effectiveness of HIV Pre-exposure Prophylaxis (PrEP) strategies: a methodological systematic review [Internet]. Report No.: CRD42016038440. | Link | Traeger M, Schröder S, Doyle J, Stoové M. Effects of pre-exposure prophylaxis (PrEP) on sexual risk taking behaviour in men who have sex with men: a systematic review and meta-analysis. Report No.: CRD42017059674.
Traeger M, Schröder S, Doyle J, Stoové M. Effects of pre-exposure prophylaxis (PrEP) on sexual risk taking behaviour in men who have sex with men: a systematic review and meta-analysis. Report No.: CRD42017059674.  Baranek B, Wang S, Cheung A, Mishra S, Tan D. A systematic review and meta-analysis of the effect of oral tenofovir disoproxil fumarate-containing HIV pre-exposure prophylaxis on bone mineral density [Internet]. Report No.: CRD42017070552. | Link |
Baranek B, Wang S, Cheung A, Mishra S, Tan D. A systematic review and meta-analysis of the effect of oral tenofovir disoproxil fumarate-containing HIV pre-exposure prophylaxis on bone mineral density [Internet]. Report No.: CRD42017070552. | Link |