 Para Descargar PDF debe Abrir sesión.
Para Descargar PDF debe Abrir sesión.
INTRODUCCIÓN
La faringitis aguda constituye un motivo de consulta frecuente, en especial por el dolor asociado a ésta. El manejo habitual incluye antiinflamatorios no esteroidales y antibióticos en casos seleccionados, pero el alivio del dolor no siempre se consigue de manera rápida. Se ha planteado el uso de corticoides como alternativa terapéutica, pero existe controversia al respecto.
MÉTODOS
Utilizamos Epistemonikos, la mayor base de datos de revisiones sistemáticas en salud, la cual es mantenida mediante búsquedas en múltiples fuentes de información, incluyendo MEDLINE, EMBASE, Cochrane, entre otras. Extrajimos los datos desde las revisiones identificadas, reanalizamos los datos de los estudios primarios, realizamos un metanálisis y preparamos tablas de resumen de los resultados utilizando el método GRADE.
RESULTADOS Y CONCLUSIONES
Identificamos ocho revisiones sistemáticas que en conjunto incluyen 11 estudios primarios, entre ellos 10 ensayos aleatorizados. Concluimos que el uso de corticoides sistémicos en cursos cortos reduce el dolor asociado a la faringitis aguda, sin aumentar el riesgo de efectos adversos.
La faringitis aguda es una patología frecuente. La etiología viral es la predominante, pero existe un pequeño porcentaje de casos de etiología bacteriana, entre los que destaca el Streptococcus beta-hemolítico grupo A.
El dolor asociado a esta patología es un motivo de consulta frecuente en atención primaria y servicios de urgencia, siendo manejado con antiinflamatorios no esteroidales y antibióticos en los casos pertinentes. Si bien logran resolución del dolor, ésta no siempre es completa o suficientemente rápida.
Considerando su importante efecto antiinflamatorio, se ha propuesto el uso de corticoides en el manejo del dolor asociado a la faringitis aguda.
El presente resumen busca determinar si el uso de corticoides constituye una intervención efectiva y segura en el manejo de la faringitis aguda.
Para responder esta pregunta utilizamos Epistemonikos, la mayor base de datos de revisiones sistemáticas en salud, la cual es mantenida mediante búsquedas en múltiples fuentes de información, incluyendo MEDLINE, EMBASE, Cochrane, entre otras. Extrajimos los datos desde las revisiones identificadas y reanalizamos los datos de los estudios primarios. Con esta información, generamos un resumen estructurado denominado FRISBEE (Friendly Summaries of Body of Evidence using Epistemonikos), siguiendo un formato preestablecido, que incluye mensajes clave, un resumen del conjunto de evidencia (presentado como matriz de evidencia en Epistemonikos), metanálisis del total de los estudios cuando sea posible, tablas de resumen de resultados con el método GRADE, y tabla de otras consideraciones para la toma de decisión.
|
Mensajes clave
|
|
Cuál es la evidencia |
Se identificaron ocho revisiones sistemáticas [1],[2],[3],[4],[5],[6],[7],[8], que incluyen 11 estudios primarios [9],[10],[11],[12],[13],[14],[15],[16],[17],[18],[19], de los cuales 10 corresponden a ensayos aleatorizados [9],[10],[12],[13],[14],[15],[16],[17],[18],[19]. Esta tabla y el resumen en general se basan en estos últimos. |
|
Qué tipo de pacientes incluyeron los estudios* |
Todos los ensayos consideraron a pacientes cursando faringitis aguda. Seis de los ensayos incluyeron sólo pacientes adultos [9],[12],[13],[14],[18],[19], tres de ellos sólo pacientes pediátricos [10],[15],[17] y uno no diferenció [16]. El promedio de edad fue de 24 años, incluyéndose pacientes desde los cuatro años en adelante. La detección de Streptococcus beta-hemolítico grupo A fue un criterio de inclusión en uno de los ensayos [15]. Dos ensayos no reportaron el porcentaje de detección del patógeno [16],[18]. El resto reportó detección en 14,9 a 57,5% de los pacientes [9],[10],[12],[13],[14],[17],[19]. Dentro de los criterios de exclusión destacan: uso previo de antibióticos en dos ensayos [10],[12], embarazo en nueve ensayos [10],[12],[13],[14],[15],[16],[17],[18] y diabetes mellitus en nueve ensayos [9],[10],[12],[13],[14],[16],[18],[19]. Todos los ensayos excluyeron pacientes inmunocomprometidos, con sospecha de absceso peritonsilar o retrofaríngeo y uso previo de corticoides. Tres de los ensayos se realizaron en atención primaria [10],[12],[13], mientras el resto se realizaron en servicios de urgencia [9],[14],[15],[16],[17],[18],[19]. |
|
Qué tipo de intervenciones incluyeron los estudios* |
Todos los ensayos compararon corticoides sistémicos con placebo o no tratamiento. La mayoría de los ensayos utilizó dexametasona en dosis única de 8-10 mg o 0,6 mg/kg [9],[10],[12],[15],[16],[17],[18],[19]. Un ensayo utilizó prednisona [13] y uno utilizó betametasona [14], ambos igualmente en dosis única. La vía de administración fue oral en siete ensayos [9],[10],[12],[13],[15],[17],[19] e intramuscular en tres [14],[16],[18]. En seis de los ensayos, todos los pacientes recibieron antibióticos [9],[14],[15],[16],[18],[19]. En los cuatro ensayos restantes la indicación de antibióticos fue por criterio médico o detección positiva de Streptococcus beta-hemolítico grupo A [10],[12],[13],[17]. En cuatro de los ensayos, todos los pacientes recibieron analgesia [9],[15],[18],[19]. En los restantes, su indicación fue por criterio médico [10],[12],[13],[14],[16],[17]. |
|
Qué tipo de desenlaces midieron |
Las revisiones sistemáticas agruparon los desenlaces de la siguiente forma: resolución del dolor en 24 ó 48 horas, tiempo de inicio de disminución de dolor, tiempo de resolución completa del dolor, intensidad de dolor (escala visual análoga) a 24 hrs, recurrencia de síntomas, prescripción de antibióticos, ausentismo laboral y escolar, y efectos adversos. El seguimiento de los ensayos fue de 18 días en promedio, con un rango de tres días a dos meses. |
* La información sobre los estudios primarios es extraída desde las revisiones sistemáticas identificadas, no directamente desde los estudios, a menos que se especifique lo contrario.
La información sobre los efectos de los corticoides está basada en diez ensayos aleatorizados que incluyen 966 pacientes [9],[10],[12],[13],[14],[15],[16],[17],[18],[19]. Cinco ensayos reportaron resolución de dolor a las 24 horas [12],[13],[15],[18],[19]. El resto de los ensayos reportó dolor medido de otra forma (ver sección otras consideraciones para la toma de decisión). Ocho ensayos reportaron los efectos adversos [10],[12],[14],[15],[16],[17],[18],[19].
El resumen de los resultados es el siguiente:
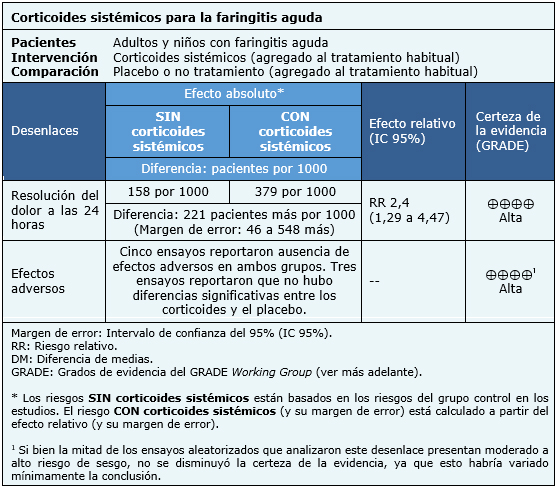
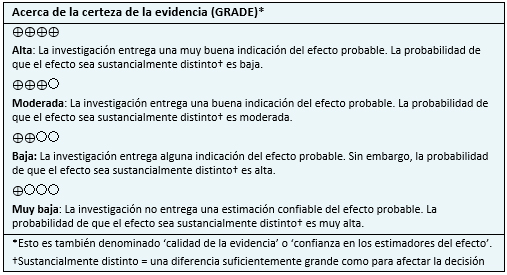
| Siga el enlace para acceder a la versión interactiva de esta tabla (Interactive Summary of Findings - iSoF) |
|
A quién se aplica y a quién no se aplica esta evidencia |
|
| Sobre los desenlaces incluidos en este resumen |
|
| Balance riesgo/beneficio y certeza de la evidencia |
|
| Consideraciones de recursos |
|
| Qué piensan los pacientes y sus tratantes |
|
| Diferencias entre este resumen y otras fuentes |
|
| ¿Puede que cambie esta información en el futuro? |
|
Mediante métodos automatizados y colaborativos recopilamos toda la evidencia relevante para la pregunta de interés y la presentamos en una matriz de evidencia.
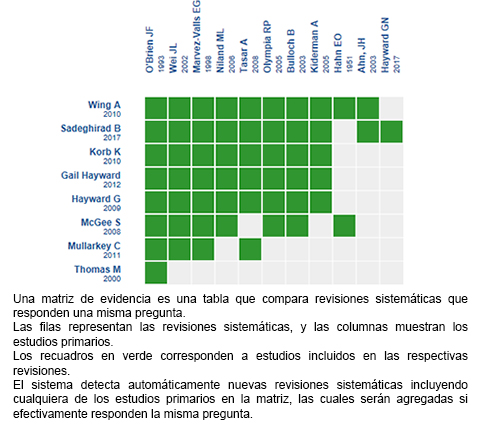
Siga el enlace para acceder a la versión interactiva: Corticoides versus placebo o no tratamiento para la faringitis aguda
Si con posterioridad a la publicación de este resumen se publican nuevas revisiones sistemáticas sobre este tema, en la parte superior de la matriz se mostrará un aviso de “nueva evidencia”. Si bien el proyecto contempla la actualización periódica de estos resúmenes, los usuarios están invitados a comentar en la página web de Medwave o contactar a los autores mediante correo electrónico si creen que hay evidencia que motive una actualización más precoz.
Luego de crear una cuenta en Epistemonikos, al guardar las matrices recibirá notificaciones automáticas cada vez que exista nueva evidencia que potencialmente responda a esta pregunta.
Este artículo es parte del proyecto síntesis de evidencia de Epistemonikos. Se elabora con una metodología preestablecida, siguiendo rigurosos estándares metodológicos y proceso de revisión por pares interno. Cada uno de estos artículos corresponde a un resumen, denominado FRISBEE (Friendly Summary of Body of Evidence using Epistemonikos), cuyo principal objetivo es sintetizar el conjunto de evidencia de una pregunta específica, en un formato amigable a los profesionales clínicos. Sus principales recursos se basan en la matriz de evidencia de Epistemonikos y análisis de resultados usando metodología GRADE. Mayores detalles de los métodos para elaborar este FRISBEE están descritos aquí (http://dx.doi.org/10.5867/medwave.2014.06.5997)
La Fundación Epistemonikos es una organización que busca acercar la información a quienes toman decisiones en salud, mediante el uso de tecnologías. Su principal desarrollo es la base de datos Epistemonikos (www.epistemonikos.org).
Declaración de conflictos de intereses
Los autores declaran no tener conflictos de intereses con la materia de este artículo.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

INTRODUCTION
Pain associated to acute pharyngitis is a frequent cause of consultation. Usual care includes non-steroidal anti-inflammatories and antibiotics in selected cases, but pain relief is not always quick enough. The use of corticosteroids has been proposed as a therapeutic alternative, but its actual efficacy is matter of debate.
METHODS
To answer this question we used Epistemonikos, the largest database of systematic reviews in health, which is maintained by screening multiple information sources, including MEDLINE, EMBASE, Cochrane, among others. We extracted data from the systematic reviews, reanalyzed data of primary studies, conducted a meta-analysis and generated a summary of findings table using the GRADE approach.
RESULTS AND CONCLUSIONS
We identified eight systematic reviews including 11 studies overall, of which 10 were randomized trials. We concluded a short course of systemic corticosteroids reduces pain related to acute pharyngitis, without increasing the risk of adverse effects.
 Autores:
Gonzalo Alarcón-Andrade[1,2], Gonzalo Bravo-Soto[2,3], Gabriel Rada[2,3,4,5,6]
Autores:
Gonzalo Alarcón-Andrade[1,2], Gonzalo Bravo-Soto[2,3], Gabriel Rada[2,3,4,5,6]

Citación: Alarcón-Andrade G, Bravo-Soto GA, Rada G. Are systemic corticosteroids useful for the management of acute pharyngitis?. Medwave 2017 Nov-Dic;17(9):e7111 doi: 10.5867/medwave.2017.09.7111
Fecha de envío: 17/11/2017
Fecha de aceptación: 4/12/2017
Fecha de publicación: 26/12/2017
Origen: Este artículo es producto del Epistemonikos Evidence Synthesis Project de la Fundación Epistemonikos, en colaboración con Medwave para su publicación.
Tipo de revisión: Con revisión por pares sin ciego por parte del equipo metodológico del Epistemonikos Evidence Synthesis Project.

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión
 Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
 Thomas M, Del Mar C, Glasziou P. How effective are treatments other than antibiotics for acute sore throat? Br J Gen Pract. 2000 Oct;50(459):817-20. | PubMed | PMC |
Thomas M, Del Mar C, Glasziou P. How effective are treatments other than antibiotics for acute sore throat? Br J Gen Pract. 2000 Oct;50(459):817-20. | PubMed | PMC | McGee S, Hirschmann J. Use of corticosteroids in treating infectious diseases. Arch Intern Med. 2008 May 26;168(10):1034-46. | CrossRef | PubMed |
McGee S, Hirschmann J. Use of corticosteroids in treating infectious diseases. Arch Intern Med. 2008 May 26;168(10):1034-46. | CrossRef | PubMed | Hayward G, Thompson M, Heneghan C, Perera R, Del Mar C, Glasziou P. Corticosteroids for pain relief in sore throat: systematic review and meta-analysis. BMJ. 2009 Aug 6;339:b2976. Erratum in: BMJ. 2010;340. | CrossRef | PubMed | PMC |
Hayward G, Thompson M, Heneghan C, Perera R, Del Mar C, Glasziou P. Corticosteroids for pain relief in sore throat: systematic review and meta-analysis. BMJ. 2009 Aug 6;339:b2976. Erratum in: BMJ. 2010;340. | CrossRef | PubMed | PMC | Wing A, Villa-Roel C, Yeh B, Eskin B, Buckingham J, Rowe BH. Effectiveness of corticosteroid treatment in acute pharyngitis: a systematic review of the literature. Acad Emerg Med. 2010 May;17(5):476-83. | CrossRef | PubMed |
Wing A, Villa-Roel C, Yeh B, Eskin B, Buckingham J, Rowe BH. Effectiveness of corticosteroid treatment in acute pharyngitis: a systematic review of the literature. Acad Emerg Med. 2010 May;17(5):476-83. | CrossRef | PubMed | Korb K, Scherer M, Chenot JF. Steroids as adjuvant therapy for acute pharyngitis in ambulatory patients: a systematic review. Ann Fam Med. 2010 Jan-Feb;8(1):58-63. | CrossRef | PubMed | PMC |
Korb K, Scherer M, Chenot JF. Steroids as adjuvant therapy for acute pharyngitis in ambulatory patients: a systematic review. Ann Fam Med. 2010 Jan-Feb;8(1):58-63. | CrossRef | PubMed | PMC | Mullarkey C. Soothing a sore throat: the efficacy and safety of steroids in acute pharyngitis. Ir J Med Sci. 2011 Dec;180(4):837-40. Epub 2011 May 27. | CrossRef | PubMed |
Mullarkey C. Soothing a sore throat: the efficacy and safety of steroids in acute pharyngitis. Ir J Med Sci. 2011 Dec;180(4):837-40. Epub 2011 May 27. | CrossRef | PubMed | Hayward G, Thompson MJ, Perera R, Glasziou PP, Del Mar CB, Heneghan CJ. Corticosteroids as standalone or add-on treatment for sore throat. Cochrane Database Syst Rev. 2012 Oct 17;10:CD008268. | CrossRef | PubMed |
Hayward G, Thompson MJ, Perera R, Glasziou PP, Del Mar CB, Heneghan CJ. Corticosteroids as standalone or add-on treatment for sore throat. Cochrane Database Syst Rev. 2012 Oct 17;10:CD008268. | CrossRef | PubMed | Sadeghirad B, Siemieniuk RAC, Brignardello-Petersen R, Papola D, Lytvyn L, Vandvik PO, Merglen A, Guyatt GH, Agoritsas T. Corticosteroids for treatment of sore throat: systematic review and meta-analysis of randomised trials. BMJ. 2017 Sep 20;358:j3887. | CrossRef | PubMed |
Sadeghirad B, Siemieniuk RAC, Brignardello-Petersen R, Papola D, Lytvyn L, Vandvik PO, Merglen A, Guyatt GH, Agoritsas T. Corticosteroids for treatment of sore throat: systematic review and meta-analysis of randomised trials. BMJ. 2017 Sep 20;358:j3887. | CrossRef | PubMed | Ahn JH, Woo WK, Kim YS, Song YJ, Jeon IK, Jung JR, Cho JH. Efficacy of adjuvant short term oral steroid therapy for acute pharyngitis. Korean Journal of Otolaryngology-Head and Neck Surgery. 2003 Nov 1;46(11):971-4.
Ahn JH, Woo WK, Kim YS, Song YJ, Jeon IK, Jung JR, Cho JH. Efficacy of adjuvant short term oral steroid therapy for acute pharyngitis. Korean Journal of Otolaryngology-Head and Neck Surgery. 2003 Nov 1;46(11):971-4.  Bulloch B, Kabani A, Tenenbein M. Oral dexamethasone for the treatment of pain in children with acute pharyngitis: a randomized, double-blind, placebo-controlled trial. Ann Emerg Med. 2003 May;41(5):601-8. | PubMed |
Bulloch B, Kabani A, Tenenbein M. Oral dexamethasone for the treatment of pain in children with acute pharyngitis: a randomized, double-blind, placebo-controlled trial. Ann Emerg Med. 2003 May;41(5):601-8. | PubMed | Hahn EO, Houser HB, Rammelkamp CH Jr, Denny FW, Wannamaker LW. Effect of cortisone on acute streptococcal infections and poststreptococcal complications. J Clin Invest. 1951 Mar;30(3):274-81. | PubMed | PMC |
Hahn EO, Houser HB, Rammelkamp CH Jr, Denny FW, Wannamaker LW. Effect of cortisone on acute streptococcal infections and poststreptococcal complications. J Clin Invest. 1951 Mar;30(3):274-81. | PubMed | PMC | Hayward GN, Hay AD, Moore MV, Jawad S, Williams N, Voysey M, Cook J, Allen J, Thompson M, Little P, Perera R, Wolstenholme J, Harman K, Heneghan C. Effect of Oral Dexamethasone Without Immediate Antibiotics vs Placebo on Acute Sore Throat in Adults: A Randomized Clinical Trial. JAMA. 2017 Apr 18;317(15):1535-1543. | CrossRef | PubMed | PMC |
Hayward GN, Hay AD, Moore MV, Jawad S, Williams N, Voysey M, Cook J, Allen J, Thompson M, Little P, Perera R, Wolstenholme J, Harman K, Heneghan C. Effect of Oral Dexamethasone Without Immediate Antibiotics vs Placebo on Acute Sore Throat in Adults: A Randomized Clinical Trial. JAMA. 2017 Apr 18;317(15):1535-1543. | CrossRef | PubMed | PMC | Kiderman A, Yaphe J, Bregman J, Zemel T, Furst AL. Adjuvant prednisone therapy in pharyngitis: a randomised controlled trial from general practice. Br J Gen Pract. 2005 Mar;55(512):218-21. | PubMed | PMC |
Kiderman A, Yaphe J, Bregman J, Zemel T, Furst AL. Adjuvant prednisone therapy in pharyngitis: a randomised controlled trial from general practice. Br J Gen Pract. 2005 Mar;55(512):218-21. | PubMed | PMC | Marvez-Valls EG, Ernst AA, Gray J, Johnson WD. The role of betamethasone in the treatment of acute exudative pharyngitis. Acad Emerg Med. 1998 Jun;5(6):567-72. | PubMed |
Marvez-Valls EG, Ernst AA, Gray J, Johnson WD. The role of betamethasone in the treatment of acute exudative pharyngitis. Acad Emerg Med. 1998 Jun;5(6):567-72. | PubMed | Niland ML, Bonsu BK, Nuss KE, Goodman DG. A pilot study of 1 versus 3 days of dexamethasone as add-on therapy in children with streptococcal pharyngitis. Pediatr Infect Dis J. 2006 Jun;25(6):477-81. | PubMed |
Niland ML, Bonsu BK, Nuss KE, Goodman DG. A pilot study of 1 versus 3 days of dexamethasone as add-on therapy in children with streptococcal pharyngitis. Pediatr Infect Dis J. 2006 Jun;25(6):477-81. | PubMed | O'Brien JF, Meade JL, Falk JL. Dexamethasone as adjuvant therapy for severe acute pharyngitis. Ann Emerg Med. 1993 Feb;22(2):212-5. | PubMed |
O'Brien JF, Meade JL, Falk JL. Dexamethasone as adjuvant therapy for severe acute pharyngitis. Ann Emerg Med. 1993 Feb;22(2):212-5. | PubMed | Olympia RP, Khine H, Avner JR. Effectiveness of oral dexamethasone in the treatment of moderate to severe pharyngitis in children. Arch Pediatr Adolesc Med. 2005 Mar;159(3):278-82. | PubMed |
Olympia RP, Khine H, Avner JR. Effectiveness of oral dexamethasone in the treatment of moderate to severe pharyngitis in children. Arch Pediatr Adolesc Med. 2005 Mar;159(3):278-82. | PubMed | Tasar A, Yanturali S, Topacoglu H, Ersoy G, Unverir P, Sarikaya S. Clinical efficacy of dexamethasone for acute exudative pharyngitis. J Emerg Med. 2008 Nov;35(4):363-7. Epub 2008 May 12. | CrossRef | PubMed |
Tasar A, Yanturali S, Topacoglu H, Ersoy G, Unverir P, Sarikaya S. Clinical efficacy of dexamethasone for acute exudative pharyngitis. J Emerg Med. 2008 Nov;35(4):363-7. Epub 2008 May 12. | CrossRef | PubMed | Wei JL, Kasperbauer JL, Weaver AL, Boggust AJ. Efficacy of single-dose dexamethasone as adjuvant therapy for acute pharyngitis. Laryngoscope. 2002 Jan;112(1):87-93. | PubMed |
Wei JL, Kasperbauer JL, Weaver AL, Boggust AJ. Efficacy of single-dose dexamethasone as adjuvant therapy for acute pharyngitis. Laryngoscope. 2002 Jan;112(1):87-93. | PubMed | Waljee AK, Rogers MA, Lin P, Singal AG, Stein JD, Marks RM, Ayanian JZ, Nallamothu BK. Short term use of oral corticosteroids and related harms among adults in the United States: population based cohort study. BMJ. 2017 Apr 12;357:j1415. | CrossRef | PubMed |
Waljee AK, Rogers MA, Lin P, Singal AG, Stein JD, Marks RM, Ayanian JZ, Nallamothu BK. Short term use of oral corticosteroids and related harms among adults in the United States: population based cohort study. BMJ. 2017 Apr 12;357:j1415. | CrossRef | PubMed | Fernandes RM, Oleszczuk M, Woods CR, Rowe BH, Cates CJ, Hartling L. The Cochrane Library and safety of systemic corticosteroids for acute respiratory conditions in children: an overview of reviews. Evid Based Child Health. 2014 Sep;9(3):733-47. | CrossRef | PubMed |
Fernandes RM, Oleszczuk M, Woods CR, Rowe BH, Cates CJ, Hartling L. The Cochrane Library and safety of systemic corticosteroids for acute respiratory conditions in children: an overview of reviews. Evid Based Child Health. 2014 Sep;9(3):733-47. | CrossRef | PubMed | ESCMID Sore Throat Guideline Group, Pelucchi C, Grigoryan L, Galeone C, Esposito S, Huovinen P, Little P, Verheij T. Guideline for the management of acute sore throat. Clin Microbiol Infect. 2012 Apr;18 Suppl 1:1-28. | CrossRef | PubMed |
ESCMID Sore Throat Guideline Group, Pelucchi C, Grigoryan L, Galeone C, Esposito S, Huovinen P, Little P, Verheij T. Guideline for the management of acute sore throat. Clin Microbiol Infect. 2012 Apr;18 Suppl 1:1-28. | CrossRef | PubMed | Shulman ST, Bisno AL, Clegg HW, Gerber MA, Kaplan EL, Lee G, Martin JM, Van Beneden C. Clinical practice guideline for the diagnosis and management of group A streptococcal pharyngitis: 2012 update by the Infectious Diseases Society of America. Clin Infect Dis. 2012 Nov 15;55(10):1279-82. Erratum in: Clin Infect Dis. 2014 May;58(10):1496. Dosage error in article text. | CrossRef | PubMed |
Shulman ST, Bisno AL, Clegg HW, Gerber MA, Kaplan EL, Lee G, Martin JM, Van Beneden C. Clinical practice guideline for the diagnosis and management of group A streptococcal pharyngitis: 2012 update by the Infectious Diseases Society of America. Clin Infect Dis. 2012 Nov 15;55(10):1279-82. Erratum in: Clin Infect Dis. 2014 May;58(10):1496. Dosage error in article text. | CrossRef | PubMed |