 Para Descargar PDF debe Abrir sesi¾n.
Para Descargar PDF debe Abrir sesi¾n.
Este texto completo es la transcripci¾n editada de una conferencia dictada en el marco de las reuniones clĒnicas de la Unidad General de Cuidados del Ni±o del Hospital Padre Hurtado. El jefe de la UGCN es el Dr. Alejandro Donoso y el Encargado de las Reuniones ClĒnicas es el Dr. Mario Vildoso.
Las parasitosis a·n son prevalentes a nivel mundial, especialmente en paĒses en vĒas de desarrollo, a pesar del progreso sanitario y cultural que se ha logrado en las ·ltimas dķcadas. La desnutrici¾n y las inmunodeficiencias favorecen la morbimortalidad provocada por las parasitosis, cuya prevalencia es mayor en las regiones tropicales, especĒficamente en aquellas que se ubican entre el tr¾pico de Cßncer y el tr¾pico de Capricornio, zona que incluye a casi toda ┴frica, Asia, Amķrica Central y la mayor parte de Amķrica del Sur. En Chile la zona tropical es desķrtica, raz¾n por la cual no existen problemas de parßsitos, ya que ķstos necesitan condiciones especiales de humedad y calor. La modernizaci¾n se asocia a aumento de las migraciones y del turismo, lo que favorece la diseminaci¾n de las enfermedades tropicales; si a esto se agrega un insuficiente control sanitario se explica la persistencia de las zoonosis, enfermedades transmitidas al ser humano por los animales.
Las parasitosis se clasifican seg·n diferentes criterios:
Se denomina hospedero o huķsped al portador del parßsito, que puede ser simple o complejo; el ser humano es un huķsped complejo, ya que en condiciones naturales permite la sobrevivencia y alojamiento de agentes infecciosos. Los hospederos se pueden clasificar en: accidentales o circunstanciales, que son aquellos que se infectan, pero no permiten el desarrollo completo del ciclo biol¾gico del parßsito; los definitivos, en los cuales el parßsito alcanza la madurez o fase de actividad sexual; los intermediarios, en los cuales se desarrolla la fase larvaria o asexuada; y los paratķnicos, que son hospederos accidentales en los cuales se corta el ciclo del parßsito.
Los parßsitos pueden producir sĒntomas respiratorios mediante tres mecanismos:
Durante a±os el principal parßsito pulmonar fue Pneumocysitis carinii, que cambi¾ de nombre a Pneumocysitis jirovecii con la aparici¾n del SIDA, hasta que las modernas tķcnicas de biologĒa molecular permitieron establecer que se trata de un agente f·ngico y no de un parßsito.
A continuaci¾n se revisarßn los principales parßsitos que afectan al pulm¾n, seg·n su clasificaci¾n morfol¾gica.
A este grupo pertenecen Entamoeba histolytica, que provoca la amebiasis y Plasmodium vivax, causante de la malaria, que en conjunto son los mßs importantes a nivel mundial, pues afectan a 10% de la poblaci¾n; Plasmodium falciparum, que tambiķn causa malaria; Toxoplasma gondii, responsable de la toxoplasmosis y Leishmania infantum, agente causal de leishmaniosis y kala-azar, leishmaniosis visceral que se transmite del perro al hombre por picadura de mosquito.
La amebiasis tiene como forma de presentaci¾n mßs com·n un cuadro gastrointestinal, pero tambiķn puede dar sĒntomas causados por abscesos amebianos que se desarrollan en distintos ¾rganos a partir de una diseminaci¾n hemat¾gena. Si el absceso se produce en el pulm¾n y drena hacia la vĒa aķrea, el paciente puede presentar la caracterĒstica v¾mica de aspecto achocolatado.
La malaria puede producir distrķs respiratorio secundario a inflamaci¾n y microinfartos pulmonares. Esta patologĒa fue un gran problema en el norte chileno hace muchos a±os.
La toxoplasmosis, secundaria a interacci¾n con gatos, tambiķn puede producir problemas pulmonares en inmunodeprimidos tras la ingesti¾n de carne cruda, como se ha visto en pacientes VIH que cursan con neumonitis grave e indistinguible clĒnicamente de la provocada por Pneumocysitis carinii u otros agentes infecciosos.
La leishmaniosis o kala-azar es una patologĒa frecuente en Brasil, India y otros paĒses tercermundistas asißticos, secundaria a la infecci¾n por Leishmania infantum que produce lesiones ulcerativas en piel y cara. El kala-azar es la forma sistķmica; su cuadro clĒnico se caracteriza por compromiso del estado general, fiebre, hepatoesplenomegalia, diarrea y en ocasiones, hemorragia de las mucosas gingival y nasal. Esta enfermedad causa la muerte de alrededor de dos millones de personas al a±o en el mundo, pues no tiene tratamiento eficaz. En Chile el vector es el mosquito Flebotomus perniciosus.
En este grupo se encuentran los pentast¾midos, que son artr¾podos aberrantes puesto que en su estado adulto toman la apariencia de helmintos cilĒndricos o aplanados, generalmente anillados, sin patas y de color blanco, pero en su estado larvario inicial se asemejan a ßcaros. Las pentastomiasis pueden ser causadas por Armillifer armillatus o Linguatula serrata, que viven en las fosas nasales y faringe de mamĒferos como los perros y reptiles, como las serpientes. El ser humano se puede contagiar por contacto con las mascotas (Fig. 1).
Figura 1. Artr¾podos pentast¾midos. A: Armillifer armillatus. B: Linguatula serrata.
Posteriormente el artr¾podo se distribuye por vĒa hemat¾gena y se enquista en ¾rganos como los pulmones, donde se calcifica y produce lesiones. No es mortal, pero puede ser difĒcil llegar al diagn¾stico (Fig. 2).
Figura 2. Lesiones pulmonares provocadas por artr¾podos.
Es el grupo mßs importante en Medicina. Estos se dividen en nematelmintos o nematodos y platelmintos.
Los nematelmintos son gusanos redondos en la secci¾n horizontal de sus cuerpos. En este subgrupo destacan ┴scaris lumbricoides, Enterobius vermicularis (pidulle), Trichuris trichiura, Trichinella spiralis y Toxocara spp; este ·ltimo puede ser variedad canis o catis y la mßs importante es la canis, que se transmite por vĒa indirecta al ser humano al manipular las heces de los perros en forma accidental. El sĒndrome de L÷ffler es un cuadro inflamatorio pulmonar asociado a eosinofilia, causado por la diseminaci¾n hemat¾gena de los nematodos durante su ciclo vital, gracias a la cual las larvas llegan al pulm¾n y producen focos inflamatorios migratorios que se resuelven sin dejar secuelas. El paciente de la Fig. 3 present¾ un cuadro respiratorio y en las cuatro semanas siguientes present¾ focos neum¾nicos con patr¾n migratorio, con resoluci¾n completa y sin secuelas posteriores.
Figura 3. SĒndrome de L÷ffler.
Los nematodos pueden ocasionar patologĒa pulmonar por migraci¾n, fen¾menos inmunol¾gicos o invasi¾n luminal; tambiķn pueden causar trastornos gastrointestinales. La Fig. 4 corresponde a un caso de invasi¾n esofßgica producida por ┴scaris lumbricoides, el cual migr¾ desde el intestino.
Figura 4. Invasi¾n esofßgica por ┴scaris lumbricoides.
Otras zoonosis importantes son la dirofilariasis y la toxocariasis. La primera es producida por Dirofilaria immitis, helminto que se ubica en el coraz¾n de los perros y pueden tener al hombre como hospedero accidental, ocasionando peque±os infartos pulmonares que evolucionan hacia granulomas; cuando se produce un granuloma ·nico se puede presentar como un n¾dulo pulmonar solitario. La toxocariasis es producida por la migraci¾n de formas larvales de toxocaras hacia distintos ¾rganos, entre ellos el pulm¾n, ocasionando tos, expectoraci¾n y disnea con infiltrados intersticiales; tambiķn puede afectar a nivel ocular y provocar alteraci¾n en la visi¾n (Fig. 5).
Figura 5. Dirofilarias en coraz¾n canino y toxocariasis pulmonar.
Los platelmintos, gusanos planos a la secci¾n horizontal, se subdividen en dos grupos: cestodos y trematodos. Los cestodos tienen forma acintada y entre ellos se encuentran: Taenia solium y Taenia saginata, cuyas fases intermedias transcurren en el cerdo y el vacuno respectivamente, Hymenolepis nana, Diphilobotrium latum y Echinococcus granulosus. Los trematodos tienen una morfologĒa semejante a una hoja y entre los mßs conocidos estßn Fasciola hepßtica, que produce distomatosis hepßtica, y Paragonimus westermani, responsable de la paragonimiasis, enfermedad com·n en las zonas tropicales que cursa con compromiso pulmonar, con tos y hemoptisis (Fig. 6).
Figura 6. Fasciola hepßtica y Paragonimus wetermani.
Los trematodos tienen un ciclo vital complejo, dentro del cual parasitan a varios hospederos vertebrados e invertebrados; los huevos pasan del hospedero a las heces y una vez que llegan a aguas dulces eclosionan en larvas nadadoras libres, llamadas miracidios, las que penetran en un hospedero intermediario como el caracol, la almeja u otro molusco, para transformarse en esporocistos en su interior. Los esporocistos se dividen para formar redias y ķstas a su vez originan a las cercarias, las formas nadadoras libres que salen del primer hospedador intermediario y perforan la cubierta del segundo hospedador intermediario, que suele ser un artr¾podo, mediante enzimas; de esta forma penetran en ķl, se enquistan y se transforman en metacercarias. En este estado las ingiere el hospedador definitivo, en general un vertebrado depredador del hospedador anterior y en el cual el parßsito completa su desarrollo. En el caso de Paragonimus la etapa intermedia ocurre en caracoles y posteriormente la cercaria se transmite a cangrejos y camarones de agua dulce, que son la fuente de infecci¾n para el hombre; en cambio la Fasciola hepßtica penetra en berros de agua dulce, cuya ingesta ocasiona la distomatosis en el ser humano (Fig. 7).
Figura 7. Ciclo vital de los Trematodos.
Las tenias solium y saginata tienen diferencias morfol¾gicas importantes. La primera tiene una longitud aproximada de 2 a 4 metros y estß constituida por 700 a 1000 progl¾tidas, como se denomina a los segmentos del tronco de las tenias, que cuando maduran presentan ovarios trilobulados y en estado grßvido tienen menos de 10 ramas o ·teros; el esc¾lex de esta tenia mide 0,5 a 1 mm y posee cuatro ventosas provistas de 22 a 32 ganchos en una estructura conocida como rostelo. La tenia saginata mide 5 a 7 metros, se compone de 200 progl¾tidas con ovarios bilobulados, tiene mßs de 10 ramas y su esc¾lex tiene cuatro ventosas, pero no armadas con rostelo. El Echinococcus granulosus o tenia del perro tiene una longitud de 5 mm y posee tres progl¾tidas, una inmadura, otra madura y la ·ltima grßvida, ademßs de un esc¾lex con rostelo de 45 ganchos (Fig. 8).
La hidatidosis es producida por el agente Echinococcus granulosus, cuyo ciclo biol¾gico contempla a un hospedero definitivo carnĒvoro, en donde desarrolla su forma adulta y en general corresponde a cßnidos, sea perros, dingos, chacales, zorros o lobos, y un hospedero intermediario herbĒvoro, como oveja, de gran importancia en la zona austral de Chile (Magallanes y Aysķn), cerdo o vacuno. El hombre es s¾lo un hospedero accidental, se infecta al ingerir huevos embrionados que estßn en la tierra y permite el desarrollo del parßsito hacia una fase larval intermedia (Fig. 10). La hidatidosis se disemina cuando se da a comer a los perros los bofes y panitas, que son el pulm¾n y el hĒgado respectivamente, contaminados con quistes; de esta forma los perros se contaminan y diseminan los huevos al continuar con el ciclo biol¾gico del parßsito. Esta prßctica era muy frecuente hace algunos a±os en los mataderos clandestinos.
Figura 9. Ciclo biol¾gico de Echinococcus granulosus.
Los perros parasitados albergan 1.000 tenias de Echinococcus, en promedio, en el intestino El parßsito en su forma adulta mide 5 mm de longitud y su progl¾tida final o grßvida, que mide 2 mm y contiene en su interior 1.000 a 1.500 huevos, se desprende cada dos semanas liberando los huevos al lumen intestinal, desde donde son eliminados junto con el material fecal. Por eso es importante que quienes tengan perros como mascotas, mßs a·n si ķstos interact·an con ni±os, sepan que deben desparasitarlos cada 45 dĒas en la etapa de cachorros y tres veces al a±o en la edad adulta.
El quiste hidatĒdico o hidßtide, que en griego significa gota de agua, es una estructura que se forma por reacci¾n adventicial entre el hospedero y la larva parasitaria y que se compone de continente y contenido. El continente abarca una capa externa fibrosa, adventicia o periquĒstica formada por la reacci¾n inflamatoria del huķsped; una capa media o cutĒcula y una capa interna, germinativa o prolĒgera, que es el epitelio en donde se forman los parßsitos. El contenido, o lĒquido hidatĒdico, es transparente como agua de roca; tiene propiedades antigķnicas; su densidad oscila entre 1007 y 1012 y su pH es neutro (7,4). Estß compuesto en 98% por agua y ademßs contiene cloruro de sodio, glucosa, ßcido ·rico, vestigios de alb·mina y lĒpidos y elementos figurados macrosc¾picos, como las vesĒculas hijas y microsc¾picos, como vesĒculas prolĒgeras, protoesc¾lices a raz¾n de 500.000/ml en quistes fķrtiles, y ganchos.
En cuanto a la epidemiologĒa, a pesar de que la hidatidosis es una enfermedad de notificaci¾n obligatoria se estima que existe una subnotificaci¾n de 3 a 7 por cada caso notificado, por lo que las estimaciones de prevalencia no son muy exactas. En Chile varĒa entre 2,5 a 3 por 100.000 habitantes, hasta 7,5 a 8,3 por 100.000 habitantes; sin embargo en la regi¾n de la AraucanĒa la cifra alcanza a 35 por 100.000 y se piensa que es a·n mayor en el extremo sur del paĒs (1).
Aunque se ha observado una clara disminuci¾n de la equinococosis en la masa ganadera desde que entr¾ en vigencia la aplicaci¾n de medidas sanitarias, el ·ltimo informe anual de salud animal realizado por el Servicio AgrĒcola y Ganadero (SAG) en 2008 describe 272 casos de contagio humano (2).
La fase hemat¾gena del Echinococcus le permite llegar y establecerse en cualquier parķnquima, si bien muestra preferencia por los ¾rganos filtro: en 50 a 70% de los casos se aloja en el hĒgado, de preferencia en el l¾bulo derecho, dando lesiones ·nicas en 80% de los casos y m·ltiples, en el 20% restante; en 20 a 40% de los casos se ubica en el pulm¾n, de preferencia en el pulm¾n derecho (60%), aunque en 13% de los infectados se observa compromiso bilateral. En 10% de los enfermos se encuentra en otras localizaciones. 60% de los pacientes con infecciones pulmonares tiene el antecedente de hidatidosis hepßtica, pero s¾lo en 20% de los casos se encuentra un quiste hepßtico en forma simultßnea. 50% de los enfermos de hidatidosis tiene menos de 30 a±os de edad (3).
En ni±os, las localizaciones de los quistes hidatĒdicos pulmonares seg·n frecuencia son: l¾bulo superior derecho, 15%; superior izquierdo, 23%; l¾bulo inferior derecho, 28%; inferior izquierdo, 22% y l¾bulo medio, 11%.
Seg·n la patogenia la hidatidosis puede ser primaria o secundaria; en el primer caso la enfermedad se inicia con la ingesti¾n del huevo, mientras que la forma secundaria se desarrolla despuķs de una siembra metastßsica o bronc¾gena por ruptura del quiste o debido a persistencia local de vesĒculas hijas.
El quiste hidatĒdico por lo general es asintomßtico y suele ser un hallazgo radiol¾gico; cuando produce sintomatologĒa se observa tos irritativa, en 56% de los casos; dolor vago en 40%; disnea en quistes de gran tama±o, en 21% de los casos y fiebre, en 19%. Tambiķn puede producir hemoptisis y con menor frecuencia reacciones urticariales, baja de peso y otros sĒntomas inespecĒficos (4).
En la Fig. 10 se muestra el estudio radiol¾gico inicial de un paciente de once a±os de edad que consult¾ por un cuadro de compromiso de conciencia, sin otros sĒntomas; en la radiografĒa de t¾rax se encontr¾ una gran masa en el hemit¾rax derecho.
Figura 10. RadiografĒa de t¾rax en paciente de once a±os de edad con hidatidosis pulmonar.
En la Fig. 11 se observa la TAC de t¾rax del mismo paciente y una reconstrucci¾n de imßgenes despuķs de extraer la lesi¾n, donde se aprecia la presencia de restos pulmonares.
Figura 11. TAC de t¾rax con reconstrucci¾n de imßgenes en paciente con hidatidosis pulmonar.
El quiste hidatĒdico pulmonar complicado puede originar signos radiol¾gicos caracterĒsticos, como el signo del camalote o Water Lily, en el cual se observa un nivel lĒquido intraquĒstico con ondulaciones en su superficie debido a la presencia de la membrana cuticular, que se desprende y sumerge dentro del quiste (5).
En la Fig. 12 la radiografĒa y TAC de t¾rax muestran el nivel aķreo y debajo de ķste, el nivel lĒquido irregular que corresponde a la membrana.
Figura 12. Signo del camalote.
El diagn¾stico de hidatidosis pulmonar se realiza mediante estudio radiol¾gico convencional, pero cuando las lesiones son peque±as se requiere TAC de t¾rax. La prueba de doble difusi¾n arco 5 de capr¾n, o DD5, es una reacci¾n de inmunoprecipitaci¾n en agar del antĒgeno 5 del Echinococcus, 100% especĒfica pero muy poco sensible, mientras que el examen ELISA para determinaci¾n de anticuerpos IgG es mßs sensible. En el hemograma, el hallazgo mßs frecuente es la eosinofilia mayor de 5%, que se encuentra en 30% de los casos, o de mßs de 300 cķlulas por mm3, pero esto puede variar seg·n la fase del ciclo biol¾gico del parßsito.
El tratamiento de la hidatidosis pulmonar es quir·rgico y su objetivo es tratar al binomio parßsito-pulm¾n; para ello, previo a la extirpaci¾n se procede a matar el quiste con soluci¾n de cloruro de sodio al 33%; existen tķcnicas para eliminar el quiste sin matar al parßsito, pero en 15 a 30% de los casos se produce estallido del quiste. Despuķs de esto se trata la cavidad, con extirpaci¾n total o parcial de la adventicia y luego se procede a obliterar la cavidad residual y el escape de aire. Finalmente se drena el espacio pleural. La cirugĒa debe ser conservadora. Si existe sospecha de diseminaci¾n o el quiste es gran tama±o se inicia tratamiento farmacol¾gico, antes y despuķs de la cirugĒa, con albendazol 400 mg al dĒa por un mes.
Entre las complicaciones del quiste hidatĒdico pulmonar, la que se describe con mßs frecuencia es la rotura del quiste, con drenaje de su contenido hacia la vĒa aķrea o la cavidad pleural. La rotura hacia vĒa aķrea puede ser total, dando lugar a un proceso de curaci¾n con formaci¾n de un neumoquiste, o parcial, con retenci¾n de membranas secas o h·medas, dando origen a quistes abscedados. La rotura del quiste se caracteriza clĒnicamente por la v¾mica, que es la expectoraci¾n de gran cantidad de material procedente del absceso, acompa±ada de nßuseas y a veces de fen¾menos urticariales, asfixia, diseminaci¾n bronc¾gena e incluso muerte del paciente por shock anafilßctico. Otras complicaciones son la infecci¾n del quiste, con formaci¾n de un absceso pulmonar secundario o parasitario, y el desarrollo de secuelas pulmonares como neumonitis cr¾nica, neumopatĒas agudas a repetici¾n por alteraci¾n anat¾mica, bronquiectasias y formaci¾n de cavernas hidatĒdicas que se pueden colonizar con Aspergillus.

 Figura 1. Artr¾podos pentast¾midos. A: Armillifer armillatus. B: Linguatula serrata.
Figura 1. Artr¾podos pentast¾midos. A: Armillifer armillatus. B: Linguatula serrata.

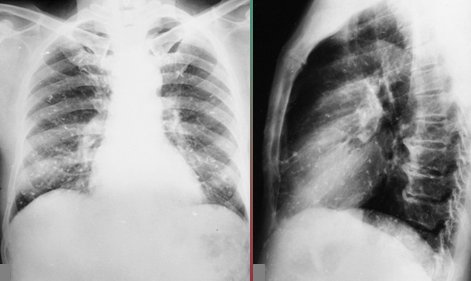 Figura 2. Lesiones pulmonares provocadas por artr¾podos.
Figura 2. Lesiones pulmonares provocadas por artr¾podos.

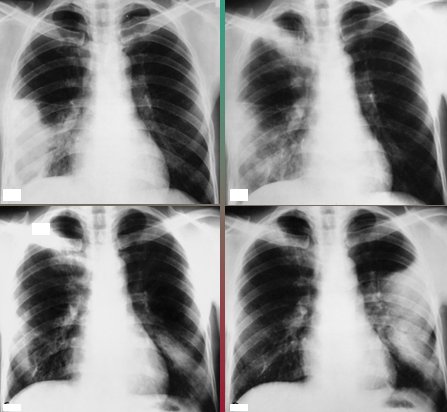 Figura 3. SĒndrome de L÷ffler.
Figura 3. SĒndrome de L÷ffler.

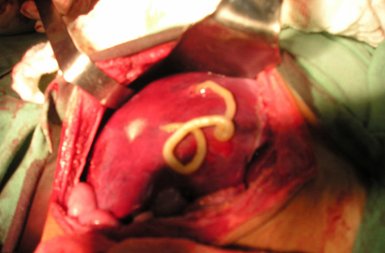 Figura 4. Invasi¾n esofßgica por ┴scaris lumbricoides.
Figura 4. Invasi¾n esofßgica por ┴scaris lumbricoides.

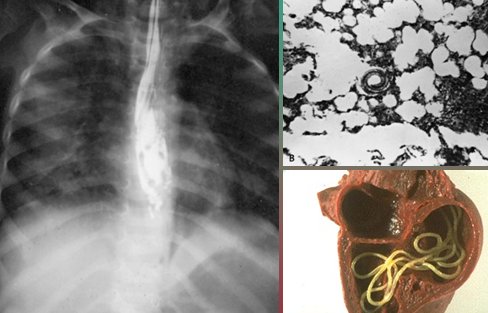 Figura 5. Dirofilarias en coraz¾n canino y toxocariasis pulmonar.
Figura 5. Dirofilarias en coraz¾n canino y toxocariasis pulmonar.

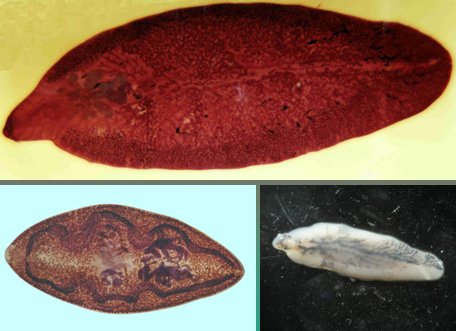 Figura 6. Fasciola hepßtica y Paragonimus wetermani.
Figura 6. Fasciola hepßtica y Paragonimus wetermani.

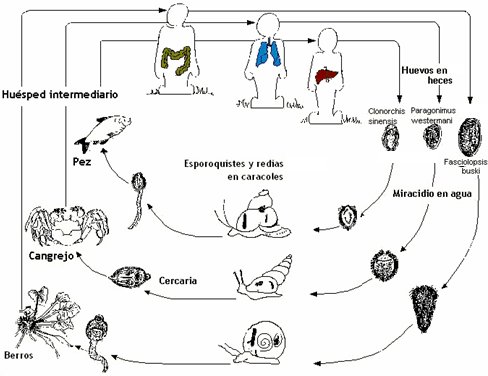 Figura 7. Ciclo vital de los Trematodos.
Figura 7. Ciclo vital de los Trematodos.

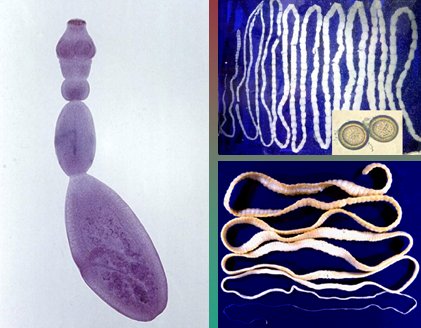 Figura 8. A derecha: Tenias saginata (arriba) y solium (abajo). A izquierda: Echinococcus granulosus.
Figura 8. A derecha: Tenias saginata (arriba) y solium (abajo). A izquierda: Echinococcus granulosus.

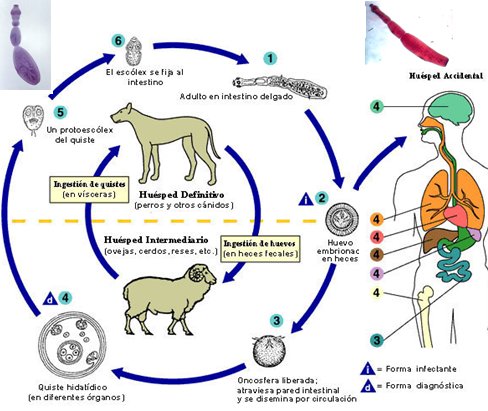 Figura 9. Ciclo biol¾gico de Echinococcus granulosus.
Figura 9. Ciclo biol¾gico de Echinococcus granulosus.

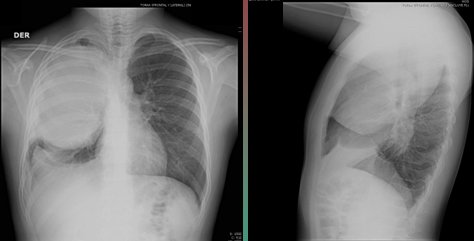 Figura 10. RadiografĒa de t¾rax en paciente de once a±os de edad con hidatidosis pulmonar.
Figura 10. RadiografĒa de t¾rax en paciente de once a±os de edad con hidatidosis pulmonar.

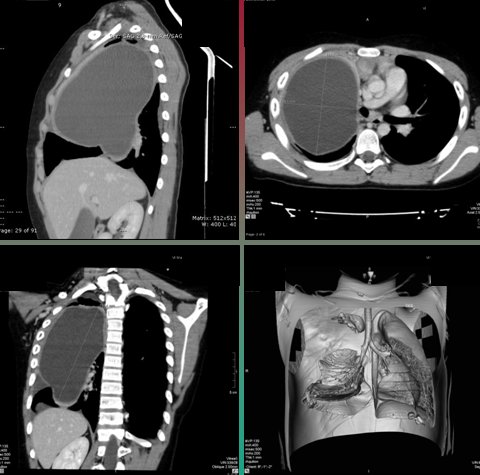 Figura 11. TAC de t¾rax con reconstrucci¾n de imßgenes en paciente con hidatidosis pulmonar.
Figura 11. TAC de t¾rax con reconstrucci¾n de imßgenes en paciente con hidatidosis pulmonar.

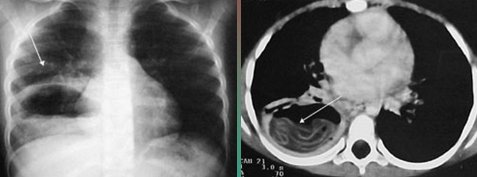 Figura 12. Signo del camalote.
Figura 12. Signo del camalote.
 Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.

Este texto completo es la transcripci¾n editada de una conferencia dictada en el marco de las reuniones clĒnicas de la Unidad General de Cuidados del Ni±o del Hospital Padre Hurtado. El jefe de la UGCN es el Dr. Alejandro Donoso y el Encargado de las Reuniones ClĒnicas es el Dr. Mario Vildoso.
 Author:
Pedro Pablo Cox[1]
Author:
Pedro Pablo Cox[1]

Citaci¾n: Cox PP. Parasites and lung. Medwave 2009 Sep;9(9):e4152 doi: 10.5867/medwave.2009.09.4152
Fecha de publicaci¾n: 1/9/2009

Nos complace que usted tenga interķs en comentar uno de nuestros artĒculos. Su comentario serß publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la direcci¾n editorial considera que su comentario es: ofensivo en alg·n sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas polĒticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisi¾n por pares.
A·n no hay comentarios en este artĒculo.
Para comentar debe iniciar sesi¾n
 Medwave publica las vistas HTML y descargas PDF por artĒculo, junto con otras mķtricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artĒculo, junto con otras mķtricas de redes sociales.
 Aliaga F, Oberg C. EpidemiologĒa de la hidatidosis humana en la IX regi¾n de la AraucanĒa, Chile. 1991-1998. Bol Chil Parasitol. 2000 Jul-Dec;55(3-4):54-8. | CrossRef | PubMed |
Aliaga F, Oberg C. EpidemiologĒa de la hidatidosis humana en la IX regi¾n de la AraucanĒa, Chile. 1991-1998. Bol Chil Parasitol. 2000 Jul-Dec;55(3-4):54-8. | CrossRef | PubMed | Gobierno de Chile. Informe anual de salud animal para la notificaci¾n de la ausencia o presencia de todas las enfermedades. Chile: Servicio Agricola Ganadero (SAG), 2007.
Gobierno de Chile. Informe anual de salud animal para la notificaci¾n de la ausencia o presencia de todas las enfermedades. Chile: Servicio Agricola Ganadero (SAG), 2007.  Manterola C, Vial M, Carrasco R, Bustos L, Losada H, Fonseca F, et al. Hidatidosis abdominal de localizaci¾n extrahepßtica: caracterĒsticas clĒnicas y evoluci¾n de una serie de casos. Rev Chil Cir 2002; 54(2):128-34. | Link |
Manterola C, Vial M, Carrasco R, Bustos L, Losada H, Fonseca F, et al. Hidatidosis abdominal de localizaci¾n extrahepßtica: caracterĒsticas clĒnicas y evoluci¾n de una serie de casos. Rev Chil Cir 2002; 54(2):128-34. | Link | Kurkcuoglu IC, Eroglu A, Karaoglanoglu N, Turkyilmaz A, Tekinbas C, Basoglu A. Surgical approach of pulmonary hydatidosis in childhood. Int J Clin Pract. 2005 Feb;59(2):168-72. | CrossRef | PubMed |
Kurkcuoglu IC, Eroglu A, Karaoglanoglu N, Turkyilmaz A, Tekinbas C, Basoglu A. Surgical approach of pulmonary hydatidosis in childhood. Int J Clin Pract. 2005 Feb;59(2):168-72. | CrossRef | PubMed | RamĒrez M, Donoso A, Daza C, Bravo P. Caso clĒnico radiol¾gico para diagn¾stico. Rev Chil Pediatr 2002; 73(3):287-290.
RamĒrez M, Donoso A, Daza C, Bravo P. Caso clĒnico radiol¾gico para diagn¾stico. Rev Chil Pediatr 2002; 73(3):287-290.