Este texto completo es la transcripción editada y revisada del Curso Universitario Internacional de Oftalmología, organizado por el Servicio de Oftalmología, Hospital Clínico U. de Chile, desde el 27 al 29 de julio de 2000.
Continuación
El oblicuo superior es el más largo de los músculos oculomotores y tiene una porción directa y otra refleja. Alcanza al borde nasal del recto superior 2 a 3 mm por detrás del extremo medial de su inserción, y se inserta en la parte posterosuperior del globo ocular retroecuatorialmente (Figura 1).
Figura 1.
Ya se dijo que la cirugía de estos músculos no se había practicado porque ellos eran de difícil abordaje. Esto se basaba principalmente en la cirugía del oblicuo superior y recién en 1946 Berke describió la primera técnica de tenectomía, que tuvo amplia acogida y difusión, y que actualmente es practicada por alguno de nosotros. Veinte ańos más tarde, en 1970, Ciancia y Prieto Díaz introdujeron la primera técnica de retroceso del oblicuo superior.
Las indicaciones de debilitar el oblicuo superior se encuentran:
Los procedimientos que disminuyen la tensión son la tenotomía, la tenectomía, la elongación y los retrocesos.
Los procedimientos que modifican el ángulo del plano de acción del músculo son la tenectomía posterior y la transposición muscular.
Las vías de abordaje del oblicuo superior son dos: la nasal y la temporal. La vía nasal tiene un abordaje, disección y manejo más complejos, por lo tanto tiene mayor probabilidad de hacer alguna complicación, pero proporciona mayor corrección, ya que mientras más próxima a la tróclea se hace la tenectomía, se consigue un mayor efecto debilitante. El abordaje por vía temporal es más sencillo, por lo que hay menos complicaciones y esto lo convierte en la vía de elección para la mayoría de nosotros.
Técnicas por vía nasal
En primer lugar están la tenotomía y tenectomía de Berke, que están indicadas en las anisotropías en A graves y en el síndrome de Brown con un marcado compromiso del oblicuo superior.
Otra técnica es la elongación del tendón, que también se puede realizar en el síndrome de Brown y en las anisotropías en A no muy graves.
Técnicas por vía temporal
Son las más usadas y se detallan a continuación.
La tenotomía o tenectomía en la inserción fue descrita por Goldstein e involucra la porción nasal del oblicuo superior, pero se realiza por vía temporal y se liberan bien las adherencias del recto superior. Se puede llegar muy cerca de la tróclea.
La tenectomía cerca de la inserción fue descrita por Souza Díaz en el ańo 1986. Consiste en cortar 6 mm del oblicuo superior y corregiría anisotropías de 13 a 15 prismáticos. Vélez ha propuesto regular la tenectomía entre 4 y 12 mm, dependiendo del grado de hiperfunción del oblicuo superior.
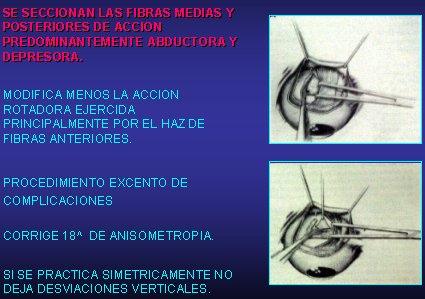
Otra técnica es la tenectomía posterior. Consiste en seccionar las fibras medias y posteriores del oblicuo superior, que tienen una acción predominantemente abductora y depresora, sin tocar las fibras anteriores, que son principalmente de acción rotadora. En general éste es un procedimiento exento de complicaciones y corrige anisometropías moderadas de 18 prismáticos. Además, si se practica en forma simétrica no deja desviaciones verticales. Su máxima indicación está dada por las anisotropías en A leves, con moderada hiperfunción del oblicuo superior, o cuando hay hiperfunción del oblicuo superior con síndrome en A asociado a cirugía de DVD, porque para evitar la sobrecorrección de la anisotropía en A es preferible practicar el retroceso de recto superior y hacer una técnica moderadamente debilitante en el oblicuo superior, como la tenectomía posterior, y no ser más agresivo en su tratamiento (Figura 2).
Figura 2.
La desinserción escleral es una técnica que también se usa. Se desinserta tangencial al globo ocular y se realiza sobre un tendón que se retrae, adhiriéndose a los tejidos circundantes dentro de su vaina, por lo que es una técnica, en general, poco previsible.
En el retroceso con transposición posterior, se reinserta el oblicuo superior a 12 mm del limbo esclerocorneal y 4 mm a nasal con respecto al recto superior. Va en el sentido de la tróclea, pero algo hacia posterior, por algo se llama retroceso con transposición posterior, ya que va por detrás de la línea de acción del músculo. Con esto no se han observado cambios relevantes en la función del oblicuo superior y está indicado en hiperfunciones graves con anisotropías en A mayores de 30 prismáticos.
Los retrocesos que siguen el plano de acción muscular están absolutamente contraindicados, ya que se debe reinsertar por delante del ecuador del globo, lo que determinará grandes cambios funcionales en el oblicuo superior. Si lo reinsertamos por delante del ecuador, lo transformaremos en un músculo aductor en casi todo el campo de mirada y elevador en la aducción, abducción e infraaducción.
Elección de la técnica quirúrgica
La técnica a elegir en la cirugía de oblicuo superior está poco reglamentada, porque hay poca experiencia. Lo que voy a presentar es absolutamente discutible, pero en general aconsejamos practicar la tenectomía posterior cuando tenemos “A” menor de 20 prismáticos, con hiperfunción de oblicuo superior leve.
En el caso de tener “A” de 20 a 30 prismáticos, con hiperfunción del oblicuo superior moderada, lo indicado sería practicar tenectomías en las distintas variantes o la desinserción escleral.
Si “A” es mayor de 30 prismáticos con hiperfunción grave del oblicuo superior, estaría indicado el retroceso con transposición posterior.
Nuevas técnicas
Todos los que se dedican a la cirugía de estrabismo se dan cuenta de que operan el oblicuo superior, corrigen la “A”, pero al revisar la posición diagnóstica del oblicuo superior se encuentra un downshoot en infraducción posterior a la cirugía de debilitamiento.
Castanera de Molina evaluó todas estas técnicas para ver en cuáles encontraba el downshoot en infraducción y en todas las técnicas encontró que ocurría en 37% de los pacientes. En este 37%, 28% fueron posteriores a la tenectomía, 31% posteriores a los retrocesos, 40% después de una transposición posterior y 60 %, posteriores a desinserción escleral. Esto le permitió concluir que la persistencia del signo de downshoot en infraducción es un hallazgo común en cualquiera de los procedimientos de debilitamiento del oblicuo superior y no estaría relacionado con la hiperfunción preoperatoria ni con la anisotropía en A previa, ni con la cantidad de corrección obtenida. Además, ciertos procedimientos relativamente poco controlados, como la desinserción, muestran la más alta tasa de este problema (Binocul Vis Strabismus Q 1998 Spring-Fall;13(1 1st Qtr):17-28).
Otro parámetro por discutir es cuánto influye el debilitamiento del oblicuo superior en la posición primaria de mirada. Hay un trabajo realizado por Jin y Sung en la Universidad de Corea, en el cual encontraron que cuando se combinaba cirugía de oblicuo superior con retroceso de recto lateral, por exotropía con síndrome en A, se obviaba lo que produciría el oblicuo superior en posición primaria de mirada y despreciaban su efecto; si bien es cierto que encontraron endotropía en el postoperatorio inmediato, a los tres meses todos los pacientes presentados estaban en ortotropia (Binocul Vis Strabismus Q 1999 Spring;14(1):33-8).
Sin embargo, Prieto Díaz tiene una postura distinta y aconseja que frente a exotropías con síndrome en A pequeńas (de 12 a 15 prismáticos), con hiperfunción del oblicuo superior, bastaría con ir a debilitar los oblicuos superiores para corregir nuestra posición en posición primaria de mirada.
La cirugía del oblicuo superior también produce cambios en la extorsión. Se han hecho estudios que demuestran que la transposición posterior es la que produce más cambios en la extorsión, pero esto es más objetivo que subjetivo, porque se ha demostrado que al paciente esto no le produce molestias, por lo tanto se puede despreciar.
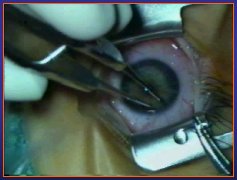
Se muestra una técnica de tenectomía por vía temporal. Habitualmente, con un compás se mide 12 mm desde el limbo y ahí se hace una pequeńa incisión para ir a buscar el oblicuo superior. No sangra mucho, ya que el oblicuo superior es tendón. Hay que enganchar al recto superior. No se ve tan bien porque es muy blanco y prefiero ayudarme con la pinza mosquito porque ahí lo engancho. Al traccionar, si se pone el dedo en la tróclea se aprecia que efectivamente estamos en oblicuo superior. Se separan las adherencias que lo unen al recto superior y aparece, nacarado y transparente (Figura 3).
Figura 3.
Por lo tanto, si se quiere hacer un debilitamiento que llegue hasta la tróclea, es muy fácil seguir con mucho cuidado separando la unión entre el recto superior y el oblicuo superior, y llegar lo más cerca posible de la tróclea, en caso de que no se desee utilizar la vía de abordaje nasal. Se muestra el músculo liberado, desinsertado, y cómo después se revisa y se mide. Este es un músculo retráctil, que se retrae cuando se corta.
Después se sutura, con lo que se da por terminado el procedimiento, al igual que esta presentación.




 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

Este texto completo es la transcripción editada y revisada del Curso Universitario Internacional de Oftalmología, organizado por el Servicio de Oftalmología, Hospital Clínico U. de Chile, desde el 27 al 29 de julio de 2000.
 Expositora:
Solange Espech[1]
Expositora:
Solange Espech[1]

Citación: Espech S. Oblique muscle surgery - Part II. Medwave 2001 Sep;1(09):e3510 doi: 10.5867/medwave.2001.09.3510
Fecha de publicación: 1/9/2001

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión