Este texto completo es la transcripción editada y revisada de una conferencia dictada en el Curso Avances en Cuidado Crítico en Geriatría , organizado por la Sección de Geriatría del Hospital Clínico Universidad de Chile durante los días 27 y 28 de marzo de 2005.
Director del Curso: Dr. David Nowogrodski R.
Coordinador del Curso: Dr. Domingo Castillo S.
Las unidades de pacientes críticos (UPC) y las unidades de emergencia son un eslabón muy importante en nuestro esquema de atención en salud. Para analizar la importancia del envejecimiento de la población en estas unidades, es importante aclarar que el concepto de edad tiene tres acepciones:
Al analizar la distribución de los pacientes que están en la Unidad de Intermedio del Hospital San José en un momento cualquiera, se encuentra un total de 11 pacientes, 6 de los cuales son mayores de 65 ańos (5 hombres y 1 mujer). Más interesante es analizar lo que estos 6 pacientes presentan:
Algunos hechos comunes de estos pacientes son, en primer lugar, que presentan enfermedades propias o más frecuentes en los adultos mayores, como la enfermedad de Alzheimer, que es una enfermedad degenerativa del sistema nervioso central de alto costo social, tanto para el equipo de salud como para la familia y para la cual, lamentablemente, los recursos terapéuticos son limitados. No es una enfermedad exclusiva del adulto mayor, pero sí es más frecuente en ese grupo etario.
El segundo aspecto importante es que comienza a aparecer comorbilidad en forma habitual, hecho que no se observaba hace 20 a 25 ańos, cuando los médicos enfocaban a un paciente con un síntoma, con una enfermedad. En este mismo paciente hoy se presentan distintas comorbilidades, con distintas causas. Por último, las decisiones de limitación de la terapia, como una necesidad dentro de la actuación médica, aparecen con mucha mayor fuerza, como ocurre en el caso del paciente que tiene una encefalopatía hipóxica grave.
De esta breve reseńa se pueden sacar algunas conclusiones:
Este grupo de pacientes presenta algunas particularidades, es decir, características que se observan con mayor frecuencia que en otros grupos etarios:
La falta de capacidad para adaptarse a cambios ambientales quedó en evidencia durante la ola de calor que tuvo lugar en Europa en 2003, la que ocasionó la muerte de más de 15.000 personas en Francia y otros países afectados. Cabe destacar que 20% de las muertes tuvieron lugar en instituciones de larga estancia, lo que demostró que estos sitios no estaban preparados para superar el problema. El mayor porcentaje de mortalidad ocurrió en los mayores de 75 ańos, especialmente en los mayores de 95.
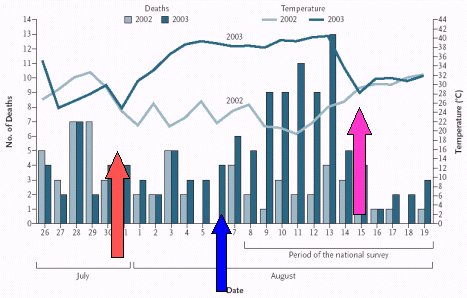
Se ha resaltado el impacto de la comorbilidad, frecuente en este grupo de pacientes, el uso frecuente de fármacos potencialmente deletéreos (como los diuréticos, en esas condiciones) y la falta de aire acondicionado. Este acontecimiento motivó la publicación de varios trabajos y cartas. En New England Journal of Medicine, un grupo francés publicó un gráfico (Figura 1) en el que se relaciona el número de muertes según la temperatura en 2002 y 2003, y se puede ver cómo, en julio de 2003, el gran aumento de la temperatura, en comparación con el ańo anterior, ocasionó un notorio aumento en la cantidad de muertes, que sólo cedió con el cese del fenómeno climático.
Figura 1. Mortalidad causada por la ola de calor en Europa en el ańo 2003.
Como reacción a este fenómeno, hubo numerosas cartas y editoriales, entre ellas una que se refería a la ola de calor que dejó cerca de 700 muertos en Chicago, en su mayoría ancianos, y a las autoridades, que se dieron cuenta del problema cuando comenzaron a faltar ataúdes. En otra editorial se comentaba el problema de Arabia Saudita, donde este problema se ve con frecuencia entre los miles de peregrinos que van a la Meca.
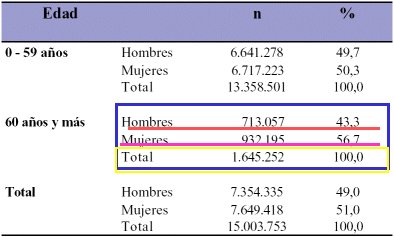
La encuesta Casen de 2000 entregó ciertos datos epidemiológicos interesantes, entre ellos la distribución de la población por tramos de edad y sexo en 2000. En la Tabla IV se dividió a la población en dos grupos: los menores de 60 ańos y los de 60 ańos y más; destaca el hecho de que 56,7% de estos últimos son mujeres y que son en total 1.600.000 personas, sobre un total de 15 millones, es decir, son más de 10% de la población.
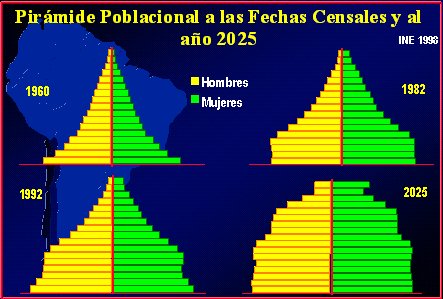
En la Figura 2 se aprecia el cambio que ha sufrido la pirámide demográfica a través de los ańos.
Tabla I. Distribución de la población por tramos de edad y sexo. Fuente: MIDEPLAN, encuesta CASEN ańo 2000, Chile.
Figura 2. Transición demográfica.
Otro aspecto interesante de la encuesta es la evolución de la población de adultos mayores por tramos de edad, según la cual, en 1990, el porcentaje de la población adulta mayor de 66 y 76 ańos estaba entre 29,7% y 16,5% respectivamente. Al hacer una proyección hacia 2000, se observa que aumenta tanto la población de 66 a 75 ańos como la de mayores de 76, es decir, la estructura de la población adulta mayor también va cambiando a lo largo del tiempo y se vuelve más urbana y menos rural.
En la división por quintiles de ingreso, se observa que en el sistema público el promedio es de 80,4% aunque se ve cierta tendencia a la mejoría del quintil de ingreso para atención; con menor proporción aparece también el sistema de Isapres que, a medida que mejora, también los atiende.
El impacto de estos cambios sobre el perfil de los pacientes chilenos se está dejando sentir, en especial sobre el sistema público; además, hay que tener en cuenta la relevancia que puedan tener las modificaciones de la ley AUGE, que probablemente tenga algún tipo de influencia en las poblaciones que se va a asignar.
Conclusiones CASEN 2000:
Carson publicó un artículo sobre algunos aspectos que llamaban la atención, entre ellos que la proporción de pacientes mayores de 60 ańos se está incrementando en forma sostenida en todo el mundo; que los medios de soporte vital, a diferencia de lo que ocurría hace 15 ańos, están ampliamente disponibles; y que los costos derivados de la atención imponen nuevas tareas, de lo que nace la necesidad de construir protocolos (Carson S., Crit Care Clin 2003).
Los geriatras debemos poner acento en la evaluación de estos pacientes desde un punto de vista que va más allá de lo meramente técnico y que tiene en su centro el concepto del estado funcional, alrededor del cual giran otras dimensiones interactivas, entre ellas los aspectos médico, social, afectivo, espiritual, cognitivo, ambiental y económico. Por ejemplo, en relación con el aspecto ambiental, se dice que para evitar catástrofes como las que han ocurrido, sobre todo en los adultos mayores, se debería implementar sistemas de aire acondicionado en todos los lugares en que haya riesgo de olas de calor intenso.
El estado funcional, que se encuentra en el centro de todas las dimensiones descritas, es un marcador de morbimortalidad. Para medirlo se utiliza el método de la valoración funcional, que mide, en primer lugar, el desempeńo de un paciente en las actividades de la vida diaria (AVD): bańarse, vestirse, mantener el aseo personal, alimentarse, mantener la continencia y la transferencia, que son las tareas básicas diarias.
No obstante, que una persona pueda desempeńar las AVD no significa que sea autónoma; las capacidades que la definen como tal son las actividades instrumentales de la vida diaria (AIVD), entre las cuales se cuentan la capacidad para comprar alimentos, manejar y usar el transporte público, usar el teléfono, preparar comidas, encargarse de la lavandería, ingerir medicamentos y manejar las finanzas.
Por último, también se debe determinar si la persona es capaz de insertarse en las distintas funciones sociales, lo que se define como actividades avanzadas de la vida diaria (AAVD) y que se cumple a nivel de sociedad, comunidad y familia, con participación en actividades recreativas, espirituales y ocupacionales.
Muchos autores, entre ellos Rubenstein, han demostrado que al establecer y mantener el estado funcional y evitar su deterioro, mejora la morbimortalidad y la calidad de vida del paciente.
El deterioro del estado funcional se debe evitar mediante los instrumentos disponibles, como el que ya se mencionó, para lo cual se debe evaluar y hacer un seguimiento adecuado. Si se evita el deterioro funcional, mejorará el resultado de los pacientes en el corto y mediano plazo. La cantidad de instrumentos disponibles es enorme, lo importante es usarlos.
La inmovilidad (o desacondicionamiento) que se produce en todos los pacientes graves se debe manejar adecuadamente, ya que tiene consecuencias no sólo en la fuerza muscular sino también en la esfera mental, por lo que prevenirla es muy importante.
El síndrome confusional, que se define como un trastorno de distintas esferas del funcionamiento mental (la atención, el ciclo sueńo-vigilia, etc.), es un tema muy complejo que puede presentarse cuando los pacientes egresan de la UCI y puede durar semanas o meses. Es muy importante reconocerlo y prevenirlo.
La institucionalización es un tema muy importante. Un paciente que venía de una casa de reposo, al alta volverá a ella, pero si venía de su casa y queda con un gran compromiso funcional, puede ser necesario que egrese hacia una de estas instituciones, lo que va a ocasionar grandes costos familiares y económicos.
La muerte, por último, es un aspecto que siempre se debe considerar, por las características de estos pacientes. Siempre habrá que estar preparados para el suceso. Los parientes suelen creer que ocurrirá lo mismo que en las series de televisión, en las que el paciente entra muy grave a la UCI y a las dos horas sale caminando.
La transición demográfica está impactando desde ya sobre el quehacer diario en las unidades de pacientes críticos: alrededor de un tercio de los pacientes son adultos mayores y alrededor de un tercio del gasto del hospital se invierte en estas unidades.
Es importante conocer las características de esta población para poder pensar en la mejor forma de atenderla.
Se debe enfatizar la relevancia del deterioro funcional como marcador y la necesidad de prevenirlo.



 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

Este texto completo es la transcripción editada y revisada de una conferencia dictada en el Curso Avances en Cuidado Crítico en Geriatría , organizado por la Sección de Geriatría del Hospital Clínico Universidad de Chile durante los días 27 y 28 de marzo de 2005.
Director del Curso: Dr. David Nowogrodski R.
Coordinador del Curso: Dr. Domingo Castillo S.
 Expositor:
Jacob Yumha[1]
Expositor:
Jacob Yumha[1]

Citación: Yumha J. Relevance of aging in critical care. Medwave 2005 Sept;5(8):e3398 doi: 10.5867/medwave.2005.08.3398
Fecha de publicación: 1/9/2005

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión