Este texto completo es la transcripción editada y revisada del Curso Manejo del Nińo Hiperactivo, organizado en Santiago por la Sociedad Chilena de Pediatría y el Grupo de Estudio de Trastornos del Desarrollo, Sociedad de Psiquiatría y Neurología de la Infancia y Adolescencia (SOPNIA), el día 10 de junio de 2005.
Directora: Dra. Lidya Tellerías.
Coordinadora: Dra. Carmen Quijada.
La hiperactividad tiene muchas etiologías y hay muy poca información sobre la fisiopatología de cada una de ellas. A continuación se revisará, en primer lugar, el funcionamiento cerebral; después se analizará la función ejecutiva, que está relacionada con la programación de la conducta; y por último se tratará la atención, sus mecanismos y la fisiopatología del déficit de atención, que está presente en tres cuartas partes de los nińos que padecen trastornos conductuales.
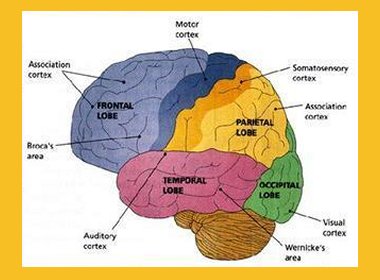
Las áreas cerebrales primarias: motora, olfatoria, gustativa, visual y auditiva (Figura 1) se encuentran rodeadas por las áreas unimodales, que procesan las informaciones sensitivas que llegan a las áreas primarias. Además están las áreas de asociación o polimodales, constituidas por la corteza prefrontal, la corteza parietal posterior y el lóbulo temporal.
Figura 1. Estructura anatomofuncional del SNC; visión general.
Si se analiza desde un punto de vista secuencial, la información llega, por intermedio de los órganos de los sentidos, a las áreas primarias, luego a las unimodales y, por último, a las áreas de asociación; pero, en la actualidad, el funcionamiento del cerebro se explica mediante el modelo computacional, según el cual las funciones complejas, como el lenguaje, la atención y la memoria surgen de redes interconectadas en las que la información se procesa simultáneamente en forma lineal y en paralelo, lo que crea una gran diversidad de posibilidades en cuanto a las respuestas. Todas estas áreas participan en la función ejecutiva y en la atención, pero la corteza prefrontal es la que está más relacionada con estas funciones; las áreas polimodales o de asociación están relacionadas con las funciones de asociación.
La función ejecutiva se define como la capacidad necesaria para lograr un propósito o dirigir la actividad hacia una meta. La corteza prefrontal cumple un papel fundamental en esta acción y está conectada con redes descendentes que ayudan a grabar y categorizar la información que se obtiene mediante la función ejecutiva, pero también participan otras áreas del cerebro.
La función ejecutiva no es necesaria en las actividades rutinarias, sino en las situaciones no habituales, en las que no hay antecedentes previos de éxito. Por ejemplo, cuando un nińo aprende a andar en triciclo, en el momento en que aprende a pedalear está realizando una función ejecutiva, pero cuando ya ha aprendido, pedalear deja de ser una función ejecutiva y participan otras áreas; en ese momento, el nińo empieza a manejar el manubrio y agrega otra función ejecutiva. Si el nińo adquiere un triciclo más grande, debe aplicar la función ejecutiva para adaptarse a los elementos nuevos que trae la información sensitiva. Cuando falla la función ejecutiva surgen problemas de adaptación en la vida diaria. Por ejemplo, si un sujeto tropieza al caminar y la información propioceptiva no llega de manera adecuada, se puede fracturar; en este ejemplo, la función ejecutiva no tuvo la rapidez suficiente para evitar la fractura de muńeca. Por lo tanto, la función ejecutiva se necesita a diario.
En los primeros ańos de vida, las estructuras anatómicas que intervienen en la función ejecutiva están relativamente inmaduras; luego, en un proceso proactivo en el cual influyen la estimulación externa y la maduración biológica, se logra la madurez, en la adolescencia temprana. Por esto, hay un paralelo entre la madurez de las áreas prefrontales y la de la función ejecutiva; si se analiza la maduración biológica de las áreas prefrontales, en general, es más lenta que otras áreas, lo cual está en concordancia con la madurez de estas funciones ejecutivas. De lo anterior se desprende que cuando se analiza la función ejecutiva en un nińo, se debe considerar siempre su etapa de desarrollo. En el adulto se supone que estén todas logradas, a diferencia de los nińos.
En los últimos ańos se han efectuado muchas investigaciones y se ha obtenido gran cantidad de evidencia clínica en el sentido de que los nińos con patologías neuropsiquiátricas de distintos tipos presentan problemas en las funciones ejecutivas, lo que interfiere con su desarrollo y actividades normales y dificulta su interacción con el ambiente. Dentro de todos los trastornos con alteración de la función ejecutiva, el déficit de atención es uno de los más estudiados, pero otros cuadros del área neuropsiquiátrica presentan alteraciones de estas funciones: autismo, trastornos conductuales, trastorno oposicionista desafiante y síndrome de Giles de la Tourette. De lo anterior se desprende que el trastorno de la función ejecutiva no es exclusivo del déficit de la atención.
Los componentes de la función ejecutiva varían según los autores. Según Lezak, son cuatro:
Otros autores agregan otros elementos importantes:
Es posible determinar clínicamente la función ejecutiva, pero para evaluarla se debe realizar pruebas específicas, como el test de tarjetas de Wisconsin, que debe ser realizado por un psicólogo, o el test de Stroop. En general, en las pruebas que evalúan la función ejecutiva el paciente debe frenar sus impulsos y orientarse hacia un objetivo para dar con la respuesta adecuada; por ejemplo, en el test de Stroop, se presenta al nińo una carta que tiene la palabra “rojo” escrita con letras de color verde y se le pregunta de qué color son las letras; debe responder "verde" (por el color de la tinta) y no leer la palabra "rojo" que está escrita, lo que implica que debe inhibir el mecanismo de lectura, dando paso a la denominación, que es una tarea menos automatizada. Son pruebas que engańan los sentidos y en ellas se debe utilizar la función ejecutiva, porque no se presentan actividades rutinarias, el nińo debe estar atento, frenar sus impulsos y elaborar la respuesta según lo que se le indica.
La función ejecutiva se conoce desde hace mucho tiempo, pero desde otras orientaciones, como la de la terapia ocupacional, dentro de la cual Jean Ayres habla de las praxias, cuya definición es equivalente a la de función ejecutiva, es decir, son habilidades únicas del ser humano que le permiten conceptualizar, organizar y dirigir una interacción con un propósito, en el mundo físico. La autora diferencia tres componentes en las praxias: la ideación, la planificación y programación y la ejecución y a la vez, clasifica las habilidades requeridas para las praxias en sensoriales (principalmente, la imagen corporal), motoras (referidas a la programación motora) y cognitivas, que son habilidades básicas que permiten integrar estas funciones.
Éste es el primer acercamiento al hecho de que las funciones ejecutivas están relacionadas con la motricidad y que en los nińos con déficit de atención están alteradas, por lo que cambian la planificación, la secuenciación o la inhibición, según las distintas edades, ya que algunas funciones ejecutivas se mantienen alteradas y otras maduran con el tiempo. Por otro lado, los nińos con déficit de atención, con o sin hiperquinesia, tienen más alterada una función ejecutiva que otra, lo que se debe considerar, porque de alguna manera refleja lo que sucede en el funcionamiento a nivel de la programación motora.
Mesula plantea que existe un bombardeo constante de estímulos sensoriales externos e internos (como los recuerdos) y que el individuo selecciona en cuáles centra su atención, mediante dos procesos que funcionan en forma simultánea: la función matriz y la atención selectiva. La función matriz ejerce las funciones propias del sistema reticular: depende del sistema reticular activante; regula la capacidad de procesamiento general de la información; mantiene el nivel de alerta; mantiene la capacidad de focalización; y permite la resistencia a la interferencia. La atención selectiva, en cambio, depende del neocórtex; y determina la detección y el blanco de la atención.
El sistema reticular del tronco cerebral envía impulsos a las neuronas del mesencéfalo, produciendo una facilitación de la transmisión sensorial transtalámica, lo que causa un aumento de la depolarización de las neuronas eferentes corticales. Esto significa que, a nivel cortical, el nińo que tiene esta experiencia se activa y se mantiene alerta. Cada nuevo estímulo es identificado por el neocórtex, el cual envía un impulso al sistema reticular y éste, a su vez, envía de vuelta un impulso a través del tálamo; éste actúa sobre el neocórtex aumentando y manteniendo la vigilia, con lo que permite que el sujeto se mantenga atento al estímulo. Si el estímulo se repite, ya no constituye un estímulo nuevo, por lo que disminuye la estimulación al sistema reticular; disminuye, a su vez, la vigilia y el sujeto deja de poner su atención en ese estímulo.
Analizada la relación entre atención, corteza y lóbulo frontal, las elaboraciones más complejas de la atención se presentan en áreas de asociación polimodales, que predominan en el neocórtex prefrontal derecho. A estas zonas llega información desde áreas unimodales y desde el sistema límbico, y se activan procesos de detección de la seńal, orientación hacia el estímulo y selectividad de la atención, que están muy relacionados con la función ejecutiva.
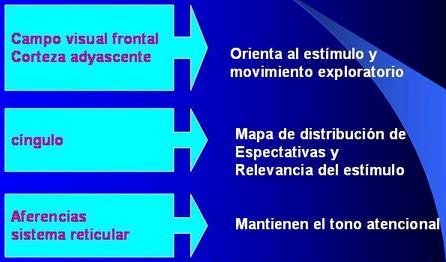
En un esquema general de la neurofisiología de la atención (Figura 2) se puede ver que en el campo visual frontal se presenta una orientación hacia el estímulo, con movimiento exploratorio; en cambio, en el cíngulo, ubicado también a nivel frontal, se presenta un mapa de la distribución de las expectativas y de la relevancia del estímulo; o sea, el estímulo se evalúa a nivel del cíngulo. Las aferencias que vienen del sistema reticular mantienen el tono atencional. En resumen, a nivel frontal se realiza la búsqueda del estímulo; en el cíngulo se evalúa el estímulo; y la sustancia reticular mantendría el tono atencional.
Figura 2. Neurofisiología de la atención.
En esta teoría, el mecanismo radica en la neuroanatomía y la investigación, pero hay otras teorías y no hay acuerdo total sobre este punto.
El déficit atencional es una de las causas más importantes de hiperactividad y no hay claridad en cuanto a los mecanismos que causan este trastorno, a pesar de los avances realizados en los últimos ańos. Se sabe que en su patogenia influyen varios sistemas cerebrales, entre los cuales están el tronco cerebral, estructuras subcorticales y la corteza cerebral. Se dice que es una perturbación morfofuncional de un conjunto de redes neuronales interconectadas computacionalmente en funciones adaptativas, como son la atención, el control motor, la planificación y la exteriorización de conductas.
Una de las explicaciones más antiguas es la de Heilman, quien planteó que el SDA se produciría por una deficiencia del hemisferio derecho que produce síntomas similares al síndrome del hemisferio derecho del adulto: los adultos con lesiones en el hemisferio derecho presentan aumento de la actividad motora, alteración en la atención, problemas en la motricidad del lado izquierdo, problemas del cálculo y del contacto, pero en este caso se debería a dańo en edades tempranas.
También se puede analizar como una alteración en el circuito frontoestriado, que es el encargado de la atención y del control motor, es decir, los relacionados con la función ejecutiva. Hynd estudió el volumen del núcleo caudado con resonancia nuclear magnética (RM) y observó que, en nińos normales, este núcleo era mayor a izquierda; en cambio, en nińos con déficit atencional, era más pequeńo a ese lado, y planteó que, por lo tanto, habría una alteración en los neurotransmisores que participan en la actividad motora del lado izquierdo, con el consecuente predominio del hemisferio derecho; así se causa un aumento de la actividad motora; la deficiencia estaría en el lado izquierdo y el predominio del hemisferio derecho sería el causante de esta hiperactividad.
En investigaciones posteriores, Castellón analizó también el volumen del núcleo caudado, pero con una técnica mejor que le permitía realizar más cortes; y comprobó resultados contrapuestos, ya que los nińos normales tenían más grande el caudado derecho y los nińos con el síndrome no presentaban asimetrías de este núcleo. Además, observó una disminución en el volumen cerebral global. Llegó a conclusiones distintas y planteó que los nińos con déficit de atención tenían un trastorno en el hemisferio derecho, porque en ellos no se presenta esta asimetría, como sucede con la dislexia, en la que no hay asimetría estructural normal. Los nińos con estos problemas, al no tener esta asimetría, presentarían un trastorno en el desarrollo a nivel del hemisferio derecho.
Giedd midió con RM el cuerpo calloso y observó una disminución del volumen rostral, en un área que corresponde al área motora y motora suplementaria, por lo que planteó que el déficit de atención podría ser causado por un trastorno en las vías de comunicación.
Hendrickson, en 1984, hizo un estudio clásico con SPECT, que fue una de las primeras objetivaciones de que en el déficit de atención se encuentra un examen claramente alterado, e incluso, permite evaluar el efecto del fármaco. Con este examen observó el flujo cerebral y encontró una disminución a nivel frontal, hallazgo que fue confirmado por otros autores y se complementó con la administración de metilfenidato, que mejoraba este flujo, lo que hizo plantear que el trastorno estaba en esa área.
También usando SPECT, Loce, en 1989, separó a los nińos en dos grupos, uno con déficit de atención mixto y otro con déficit de atención de predominio atencional. En el primer grupo observó una disminución del flujo cerebral en el estriado derecho, pero también se produjo un aumento del flujo en el lóbulo occipital y frontoparietal izquierdo, es decir, se detectaron más alteraciones. En los nińos con déficit de predominio atencional encontró una disminución del flujo en ambos estriados, no sólo en el derecho, y un aumento del flujo en el lóbulo occipital. Esto le llevó a plantear que, en alguna medida, los dos trastornos tendrían una fisiopatología distinta.
La dopamina cumple un papel fundamental en la fisiopatología de este cuadro. De hecho, el fármaco de primera elección, el metilfenidato, tiene una acción predominantemente dopaminérgica, lo que prueba que este neurotransmisor está implicado en la fisiopatología del cuadro. En un nińo con déficit de atención existe menos dopamina en la unión, en la región estriada. El metilfenidato aumenta la liberación de dopamina y bloquea la proteína transportadora de dopamina; ambas acciones aumentan la dopamina a nivel interneuronal. Estos son los elementos disponibles en la práctica clínica, que apoyan la hipótesis de que la dopamina intervendría en este trastorno.
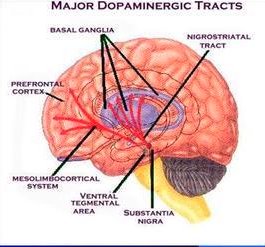
Si se analiza la vía dopaminérgica, se observa que se distribuye en el cerebro medio, estriado y corteza prefrontal, y que cumple un papel fundamental en el control motor y la atención (Figura 3). La alteración de la dopamina determina, además, otras patologías importantes, como depresión, esquizofrenia, síndrome de Giles de la Tourette y otros. Todavía está en investigación su importancia en este trastorno y los estudios PET y SPECT no han arrojado resultados concluyentes.
Figura 3. Vías dopaminérgicas mayores.
Las catecolaminas han cobrado importancia en el último tiempo, porque el efecto predominante del nuevo medicamento que está en boga, la atomoxetina, se encuentra a ese nivel, aunque también tiene efecto dopaminérgico. La noradrenalina y la dopamina forman parte del sistema cortical y subcortical que controla la atención y la conducta motora, pero las catecolaminas predominan en las estructuras corticales y la dopamina, en las subcorticales. Algunos autores plantean que la causa del déficit de atención sería una desregulación de la acción inhibitoria cortical, de predominio noradrenérgico, y de las estructuras subcorticales, de predominio dopaminérgico. Hay otros estudios, con distintos resultados y, a pesar de la gran cantidad de información disponible, todavía no está clara la fisiopatología del déficit de atención. La información que ha aparecido en los últimos ańos podría ayudar a diferenciar distintos tipos, cada uno de los cuales puede tener una explicación distinta.



 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

Este texto completo es la transcripción editada y revisada del Curso Manejo del Nińo Hiperactivo, organizado en Santiago por la Sociedad Chilena de Pediatría y el Grupo de Estudio de Trastornos del Desarrollo, Sociedad de Psiquiatría y Neurología de la Infancia y Adolescencia (SOPNIA), el día 10 de junio de 2005.
Directora: Dra. Lidya Tellerías.
Coordinadora: Dra. Carmen Quijada.
 Expositor:
Marcos Manríquez Oportus[1]
Expositor:
Marcos Manríquez Oportus[1]

Citación: Manríquez M. Causal factors of hyperactivity. Medwave 2005 Dic;5(11):e3359 doi: 10.5867/medwave.2005.11.3359
Fecha de publicación: 1/12/2005

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión