Este texto completo es la transcripción editada y revisada de una conferencia dictada en el curso Lesiones Tumorales y Pseudotumorales del Sistema Musculoesquelético, organizado en Santiago por el Departamento de Ortopedia y Traumatología de la Universidad de Chile del 12 al 16 de mayo de 2003.
Director: Dr. Miguel Sepulveda H.
La evaluación de los tumores óseos exige un enfoque multidisciplinario que incluya a traumatólogos, radiólogos y patólogos con experiencia en la patología musculoesquelética.
El estudio por imágenes es imprescindible en la evaluación de las lesiones tumorales y seudotumorales de los huesos. El radiólogo debe evaluar el patrón de destrucción ósea que se produce, el tamańo de la lesión, su forma, los márgenes, la presencia de matriz ósea y trabeculado dentro de ella; además el compromiso cortical, la presencia de reacción perióstica y el compromiso o no de partes blandas.
El análisis de estas alteraciones da una idea de la actividad biológica del tumor y permite determinar si la lesión es agresiva o no, pero no se puede diferenciar de lesiones benignas o malignas, ya que hay lesiones agresivas que son benignas y lesiones con aspecto radiológico no agresivo que son malignas.
Es importante la posición de la lesión en el hueso, que puede ser transversal, cuando está ocupando la médula, la corteza o la superficie, o longitudinal, cuando está en la epífisis, la metáfisis o la diáfisis.
Otro aspecto importante es saber la localización en el esqueleto, cuál es el hueso preciso que está comprometido, ya que hay tumores que tienen predilección por algunos huesos. El análisis por imágenes permite muchas veces un diagnóstico confiable.
Para efectuar un análisis correcto se debe considerar la edad, el sexo, el hueso comprometido, la localización en él, los márgenes de la lesión, la presencia o no de una matriz calcificada, la reacción perióstica y la presencia de una masa asociada de partes blandas.
Con estos elementos, un radiólogo con cierta experiencia va a poder dar un diagnóstico con más o menos de certeza, o bien plantear un diagnóstico diferencial razonable, en la mayoría de los casos. No es razonable plantear cuatro diagnósticos diferenciales como conclusión radiológica; en ese caso, es mejor decir que no se sabe qué es lo que se ve. Un diagnóstico diferencial razonable debe incluir dos posibilidades diagnósticas.
El análisis de una lesión ósea puede llevar a cuatro conclusiones diferentes:
Radiología simple
La primera herramienta es la radiología simple. Es la más importante para hacer el diagnóstico diferencial, puesto que entrega más información sobre la actividad biológica. Si se debe elegir entre radiografía simple, tomografía computarizada (TC) y resonancia magnética (RM) para hacer el diagnóstico diferencial, se debe elegir la radiología.
Tomografía computarizada
La TC es muy importante. Los elementos que mejor se ven son el compromiso de la cortical y la matriz cálcica, que algunas veces es difícil de ver en la radiografía simple y se podrían visualizar más fácilmente en la TC.
Resonancia magnética
La RM es muy importante para la etapificación de una lesión agresiva o maligna, ya que habla mejor de su extensión intramedular, hacia partes blandas e intraarticular, así como del compromiso de las estructuras neurovasculares, que son de vital importancia.
Existen tres tipos básicos de patrón destructivo: geográfico, apolillado y permeativo, que se mencionan en todos los textos del tema.
Patrón geográfico
Es el menos agresivo, lo que indica que la lesión es de crecimiento lento. Se caracteriza por tener márgenes bien definidos y puede o no tener esclerosis (a mayor grado de esclerosis de los márgenes, menos agresiva es la lesión).
La mayoría de los tumores benignos presentan este patrón de destrucción de tipo geográfico, pero también puede verse en lesiones malignas como las metástasis y el mieloma múltiple.
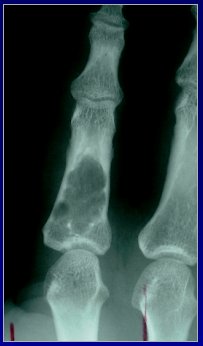
En la Figura 1 se observa un dedo con una lesión lítica que compromete la primera falange, de contornos muy bien definidos. Es una lesión de tipo no agresivo que corresponde a un encondroma.
Figura 1. Lesión de patrón geográfico. Encondroma en la primera falange de un dedo.
Patrón apolillado
Habla de una lesión más agresiva que las anteriores, de márgenes menos definidos.
Este tipo de imágenes son producidas por el linfoma, el sarcoma de Ewing, el fibrosarcoma, la histiocitosis X y la osteomielitis, es decir, lesiones malignas o benignas que se presentan con un patrón agresivo.
En la Figura 2 se muestra la radiografía de un fémur distal afectado por un linfoma primario. Se observa una lesión lítica de contornos no muy bien definidos, es difícil determinar dónde termina la lesión y dónde está el hueso sano, no hay presencia de esclerosis, se extiende hasta la epífisis y no se puede definir claramente dónde está el margen.
Figura 2. Caso de un linfoma primario de hueso.
Patrón permeativo
Es el patrón más agresivo, lo que traduce una actividad biológica de rápido crecimiento. Se caracteriza radiológicamente por una pobre definición de los contornos, de modo que a veces las imágenes son difíciles de ver en la radiología simple, o son imperceptibles. Lesiones que producen este patrón son el sarcoma de Ewing, los linfomas y la osteomielitis (nuevamente una lesión benigna que se presenta como lesión agresiva).
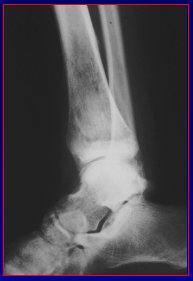
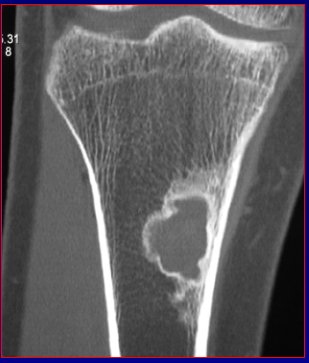
En la Figura 3 se ve una radiografía lateral de pierna, en la que se aprecia un área de menor densidad radiológica, muy mal definida, en la que cuesta ver el límite con lo sano y determinar si hay reacción perióstica. La TC de la misma zona confirmó que había una lesión que ocupaba la médula del hueso, con compromiso de la parte más superficial de la corteza, reacción perióstica y compromiso de partes blandas. Se trataba de un sarcoma de Ewing.
Figura 3. Patrón radiológico permeativo dado por un sarcoma de Ewing.
El análisis de la matriz calcificada por parte del tumor también es muy importante, ya que acota los diagnósticos diferenciales. Algunos tumores producen matriz que calcifica; hay al menos tres tipos de matriz cálcica.
El primero es la matriz condroídea, en la cual las calcificaciones tienden a formar anillos o flóculos, o se ven como calcificaciones salpicadas o en semiluna. En la Figura 4 se aprecia una lesión lítica dentro de una falange, en cuyo interior hay calcificaciones irregulares que tienden a formar semilunas. Es el aspecto típico de una matriz de tipo condroídea.
Figura 4. Matriz de tipo condroídea.
El segundo tipo es la matriz ósea, que es más densa y que específicamente se ve en tumores productores de hueso, como el osteosarcoma y el osteoma. En la Figura 5 se observa este tipo de matriz, como una región mucho más esclerótica u homogénea. Es un caso clásico de osteosarcoma.
Figura 5. Matriz ósea (osteosarcoma).
Por último, está el patrón en vidrio esmerilado, en el que la lesión, que no es muy lítica, tiene una densidad intermedia.
Existen algunos tumores que producen trabeculaciones, lo que también ayuda en el diagnóstico diferencial. Las trabeculaciones óseas pueden corresponder a hueso normal residual que ha quedado después de la destrucción del tumor, o a formaciones de trabéculas propiamente tales por el tumor mismo.
El aspecto de la lesión ayuda a orientar el diagnóstico; puede ser fina, gruesa, lobulada o de disposición vertical. Por ejemplo, la presencia de trabeculaciones gruesas en el sentido vertical, en la radiografía lateral de un cuerpo vertebral, es típica de los hemangiomas vertebrales.
Es muy importante. Cuanto más compromiso cortical, más agresiva es la lesión y más alta la probabilidad de que sea maligna. Las lesiones medulares no agresivas tienden a tener poca alteración del endostio y poco compromiso destructivo de la cortical.
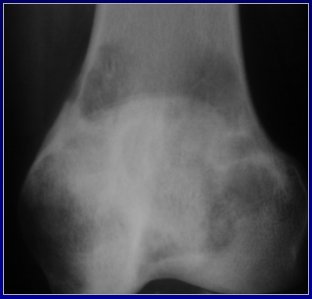
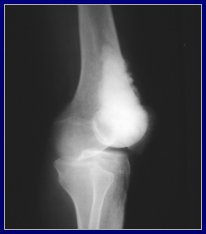
En la Figura 6 se presenta la reconstrucción en el plano coronal de la tibia, con un tomógrafo multicorte. Se aprecia una lesión de tipo no agresiva, porque tiene contornos escleróticos; a pesar de estar muy cercana a la superficie, no la compromete y no se acompańa de compromiso de partes blandas ni reacción perióstica. Está ubicada en la tibia, tiene un patrón interno un poco más denso que el tejido graso y corresponde a una displasia fibrosa.
Figura 6. Lesión no agresiva, sin compromiso cortical. Displasia fibrosa de la tibia.
Las lesiones no agresivas tienden a afectar menos la corteza; en cambio, las lesiones agresivas pueden penetrar la cortical parcial o completamente, y si alcanzan su parte más externa se produce la reacción perióstica.
La TC es muy buena para evaluar el compromiso cortical, ya que puede detectar pequeńos defectos.
Existen varios tipos. En el grado menor está la reacción perióstica en una capa, en donde sólo hay una laminilla de hueso perióstico, lo que habla de una lesión no agresiva.
Luego viene la reacción perióstica en tela de cebolla, en la que se identifican múltiples capas finas de periostio osificado, que hablan de lesiones más agresivas. Se observa en el sarcoma de Ewing y en el osteosarcoma.
Otro tipo clásico es el triángulo de Codman, donde existe una elevación del periostio por la presión subyacente, que produce una imagen triangular. Se observa en el osteosarcoma, pero también en una lesión benigna como la osteomielitis aguda.
Otra imagen clásica es en rayos de sol, que se presenta en algunas lesiones agresivas como el osteosarcoma. Las espículas van en el sentido de la afección.
Otro patrón es el de “pelos parados”, en que las espículas son perpendiculares a la superficie del hueso; se ve en el sarcoma de Ewing. En la Figura 7 se muestra un esquema de los tipos descritos.
Figura 7. Tipos de reacción perióstica: de una sola capa; en tela de cebolla; triángulo de Codman; en rayos de sol; pelos parados.
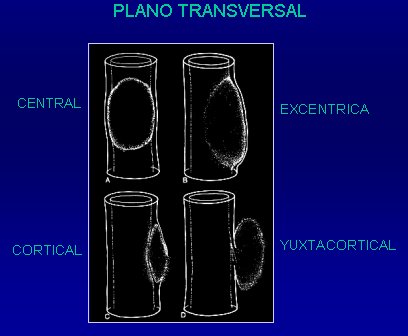
En el plano transversal, hay cuatro posibilidades: la localización central, que ocupa el centro de la cavidad medular; la excéntrica, que compromete fundamentalmente la médula, pero en posición periférica; y las localizaciones cortical y yuxtacortical. Todas ellas se pueden ver en la Figura 8.
Figura 8. Esquema de la localización de las lesiones óseas (plano transversal).
Para el diagnóstico diferencial es importante recordar que el encondroma, la displasia fibrosa y el quiste óseo simple son lesiones de posición central y que entre las lesiones excéntricas están el tumor de células gigantes, el osteosarcoma y el fibroma condromixoide.
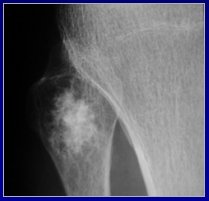
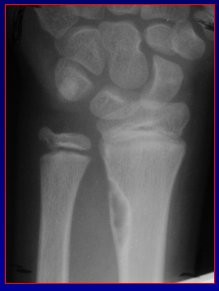
Entre las lesiones corticales están el fibroma no osificante y el osteoma osteoide, y entre las lesiones yuxtacorticales, que son varias, las principales son el condroma y el sarcoma. En la Figura 9 se ve el aspecto clásico de una lesión cortical en un nińo con una lesión lítica de bordes escleróticos, que corresponde a un defecto fibroso cortical.
Figura 9. Defecto fibroso cortical.
Según los textos de radiología, la diferencia entre un fibroma no osificante y un defecto fibroso cortical es el tamańo; sobre los tres centímetros, habría que definirlo como fibroma no osificante.
Para evaluar la localización de las lesiones también se debe ver su situación en el plano longitudinal, es decir, si es una lesión epifisiaria, metafisiaria o diafisiaria.
Las lesiones epifisiarias en el adulto plantean el diagnóstico diferencial entre el condrosarcoma de células claras, las metástasis (aunque sean poco frecuentes en las epífisis; en un paciente de más de 50 ańos, sobre todo con el antecedente de un tumor primario, se debe pensar en una metástasis), los lipomas intraóseos, que a veces son de tipo epifisiario, los gangliomas y el tumor de células gigantes.
En nińos, una lesión epifisiaria puede ser un condroblastoma, una osteomielitis o granuloma eosinófilo.
Entre las lesiones metafisiarias están el fibroma no osificante, el quiste óseo simple, el osteocondroma, el osteosarcoma, el encondroma y el absceso de Brodie.
Las lesiones diafisarias pueden corresponder clásicamente a un sarcoma de Ewing, un quiste óseo simple, un osteoblastoma o una displasia fibrosa.
Ciertos tumores tienen preferencia por la médula roja, como las metástasis, el sarcoma de Ewing, el mieloma y el linfoma.
Muchos tumores primarios nacen en fémur distal y tibia proximal, alrededor de la rodilla, especialmente en los adolescentes, debido al rápido crecimiento. Otros tumores nacen en áreas más específicas, según de dónde deriven. Por ejemplo, el cordoma nace de los remanentes notocordales, lo que le da sus localizaciones características, como en el sacro.
La lista de los diagnósticos diferenciales de los tumores vertebrales en los adultos comprende las metástasis, el mieloma, el hemangioma y el linfoma; en los nińos, el granuloma eosinófilo, el quiste óseo aneurismático, el osteoblastoma, el osteoma osteoide, el linfoma, la leucemia y la osteomielitis.
Los tumores en el sacro están bastante acotados: son cordomas, plasmocitomas, metástasis o tumores de células gigantes.
Entre los tumores de costillas están las metástasis, la displasia fibrosa, que es el tumor benigno más frecuente de las costillas, y el encondroma.
Los tumores de la falange distal de la mano también son entidades precisas: allí se encuentran los tumores glómicos, el quiste epidermoide y algunas metástasis, las metástasis acrales.
Hay tumores con predilección por la tibia, como el adamantinoma y el fibroma osificante.
El radiólogo tiene un papel muy importante.
El examen que mejor sirve para evaluar la extensión intramedular es motivo de discusión. Algunos plantean que la primera elección es la RM, pero otros autores piensan que la TC tiene la misma sensibilidad para este tipo de evaluación.
Consideramos que, para evaluar la extensión a las partes blandas, lo mejor es la RM y para el compromiso de la cortical, la primera elección es la TC, aunque algunos autores han demostrado que la resonancia tendría igual sensibilidad.
Para evaluar el compromiso neurovascular y articular, sin ninguna duda la RM es la mejor elección, pero se debe ser cuidadoso, ya que podría sobreestimar la imagen tumoral por el edema reactivo que produce el tumor intraóseo. Algunos hematomas crónicos podrían dar una imagen confusa e incluso tener aspecto infiltrativo.
Es preferible evitar la RM en las lesiones que son claramente no agresivas en los estudios radiológicos, porque se pueden obtener resultados confusos debido al edema. El ejemplo clásico es el osteoma osteoide, en el que, después de la radiología simple, el paso siguiente es la TC, para ver el compromiso cortical, ya que la RM puede mostrar una lesión aparentemente agresiva, debido al gran edema que produce.
La RM tampoco sirve para definir actividad biológica; para ello lo mejor es la radiografía simple; por lo tanto, no ayuda en el diagnóstico diferencial. Por ejemplo, una lesión con bordes mal definidos en la radiografía simple puede mostrar contornos bien definidos en las distintas secuencias de una RM.










 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

Este texto completo es la transcripción editada y revisada de una conferencia dictada en el curso Lesiones Tumorales y Pseudotumorales del Sistema Musculoesquelético, organizado en Santiago por el Departamento de Ortopedia y Traumatología de la Universidad de Chile del 12 al 16 de mayo de 2003.
Director: Dr. Miguel Sepulveda H.
 Expositor:
Gonzalo Delgado[1]
Expositor:
Gonzalo Delgado[1]

Citación: Delgado G. General musculoskeletal radiology. Medwave 2003 Ago;3(7):e3295 doi: 10.5867/medwave.2003.07.3295
Fecha de publicación: 1/8/2003

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión