Este texto completo es la transcripci¾n editada y revisada de la conferencia dictada en el marco del Seminario Masvida 2005: Coyuntura del sector Privado en Salud, realizado en Concepci¾n el dĒa 22 de abril de 2005.
Panelistas
Dr. Julio Valenzuela Cadel, Mķdico Cirujano Universidad de Chile, especialista en anestesiologĒa Pontificia Universidad Cat¾lica; M.B.A en economĒa y negocios Universidad Adolfo Ibß±ez; integrante comisi¾n de financiamiento de la salud en Talleres Bicentenario, Instituto Libertad y Desarrollo. Representa a la Alianza por Chile.
Dr. MartĒn Zilic Hrepic, Mķdico Cirujano Universidad de Concepci¾n; especialista en CirugĒa y Cuidados Intensivos Universidad Cat¾lica de Lovaina, Bķlgica. Master of Science con menci¾n en cuidados intensivos, Universidad Cat¾lica de Lovaina, Bķlgica. Director del Centro Internacional de BiotecnologĒa de la Universidad de Concepci¾n, Director del Programa Integral de Desarrollo regional de la Universidad de Concepci¾n y Vicepresidente Nacional de la Democracia Cristiana; ex Intendente Regi¾n del BĒo BĒo (1994 y 2000).
Dr. Marcos Vergara Iturriaga, Mķdico-cirujano Universidad de Concepci¾n, Magister en Administraci¾n de Salud Universidad de Chile; profesor de la Divisi¾n de PolĒticas y Gesti¾n de la Escuela de Salud P·blica U. de Chile; ex Jefe de Planificaci¾n Estratķgica Ministerio de Salud, Consultor de la Corporaci¾n Nacional del Cobre de Chile.
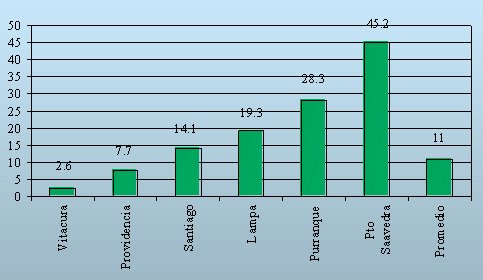
Chile presenta actualmente buenos indicadores generales de salud. Hemos alcanzado niveles de mortalidad infantil y general similares a la de paĒses de la OECD. Sin embargo, existen importantes deficiencias en la calidad de los servicios entregados a la poblaci¾n, especialmente a la mßs pobre. Por ejemplo, la mortalidad infantil en Puerto Saavedra (una de las comunas mßs pobres de nuestro paĒs) es 17 veces mayor que la de Vitacura, tal como se muestra en la Figura 1.
Figura 1. Brechas de desigualdad.
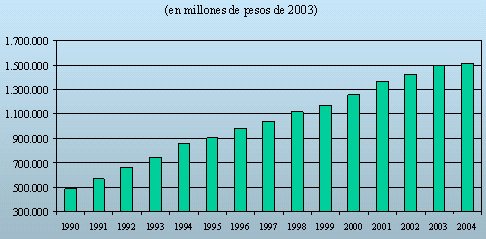
En los ·ltimos 15 a±os, el presupuesto estatal de salud se ha triplicado en tķrminos reales; no obstante, no ha habido cambios en la calidad del servicio ofrecido, debido a que se ha insistido en la mantenci¾n del modelo estatal de gesti¾n y financiamiento.
Figura 2. Evoluci¾n del gasto p·blico en Salud 1990 ¢ 2004.
La Encuesta Nacional de Salud da a conocer una perspectiva compleja y poco optimista en cuanto a las enfermedades cr¾nicas no transmisibles y la prevalencia de factores de riesgo, ya que 33% de la poblaci¾n tiene hipertensi¾n arterial y 60% sufre de sobrepeso u obesidad; a nivel de hßbitos, 42% fuma y 90% no hace actividad fĒsica regularmente. Mßs de 50% de los adultos tienen un riesgo cardiovascular alto o muy alto.
Esto refleja que el sistema de salud estatal enfrenta un desafĒo mayor. Es necesario asumir en serio la tarea de prevenci¾n y promoci¾n de la salud para cambiar la tendencia epidemiol¾gica, tarea propia del nivel primario de atenci¾n de salud, o que hace prioritario reformar este nivel.
El Gobierno ha dise±ado el AUGE para solucionar esta situaci¾n; sin embargo, distintos anßlisis tķcnicos han puesto en seria duda la capacidad de llevar a cabo el AUGE en el sector p·blico, sin afectar las patologĒas no garantizadas. En definitiva, existen estudios que dan cuenta de la brecha que hay entre los requerimientos de inversi¾n en infraestructura y equipamiento, que alcanza a U$ 600 millones, y las reales capacidades de financiamiento que posee el Estado. Si no hay un cambio definitivo del modelo de financiamiento y de gesti¾n, no se obtendrßn resultados significativos, como ha quedado en evidencia en estos ·ltimos 15 a±os.
A continuaci¾n se analizan las propuestas para mejorar distintos aspectos del Sistema de Salud.
Entre las propuestas, la primera prioridad corresponde a la Atenci¾n Primaria. Una atenci¾n primaria municipal verdaderamente eficiente requiere aumentar la inversi¾n, aumentar la resolutividad, disminuir la desigualdad en la calidad de la salud ambulatoria que entrega el sistema privado respecto al p·blico y mejorar los estĒmulos para los equipos de salud en los establecimientos estatales o municipales.
Para esto, se aumentarß en 100 el n·mero de consultorios y establecimientos de atenci¾n ambulatoria y se aumentarß en 50% (a $28.500) el financiamiento per capita. Actualmente, el gasto per capita municipal es de $19.000 (anual), con grandes diferencias entre comunas.
Es importante lograr equidad en la salud municipal. La transferencia municipal de Las Condes es 5,2 veces el per capita, la de Vitacura es 3,9 veces y la de Providencia, 3,5 veces. Hay relativa igualdad en las transferencias del aporte per capita y alta desigualdad en las transferencias municipales, con desigualdad en el gasto total por inscrito.
La asignaci¾n de subsidios se realizarß teniendo en consideraci¾n la vulnerabilidad de los grupos atendidos, seg·n diagn¾sticos y condici¾n de enfermos cr¾nicos comprobados, su nivel de pobreza y edad. Resulta absurdo ver c¾mo los enfermos cr¾nicos, independientemente de que sean ricos o pobres, s¾lo reciben subsidios si pertenecen a FONASA.
El financiamiento proviene de una refocalizaci¾n de los recursos utilizados en los programas actualmente vigentes, que no tienen en consideraci¾n el nivel de ingreso de las personas, sino s¾lo su origen previsional.
Para garantizar la diversidad de planes se crearßn dos opciones a la actual existente:
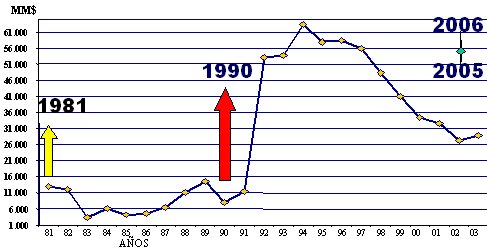
En Chile, los subsectores de Salud, en1990, tenĒan caracterĒsticas definidas, en el sector p·blico, por deterioro, burocracia y baja eficiencia y en el privado, por aumento de costos, inequidad y eficiencia relativa. En la Figura 1 se muestran los cambios en la inversi¾n en Salud entre los a±os 1981y 2003.
Figura 1. Inversi¾n en Salud (millones de $, diciembre 2003).
Con respecto a la evoluci¾n de los salarios, entre 1990 y 1999 (en miles de pesos), aumentaron de 193 a 489 respectivamente. Ambos hechos llevan a preguntarse si la salud privada es segura y mßs eficiente; en los Estados Unidos, la mortalidad en los hospitales con fines de lucro era 2% mayor, seg·n un estudio publicado en British Medical Journal (BMJ 2002;324:1351), en el que se analiz¾ informaci¾n de 15 a±os sobre los resultados en 38 millones de pacientes.
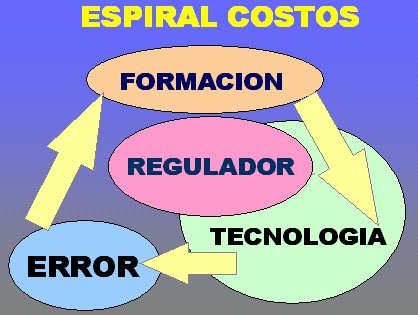
La incorporaci¾n de la tecnologĒa, que a veces se aplica con el objetivo de evitar demandas por eventuales errores, lleva a un aumento en la espiral de costos, tal como se grafica en la Figura 2, lo que, en los Estados Unidos, explica el aumento exponencial del gasto en Salud observado entre 1970 y 1999, tendencia que se mantendrß todavĒa en el 2010 (vķase Figura 3).
Figura 2. Espiral de costos.
Figura 3. Presupuesto anual de salud en los Estados Unidos (1970 ¢ 2010).
Por otra parte, el aumento de los costos en el sector Salud no ha sido paralelo al crecimiento global de la economĒa, lo que ha incrementado la brecha social.
La Reforma de Salud tiene una herramienta fundamental en el AUGE, cuyo financiamiento es una cuesti¾n proritaria; ademßs, las funciones de la autoridad sanitaria y su relaci¾n con las Isapres constituye otro problema de primera lĒnea.
El AUGE (Acceso Universal con GarantĒas ExplĒcitas) debe asegurar el acceso universal a la Salud, con oportunidad y equidad. La autoridad sanitaria, por su parte, debe separar las funciones, establecer el marco regulatorio y supervisar la gesti¾n hospitalaria. La ley de Isapres debe regular los precios y asegurar la transparencia del mercado, para lo cual es fundamental poner fin al tķrmino de contrato sin causal, limitar las exclusiones, eliminar la discriminaci¾n por edad y sexo y facilitar la integraci¾n vertical.
Los grandes desafĒos del futuro para la Salud P·blica son:
A nivel de hospitales p·blicos, se deberß desarrollar los centros de referencia, con especial ķnfasis en la calidad, costos y satisfacci¾n de los usuarios (empresa testigo).
En la red de urgencia y SAMU, se deberß completar la red, lo que requiere de recursos financieros, personal, infraestructura y coordinaci¾n.
En salud primaria, es importante el tema del mķdico de familia y el acercamiento a los usuarios (telemedicina, transporte), asĒ como asegurar la formaci¾n continua y los consejos de usuarios.
Con respecto a los consultorios, el financiamiento incluye la ley AUGE y el fondo adicional (servicio de salud, consejo red asistencial, prioridades usuarios).
En salud primaria se deben desarrollar programas especiales para la evaluaci¾n del desarrollo sicomotor en preescolares y la mejorĒa de la red p·blica de salud. Con este objetivo, tanto los municipios como los centros de salud y hospitales deben suscribir compromisos de control de costos, calidad y satisfacci¾n vinculados a incentivos.
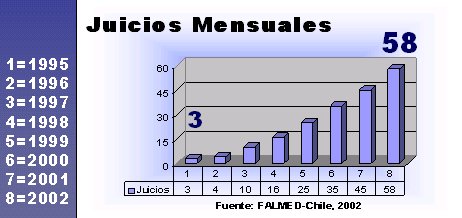
Un aspecto importante es el de la judicializaci¾n de la medicina. En la Figura 4 se muestra que los jucios por mala prßctica han aumentado exponencialmente en Chile entre 1995 y 2002.
Figura 4. Juicios por mala prßctica en Chile, 1995-2002 (FALMED).
Seg·n el Institute of Medicine (2004), en los Estados Unidos el error mķdico causa 98.000 muertes al a±o, lo que serĒa equivalente a las muerte ocurridas en seis meses en Vietnam o a las consecuencias de la caĒda de tres aviones dĒa por medio.
El tema de la mala prßctica debe ser enfrentado en un dißlogo nacional y requerirß desarrollar un nuevo ethos y hacer un esfuerzo por desjudicializar, transparentar y entregar seguridad al paciente.
Lo mismo se puede decir sobre todos aquellos temas que son motivo de controversia, como el control de la natalidad, la terapia gķnica, la clonaci¾n, la utilizaci¾n de cķlulas madres, la confidencialidad genķtica y el desarrollo humano. En todo esto los chilenos quieren ser protagonistas y no meros beneficiarios.
La problemßtica, antes de la Reforma, se centraba en:
En lo que se refiere a estado de la Salud y el modelo de atenci¾n, se puede decir que la Salud P·blica ha perdido autoridad y que el desarrollo del nivel primario, en cuanto modelo de atenci¾n, ha sido precario. La atenci¾n de salud del adulto y del adulto mayor presentan poco desarrollo normativo y operacional en Chile, en la actualidad.
En el aspecto de calidad de servicios, en el campo de la cobertura existe la percepci¾n de inseguridad financiera, provocada por el sistema ISAPRE. La modalidad institucional de prestaci¾n p·blica de servicios no garantiza la oportunidad en el acceso a tratamiento.
En cuanto a solidaridad y equidad del sistema, el sistema promueve la concentraci¾n de los mayores riesgos en el subsistema p·blico, que a la vez es el mßs pobre. La cotizaci¾n obligatoria surge como un mecanismo socialmente legĒtimo, tķcnicamente factible, pero constitucionalmente discutido para la reconstrucci¾n de equidad. El pago de bolsillo en Chile alcanza a 27% en el a±o 2000.
En eficiencia y control de costos, existe un incremento global del gasto en salud. Subyacen a este fen¾meno el sobreaseguramiento, en el caso de los seguros previsionales privados, asĒ como la amplia cobertura de eventos frecuentes, las dificultades para gestionar la demanda, incluso en el subsistema p·blico, y la propia gesti¾n hospitalaria p·blica.
La Reforma y estado de Salud y modelo de atenci¾n: Las Leyes fortalecen el ejercicio de la ōautoridad sanitariaö y la gesti¾n en red, al separar las funciones propias de la provisi¾n de servicios.
Se recoge bien la preocupaci¾n por la autorizaci¾n sanitaria y la acreditaci¾n para prestaciones AUGE y se avanza en la transformaci¾n del modelo de atenci¾n y el Plan de Salud P·blica.
La Reforma y calidad de servicios: El AUGE enfrenta el problema de los planes de salud de las ISAPRE, que impacta en la percepci¾n de desprotecci¾n de los ciudadanos. En cuanto a la oportunidad de atenci¾n AUGE, establece garantĒas, lo que pone el acento en la eficiencia de su implementaci¾n para evitar colas en prestaciones no garantizadas, o calidad inferior al estßndar en las mismas.
La Reforma y solidaridad y equidad del Sistema: AUGE, en tanto plan ·nico, es un elemento importante para estructurar equidad en el acceso y en el financiamiento. AUGE opera como mecanismo para garantizar coberturas apropiadas para problemas de salud que implicaban importantes gastos de bolsillo. Se crea s¾lo un Fondo de Compensaci¾n de Riesgos Interisapre, iniciativa de bajo poder integrador del sistema de seguridad social en salud.
La Reforma y eficiencia y control de costos. En cuanto a la estructura de los planes de las ISAPRE, AUGE la corregirß en la medida en que entre en operaci¾n y se universalice. En cuanto a la gesti¾n hospitalaria p·blica, la Reforma crea condiciones para que los hospitales puedan administrarse mejor.
La construcci¾n de un fondo solidario en los ingresos y los riesgos, que elimine la discriminaci¾n entre ciudadanos en el acceso a la salud y que opere con perspectiva de largo plazo.
En Salud P·blica, falta profundizar la separaci¾n de funciones y fortalecer el rol futuro de las instituciones de salud p·blica de nivel central y regional a travķs de una apropiada conceptualizaci¾n sobre los ejes rectorĒa-regulaci¾n-fiscalizaci¾n, por una parte, y salud de las personas (de las comunidades) y del ambiente, por otra.
En los Servicios de Salud (dado AUGE) , la creaci¾n de redes de salud que sean responsables integrales de la salud de un grupo poblacional supone un gran desafĒo de organizaci¾n para integrar el mundo hospitalario con el nivel primario, asĒ como un desafĒo de financiamiento e informaci¾n para su operaci¾n (modelo de atenci¾n).
La gesti¾n en red debe ser compatibilizada con la autogesti¾n hospitalaria p·blica. En esta materia hay que avanzar en la idea del hospital p·blicoōresponsabilizadoö que aprende de la comunidad a la que sirve.
Ricardo Hepp: Solicito opiniones con respecto al plan AUGE para la vejez, 7% mßs cotizaci¾n adicional.
Dr. Valenzuela: La idea de las tasas de ahorro se basa en utilizar parte de lo que es la cotizaci¾n del 7% obligatoria en Fonasa, que en el mundo privado es una cotizaci¾n diferente, la cotizaci¾n real estß en 9,3%. Lo que ocurre es que en ambos subsistemas la gente gasta mßs del 7%, porque los copagos son muy diferentes; la propuesta es propender a la formaci¾n de planes que permitan tener un ahorro, de modo que cuando la persona es joven y su gasto es menor, parte de su cotizqci¾n (1 ¾ 2%) se destine a un fondo, de manera de tener mayor cobertura en el momento en que su gasto suba y sus ingresos bajen, situaci¾n que ocurre a partir de los 60 a±os.
Dr. Vergara: ┐C¾mo movemos este asunto intergeneracionalmente? Esto tiene sentido cuando los sistemas operan con l¾gica de salud individuales, pero estas preguntas no surgieron de sistemas de salud en los que la seguridad social estuvo hist¾ricamente resuelta, como los paĒses europeos, porque al final los recursos siempre son escasos.
Entonces la pregunta es: ┐tiene sentido dejar de conectar a una persona al ventilador hoy, para conectar a otra en el futuro? No termina de convencerme esta idea de ahorrar, porque siempre voy a estar enfrentado a m·ltiples necesidades y los recursos van a ser escasos.
Dr. Valenzuela: En general, como decĒa el Dr. Vergara, los sistemas han privilegiado grandes coberturas en lo ambulatorio, en las cosas que son eventos ciertos. Lo importante es que las personas entiendan que lo medular del seguro es que cubra el evento de alto costo; las cuentas de ahorro buscan separar y dejar parte de la cotizaci¾n para los eventos ciertos, como la consulta, los controles prenatales, etc., y dejar un porcentaje mayoritario para los eventos inciertos, pero de alto costo, ya sea enfermedades catastr¾ficas, enfermedades cr¾nicas, hospitalizaciones prolongadas, intervenciones quir·rgicas, etc. Yo sķ que no es fßcil digerirlo en una primera opci¾n, es una discusi¾n tķcnica, pero los mķdicos que trabajan en el ejercicio clĒnico deben empezar a discutirlo.
Dr. Zilic: Sobre honorarios mķdicos, cuando los mķdicos estßn en la Isapre Masvida, por ejemplo, no se les puede cobrar y no se hace, por lo tanto el tema de discusi¾n no es un tema de ley, sino de que los mķdicos respetemos el juramento que hicimos. Si permanece esto con la nueva ley, serĒa cuestionado porque favorecerĒa s¾lo a un peque±o grupo de la poblaci¾n chilena.
Dr. Vergara: Lo que ocurre en la prßctica es que si los mķdicos no se cobran, dado que los planes sĒ se pagan, las Isapres van a estar marginando mßs sobre esos planes.
Dr. Santander: Lo que me preocupa es que algunos de los candidatos presidenciales establezca una modificaci¾n a la ley que permita hacer la excepci¾n de mantener esto, que los mķdicos no se cobren entre sĒ, cosa que ha ocurrido siempre.
Dr. Vergara: Hay una cuesti¾n ķtica que difĒcilmente se puede llevar a la ley; lo que sĒ me preocuparĒa es que estemos pagando por un plan y no incurramos en una serie de costos cuyas ganancias van a quedar en la Isapre.
Dr. Valenzuela: Yo creo que cuando hablamos de leyes, el mundo polĒtico las hace, recoge las interpretaciones, las ideas, las variables del mercado, como quieran llamarlo, y generar una ley sobre esto, yo creo desde el punto de vista mķdico no nos conviene, porque es un tema factible de solucionar en la tarificaci¾n que se hace de los planes, bastarĒa con no considerar esto. Es cierto que la ley no te obliga a discriminar, por ejemplo, el bono es un documento por pagar, pero si no se te cobra no te pueden obligar, es como cuando recibes un cheque. Los compromisos son compromisos.
Dr. Santander: En el sistema del aseguramiento de la ley del trabajo, las compa±Ēas han invertido mucho dinero en prevenci¾n y han logrado buenos resultados. El gasto en curativa ha hecho que las mutuales de seguridad hayan disminuido en forma sustancial sus gastos y los Ēndices ocupacionales en sus hospitales han bajado en forma dramßtica. Me llama la atenci¾n que en las propuestas hemos escuchado el tema de prevenci¾n, que me parece que es el pilar fundamental si queremos proyectar la medicina en Chile a un tema sustentable. ┐Quķ propuestas tienen los candidatos en la parte preventiva, sobre invertir para tener una poblaci¾n mßs sana?
Dr. Vergara: No existen en los sistemas de salud condiciones operacionales suficientemente claras como para hacerse cargo de un problema que estß fuertemente determinado por el conjunto de los problemas que estßn presentes en la sociedad; por eso, el quehacer preventivo especĒfico rinde algunos frutos, dentro de lo que estß a nuestro alcance manejar, pero creo que es un problema que nos sobrepasa.
Podemos hacer campa±as, controles de salud, etc., pero eso puede no rendir los frutos esperados, porque es un problema cultural.
Dr. Zilic: Yo lo planteķ con otros sectores de la sociedad y lo que mßs impacta no son las acciones de salud propiamente tal, sino las acciones que hacemos a nivel del medio ambiente, que tengamos una vivienda digna, alcantarillado, agua potable y un sistema de educaci¾n adecuado, por lo tanto, ķse es el esfuerzo. Se±alaba el tema de la obesidad porque se estß viniendo encima, en la poblaci¾n infantil hay 25 a 30% de obesos.
Dr. Valenzuela: El tema de proyecci¾n es muy importante, pero lamentablemente la racionalidad de las personas se mueve por incentivos, como sistema hay que generar incentivos para que las personas se preocupen, ya que se mueven por los premios o los castigos.
Dr. Vergara: La prevenci¾n no conduce necesariamente a ahorro de dinero, incrementamos expectativas de vida, funciona solamente en el caso de salud ocupacional.
Ricardo Hepp: ┐Quķ falta para avanzar a un fondo solidario que incluya a Fonasa?
Dr. Vergara: Que existan transferencias de recursos desde las Isapres a Fonasa, porque tiene una poblaci¾n de mßs riesgo que las Isapres. La l¾gica del fondo Interisapre es la misma l¾gica aplicada a Fonasa, es de una complejidad infinita, porque surge la pregunta acerca del financiamiento.
Pregunta: ┐Porquķ los gobiernos concertacionistas no estßn de acuerdo con el subsidio portable entregado a las personas para que elijan?
Respuesta: El tema tiene que ver con el plan cerrado que tiene Fonasa; si Ud. le da portabilidad a los subsidios tiene que ver quķ va a hacer con la red p·blica, con la cual Fonasa tiene un plan cerrado, con la cual financia, porque si las personas a partir de ese momento pueden tomar decisiones en funci¾n de a quķ plan llevar los recursos, tiene que pensar en quķ va pasar con toda la red p·blica de Chile y si va a estar dispuesta a adaptarse al cambio y de colocarse en condiciones de competitividad que le permitan sobrevivir.
Pregunta: ┐Quķ falta para avanzar hacia un fondo solidario?
Dr. Valenzuela: Es un tema de acuerdos polĒticos, debiķramos trabajar hacia una integraci¾n, creo que a futuro los sistemas pueden competir.
Dr. Zilic: Otro tema es el reaseguro que debieran pagar las clĒnicas privadas para atender al paciente, porque muchas veces las clĒnicas privadas atienden al paciente y si se complica, cobran hasta el nivel que puede pagar la Isapre o el cheque en garantĒa que puedan dar y despuķs le dan un certificado de indigencia y lo mandan a un hospital p·blico, que paga el resto. Tambiķn es un tema polĒtico de fondo establecer que si se plantea que una prestaci¾n cuesta 20, pero se complica y el costo sube a 100, llegando a ser catastr¾fica, es el seguro el que debe pagar las diferencias, no el Estado. Hay que ver el sistema en su conjunto, si es solidario o no.
Dr. Valenzuela: El subsidio portable aparece como uno de los temas tab·es, pero seamos realistas, ya se ha empezado a trabajar en eso, vamos caminando hacia allß, en el mundo polĒtico no es aceptable, pero hay que discutirlo.







 Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.

Este texto completo es la transcripci¾n editada y revisada de la conferencia dictada en el marco del Seminario Masvida 2005: Coyuntura del sector Privado en Salud, realizado en Concepci¾n el dĒa 22 de abril de 2005.
 Expositor:
Ricardo Hepp[1]
Expositor:
Ricardo Hepp[1]

Citaci¾n: Hepp R. Panel: health policy overview. Medwave 2005 Jun;5(6):e721 doi: 10.5867/medwave.2005.06.721
Fecha de publicaci¾n: 1/7/2005

Nos complace que usted tenga interķs en comentar uno de nuestros artĒculos. Su comentario serß publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la direcci¾n editorial considera que su comentario es: ofensivo en alg·n sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas polĒticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisi¾n por pares.
A·n no hay comentarios en este artĒculo.
Para comentar debe iniciar sesi¾n