 Para Descargar PDF debe Abrir sesión.
Para Descargar PDF debe Abrir sesión.
Este texto completo es una transcripción editada de una conferencia dictada en el Curso Tópicos de Actualidad, Programa Educación Médica Continua 2009, organizado por los Departamentos de Ginecología y Obstetricia de las clínicas Santa María y Dávila. El curso se realizó los días 15 y 16 de agosto de 2009.
La mortalidad mundial por cáncer de cuello uterino (CaCu) es muy elevada y la brecha, que existe hace muchos ańos, sigue en aumento; todo esto en presencia de un tamizaje bastante efectivo del cual se dispone hace más de medio siglo.
Los objetivos principales del presente documento son conocer métodos de tamizaje, informar de las diferencias básicas entre métodos y de los factores que inciden en su utilización.
Es un hecho que el CaCu es evitable, puesto que se dispone de prevención primaria y, además, de una prevención secundaria y terciaria. La base de tal afirmación ha sido el tamizaje, el cual requiere de una alta cobertura en mujeres de riesgo y cuyos resultados dependerán de lo bien ejecutado que sea el examen, ya que es una técnica de alta precisión.
No obstante, se debe tener en consideración que, en materia de salud pública, no basta sólo con depender de un tamizaje adecuado, sino que además se requiere un acceso al diagnostico, tratamiento, seguimiento y cuidado de calidad para mujeres con lesiones pre e invasoras que resulten del tamizaje.
Entre dichas técnicas se pueden nombrar la técnica de citología cervical convencional, la citología en medio líquido (CML) o VPH DNA Test (técnica mejorada de la anterior), técnicas moleculares como la prueba de captura híbrida; y técnicas nuevas como el Cervista HPV la cual detecta y etapifica al virus papiloma (1,2) .
Lo anterior contrasta con métodos de mayor simpleza como la inspección visual del cuello uterino con acido acético o técnica VIA (visual inspection with acetic acid), la cual requiere sólo de un especulo, acido acético, lupa y un equipo de criocoagulación; que por lo demás no necesita su ejecución por parte de un médico.
Tras la aparición de nuevas tecnologías, también lo hacen nuevas interrogantes: żes reproducible esta tecnología? żCuál será su impacto en el ejercicio de nuestra medicina? żLos resultados se pueden compartir con los pacientes? żSon procedimientos económicamente abordables? żExiste una evidencia medica de buen nivel? y żCuáles serán las repercusiones legales del ejercicio médico?
Existen estudios realizados en Estados Unidos que demuestran que, dentro de 20 ańos, el sistema de seguro de salud de ese país no será capaz de financiar las nuevas tecnologías que serán desarrolladas en medicina. En nuestro medio existen problemas similares, entre los cuales es saber si los planes de salud tienen cobertura sobre dichos exámenes.
Es necesario definir el impacto que se obtiene al aplicar dichas técnicas en la práctica privada o en la práctica de salud pública, ya que ciertas tecnologías se emplean en determinados ámbitos. Esto se relaciona de modo directo con el modo de operación del sistema privado (que trabaja con individuos) y del sistema público (trabaja con poblaciones) lo que implica que los costos e impactos sean distintos; con la prevención primaria y secundaria en CaCu, por lo que es importante determinar la definición de las poblaciones, la edad de inicio de tamizaje, la aceptabilidad del método, los aspectos psicosociales como la detección de enfermedades de transmisión sexual, la costo-efectividad y la interacción con otras estrategias de prevención (Figura 1). La prevención secundaria en Inglaterra demuestra una drástica disminución de la incidencia, mientras que en Brasil se mantiene elevada debido a que la existencia de un programa local y no a nivel nacional (3).
Figura 1. Comparación de incidencia específica por edades de CaCu entre Brasil e Inglaterra.
En el ańo 1985, el programa de prevención inglés contaba con graves falencias, por lo que se decidió implementar el sistema denominado “call and recall”, sin alterar la técnica utilizada, el cual se caracterizó por focalizar la atención en aquellas mujeres que requerían del examen y citarlas las veces que sean necesarias para cada examen. El sistema ha permitido una disminución importante en la prevalencia y mortalidad por CaCu en países de Europa (Figura 2) (4).
Pese a lo anterior, incluso en países con alta cobertura y sistemas organizados de tamizaje, existen casos de cáncer invasor y de víctimas fatales (5). Esto indica que las técnicas, en esencia la citología tradicional, tienen sus debilidades. Las muertes por CaCu, aún frente a la existencia de estrategias de prevención y tratamiento, se consideran una incompetencia, ya sea de los prestadores o de los sistemas de salud, o por parte de la población que no asume el autocuidado como algo esencial en la vida (Tabla 1).
Tabla 1. Cobertura efectiva de los programas organizados de tamizaje para CaCu.
Durante los últimos siete ańos, la mortalidad por CaCu ha permanecido alta en todos los países de América Latina y el Caribe, lo que refleja la ausencia de programas de screening o la existencia de programas ineficientes. Tendencias decrecientes sólo se han observado en tres de 28 países. Se estima una cifra aproximada de 33.000 muertes anuales en la región y una muerte por CaCu cada 15 minutos (Figura 3).
El problema no radica en la realización de técnicas o en la implementación de nuevas tecnologías, sino en cómo lograr que las mujeres entiendan lo importante que es la prevención de CaCu.
Según Suba, el elemento fundamental para el éxito es la utilización adecuada de las herramientas disponibles y no la espera en la implementación de nuevas estrategias, vacunas o técnicas para algo que tiene una solución conocida, abordable, diagnosticable y tratable (2).
El Papanicolaou (PaP) convencional tiene algunos defectos, entre los cuales destacan el no poder capturar la totalidad de la muestra por el frotis, posee elementos agregados distorsionadores, su fijación puede ser menos que óptima, se produce una distribución aleatoria de células anormales y que la calidad del extendido es variable; factores todos que atentan contra la sensibilidad de la prueba. Lo mencionado conlleva a que el PaP sea un método en la cual su repetición es imprescindible.
De igual forma, existen otras limitaciones. Por ejemplo, el 50% de las mujeres en Chile y en otros países, que tienen cáncer invasor, nunca se han realizado un PaP en los últimos 10 a 15 ańos (6); el 24% de los PaP negativos y que fueron repetidos en casos de cáncer invasor, resultaron con lesiones de alto grado, ya que el PaP no detecta cáncer de cuello uterino, sino lesiones preinvasoras, por lo que su sensibilidad frente al cáncer es menor debido a la intensa reacción inflamatoria que produce. Además sólo el 7% de los cánceres invasores tienen una adecuada historia de tamizaje.
A causa de esas limitaciones, el método debe ser repetitivo, puesto que los resultados dependen de la calidad de la muestra, presentan una interpretación subjetiva y una alta tasa de errores. El impacto en los resultados sólo ocurre si se tiene una alta cobertura de PaP (70 a 80 % en la población), en forma frecuente, y con seguimiento oportuno.
Para la citología y la citopatología, el control de calidad ya se encuentra definido. Según la Dra. Amanda Herbert, del Guy & Saint Thomas Foundation, es indispensable: poder monitorizar las tasas reportadas, las individuales, y de laboratorio, y compararlas con estándares locales; monitorizar el valor predictivo positivo del laboratorio y del personal; participar en controles de calidad externos; y revisar y auditar tanto la histología como la citología cuando surjan discrepancias. Por desgracia, tales recomendaciones, no se aplican a la realidad del país.
Frente a un PaP con diagnóstico de frotis atípico, se pueden consultar las guías clínicas del Ministerio de Salud en su sitio virtual, si existe alguna duda respecto a la acción a seguir. De acuerdo a éstas, la conducta frente a este frotis no necesariamente es efectuar colposcopia o biopsia de endocérvix y exocérvix, sino que se puede repetir el examen. Frente a un PaP que informa de lesión intraepitelial escamosa de bajo grado, sugerente de infección por virus papiloma, se sabe que el PaP no es un método adecuado para detectar infección por virus papiloma.
Es el estándar en una serie de países, entre ellos Estados Unidos y el Reino Unido. Existen dos tipos de CML que son los más utilizados: el de filtración y el de centrifugación. Con este tipo de método, la muestra se obtiene a través de un dispositivo de bastante mejor rendimiento, cuya forma asemeja a una espátula plástica o un cepillo, por lo que puede captar una muestra de células bastante mejor que una tórula de algodón, en donde esta última mantiene un residuo de 60% del total de la muestra (Figura 4).
Figura 4. Elementos y técnica de la citología en medio líquido.
Los componentes de CML contemplan un buffer para mantener el pH, ya sea “Carbowax” o polietilenglicol (preservante); una sustancia hemolítica que da origen a la marca registrada y un prefijador poco volátil (Metanol). El procesamiento técnico incluye la filtración (“Thin-Prep”) y la centrifugación (“Sure-Path”y “Autocyte Prep”), en donde ambos métodos pueden ser semimanuales o automatizados.
La CML en teoría resolvería los problemas del PaP convencional, en lo que respecta a representatividad, fijación de la muestra y calidad del frotis. Entre las ventajas de la técnica destacan que la alícuota del material que se examina es representativa del total; el frotis resulta más limpio y fácil de examinar; disminuye el esfuerzo visual con un posible aumento en el rendimiento; y permite pruebas adicionales en el material restante como tipificación viral (captura híbrida II, Cervista y PCR), marcadores de proliferación (PCNA, Ki 67) y detección de algunas enfermedades de transmisión sexual. No obstante, la mayor desventaja es el costo, el cual es bastante alto.
Al analizar los resultados de un estudio comparativo acerca del rendimiento en detección de lesiones intraepiteliales entre PaP convencional y CML, por un método de muestra dividida, no se encuentra diferencia significativa entre ellos, aunque los resultados favorecen a CML (Tabla 2).
Tabla 2. Estudio comparativo del rendimiento entre PaP y CML.
Otro estudio, que abarca a casi 200.000 casos, el cual compara los tipos de diagnósticos obtenidos en CML y PaP, muestra una reducción en el número de diagnósticos inadecuados y subóptimos; lo cual se explica por el hecho de que el PaP es un examen operador dependiente, y por lo tanto la capacidad del operador para establecer el diagnostico visual es lo que marca el resultado final (Tabla 3) (7).
Tabla 3. Estudio comparativo entre CML y frotis convencional según informe diagnóstico.
Las tasas reportadas tras la incorporación de CML demuestran que las lesiones de alto grado se mantienen; las de bajo grado son similares con ambas técnicas; no existen cambios en el valor predictivo positivo; y que las tasas de muestras inadecuadas son menores con la técnica CML.
Tras los hechos anteriores, se desprende que la comprensión de los factores moleculares puede resultar de gran ayuda. Así entonces, aparece la técnica de tamizaje basada en la detección de VPH (o prueba de captura de híbridos, la cual consiste en un método que permite detectar en forma directa el material genético o ADN de los VPH de alto riesgo en forma previa al origen de displasias y CaCu), para el cual se exponen diferentes aplicaciones:
No obstante, hasta el momento ningún país utiliza la prueba de VPH como tamizaje primario (8).
En Estado Unidos, la práctica común es la realización de una prueba de VPH luego de que un PaP presenta un informe diagnóstico atípico, y de acuerdo con los resultados del examen la paciente es derivada a estudio o sigue en control de rutina si no se pesquisa un genotipo de VPH de alto riesgo.
Es necesario entender que la técnica de captura hibrida utiliza una sonda que permite detectar la presencia de uno de los 13 genotipos de alto riesgo, pero a su vez, tiene reacción cruzada con dos genotipos de bajo riesgo.
La técnica Cervista, que en Chile no está disponible, permite detectar 14 genotipos de alto riesgo de VPH, que a su vez logra tipificar sólo para genotipos 16 y 18, al realizar una modificación, los que se correlacionan con lesiones persistentes y de mayor grado o cáncer.
Es evidente que la tipificación incidirá en el futuro, puesto que en la medida que las vacunas se incluyan en los programas, disminuirá el número de PaP con informes atípicos o anormales. Como consecuencia, por un efecto matemático, caerá el valor predictivo del examen, lo cual derivará en un mayor apoyo a estas técnicas independientes de operador y servirán como métodos de vigilancia epidemiológica para infección por VPH.
El examen de VPH tiene mayor sensibilidad que PaP, pero una especificidad mucho más baja, lo cual indica que el valor predictivo negativo es muy alto. Por lo tanto, si una prueba de tipificación informa que no existe infección por VPH de alto riesgo, es un resultado de gran confianza. El problema es que, al ser una técnica con menor especificidad, pueda existir una sobre demanda de mujeres referidas por una infección transitoria por VPH (Tabla 4).
Tabla 4. Desempeńo de PaP y examen de VPH en la detección de lesiones avanzadas.
Si bien, las comparaciones entre tipificación y citología mantienen sus respectivas diferencias en cuanto a sensibilidad y especificidad, lo más efectivo es la combinación de ambos métodos (9).
Ventajas. El examen de VPH, al no ser operador dependiente, permite que la técnica sea reproducible en cualquier entorno; lo que otorga una elevada especificidad, un valor predictivo negativo alto y un aumento en los intervalos del examen.
Desventajas. La presencia de infecciones transitorias (10 a 20% de la población adulta será VPH positivo) contraindica su uso en mujeres menores de 30 ańos debido a la alta prevalencia de infecciones de VPH (5 a 24% en mujeres sobre esta edad) sobre todo de alto riesgo. Además posee baja sensibilidad, un valor predictivo positivo menor, es un examen costoso y presenta el efecto estigma de una enfermedad de transmisión sexual al explicar la presencia de VPH a una paciente.
Sin duda las nuevas tecnologías permiten exámenes más exactos y avanzar aún más en el conocimiento, pero es importante conocerlas y comprender el modo de enfrentar sus resultados; ya que es siempre se debe contar con una vía alternativa de estudio. Si bien el PaP seguirá constituyendo el pilar esencial para el diagnóstico de CaCu.

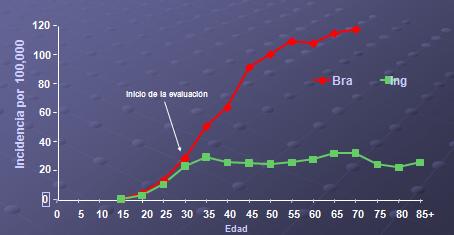 Figura 1. Comparación de incidencia específica por edades de CaCu entre Brasil e Inglaterra.
Figura 1. Comparación de incidencia específica por edades de CaCu entre Brasil e Inglaterra.

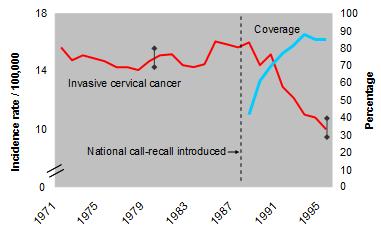 Figura 2. Incidencia de CaCu estandarizada por edad en Inglaterra, 1975-1995. Se aprecia reducción de la incidencia desde la instauración del sistema “call and recall”.
Figura 2. Incidencia de CaCu estandarizada por edad en Inglaterra, 1975-1995. Se aprecia reducción de la incidencia desde la instauración del sistema “call and recall”.

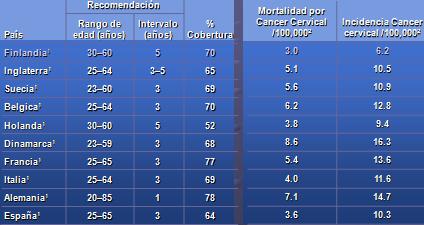 Tabla 1. Cobertura efectiva de los programas organizados de tamizaje para CaCu.
Tabla 1. Cobertura efectiva de los programas organizados de tamizaje para CaCu.

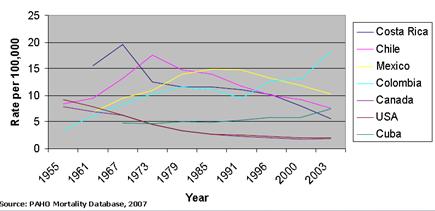 Figura 3. Curvas de tendencia de mortalidad en países de América Latina. Costa Rica, México y Chile muestran curvas decrecientes.
Figura 3. Curvas de tendencia de mortalidad en países de América Latina. Costa Rica, México y Chile muestran curvas decrecientes.

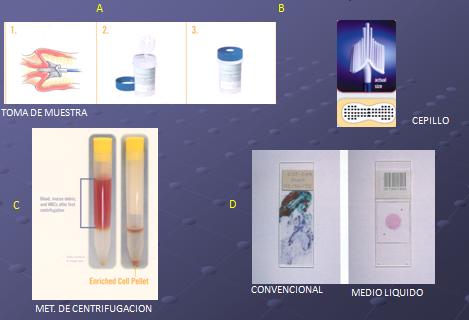 Figura 4. Elementos y técnica de la citología en medio líquido.
Figura 4. Elementos y técnica de la citología en medio líquido.

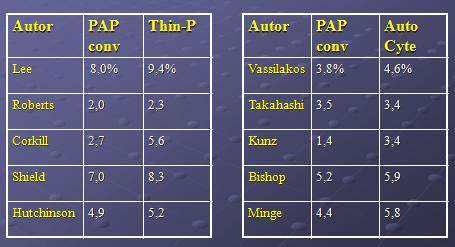 Tabla 2. Estudio comparativo del rendimiento entre PaP y CML.
Tabla 2. Estudio comparativo del rendimiento entre PaP y CML.

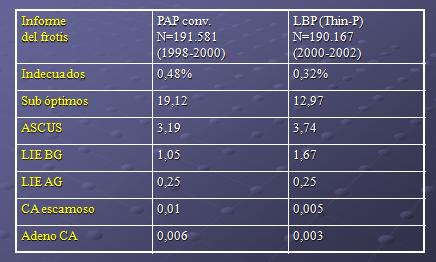 Tabla 3. Estudio comparativo entre CML y frotis convencional según informe diagnóstico.
Tabla 3. Estudio comparativo entre CML y frotis convencional según informe diagnóstico.

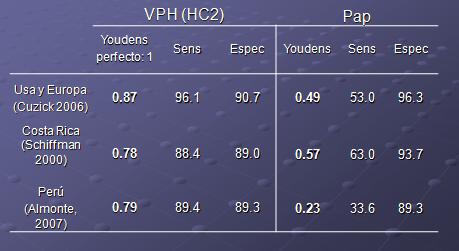 Tabla 4. Desempeńo de PaP y examen de VPH en la detección de lesiones avanzadas.
Tabla 4. Desempeńo de PaP y examen de VPH en la detección de lesiones avanzadas.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

Este texto completo es una transcripción editada de una conferencia dictada en el Curso Tópicos de Actualidad, Programa Educación Médica Continua 2009, organizado por los Departamentos de Ginecología y Obstetricia de las clínicas Santa María y Dávila. El curso se realizó los días 15 y 16 de agosto de 2009.
 Expositor:
Eugenio Suarez Pacheco[1]
Expositor:
Eugenio Suarez Pacheco[1]

Citación: Suarez E. New technologies for the early detection of cervical cancer: promises or better results?. Medwave 2010 Jun;10(6):e4596 doi: 10.5867/medwave.2010.06.4596
Fecha de publicación: 1/6/2010

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión
 Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
 [No authors listed]. Cancer of the cervix: death by incompetence. Lancet 1985;2(8451):363-4. | PubMed |
[No authors listed]. Cancer of the cervix: death by incompetence. Lancet 1985;2(8451):363-4. | PubMed | Suba EJ, Donnelly AD, Furia LM, Huynh ML, Raab SS. Cervical cancer prevention for all the world's women: genuine promise resides in skilled quality management rather than novel screening approaches. Diagn Cytopathol 2007;35(3):187-91. | CrossRef | PubMed |
Suba EJ, Donnelly AD, Furia LM, Huynh ML, Raab SS. Cervical cancer prevention for all the world's women: genuine promise resides in skilled quality management rather than novel screening approaches. Diagn Cytopathol 2007;35(3):187-91. | CrossRef | PubMed | Ferlay J, Bray F, Pisani P, Parkin DM. GLOBOCAN 2002: Cancer incidence, mortality and prevalence worldwide. IARC CancerBase No. 5. version 2.0, IARCPress, Lyon, 2004.
Ferlay J, Bray F, Pisani P, Parkin DM. GLOBOCAN 2002: Cancer incidence, mortality and prevalence worldwide. IARC CancerBase No. 5. version 2.0, IARCPress, Lyon, 2004.  Quinn M, Babb P, Jones J, Allen E. Effect of screening on incidence of and mortality from cancer of cervix in England: evaluation based on routinely collected statistics. BMJ 1999;318(7188):904-8. | PubMed | PMC |
Quinn M, Babb P, Jones J, Allen E. Effect of screening on incidence of and mortality from cancer of cervix in England: evaluation based on routinely collected statistics. BMJ 1999;318(7188):904-8. | PubMed | PMC | Luciani S, Andrus JK. A Pan American Health Organization strategy for cervical cancer prevention and control in Latin America and the Caribbean. Reprod Health Matters 2008;16(32):59-66. | CrossRef | PubMed |
Luciani S, Andrus JK. A Pan American Health Organization strategy for cervical cancer prevention and control in Latin America and the Caribbean. Reprod Health Matters 2008;16(32):59-66. | CrossRef | PubMed | Cheung AN, Szeto EF, Leung BS, Khoo US, Ng AW. Liquid-based cytology and conventional cervical smears: a comparison study in an Asian screening population. Cancer 2003;99(6):331-5. | CrossRef | PubMed |
Cheung AN, Szeto EF, Leung BS, Khoo US, Ng AW. Liquid-based cytology and conventional cervical smears: a comparison study in an Asian screening population. Cancer 2003;99(6):331-5. | CrossRef | PubMed | Franco EL. Chapter 13: Primary screening of cervical cancer with human papillomavirus tests. J Natl Cancer Inst Monogr 2003;(31):89-96. | PubMed |
Franco EL. Chapter 13: Primary screening of cervical cancer with human papillomavirus tests. J Natl Cancer Inst Monogr 2003;(31):89-96. | PubMed |