Este texto completo es una transcripci¾n editada y revisada de una conferencia dictada en el XI Curso Educaci¾n Continua Medicina Interna 2006, organizado por el Departamento de Medicina del Hospital ClĒnico U. de Chile, realizado desde el 26 de mayo al 30 de septiembre de 2006 y cuyos directores fueron la Dra. Leticia Elgueta y el Dr. Miguel Fodor.
La infecci¾n del tracto urinario (ITU) es uno de los motivos mßs frecuente de consulta, tanto a nivel de consultorios del sistema p·blico como en el sistema privado. En Chile, en la actualidad se notifican 70.000 infecciones urinarias al a±o y cada una de ellas prolonga la estadĒa en diez dĒas cuando se diagnostica en el hospital. Mßs de 95% de las ITU son causadas por un solo agente bacteriano; alrededor de 40% de la poblaci¾n adulta ha tenido un episodio de ITU en su vida; 25% de las mujeres en edad fķrtil, es decir, entre 20 y 40 a±os de edad, va a presentar alg·n episodio; de ellas, un tercio va a recurrir a los seis meses de la infecci¾n inicial. Finalmente, entre 10 y 15% de las mujeres mayores de 60 a±os van a tener recurrencias frecuentes, pero menos de 5% corresponderß a recaĒdas y la mayorĒa serßn reinfecciones.
La historia natural de la infecci¾n urinaria y de la bacteriuria sintomßtica es distinta seg·n se trate de poblaci¾n de sexo femenino o masculino y seg·n la etapa de la vida. 1% de los neonatos tienen bacteriuria y la mayorĒa de estos pacientes son de sexo masculino, debido a que la prevalencia de malformaciones de la vĒa urinaria es mucho mßs frecuente en los varones a esta edad. En la etapa escolar la ITU es mßs frecuente en las ni±as, con una prevalencia aproximada de 1,6%, pero s¾lo 30% de estas pacientes tiene sĒntomas, lo que significa que 70% de las escolares que hacen infecci¾n urinaria tienen episodios asintomßticos; el problema es que casi 100% de estas ni±as va a tener una ITU recurrente. Cuando la poblaci¾n de sexo femenino entra en la etapa reproductiva, aumenta la prevalencia de bacteriuria a medida que aumenta la edad; despuķs de los 50 a±os comienza a aumentar la frecuencia en los hombres, generalmente asociado a problemas de pr¾stata o uropatĒa obstructiva.
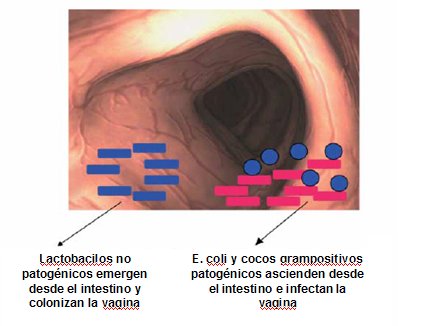
Figura 1. Diversas bacterias emergen del intestino y colonizan o infectan la vagina
Existen algunos factores patogķnicos que favorecen la aparici¾n de episodios de bacteriuria o infecci¾n urinaria; ninguno de ellos es mßs importante que los otros. Se ha visto que existe cierta susceptibilidad genķtica, ya que esta patologĒa es mßs frecuente en personas portadoras de estado secretor ABO, grupo sanguĒneo P, algunos haplotipos como el HLA 3 y en individuos de raza negra; sin embargo, esto siempre se acompa±a de alguna susceptibilidad propia adicional, sea por comportamiento, uso de diafragmas o espermicidas, o prßcticas de mala micci¾n, como se ve en las mujeres, que tienden a retener la orina, lo que favorece que ciertas poblaciones susceptibles tengan mayor frecuencia de bacteriuria o ITU. En la poblaci¾n mayor, la deficiencia de estr¾genos hace que las pacientes sean mßs susceptibles, pero esto se asocia a una mayor incidencia de cistocele, incontinencia urinaria y residuo post miccional en este grupo etario.
La ITU complicada se presenta con mayor frecuencia en: pacientes con alteraci¾n anat¾mica o funcional de la vĒa urinaria; sexo masculino, por la posibilidad de que se genere prostatitis o por obstrucci¾n de la vĒa urinaria; urolitiasis; diabetes mellitus; inmunosupresi¾n; embarazo; sĒntomas de mßs de siete dĒas de duraci¾n, a pesar del tratamiento; instrumentaci¾n reciente de la vĒa urinaria; edad avanzada; uso reciente de antibi¾ticos y fracaso del tratamiento.
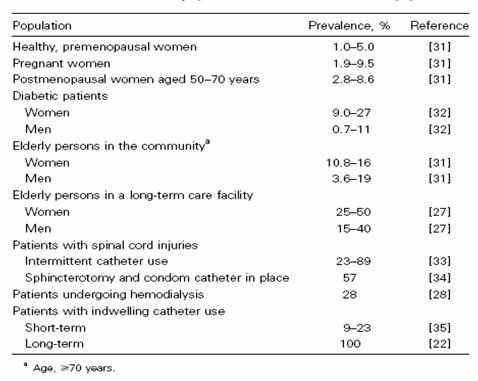
Tabla I. Prevalencia de bacteriuria asintomßtica en poblaciones seleccionadas (IDSA Guidelines for Asymptomatic Bacteriuria CID 2005:40, 1 March, 645)
En cuanto a la microbiologĒa de la bacteriuria asintomßtica, es habitual que se trate de cepas de Escherichia coli que carecen de los factores de virulencia mencionados, es decir, son cepas mßs ōbenignasö. Pueden aislarse otros gķrmenes, como algunas enterobacterias tipo Klebsiella, estafilococo, etc, pero lo mßs frecuente es que sean cepas de Escherichia coli de baja virulencia, lo que significa que la bacteriuria asintomßtica en una mujer joven, sana, sin alteraciones anat¾micas o funcionales de la vĒa urinaria y que no estķ embarazada, carece de indicaci¾n de b·squeda o tratamiento.
Las guĒas americanas del a±o 2005 hicieron algunas recomendaciones basadas en la evidencia, que se clasific¾ en estudios prospectivos, controlados y aleatorios hasta opiniones de expertos.
La guĒa I establece que el diagn¾stico de bacteriuria asintomßtica se basa en el resultado del cultivo de una muestra recolectada de una forma que asegure que no hay contaminaci¾n (A-II). Si la mujer no tiene sĒntomas se requieren dos muestras con recuentos mayores de 10 elevado a 5 UFC para hacer el diagn¾stico. En hombres se necesita mßs de 10 elevado a 5 UFC, pero s¾lo una muestra.
La guĒa II establece que la piuria acompa±ada de bacteriuria asintomßtica no es indicaci¾n de tratamiento antimicrobiano (A-II). Existe evidencia s¾lida de que cuando esta poblaci¾n de pacientes recibe tratamiento, surgen dos problemas: por un lado, no disminuye la frecuencia de recurrencia de bacteriuria, no disminuye la frecuencia de aparici¾n de infecci¾n urinaria sintomßtica ni disminuyen las hospitalizaciones por infecci¾n; y por otro lado, el uso indiscriminado de antibi¾ticos en poblaciones que no necesitan ser tratadas favorece la emergencia de resistencia.
La guĒa III establece quķ hacer con la bacteriuria en la mujer embarazada, donde la situaci¾n es muy distinta, porque el riesgo de hacer una pielonefritis es muy alto, casi 100% de los casos. Por lo tanto, esta guĒa, que se basa en estudios prospectivos, aleatorios y controlados, recomienda que se debe buscar bacteriuria en forma precoz en el embarazo, al menos una vez; si el resultado del cultivo es positivo, de acuerdo a los criterios anteriores, se debe tratar por tres a siete dĒas. Despuķs del tratamiento se debe controlar la bacteriuria en forma peri¾dica, porque tiende a recurrir. En aquellas pacientes en que el estudio de bacteriuria precoz en el embarazo dio un cultivo negativo no se recomienda continuar buscando en el resto del embarazo, excepto si presenta un episodio sintomßtico.
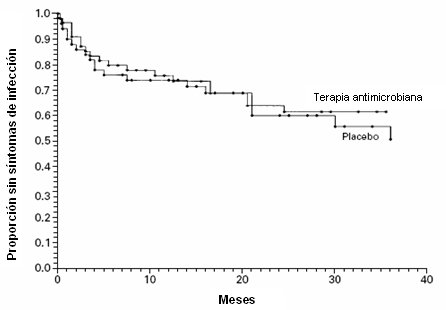
La conducta en los pacientes diabķticos es un tema que genera controversia; muchos dicen que la bacteriuria asintomßtica en el diabķtico se debe tratar, sin embargo en muchos trabajos, con seguimientos de 18 meses a 14 a±os, no se ha encontrado ninguna diferencia en frecuencia de ITU, mortalidad o progresi¾n de las complicaciones asociadas a diabetes, incluyendo la neuropatĒa, entre pacientes bacteri·ricas y no bacteri·ricas. Por lo tanto, la guĒa americana establece que la b·squeda para el tratamiento de la bacteriuria asintomßtica, en mujeres diabķticas, no tiene ninguna indicaci¾n, seg·n evidencia de primer nivel (A-I). En la Fig. 2 se muestra un grßfico de un trabajo publicado en la Revista Internacional de InfectologĒa, en el que se observa la proporci¾n de pacientes sin infecci¾n sintomßtica en relaci¾n al tiempo, en pacientes que tenĒan bacteriuria asintomßtica y que se asignaron a tratamiento o placebo. No hubo diferencia en tratar con terapia antimicrobiana o placebo a pacientes diabķticos, siendo grupos comparables en edad y sexo.
Figura 2. Proporci¾n de mujeres diabķticas que permanecieron sin ITU sintomßtica: comparaci¾n de tratamiento con terapia antimicrobiana o placebo
Respecto a la bacteriuria asintomßtica, su b·squeda y/o tratamiento no se recomienda en mujeres premenopßusicas, poblaci¾n diabķtica, poblaciones a±osas, ancianos en hogares, personas con da±o neurol¾gico y pacientes con catķter in situ. SĒ se recomienda buscar la presencia de gķrmenes cuando un paciente va a ser instrumentalizado en la vĒa urinaria, si se va a hacer un procedimiento urol¾gico y si hay riesgo de sangrado de la mucosa. En estos casos la bacteriuria se debe buscar y tratar antes del procedimiento. Tambiķn, a pesar de que la evidencia es mßs dķbil y se basa solamente en opiniones, no en estudios grandes, en aquellas mujeres que han tenido una sonda que se ha retirado, cuando persiste la bacteriuria a las 48 horas se deberĒa considerar tratamiento.
En cuanto al diagn¾stico, se exige un recuento de colonias mayor de 10 elevado a 5 UFC/ml, pero, considerando que un tercio de los pacientes con cistitis pueden tener recuentos bajos de colonias, la Sociedad Americana de Enfermedades Infecciosas dice que, por consenso, se debe considerar cistitis a la infecci¾n urinaria sintomßtica con mßs de 10 elevado a 3 UFC/ml. Esto ha sido un tanto controvertido, pero se basa en estudios realizados en pacientes con pielonefritis. En una mujer joven, sana, que no tiene ninguna alteraci¾n de la vĒa urinaria, no es necesario realizar urocultivo en un primer episodio de infecci¾n urinaria, es decir, se puede hacer una terapia empĒrica; pero es obligatorio hacerlo en pacientes con pielonefritis o cuando la probabilidad de infecci¾n es baja, pero hay sospecha (Gupta , Am J Med 2002; Bent , JAMA 2002; Rubin, Clin Infec Disease 1992).
Los datos de la resistencia, a nivel mundial, para los fßrmacos que tradicionalmente se han utilizado para tratamiento de la ITU, indican que el cotrimoxazol (trimetoprim-sulfa) tiene una tasa altĒsima de resistencia en los Estados Unidos (20%); el hecho de que en un paĒs haya mßs de 20% de resistencia de un antibi¾tico para el tratamiento de una infecci¾n urinaria hace que ese antibi¾tico no sea elegible para tratamiento. En Europa la resistencia alcanza a 35%. En cuanto a las quinolonas, se ha observado un aumento sostenido de la resistencia en los ·ltimos a±os, alcanzando 37% en paĒses europeos, debido al uso indiscriminado; es indiscutible que la quinolona es un excelente medicamento para el tratamiento de la infecci¾n urinaria, pero el uso indiscriminado ha llevado a la emergencia de resistencia. Los betalactßmicos en general no se recomiendan, por su alta resistencia. La nitrofurantoĒna, que es uno de los antibi¾ticos mßs antiguos, tiene una excelente actividad, pero s¾lo contra cepas de Escherichia coli. Frente a gķrmenes no coli hay resistencia en 40% de los casos. La gentamicina en la prßctica no tiene resistencia, pero frente a la nitrofurantoĒna presentan resistencia todas las enterobacterias (klebsiellas, proteus, etc).
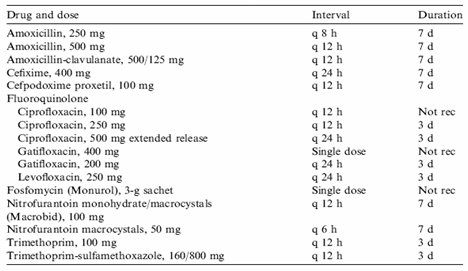
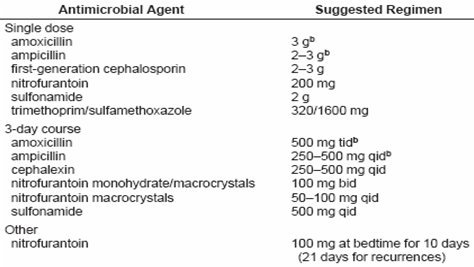
En infecciones urinarias no complicadas, seg·n la revisi¾n de 337 estudios, las guĒas establecen que:
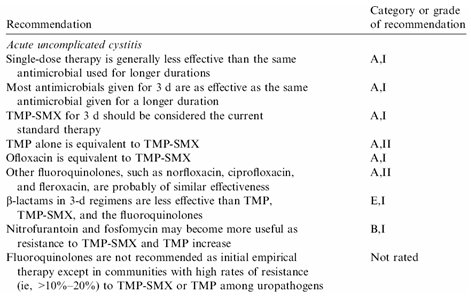
En la Tabla II se muestra la guĒa, con la categorĒa de evidencia para cada recomendaci¾n; y en la Tabla III se resumen las terapias recomendadas, con la duraci¾n y dosis correspondientes.
Tabla II. Cistitis no complicada: Recomendaciones generales (IDSA Uncomplicated UTI Treatment Guidelines)
Tabla III. Cistitis no complicada: terapia antimicrobiana oral recomendada (IDSA Uncomplicated UTI Treatment Guidelines)
En cuanto al tratamiento de la pielonefritis aguda no complicada, ķste no debe ser inferyor a 14 dĒas de terapia; un tratamiento de 10 dĒas puede ser insuficiente y llevar a recurrencia, complicaci¾n o emergencia de resistencia. La bacteriologĒa indicarß el medicamento que se va a utilizar. Si es un caso grave se debe hospitalizar al paciente y tratar con antibi¾ticos parenterales, como quinolonas, aminoglic¾sidos o cefalosporinas; las dosis e intervalos se resumen en la Tabla IV.
Tabla IV. RegĒmenes parenterales para la pielonefritis aguda no complicada (IDSA Uncomplicated UTI Treatment Guidelines)
En el embarazo, la bacteriuria es mßs frecuente en mujeres que han tenido bacteriuria en etapa escolar. Tal como se dijo, 1,6 a 5% de las ni±as tienen episodios de bacteriuria y 70% son asintomßticas, pero las mujeres que hacen bacteriuria en el embarazo son las que han tenido bacteriuria en la etapa escolar. La frecuencia general en las mujeres embarazas es de 4,1 %; si no se trata ocurrirß una infecci¾n sintomßtica y 30% de las pacientes desarrollarßn una pielonefritis. En la Tabla V se muestran los antibi¾ticos recomendados por los Anales de FarmacologĒa, con las dosis que se pueden utilizar en las pacientes.
Tabla V. RegĒmenes antimicrobianos para el tratamiento de la bacteriuria asintomßtica en el embarazo (The Annals of Pharmacotherapy, 2004, vol 38)
Frente a una pielonefritis aguda no complicada se debe evaluar el germen y su susceptibilidad a los antibi¾ticos, de modo que siempre se debe solicitar urocultivo. Los hemocultivos se solicitan s¾lo en los pacientes que se hospitalizan, en quienes 20% de los hemocultivos son positivos. En el Hospital ClĒnico de la Universidad de Chile la positividad es de 30% a 35% en los pacientes que estßn hospitalizados. El tratamiento antibi¾tico no debe ser menor de dos semanas y se debe controlar con urocultivo posteriormente. Se dice que la resoluci¾n clĒnica es esperable en 48 a 72 horas, pero a veces demora mucho mßs, en especial en pacientes que estßn hospitalizados, que por lo general presentan mejorĒa clĒnica despuķs de cinco a seis dĒas de terapia bien llevada. Se recomienda realizar ecografĒa o TAC en todos los pacientes que: no respondan al cuarto dĒa de tratamiento; estķn hospitalizados; hayan tenido una pielonefritis previa; presenten clĒnica atĒpica (hematuria prolongada, dolor c¾lico); tengan antecedente de infecciones urinarias en la infancia.
En caso de ITU complicada, siempre se debe solicitar urocultivo, porque en estos casos la flora es mßs variada y presenta mayor resistencia antibi¾tica; se debe prescribir tratamiento prolongado, mĒnimo 10 dĒas, con antibi¾ticos empĒricos de mayor espectro; se debe estudiar y corregir las alteraciones subyacentes. Finalmente, es indispensable controlar con urocultivo post tratamiento y se podrĒa considerar la profilaxis antibi¾tica para frenar la infecci¾n urinaria complicada.








 Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.

Este texto completo es una transcripci¾n editada y revisada de una conferencia dictada en el XI Curso Educaci¾n Continua Medicina Interna 2006, organizado por el Departamento de Medicina del Hospital ClĒnico U. de Chile, realizado desde el 26 de mayo al 30 de septiembre de 2006 y cuyos directores fueron la Dra. Leticia Elgueta y el Dr. Miguel Fodor.
 Expositora:
MarĒa Eugenia Sanhueza[1]
Expositora:
MarĒa Eugenia Sanhueza[1]

Citaci¾n: Sanhueza ME. Urinary tract infection. Medwave 2007 Abr;7(3):e1905 doi: 10.5867/medwave.2007.03.1905
Fecha de publicaci¾n: 1/4/2007

Nos complace que usted tenga interķs en comentar uno de nuestros artĒculos. Su comentario serß publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la direcci¾n editorial considera que su comentario es: ofensivo en alg·n sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas polĒticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisi¾n por pares.
A·n no hay comentarios en este artĒculo.
Para comentar debe iniciar sesi¾n