 Para Descargar PDF debe Abrir sesión.
Para Descargar PDF debe Abrir sesión.
Palabras clave: adhesive capsulitis, manual therapy, physical therapy modalities, randomized controlled trial, glenohumeral joint
OBJETIVO
Demostrar la efectividad a corto plazo de la técnica de movilización posterior glenohumeral, en la mejoría del rango de rotación externa en pacientes con capsulitis adhesiva primaria de hombro.
MÉTODOS
El presente estudio clínico aleatorizado, fue realizado en el Hospital Clínico San Borja Arriarán, donde 57 participantes en un rango de edad entre 50 y 58 ańos, fueron asignados de forma aleatoria a uno de dos grupos de tatamiento. A ambos grupos se les dio un tratamiento de 10 sesiones. El grupo experimental (n=29) recibió la técnica de movilización posterior glenohumeral luego de un entrenamiento con cicloergómetro. El grupo control (n=28) participó de un programa de tratamiento kinésico convencional. La medida de resultado primaria fue el rango de movimiento pasivo de rotación externa, las mediciones secundarias fueron el rango de flexión anterior y abducción, la percepción del dolor se midió con la escala visual analógica y la funcionalidad usando el puntaje de Constant-Murley.
RESULTADOS
El estudio fue diseńado con potencia estadística para detectar una diferencia de cuatro grados en el rango de rotación externa entre los grupos al finalizar el tratamiento. El grupo experimental mostró una mejoría significativa con un promedio de la diferencia de 46,3 grados y desviación estándar 8,7 grados en comparación con el grupo control con 18,1 grados y desviación estándar 7,2 grados (p<0,0001). También hubo una disminución en la percepción del dolor (p=0,0002) y mejoró la funcionalidad (p<0,0001) en el grupo tratado con movilización posterior glenohumeral.
CONCLUSIONES
La movilización posterior glenohumeral aplicada luego de un entrenamiento con cicloergómetro es una técnica efectiva a corto plazo en el manejo terapéutico de la capsulitis adhesiva primaria. Este tratamiento disminuye el dolor y mejora la función comparado con un tratamiento kinésico convencional. El grado de incremento en la rotación externa de hombro supera en más de 20 grados al tratamiento convencional.
La capsulitis adhesiva es una condición musculoesquelética común, caracterizada por dolor de inicio espontáneo en el hombro asociado a una pérdida progresiva del movimiento escapulohumeral de etiología desconocida. Se han usado numerosos términos para definir esta condición clínica, la primera descripción fue realizada por Duplay en 1896 quien la denominó “periartritis escapulohumeral” [1]. Posteriormente Codman en 1934 acuñó el término “hombro congelado” [2], aunque la literatura actual ha enfatizado que este término es muy amplio y podría llevar a confusión, ya que engloba una serie de patologías que cursan clínicamente con dolor y rigidez del hombro como la bursitis subacromial, tendinitis cálcica, tenosinovitis bicipital y rotura del manguito rotador. Por lo tanto, no es específico para la condición estudiada [3],[4],[5],[6],[7]. Fue Neviaser en la época pre artroscópica [8], el primero en usar el término “capsulitis adhesiva” para describir una inflamación crónica de la membrana sinovial con fibrosis de la cápsula articular y adherencias intraarticulares en el hombro, aunque resultados de estudios artroscópicos posteriores han descartado la presencia de adherencias intraarticulares [9],[10]. El consenso de la Sociedad Americana de Cirujanos de Hombro y Codo en 1994 la definió como, ''una condición de etiología desconocida, caracterizada por una restricción significativa del movimiento pasivo y activo del hombro que se produce en ausencia de una patología intrínseca conocida'' [11]. Zuckerman [11],[12] propuso un esquema de clasificación donde la capsulitis adhesiva primaria o idiopática no está asociada a una condición sistémica o historia de daño. Es decir, no existe ningún evento precedente al que se pueda atribuir el cuadro y, desde el punto de vista del diagnóstico, se considera en todos los casos que la etiología asociada o subyacente a esta condición no pueda ser identificada.
Si bien es cierto que la capsulitis adhesiva se considera una enfermedad de curso autolimitado, Reeves et al. [13] fueron los primeros en identificar tres fases o estadios que se dan en forma secuencial (fase dolorosa, rigidez y de resolución). Posteriormente Hannafin y Chiaia [14] describieron cuatro etapas, integrando en su clasificación hallazgos clínicos, histológicos y las etapas artroscópicas descritas por Neviaser [4]. La etapa 1 denominada pre adhesiva tiene una duración aproximada de cero a tres meses, caracterizada por dolor al movimiento activo y pasivo con limitación gradual en el rango medio y final de todos los movimientos del hombro; histológicamente solo hay sinovitis glenohumeral difusa. La etapa 2 o fase de congelamiento dura de tres a nueve meses, los pacientes presentan altos niveles de dolor en el rango final del movimiento con limitaciones significativas de toda la movilidad de hombro; histológicamente hay sinovitis hipertrófica hipervascularizada, fibroplasia y formación de una cicatriz capsular subyacente. La etapa 3 o adhesiva tiene una duración de 9 a 15 meses, el dolor es mínimo y sólo en rangos extremos, la limitación es significativa en todos los movimientos del hombro, histológicamente ya no hay sinovitis ni hipervascularización pero aumenta la fibrosis y la densidad de la capsula articular. Finalmente la etapa 4 o de resolución se extiende desde 15 hasta 24 meses, el paciente experimenta una mejoría gradual y espontánea del dolor, la movilidad y la función del hombro.
A pesar de la aceptación que hay en la literatura sobre esta clasificación, su utilidad desde el punto de vista clínico es controvertida, ya que el dolor y la limitación del rango de movimiento ocurren en todas las fases de la capsulitis adhesiva. Además, en muchos casos no se respeta la secuencia temporal descrita anteriormente, ya que existen pacientes en quienes el dolor y la limitación del rango de movimiento exceden los dos años. Incluso en el 10% de éstos, nunca se recupera el rango total de movimiento del hombro afectado [15],[16],[17].
Kelley et al. [18] propusieron un sistema de clasificación clínico basado en el nivel de irritabilidad del paciente, que puede ser una guía muy útil en la toma de decisiones acerca de las intervenciones terapéuticas ocupadas en el manejo de la capsulitis adhesiva. Baja irritabilidad tienen dolor menor de 3/10 centímetros según la escala visual analógica, no hay dolor nocturno ni tampoco en reposo, en la sensación final el dolor es tolerable, la limitación del movimiento activo es similar al pasivo y cursan con bajos niveles de discapacidad. Clínicamente en estos pacientes predomina la limitación del movimiento por sobre el dolor. Alta irritabilidad presentan dolor mayor de 7/10 centímetros según la escala visual analógica, principalmente al movimiento pasivo, dolor nocturno y en reposo, refieren altos niveles de discapacidad. En estos pacientes predomina el dolor por sobre la limitación del movimiento como síntoma principal.
A pesar de que no existe un criterio de diagnóstico específico, los pacientes con capsulitis adhesiva primaria muestran una historia coherente con el examen clínico [4],[8],[13]. Hay factores específicos de la presentación clínica que sirven para determinar el nivel de irritabilidad del paciente [18]. Lo primero es la disminución del dolor nocturno y poder conciliar el sueño, el cual será un indicador de que la sinovitis y angiogénesis han ido desapareciendo y se encuentra en una etapa 3. Lo segundo es que si en su sintomatología predomine la rigidez por sobre el dolor, será un indicador de que predomina la fibrosis capsular por sobre la sinovitis y la angiogénesis. El tercer factor es que la sintomatología haya ido mejorando en las últimas tres semanas, por lo que el paciente estaría avanzando de la etapa 2 a la 3, disminuyendo su nivel de irritabilidad. Esto es muy relevante ya que los efectos de los agentes terapéuticos, especialmente las técnicas de kinesiterapia y los agentes físicos ocupados para tratar esta condición clínica, están muy relacionados con la capacidad del tejido afectado para soportar el estrés o carga mecánica, concepto a menudo descrito como “irritabilidad de los tejidos” [19].
De acuerdo al conocimiento actual de la historia natural de la enfermedad, el concepto tradicional de cuadro benigno y curso autolimitado resulta controversial [5],[13],[20],[21],[22], puesto que existe un porcentaje de pacientes en quienes sus síntomas, en especial el rango de movimiento, no se resolverán en forma espontánea, siendo la rotación externa el movimiento fisiológico más restringido [20],[23],[24]. Para tal deterioro se prescriben algunas técnicas de kinesiterapia. El uso de algunos agentes físicos en combinación con un programa de ejercicios han mostrado beneficios en la mejoría del rango de movimiento en todos los planos [20],[21],[25],[26], excepto para las rotaciones de hombro [27]. Algunos estudios han mostrado que la terapia manual disminuye los déficits de movimiento rotacional glenohumeral característico de esta patología, especialmente la rotación externa [24],[28],[29],[30]. Al respecto, una de las técnicas que más se ha estudiado en la literatura para tal efecto es la movilización posterior glenohumeral [31],[32],[33],[34]. Se trata de una técnica de alto grado de movilización articular, donde se realiza una distracción axial en sentido inferior del húmero tipo III (según Kaltenborn) y un glide o deslizamiento mantenido en sentido posterior de la cabeza humeral, hacia el final del rango del movimiento glenohumeral disponible. Sus fundamentos se basan en la elongación de la cápsula posterior, a través de la aplicación de un estrés alcanzando la fase plástica de dicha estructura, modificando así su acortamiento a través de una deformación permanente [35]. De esta forma se permite el movimiento de la cabeza humeral sobre la cavidad glenoidea [31],[32],[33],[34].
En el presente estudio se comparó la efectividad terapéutica de dos modalidades de tratamiento en pacientes con diagnóstico de capsulitis adhesiva primaria. Una de ellas es la técnica de movilización posterior glenohumeral luego de un entrenamiento con cicloergómetro, y la otra es un programa de tratamiento kinésico convencional basado en la aplicación de ultrasonido, ejercicios activos, auto-asistidos e isométricos.
El presente estudio clínico aleatorizado fue realizado en las dependencias del Hospital Clínico San Borja Arriarán, en la Unidad de Kinesiología del Centro de Diagnóstico y Tratamiento, bajo la aprobación del Comité de Ética del Servicio de Salud Metropolitano Central. Entre los años 2009 y 2013 se reclutaron a 57 pacientes con capsulitis adhesiva primaria. El diagnóstico fue realizado por un médico traumatólogo basado en la historia, presentación clínica y estudios imagenológicos. A todos se les prescribió antiinflamatorios no esteroidales, analgésicos orales y se les derivó a técnicas de kinesiterapia. Al momento de comenzar la terapia, el tiempo promedio del inicio de su cuadro era de cinco meses. Bajo previo consentimiento informado y antes de su primera evaluación, los pacientes fueron asignados de forma aleatoria a cada protocolo de tratamiento.
En ellos se midió el rango de movimiento pasivo para la rotación externa, flexión anterior y abducción glenohumeral. Se valoró la percepción del dolor mediante la escala visual analógica y se determinó su grado de funcionalidad mediante el puntaje de Constant-Murley. Las evaluaciones fueron realizadas en la primera y décima sesión.
Criterios de inclusión y exclusión
Tamaño muestral-hipótesis
El cálculo del tamaño muestral se realizó a través del programa Epidat 4.1. El dato inicial necesario se basó en un estudio clínico aleatorizado realizado por Carette et al. [26]. Ellos usaron un tratamiento kinésico convencional similar a nuestro estudio, en el que al finalizar la décima sesión reportaron una mejoría de 9,6 grados con una desviación estándar de 3,2 grados para el rango de movimiento pasivo de rotación externa. Por lo tanto se tomó 3,2 como valor inicial de la desviación estándar común y se seleccionó esa variable para hacer nuestro cálculo de tamaño muestral. Se encontró que para un α =0,05 (probabilidad de cometer error de tipo I) y una potencia estadística de 80%; para detectar una diferencia mínima de 4 grados de mejoría entre tratamientos se necesitarían un mínimo de 25 pacientes por cada grupo de estudio. De acuerdo a esto, los autores del presente estudio hemos planteado también como hipótesis de trabajo que existe al menos una diferencia de 4 grados entre el aumento en el rango de movimiento pasivo de rotación externa para el grupo tratado con la técnica de movilización posterior glenohumeral luego de a un entrenamiento con cicloergómetro, y el que se logra con un programa de tratamiento kinésico convencional.
Aleatorización y cegamiento
Los participantes fueron asignados a los grupos de manera aleatoria mediante una secuencia de números que generó un programa computacional antes de comenzar la selección de pacientes. El grupo asignado a cada número se mantuvo en un sobre sellado con el número visible por fuera. A cada paciente seleccionado se le asignaba un número por orden de llegada de modo que el sobre correspondiente a cada paciente (según su número) se abriera en el momento más cercano a comenzar su tratamiento. El objetivo de esto fue ocultar la asignación al investigador que estaba decidiendo el ingreso de los sujetos al estudio.
Los kinesiólogos tratantes, dada la naturaleza de las intervenciones terapéuticas estudiadas, no podían tener la condición de ciegos. No obstante, el evaluador era externo al grupo de investigación, y al momento de medir las variables de estudio en la primera y décima sesión, desconocía a qué grupo pertenecían los pacientes.
Intervenciones
El grupo experimental fue tratado con 15 minutos de cicloergómetro de extremidad superior y después se realizó la técnica de movilización posterior glenohumeral con el paciente en decúbito supino, con 30 a 40 grados de abducción y ligera rotación externa de hombro según tolerancia. Primero se realizó una distracción axial en sentido inferior grado III según Kaltenborn seguido de un glide o deslizamiento posterior mantenido, sin oscilaciones, por un minuto. Esta maniobra se repitió 15 veces, con un minuto de descanso entre cada una. El grupo control recibió un programa de tratamiento kinésico convencional compuesto por ultrasonido (1 MHz, 1,5 W/cm2 continuo durante 10 minutos, en un radio de tratamiento de 4 cm2), ejercicios autoasistidos, ejercicios activos tipo Codman, ejercicios con bastón y ejercicios isométricos, según su tolerancia [26]. Ambos grupos realizaron 10 sesiones con una periodicidad de dos a tres veces por semana.
Medición de variables
En ambos grupos las evaluaciones fueron realizadas por un kinesiólogo externo al equipo de investigación, con post grado en terapia manual ortopédica (magíster) y con más de cinco años de experiencia en el área clínica.
Medida de resultado primaria
En ambos grupos, a los pacientes se les evaluó el rango de movimiento pasivo de rotación externa, abducción y flexión anterior glenohumeral. Se utilizó un goniómetro de 360 grados marca Bioperson, de brazos de 18 centímetros y de un largo de extensión de 54 centímetros. Los participantes fueron evaluados en posición decúbito supino con la menor vestimenta posible, para no dificultar o alterar la valoración de la extremidad superior. Este tipo de medición ha demostrado ser un método reproducible para la evaluación de la movilidad pasiva en pacientes con capsulitis adhesiva [36].
Medidas de resultados secundarias
Para la valoración del dolor se utilizó la escala visual analógica, que consiste en una línea horizontal de 10 centímetros de longitud donde el extremo izquierdo representa el 0 o "sin dolor" y el extremo derecho 10 o "peor dolor imaginable". Se le pide al paciente que marque con una línea vertical la magnitud del dolor que siente en el momento de la evaluación. Es un método de valoración simple, reproducible [37] y que ha demostrado ser válido en cuadros de dolor crónico [38].
La valoración funcional se realizó a través del puntaje de Constant–Murley. Los primeros dos parámetros son valoraciones subjetivas basadas en la entrevista con el paciente. Al dolor se le asigna un máximo de 15 puntos y a la función (actividades de la vida diaria) 20 puntos. Los otros dos parámetros evaluados son más objetivos, el rango activo de movimiento tiene un puntaje máximo de 40 puntos y la fuerza muscular 25 puntos, sumando una puntuación máxima de 100 [39]. Esta escala de valoración funcional presenta una alta correlación con otras escalas y cuestionarios específicos de hombro [Western Ontario Rotator Cuff Index (WORC), Penn Shoulder Score, Simple Shoulder Test, Oxford Shoulder Questionnaire, Oxford Shoulder Instability Questionnaire (OSIQ) o Subjective Shoulder Rating System], mostrando además una alta confiabilidad y sensibilidad [40].
Análisis estadístico
Los datos sobre variables cuantitativas se presentan como promedio y desviación estándar. Para comparar los datos basales iniciales de las variables género y afección del lado dominante se usó el test Chi-cuadrado. En cada variable cuantitativa primero se evaluó la normalidad mediante el test de Shapiro. La comparación entre grupos para estas variables se realizó entonces con el test t de Student o el test de Wilcoxon (Mann-Whitney) para dos muestras independientes según resultado de la evaluación de normalidad. En ambos casos, se fijó un nivel de significación de 0,05. Teniendo en cuenta el tamaño de la muestra, los intervalos de confianza del 95% para las diferencias medias entre grupos se calcularon por el método convencional para todas las variables cuantitativas. El análisis estadístico se realizó con el programa Stata IC 11, Epidat 3.1 y 4.1.
Previo a la realización del estudio, los autores consideraron pertinente realizar el análisis estadístico por la intención de tratar de manera que, de haber datos perdidos, estos pacientes no serían marginados del cálculo estadístico final ni del análisis de los resultados (Figura 1).
Figura 1. Diagrama de flujo de los pacientes a través de las fases del estudio clínico.
En el presente estudio se efectuó el análisis estadístico por protocolo, no siendo necesario realizar un análisis por intención de tratar puesto que no se registraron pérdidas. Sobre esta base, se obtuvieron resultados desde la totalidad de los pacientes incluidos. Los resultados basales iniciales de cada grupo se presentan en la Tabla 1. La hipótesis de normalidad no se rechazó para las variables: rango de movimiento pasivo de rotación externa (p=0,52), flexión anterior (p=0,30) y abducción (p=0,68). De acuerdo a esto se usó el t-test para realizar la comparación entre los grupos con respecto a estas variables. Ninguna de las variables evaluadas al inicio presentó diferencias estadísticamente significativas en sus valores iniciales inter grupos (todos los valores de p estuvieron por encima de 0,2).
Al finalizar los protocolos de tratamiento, ambos grupos mejoraron todos los parámetros evaluados inicialmente. En la Tabla 2 se muestran los valores promedio de las variables evaluadas en el momento final y de las diferencias entre el valor final y el inicial. Para todas las variables se rechazó la hipótesis de igualdad de medias en la población y el grupo experimental resultó favorecido, tal como lo reflejan los intervalos de confianza para las diferencias entre grupos.
Tabla 2. Resumen de resultados para variables que evalúan respuesta al tratamiento.
Para el análisis de la escala visual analógica y el puntaje de Constant-Murley, los resultados del test de Shapiro fueron p=0,03 y p=0,045 respectivamente. De acuerdo a esto se usó el test de Wilcoxon para realizar la comparación entre los grupos. Para ambas variables se encontró una diferencia estadísticamente significativa a favor del grupo experimental, la escala visual analógica muestra una disminución de 2,7 centímetros comparados con 1,4 centímetros (p= 0,0002). Para el puntaje de Constant-Murley el puntaje aumentó en 38,9 puntos comparados con los 18,1 puntos (p< 0,0001). En todas las comparaciones entre grupos el valor de p fue menor de 0,0002. Los intervalos de confianza reafirman la hipótesis de superioridad del tratamiento con la técnica de movilización posterior glenohumeral frente al tratamiento convencional.
En el presente estudio, dos grupos de pacientes con capsulitis adhesiva primaria fueron tratados con dos modalidades distintas. Un grupo fue tratado con una técnica de alto grado de movilización articular, aplicada en sentido posterior en el rango final del movimiento disponible en conjunto con un entrenamiento en cicloergómetro. El otro grupo fue tratado con un programa de tratamiento kinésico convencional.
Los datos basales de ambos grupos al inicio del tratamiento fueron estadísticamente similares, el 82,1 a 79,3% de la muestra fueron mujeres, el tiempo promedio de inicio del tratamiento fue de cinco meses desde el comienzo de su cuadro. En relación a la dominancia, entre 75 a 79,3% de los pacientes tenían afectado el lado dominante. En relación a las mediciones del rango de movimiento pasivo de rotación externa, flexión anterior, abducción y puntaje de Constant-Murley eran similares en ambos grupos. En el caso de la escala visual analógica, el grupo experimental tenía un promedio levemente superior al grupo control, aunque esta diferencia no era estadísticamente significativa (p=0,41). En cuanto al desarrollo del tratamiento, todos los pacientes finalizaron sus respectivos programas terapéuticos, no hubo abandonos, ni tampoco se reportó algún inconveniente acerca de la tolerancia de la técnica y/o dosis ocupada. En este punto pensamos que es fundamental la exclusión de pacientes con alta irritabilidad. La periodicidad de la sesiones fue de dos a tres veces por semana, con una duración total del tratamiento de cinco a seis semanas.
Si bien es cierto que el presente estudio no está orientado a realizar un análisis de costos, las sesiones del grupo experimental tuvieron una duración promedio de 35 minutos, en comparación con las dos horas 45 minutos del grupo control. Consideramos que este aspecto de costo-efectividad debiese ser considerado en estudios posteriores.
Al revisar la literatura sobre el efecto de las diferentes técnicas de la terapia manual en la mejoría del rango de movimiento en pacientes con capsulitis adhesiva primaria, la revisión sistemática de Ho et al. [41] y Favejee et al. [42] reportaron moderada evidencia a corto y largo plazo a favor de las técnicas de alto grado de movilización aplicadas en el rango final del movimiento disponible. Por su parte, la revisión sistemática de Jain et al. [43] las recomienda fuertemente para la mejoría del rango de movimiento pasivo en los estadios 2 y 3 de la capsulitis adhesiva.
Los resultados del presente estudio muestran que la técnica de movilización posterior glenohumeral aplicada después de un entrenamiento con cicloergómetro de extremidad superior, fue efectiva para tratar los déficits del movimiento comúnmente encontrados en pacientes con capsulitis adhesiva, especialmente el rango de movimiento pasivo de rotación externa. Nuestros resultados son concordantes con los de la literatura [29],[30],[31],[32],[33],[34],[44], donde se aprecia que realizando una técnica de movilización articular de alto grado de deslizamiento, en dirección posterolateral de forma mantenida y aplicada en el rango final del movimiento, se incrementa a corto y largo plazo, de manera significativa, el rango de rotación externa glenohumeral.
Sin embargo, existen al menos dos aspectos metodológicos que diferencian el presente estudio con los otros estudios clínicos aleatorizados publicados. Lo primero es que el nuestro compara la movilización posterior glenohumeral con un tratamiento convencional; los otros estudios han comparado entre técnicas de terapia manual [32],[34], la misma técnica en diferentes direcciones de aplicación [31] o el adicionar la técnica a un programa de tratamiento [33],[34]. Lo segundo es que incluimos el aspecto de la irritabilidad en la selección de los pacientes, ya que algunos estudios han reportado que existe un porcentaje de pacientes que no tolera bien las técnicas de alto grado de movilización. Cabe considerar que la movilización posterior glenohumeral es una técnica grado III según Kaltenborn, realizada además en el rango final del movimiento disponible. Por ello existe la probabilidad de que sea molesta y/o dolorosa, sobre todo en pacientes que cursan con capsulitis adhesiva en donde predomina el dolor por sobre la limitación del rango de movimiento. Debido a esto, resultó pertinente, dentro de los criterios excluir pacientes con alta irritabilidad, quienes muy probablemente no hubieran tolerado la técnica de forma óptima.
A este respecto, en el estudio clínico aleatorizado de Vermeulen et al. [34] se puso como criterio de inclusión pacientes en fase 2 de la capsulitis adhesiva con ocho meses promedio de evolución de los síntomas, aunque no describen la tolerancia de los pacientes tratados con técnicas de alto grado de movilización y por qué tuvieron dos pérdidas por cada grupo de estudio.
El estudio clínico aleatorizado de Johnson et al. [31], fundados en sus criterios de selección, presumió que los pacientes de su estudio se encontraban entre las fases 2 a 4 según Neviaser [4]. Sin embargo, ellos describieron que para el grupo tratado con movilización en sentido anterior, solo tres de los 10 pacientes tenían suficiente disminución del dolor y mejoría del rango de movimiento pasivo para tolerar el aumento de la fuerza de estiramiento, producto de la dosis de la técnica en posición prono. Para el grupo tratado con movilización en sentido posterior, el tratamiento fue tolerado por 3 de los 8 pacientes.
En el estudio clínico aleatorizado de Yang et al. [32] los pacientes tenían 20 semanas promedio desde el inicio de los síntomas. Los autores indican que uno de los factores que influencian los buenos resultados de la técnica es que se encontraban en la fase 2 según Reeves [13]. Aunque ellos no hacen referencia a la tolerancia, a la novena semana de tratamiento se perdieron cinco de los 28 pacientes, lo que se atribuye a los malos resultados con la técnica de movilización en rango medio.
En el estudio clínico aleatorizado de Yang et al. [33] los pacientes tenían 17 semanas promedio desde el inicio de los síntomas, por este motivo los autores indican que se encontraban en la fase de rigidez según Reeves [13]. Tampoco hacen referencia acerca de la tolerancia.
Finalmente, en el estudio clínico aleatorizado de Sharad [44], los pacientes tenían como promedio cuatro meses y medio desde el inicio de los síntomas y no mencionan la tolerancia por parte del paciente a la técnica de terapia manual estudiada.
La efectividad de las técnicas de alto grado de movilización, se fundamentan en la distensión y elongación de las estructuras periarticulares que ocurre al someter a una articulación a su rango máximo de movimiento artrokinemático [45]. Este concepto alude a los componentes físicos de la curva longitud – tensión, la cual estudia el comportamiento de un tejido cuando es sometido a una carga, demostrándose que sus propiedades variarán progresando desde una fase elástica a una fase plástica [35]. Complementario a esto, se ha planteado que además del grado de movilización, es también importante el tipo de carga a la que sea sometida una estructura, considerando la duración y sentido del movimiento, donde cobra también importancia fundamental la posición de la articulación. En el caso de la movilización posterior glenohumeral se aplica con la articulación glenohumeral en reposo, manteniendo un rango cercano a los 40 grados de abducción, luego se comienza con una distracción axial en sentido inferior del húmero (grado III según Kaltenborn), lo que produce una elongación pasiva de los componentes periarticulares. Así se minimizan las regiones de contacto articular y a partir de esto, se adiciona el deslizamiento (glide) en dirección posterior de forma mantenida, generando una elongación máxima sobre la porción posterior de la cápsula articular [31]. La función de esta cápsula es limitar de forma primaria el movimiento posterior de la cabeza humeral entre los 40 y 45 grados de abducción [46].
La tensión cápsulo-ligamentosa asimétrica tiene gran impacto en el movimiento de la cabeza humeral. Harryman et al.,[47] fue el primero en reportar que la tensión del intervalo de los rotadores causaba una reducción en los movimientos de traslación inferior y posterior de la cabeza humeral. Luego, tras haber realizado un estudio en muestras cadavéricas [48], mostró que la puesta en tensión del intervalo de los rotadores no sólo limita el rango de movimiento glenohumeral, sino que también produce una traslación obligada en sentido antero-superior de la cabeza humeral. De esta forma se limita la traslación posterior asociada a la rotación externa. Debido al rol de la cápsula en esta patología, es que la regla cóncavo – convexa no toma mayor implicancia como referente de dirección y/o sentido de la aplicación del movimiento artrokinemático de las distintas técnicas de movilización articular [49]. Es por esto que el deslizamiento pasivo en el rango final del movimiento, realizado en el sentido de la restricción (hacia posterior), produce una mejora inmediata y significativa del rango de excursión de la cabeza humeral. Así se obtiene un aumento en el rango de movimiento rotacional [31],[32],[33],[34].
Limitaciones del estudio
Se ha determinado como una de las principales limitaciones del presente estudio la ausencia de un seguimiento una vez finalizados los tratamientos, lo que no permite establecer la efectividad de ambos protocolos en un mediano y largo plazo. En cuanto al cegamiento de los pacientes y kinesiólogos tratantes, su ejecución es imposible de realizar teniendo en cuenta la naturaleza de las intervenciones estudiadas. Los resultados del presente estudio no pueden ser extrapolados a pacientes que cursen capsulitis adhesiva de tipo secundaria, se necesitan estudios clínicos que evalúen la efectividad de esta técnica en esa población.
La movilización posterior glenohumeral aplicada luego de un entrenamiento con cicloergómetro es una técnica efectiva a corto plazo, mostrando un incremento significativo en la rotación externa de hombro. Este tratamiento también disminuye el dolor y mejora la función comparado con un tratamiento kinésico convencional, una vez finalizadas las 10 sesiones de tratamiento en pacientes con capsulitis adhesiva primaria.
Aspectos éticos
La Revista tiene constancia de que el estudio fue aprobado por el Comité Ético-Científico del Servicio de Salud Metropolitano Central, Santiago de Chile. Igualmente se tiene constancia de que este comité aprobó el modelo de consentimiento informado presentado por los autores.
Conflictos de intereses
Los autores han completado el formulario de declaración de conflictos de intereses del ICMJE, y declaran no haber recibido financiamiento para la realización del artículo y no tener otros conflictos de intereses con la materia del artículo. Los formularios pueden solicitarse al autor o la Revista.

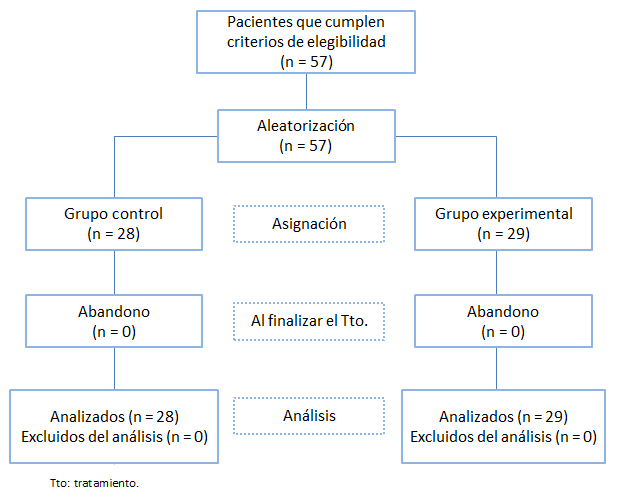 Figura 1. Diagrama de flujo de los pacientes a través de las fases del estudio clínico.
Figura 1. Diagrama de flujo de los pacientes a través de las fases del estudio clínico.

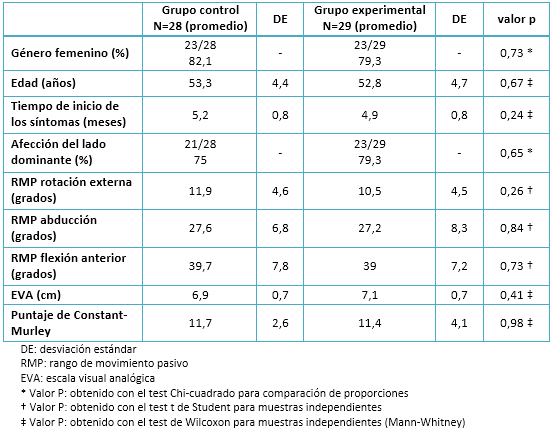 Tabla 1. Características basales de pacientes con capsulitis adhesiva primaria en ambos grupos de tratamiento.
Tabla 1. Características basales de pacientes con capsulitis adhesiva primaria en ambos grupos de tratamiento.

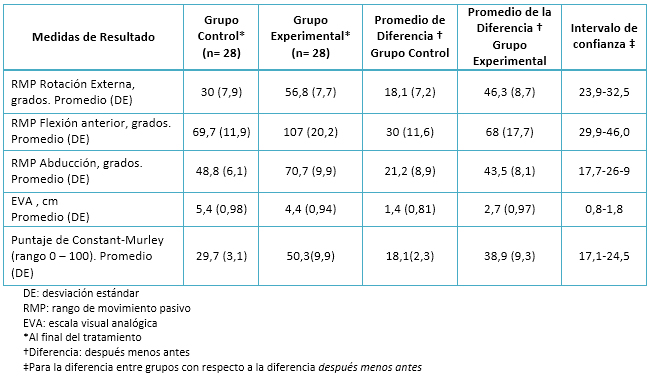 Tabla 2. Resumen de resultados para variables que evalúan respuesta al tratamiento.
Tabla 2. Resumen de resultados para variables que evalúan respuesta al tratamiento.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

OBJECTIVE
To compare the short-term efficacy of a glenohumeral posterior mobilization technique versus conventional physiotherapy for the improvement of the range of external rotation in patients with primary adhesive capsulitis of the shoulder.
METHODS
This is a randomized clinical trial conducted at Hospital Clinico San Borja Arriaran in Chile. Fifty-seven patients with an age range of 50 to 58 years old were enrolled in two groups. Both groups were randomized to receive a treatment of 10 sessions: the experimental group (n=29) received a glenohumeral posterior mobilization technique after training with a cycle ergometer, and the control group (n=28) received conventional physiotherapy. The primary outcome measure was range of passive movement in external rotation; secondary outcomes were forward flexion and shoulder abduction, pain perception using the visual analogue scale and functionality test using the Constant-Murley Score.
RESULTS
The study had the statistical power to detect a difference of four degrees between the groups in the improvement of the range of external rotation at the end of the treatment period. The experimental group showed a significant improvement with a mean difference of 46.3 degrees (SD=8.7) compared to 18.1 (SD=7.2) in the control group (p<0.0001). There was also a decrease in the perception of pain (p= 0.0002) and improved function (p< 0.0001) in the group treated with glenohumeral posterior mobilization technique.
CONCLUSIONS
The glenohumeral posterior mobilization technique applied after training with cycle ergometer is an effective short-term technique to treat primary adhesive capsulitis decreasing the severity of pain and improving joint function compared with conventional physiotherapy treatment. The degree of increase in shoulder external rotation is more than 20 degrees beyond the increase achieved with conventional treatment.
 Autores:
Héctor Joaquín Gutiérrez Espinoza[1,2], Francisco Pavez[1], Cristopher Guajardo[1], Manuel Acosta[3]
Autores:
Héctor Joaquín Gutiérrez Espinoza[1,2], Francisco Pavez[1], Cristopher Guajardo[1], Manuel Acosta[3]

Citación: Gutiérrez Espinoza HJ, Pavez F, Guajardo C, Acosta M. Glenohumeral posterior mobilization versus conventional physiotherapy for primary adhesive capsulitis: a randomized clinical trial. Medwave 2015 Sep;15(8):e6267 doi: 10.5867/medwave.2015.08.6267
Fecha de envío: 19/6/2015
Fecha de aceptación: 1/9/2015
Fecha de publicación: 22/9/2015
Origen: no solicitado
Tipo de revisión: con revisión por dos pares revisores externos, a doble ciego y un revisor estadístico

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión
 Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
 Duplay S. De la periarthrite scapulohumerale. Rev Frat D Trav De Med. 1896; 53: 226.
Duplay S. De la periarthrite scapulohumerale. Rev Frat D Trav De Med. 1896; 53: 226.  Codman EA. The shoulder: rupture of the Supraspinatus tendon and other lesions in or about the subacromial bursa. Boston, MA: Thomas Todd Co; 1934:216-24
Codman EA. The shoulder: rupture of the Supraspinatus tendon and other lesions in or about the subacromial bursa. Boston, MA: Thomas Todd Co; 1934:216-24  Bateman JE. Neurologic painful conditions affecting the shoulder. Clin Orthop Relat Res. 1983 Mar;(173):44-54. | PubMed |
Bateman JE. Neurologic painful conditions affecting the shoulder. Clin Orthop Relat Res. 1983 Mar;(173):44-54. | PubMed | Neviaser RJ, Neviaser TJ. The frozen shoulder. Diagnosis and management. Clin Orthop Relat Res. 1987 Oct;(223):59-64. | PubMed |
Neviaser RJ, Neviaser TJ. The frozen shoulder. Diagnosis and management. Clin Orthop Relat Res. 1987 Oct;(223):59-64. | PubMed | Brue S, Valentin A, Forssblad M, Werner S, Mikkelsen C, Cerulli G. Idiopathic adhesive capsulitis of the shoulder: a review. Knee Surg Sports Traumatol Arthrosc. 2007 Aug;15(8):1048-54. | PubMed |
Brue S, Valentin A, Forssblad M, Werner S, Mikkelsen C, Cerulli G. Idiopathic adhesive capsulitis of the shoulder: a review. Knee Surg Sports Traumatol Arthrosc. 2007 Aug;15(8):1048-54. | PubMed | Hsu JE, Anakwenze OA, Warrender WJ, Abboud JA. Current review of adhesive capsulitis. J Shoulder Elbow Surg. 2011 Apr;20(3):502-14. | CrossRef | PubMed |
Hsu JE, Anakwenze OA, Warrender WJ, Abboud JA. Current review of adhesive capsulitis. J Shoulder Elbow Surg. 2011 Apr;20(3):502-14. | CrossRef | PubMed | Neviaser JS. Adhesive capsulitis of the shoulder: a study of the pathological findings in periarthritis of the shoulder. J Bone Joint Surg Am. 1945;27(2):211-22. | Link |
Neviaser JS. Adhesive capsulitis of the shoulder: a study of the pathological findings in periarthritis of the shoulder. J Bone Joint Surg Am. 1945;27(2):211-22. | Link | Uhthoff HK, Boileau P. Primary frozen shoulder: global capsular stiffness versus localized contracture. Clin Orthop Relat Res. 2007 Mar;456:79-84. | PubMed |
Uhthoff HK, Boileau P. Primary frozen shoulder: global capsular stiffness versus localized contracture. Clin Orthop Relat Res. 2007 Mar;456:79-84. | PubMed | Zuckerman J, Cuomo F, Rokito S. Definition and classification of frozen shoulder: a consensus approach. J Shoulder Elbow Surg. 1994;(suppl): S72.
Zuckerman J, Cuomo F, Rokito S. Definition and classification of frozen shoulder: a consensus approach. J Shoulder Elbow Surg. 1994;(suppl): S72.  Zuckerman JD, Rokito A. Frozen shoulder: a consensus definition. J Shoulder Elbow Surg. 2011 Mar;20(2):322-5. | CrossRef | PubMed |
Zuckerman JD, Rokito A. Frozen shoulder: a consensus definition. J Shoulder Elbow Surg. 2011 Mar;20(2):322-5. | CrossRef | PubMed | Reeves B. The natural history of the frozen shoulder syndrome. Scand J Rheumatol. 1975;4(4):193-6. | PubMed |
Reeves B. The natural history of the frozen shoulder syndrome. Scand J Rheumatol. 1975;4(4):193-6. | PubMed | Hannafin JA, Chiaia TA. Adhesive capsulitis. A treatment approach. Clin Orthop Relat Res. 2000 Mar;(372):95-109. | PubMed |
Hannafin JA, Chiaia TA. Adhesive capsulitis. A treatment approach. Clin Orthop Relat Res. 2000 Mar;(372):95-109. | PubMed | Tveitĺ EK, Sandvik L, Ekeberg OM, Juel NG, Bautz-Holter E. Factor structure of the Shoulder Pain and Disability Index in patients with adhesive capsulitis. BMC Musculoskelet Disord. 2008 Jul 17;9:103.
| CrossRef | PubMed |
Tveitĺ EK, Sandvik L, Ekeberg OM, Juel NG, Bautz-Holter E. Factor structure of the Shoulder Pain and Disability Index in patients with adhesive capsulitis. BMC Musculoskelet Disord. 2008 Jul 17;9:103.
| CrossRef | PubMed | Hand GC, Athanasou NA, Matthews T, Carr AJ. The pathology of frozen shoulder. J Bone Joint Surg Br. 2007 Jul;89(7):928-32. | PubMed |
Hand GC, Athanasou NA, Matthews T, Carr AJ. The pathology of frozen shoulder. J Bone Joint Surg Br. 2007 Jul;89(7):928-32. | PubMed | Kelley MJ, McClure PW, Leggin BG. Frozen shoulder: evidence and a proposed model guiding rehabilitation. J Orthop Sports Phys Ther. 2009 Feb;39(2):135-48. | CrossRef | PubMed |
Kelley MJ, McClure PW, Leggin BG. Frozen shoulder: evidence and a proposed model guiding rehabilitation. J Orthop Sports Phys Ther. 2009 Feb;39(2):135-48. | CrossRef | PubMed | Struyf F, Meeus M. Current evidence on physical therapy in patients with adhesive capsulitis: what are we missing? Clin Rheumatol. 2014 May;33(5):593-600. | CrossRef | PubMed |
Struyf F, Meeus M. Current evidence on physical therapy in patients with adhesive capsulitis: what are we missing? Clin Rheumatol. 2014 May;33(5):593-600. | CrossRef | PubMed | Bulgen DY, Binder AI, Hazleman BL, Dutton J, Roberts S. Frozen shoulder: prospective clinical study with an evaluation of three treatment regimens. Ann Rheum Dis. 1984 Jun;43(3):353-60. | PubMed |
Bulgen DY, Binder AI, Hazleman BL, Dutton J, Roberts S. Frozen shoulder: prospective clinical study with an evaluation of three treatment regimens. Ann Rheum Dis. 1984 Jun;43(3):353-60. | PubMed | Diercks RL, Stevens M. Gentle thawing of the frozen shoulder: a prospective study of supervised neglect versus intensive physical therapy in seventy-seven patients with frozen shoulder syndrome followed up for two years. J Shoulder Elbow Surg. 2004 Sep-Oct;13(5):499-502.
| PubMed |
Diercks RL, Stevens M. Gentle thawing of the frozen shoulder: a prospective study of supervised neglect versus intensive physical therapy in seventy-seven patients with frozen shoulder syndrome followed up for two years. J Shoulder Elbow Surg. 2004 Sep-Oct;13(5):499-502.
| PubMed | Vastamäki H, Kettunen J, Vastamäki M. The natural history of idiopathic frozen shoulder: a 2- to 27-year followup study. Clin Orthop Relat Res. 2012 Apr;470(4):1133-43. | CrossRef | PubMed |
Vastamäki H, Kettunen J, Vastamäki M. The natural history of idiopathic frozen shoulder: a 2- to 27-year followup study. Clin Orthop Relat Res. 2012 Apr;470(4):1133-43. | CrossRef | PubMed | Mao CY, Jaw WC, Cheng HC. Frozen shoulder: correlation between the response to physical therapy and follow-up shoulder arthrography. Arch Phys Med Rehabil. 1997 Aug;78(8):857-9. | PubMed |
Mao CY, Jaw WC, Cheng HC. Frozen shoulder: correlation between the response to physical therapy and follow-up shoulder arthrography. Arch Phys Med Rehabil. 1997 Aug;78(8):857-9. | PubMed | Nicholson GG. The effects of passive joint mobilization on pain and hypomobility associated with adhesive capsulitis of the shoulder. J Orthop Sports Phys Ther. 1985;6(4):238-46. | PubMed |
Nicholson GG. The effects of passive joint mobilization on pain and hypomobility associated with adhesive capsulitis of the shoulder. J Orthop Sports Phys Ther. 1985;6(4):238-46. | PubMed | Binder AI, Bulgen DY, Hazleman BL, Roberts S. Frozen shoulder: a long-term prospective study. Ann Rheum Dis. 1984 Jun;43(3):361-4. | PubMed |
Binder AI, Bulgen DY, Hazleman BL, Roberts S. Frozen shoulder: a long-term prospective study. Ann Rheum Dis. 1984 Jun;43(3):361-4. | PubMed | Carette S, Moffet H, Tardif J, Bessette L, Morin F, Frémont P, et al. Intraarticular corticosteroids, supervised physiotherapy, or a combination of the two in the treatment of adhesive capsulitis of the shoulder: a placebo-controlled trial. Arthritis Rheum.
2003 Mar;48(3):829-38. | PubMed |
Carette S, Moffet H, Tardif J, Bessette L, Morin F, Frémont P, et al. Intraarticular corticosteroids, supervised physiotherapy, or a combination of the two in the treatment of adhesive capsulitis of the shoulder: a placebo-controlled trial. Arthritis Rheum.
2003 Mar;48(3):829-38. | PubMed | Jürgel J, Rannama L, Gapeyeva H, Ereline J, Kolts I, Pääsuke M. Shoulder function in patients with frozen shoulder before and after 4-week rehabilitation. Medicina (Kaunas). 2005;41(1):30-8. | PubMed |
Jürgel J, Rannama L, Gapeyeva H, Ereline J, Kolts I, Pääsuke M. Shoulder function in patients with frozen shoulder before and after 4-week rehabilitation. Medicina (Kaunas). 2005;41(1):30-8. | PubMed | Hjelm R, Draper C, Spencer S. Anterior-inferior capsular length insufficiency in the painful shoulder. J Orthop Sports Phys Ther. 1996 Mar;23(3):216-22. | PubMed |
Hjelm R, Draper C, Spencer S. Anterior-inferior capsular length insufficiency in the painful shoulder. J Orthop Sports Phys Ther. 1996 Mar;23(3):216-22. | PubMed | Roubal PJ, Dobritt D, Placzek JD. Glenohumeral gliding manipulation following interscalene brachial plexus block in patients with adhesive capsulitis. J Orthop Sports Phys Ther. 1996 Aug;24(2):66-77. | PubMed |
Roubal PJ, Dobritt D, Placzek JD. Glenohumeral gliding manipulation following interscalene brachial plexus block in patients with adhesive capsulitis. J Orthop Sports Phys Ther. 1996 Aug;24(2):66-77. | PubMed | Vermeulen HM, Obermann WR, Burger BJ, Kok GJ, Rozing PM, van Den Ende CH. End-range mobilization techniques in adhesive capsulitis of the shoulder joint: A multiple-subject case report. Phys Ther. 2000 Dec;80(12):1204-13. | PubMed |
Vermeulen HM, Obermann WR, Burger BJ, Kok GJ, Rozing PM, van Den Ende CH. End-range mobilization techniques in adhesive capsulitis of the shoulder joint: A multiple-subject case report. Phys Ther. 2000 Dec;80(12):1204-13. | PubMed | Johnson AJ, Godges JJ, Zimmerman GJ, Ounanian LL. The effect of anterior versus posterior glide joint mobilization on external rotation range of motion in patients with shoulder adhesive capsulitis. J Orthop Sports Phys Ther. 2007 Mar;37(3):88-99. | PubMed |
Johnson AJ, Godges JJ, Zimmerman GJ, Ounanian LL. The effect of anterior versus posterior glide joint mobilization on external rotation range of motion in patients with shoulder adhesive capsulitis. J Orthop Sports Phys Ther. 2007 Mar;37(3):88-99. | PubMed | Yang JL, Chang CW, Chen SY, Wang SF, Lin JJ. Mobilization techniques in subjects with frozen shoulder syndrome: randomized multiple-treatment trial. Phys Ther. 2007 Oct;87(10):1307-15. | PubMed |
Yang JL, Chang CW, Chen SY, Wang SF, Lin JJ. Mobilization techniques in subjects with frozen shoulder syndrome: randomized multiple-treatment trial. Phys Ther. 2007 Oct;87(10):1307-15. | PubMed | Yang JL, Jan MH, Chang CW, Lin JJ. Effectiveness of the end-range mobilization and scapular mobilization approach in a subgroup of subjects with frozen shoulder syndrome: a randomized control trial. Man Ther. 2012 Feb;17(1):47-52.
| CrossRef | PubMed |
Yang JL, Jan MH, Chang CW, Lin JJ. Effectiveness of the end-range mobilization and scapular mobilization approach in a subgroup of subjects with frozen shoulder syndrome: a randomized control trial. Man Ther. 2012 Feb;17(1):47-52.
| CrossRef | PubMed | Vermeulen HM, Rozing PM, Obermann WR, le Cessie S, Vliet Vlieland TP. Comparison of high-grade and low-grade mobilization techniques in the management of adhesive capsulitis of the shoulder: randomized controlled trial. Phys Ther.2006 Mar;86(3):355-68.
| PubMed |
Vermeulen HM, Rozing PM, Obermann WR, le Cessie S, Vliet Vlieland TP. Comparison of high-grade and low-grade mobilization techniques in the management of adhesive capsulitis of the shoulder: randomized controlled trial. Phys Ther.2006 Mar;86(3):355-68.
| PubMed | Neumann DA. Getting Started. En: Neumann DA. Kinesiology of the Musculoskeletal System. Foundations for Physical Rehabilitation. St. Louis: Mosby; 1996:12-5.
Neumann DA. Getting Started. En: Neumann DA. Kinesiology of the Musculoskeletal System. Foundations for Physical Rehabilitation. St. Louis: Mosby; 1996:12-5.  Tveitĺ EK, Ekeberg OM, Juel NG, Bautz-Holter E. Range of shoulder motion in patients with adhesive capsulitis; intra-tester reproducibility is acceptable for group comparisons. BMC Musculoskelet Disord. 2008 Apr 12;9:49.
| CrossRef | PubMed |
Tveitĺ EK, Ekeberg OM, Juel NG, Bautz-Holter E. Range of shoulder motion in patients with adhesive capsulitis; intra-tester reproducibility is acceptable for group comparisons. BMC Musculoskelet Disord. 2008 Apr 12;9:49.
| CrossRef | PubMed | McCormack HM, Horne DJ, Sheather S. Clinical applications of visual analogue scales: a critical review. Psychol Med. 1988 Nov;18(4):1007-19. | PubMed |
McCormack HM, Horne DJ, Sheather S. Clinical applications of visual analogue scales: a critical review. Psychol Med. 1988 Nov;18(4):1007-19. | PubMed | Price DD, McGrath PA, Rafii A, Buckingham B. The validation of visual analogue scales as ratio scale measures for chronic and experimental pain. Pain. 1983 Sep;17(1):45-56. | PubMed |
Price DD, McGrath PA, Rafii A, Buckingham B. The validation of visual analogue scales as ratio scale measures for chronic and experimental pain. Pain. 1983 Sep;17(1):45-56. | PubMed | Constant CR, Murley AH. A clinical method of functional assessment of the shoulder. Clin Orthop Relat Res. 1987 Jan;(214):160-4. | PubMed |
Constant CR, Murley AH. A clinical method of functional assessment of the shoulder. Clin Orthop Relat Res. 1987 Jan;(214):160-4. | PubMed | Roy JS, MacDermid JC, Woodhouse LJ. A systematic review of the psychometric properties of the Constant-Murley score. J Shoulder Elbow Surg. 2010 Jan;19(1):157-64. | CrossRef | PubMed |
Roy JS, MacDermid JC, Woodhouse LJ. A systematic review of the psychometric properties of the Constant-Murley score. J Shoulder Elbow Surg. 2010 Jan;19(1):157-64. | CrossRef | PubMed | Ho CY, Sole G, Munn J. The effectiveness of manual therapy in the management of musculoskeletal disorders of the shoulder: a systematic review. Man Ther. 2009 Oct;14(5):463-74. | CrossRef | PubMed |
Ho CY, Sole G, Munn J. The effectiveness of manual therapy in the management of musculoskeletal disorders of the shoulder: a systematic review. Man Ther. 2009 Oct;14(5):463-74. | CrossRef | PubMed | Favejee MM, Huisstede BM, Koes BW. Frozen shoulder: the effectiveness of conservative and surgical interventions--systematic review. Br J Sports Med. 2011 Jan;45(1):49-56. | CrossRef | PubMed |
Favejee MM, Huisstede BM, Koes BW. Frozen shoulder: the effectiveness of conservative and surgical interventions--systematic review. Br J Sports Med. 2011 Jan;45(1):49-56. | CrossRef | PubMed | Jain TK, Sharma NK. The effectiveness of physiotherapeutic interventions in treatment of frozen shoulder/adhesive capsulitis: a systematic review. J Back Musculoskelet Rehabil. 2014;27(3):247-73.
| CrossRef | PubMed |
Jain TK, Sharma NK. The effectiveness of physiotherapeutic interventions in treatment of frozen shoulder/adhesive capsulitis: a systematic review. J Back Musculoskelet Rehabil. 2014;27(3):247-73.
| CrossRef | PubMed | Sharad KS. A comparative study on the efficacy of end range mobilization techniques in treatment of adhesive capsulitis of Shoulder. Indian J Physiother Occupational Ther. 2011;5(3):28-31. | Link |
Sharad KS. A comparative study on the efficacy of end range mobilization techniques in treatment of adhesive capsulitis of Shoulder. Indian J Physiother Occupational Ther. 2011;5(3):28-31. | Link | Hsu AT, Chiu JF, Chang JH. Biomechanical analysis of axial distraction mobilization of the glenohumeral joint--a cadaver study. Man Ther. 2009 Aug;14(4):381-6. | CrossRef | PubMed |
Hsu AT, Chiu JF, Chang JH. Biomechanical analysis of axial distraction mobilization of the glenohumeral joint--a cadaver study. Man Ther. 2009 Aug;14(4):381-6. | CrossRef | PubMed | Harsimran K, Ranganath G, Ravi SR. Comparing effectiveness of antero-posterior glides on shoulder range of motion in adhesive capsulitis – a pilot study. Indian J Physiother Occupational Ther. 2011;5(1):43-6. | Link |
Harsimran K, Ranganath G, Ravi SR. Comparing effectiveness of antero-posterior glides on shoulder range of motion in adhesive capsulitis – a pilot study. Indian J Physiother Occupational Ther. 2011;5(1):43-6. | Link | Harryman DT 2nd, Sidles JA, Harris SL, Matsen FA 3rd. The role of the rotator interval capsule in passive motion and stability of the shoulder. J Bone Joint Surg Am. 1992 Jan;74(1):53-66. | PubMed |
Harryman DT 2nd, Sidles JA, Harris SL, Matsen FA 3rd. The role of the rotator interval capsule in passive motion and stability of the shoulder. J Bone Joint Surg Am. 1992 Jan;74(1):53-66. | PubMed | Harryman DT 2nd, Sidles JA, Clark JM, McQuade KJ, Gibb TD, Matsen FA 3rd. Translation of the humeral head on the glenoid with passive glenohumeral motion. J Bone Joint Surg Am. 1990 Oct;72(9):1334-43. | PubMed |
Harryman DT 2nd, Sidles JA, Clark JM, McQuade KJ, Gibb TD, Matsen FA 3rd. Translation of the humeral head on the glenoid with passive glenohumeral motion. J Bone Joint Surg Am. 1990 Oct;72(9):1334-43. | PubMed | Brandt C, Sole G, Krause MW, Nel M. An evidence-based review on the validity of the Kaltenborn rule as applied to the glenohumeral joint. Man Ther. 2007 Feb;12(1):3-11. | PubMed |
Brandt C, Sole G, Krause MW, Nel M. An evidence-based review on the validity of the Kaltenborn rule as applied to the glenohumeral joint. Man Ther. 2007 Feb;12(1):3-11. | PubMed |