 Para Descargar PDF debe Abrir sesión.
Para Descargar PDF debe Abrir sesión.
Palabras clave: type II choledochal cyst, Roux-en-Y anastomosis
El quiste de colédoco es una condición patológica poco usual, que representa el 1% de las enfermedades benignas de la vía biliar. Se observa con significativa frecuencia durante la edad pediátrica, con prevalencia en el sexo femenino y mayor incidencia diagnóstica en el continente asiático. Su diagnóstico se basa principalmente en la sospecha clínica, cuya sintomatología es variable. Su resolución, que depende del tipo, es quirúrgica. Se presenta el caso clínico de un paciente masculino, 46 ańos, con cuadro clínico de pancreatitis aguda como complicación de quiste de colédoco Todani tipo II, diagnosticado durante su estancia hospitalaria con colangioresonancia. Evolucionó con resolución de su cuadro agudo favorablemente, por lo que se decidió quistectomía con derivación biliodigestiva hepático-yeyuno anastomosis en Y de Roux.
Durante los últimos años, junto con el advenimiento de una era tecnológica, se ha posibilitado un mayor acceso al diagnóstico de diversas patologías abdominales. Los quistes de la vía biliar, si bien son entidades poco frecuentes, causan una serie de síntomas que podrían llevar a diagnósticos confusos. Es por esto que conocer dichas alteraciones patológicas, saber su clasificación, presentación clínica y eventual resolución, ampliará el espectro de hipótesis diagnósticas con una menor tasa de fracasos y complicaciones clínicas de los pacientes, ayudándolos a mejorar su estado de salud.
El quiste de colédoco es una condición patológica clásicamente representada como una malformación compleja congénita, que involucra diversos grados de dilatación tanto del conducto biliar común como del conducto pancreático [1],[2]. Sin embargo, también se ha sugerido que podría ser producto de una condición adquirida secundaria a una unión anómala del conducto pancreato-biliar [3].
Es una entidad poco frecuente que representa el 1% de las enfermedades benignas de la vía biliar [4], cuya incidencia estimada es variable de acuerdo a la región geográfica estudiada. Se reportan uno de cada 1000 casos en algunos países de Asia, principalmente Japón; uno de cada dos millones de habitantes en países europeos como Inglaterra; uno en 150 000 en Occidente y con uno en 13 500 para el continente americano, principalmente Estados Unidos. En todos estos casos existe una clara predilección por el sexo femenino [5],[6],[7],[8]. Dicha realidad se corrobora en una de las más grandes revisiones retrospectivas hechas en la región de América, realizada por el Hospital General de Vancouver, Canadá. En ella se logró identificar durante un período de 17 años un total de 51 casos, de los cuales el 80% correspondió al sexo femenino [9].
Entre las hipótesis acerca de su formación destaca la estenosis congénita del conducto biliar, cuya obstrucción parcial trae como consecuencia un aumento de la presión intraluminal y su eventual dilatación. Otra hipótesis relevante es la conocida como Hipótesis de Babbitt [10],[11], consecuencia fisiopatológica resultante de la unión anormal entre el colédoco y el conducto pancreático, de la cual se obtiene reflujo pancreático, aumento de la presión intraluminal del colédoco y distención del mismo [6],[12]. Su realidad ha podido ser reproducida en modelos animales mediante la anastomosis del conducto biliar, observando una dilatación progresiva de éste, considerándose también como un eventual factor etiológico adquirido.
En 1959 Alonso-Lej y colaboradores, basados en una serie de 94 casos, establecieron la primera clasificación. Esta fue transformada en 1977 por Todani y colaboradores, tipificación que desde entonces hasta la actualidad ha sido modificada por diversos autores (Tabla 1) [4],[13].
Tabla 1. Clasificación de quistes de colédoco.
Paciente masculino de 46 años, con antecedentes de depresión sin tratamiento farmacológico actual, prótesis de colédoco instalada en 2002 por causa no precisada, colecistectomía y extracción de prótesis biliar en 2013. Presentó cuadros de ictericia a repetición, tres episodios de colangitis y pancreatitis aguda leve. El 30 de enero de 2016 ingresó al Servicio de Urgencia del Hospital San Juan de Dios de Curicó, derivado desde el Hospital de Licantén por dolor abdominal epigástrico de tres días de evolución, irradiado en faja, que no cede a analgesia endovenosa, asociado a vómitos. A su ingreso presentaba piel y mucosas anictéricas, abdomen blando, depresible, sensible a la palpación difusamente de predominio en epigastrio, con ruidos hidroaéreos ausentes.
Se solicitaron paraclínicos que informaron leucocitos 20,8x103/μL, proteína C reactiva 3,90 mg/dl, fosfatasa alcalina 289,40 UI/L, bilirrubina total 4,31 mg/dl, bilirrubina indirecta 1,34 mg/dl, bilirrubina directa 2,97 mg/dl, amilasa sérica 664 U/L y lipasa 1521,5 U/L. Además se realizó tomografía axial computarizada de abdomen y pelvis con contraste que impresionan como hallazgos sugerentes de pancreatitis aguda, dilatación de la vía biliar intra y extra hepática. Por tal motivo no es posible descartar coledocolitiasis y un pequeño quiste renal izquierdo, razón por la cual se decidió su hospitalización para manejo y estudio de su patología.
Durante su hospitalización se solicitó una ecotomografía abdominal (Figura 1) que evidenció dilatación de las vías biliares intra y extrahepáticas, aerobilia, colédoco dilatado de aproximadamente 15,7 milímetros, con algunas imágenes ecogénicas pequeñas en su interior que podrían corresponder a colédocolitiasis y signos sugerentes de pancreatitis aguda, sin líquido libre intraabdominal. Además, se realizó colangioresonancia (Figura 2) en la cual se observó una leve dilatación de la vía biliar intrahepática de ubicación central, de la confluencia y del conducto hepático común, asociado a una imagen quística dependiente del colédoco en su tercio medio con proyección lateral. El quiste alcanzó un tamaño de 2,2 por 1,3 por 1,3 centímetros de diámetro, que impresiona corresponder a clasificación Todani tipo II.
Paciente con resolución de su cuadro pancreático agudo, se decidió quistectomía con derivación biliodigestiva hepático-yeyuno anastomosis en Y de Roux, como se muestra en la Figura 3. Presentó evolución postoperatoria favorable, sin inconvenientes, siendo dado de alta hospitalaria a los siete días de la intervención. Se controló de forma ambulatoria en policlínico de cirugía a los 15 días, sin complicaciones clínicas. Se revisó informe de muestra enviada para biopsia, cuya histología resultó de carácter benigno, compatible con quiste de colédoco.
Figura 1. Ultrasonido que muestra colédoco dilatado.
Figura 2. Colangioresonancia que muestra quiste en colédoco.
El quiste de colédoco, basado en su mecanismo etiológico principal, es usualmente diagnosticado durante la infancia. El 50% de los casos reportados son diagnosticados en la primera década de la vida. Sin embargo el 20% corresponde a diagnóstico tardío, de los cuales la mitad son reconocidos por primera vez en la edad adulta por síntomas relacionados a patología del tracto biliar [15]. En el caso presentado, dada la sucesión de hechos, se podría presumir que su diagnóstico en la edad adulta responde más bien a una eventual condición adquirida secundaria a procedimientos médicos que a un origen congénito.
Los quistes biliares están asociados con un incremento del riesgo de presentar cáncer, particularmente colangiocarcinoma, que aumenta considerablemente con la edad. Se vincula a pacientes en edad pediátrica en menos del 1% de los casos, en contraposición a lo observado durante la edad adulta donde la frecuencia es entre 10 y 30%, alcanzando incluso el 50% en los pacientes mayores de 50 años, quienes cuentan con una pobre tasa de sobrevida. La evolución hacia neoplasia es más común en pacientes con quistes tipo I y IV, y es menos frecuente en pacientes, como el del caso ya expuesto, con quistes tipo II, quienes pueden ser tratados con una escisión quística simple [5],[16].
El diagnóstico se basa principalmente en la sospecha clínica. Algunos autores plantean que para los adultos el síntoma principal es el dolor abdominal, otros proponen que es la triada clásica caracterizada por ictericia, masa en hipocondrio derecho y dolor abdominal que se evidencia entre 13 y 66% de los casos estudiados. No obstante, nuevos autores se expresan a favor de la pancreatitis como cuadro clínico predominante, lo que se observa en 10% de los casos [17],[18]. Respecto de los métodos de estudio, la ecografía abdominal logra determinar hasta 92% de los casos de malformaciones quísticas de la vía biliar, describiéndose una sensibilidad diagnóstica de entre 71% hasta 97%, logrando determinar con gran precisión tanto el tamaño como el contorno y la localización de los quistes. Entre las ventajas que presenta, destaca que es un método no invasivo y de bajo costo, aunque es operador dependiente.
Una alternativa la constituye la ultrasonografía endoscópica, que permite una buena visualización de la porción intrapancreática del colédoco. Sin embargo, su limitante es el grosor de los diversos equipos. La tomografía axial computarizada de abdomen y pelvis, útil en definir el tamaño, localización y continuidad de la anomalía con el árbol biliar, alcanza una sensibilidad de 93%. Finalmente, la colangiopancreatografía retrógrada endoscópica tiene la ventaja de definir la anatomía ductal inferior y específicamente la presencia de uniones anómalas entre el colédoco y el conducto pancreático de Wirsung. No obstante, sus desventajas radican en las complicaciones inherentes al procedimiento [17],[19]. Actualmente la colangioresonancia nuclear magnética puede sustituir a la colangiopancreatografía retrógrada endoscópica, ya que se trata de una exploración no invasiva y con menos complicaciones, cuya certeza diagnóstica se ha reportado cercana al 100% en el estudio de quiste de colédoco, aunque presente la desventaja de no ser terapéutica [20],[21].
El manejo de los pacientes con quistes biliares depende del tipo del mismo. Sin embargo, en términos generales, el tratamiento de elección consiste en la escisión completa del quiste asociado a colecistectomía, con reconstitución de la vía biliar mediante anastomosis hepático-yeyunal en Y de Roux [22],[23]. Usualmente, en estos procedimientos se ha preferido el abordaje tradicional mediante cirugía abierta, el cual no está exento de riesgos. Por esta razón, en la práctica clínica actual, el enfoque es hacia las técnicas mínimamente invasivas como lo es la videolaparoscopía. Esta técnica fue incorporada en 1995 y día a día queda en evidencia un incremento en los reportes de casos resueltos exitosamente a través de ella [24].
Para los pacientes con quiste tipo II, tal como en el caso ya expuesto, cuya asociación a trasformación maligna es de un riesgo extremadamente bajo; se ha estimado que la diverticulectomía mediante escisión simple es suficiente [14]. No obstante, los pacientes con presentaciones clínicas complicadas como ictericia o malignidad en el quiste, podrían requerir una resección más extensa [25]. Es por esto que, sobre la base de la clínica, ubicación anatómica y experiencia de nuestro servicio, se estimó que el manejo quirúrgico realizado era el más apropiado.
Como se ha descrito, los quistes de colédoco son parte de una entidad nosológica complicada, sobre la que aún existen muchos debates. Fundados en el actual sistema de clasificación, los diferentes subtipos presentan características variadas, desde la anatomía propiamente tal hasta la carcinogénesis. De ellos, el quiste de colédoco Todani tipo II es una entidad poco frecuente, con bajo riesgo de malignidad y que cuya etiología que se muestra clásicamente como congénita, podría tener una variante causal adquirida. Esto ha quedado demostrado en modelos animales en los que su conducto biliar ha sido alterado, presentando secundariamente dilatación y formacion de quiste.
Debido a los avances tecnológicos en los métodos de imágenes de la vía biliar, hoy se efectúa un mayor número de diagnósticos correctos. No obstante, aún existe un considerable grupo de pacientes cuyo diagnóstico se realiza durante la edad adulta. Estos diagnósticos se basan en sus complicaciones clínicas, considerando si es de causa congénita con diagnóstico tardío o, por el contrario, si su etiología es más bien producto de un factor gatillante o adquirido, como los ya mencionados. Es por esta razón que es de suma relevancia tener en consideración la asociación entre enfermedad quística de la vía biliar como causa de variados cuadros clínicos abdominales, para poder realizar un diagnóstico y manejo oportuno. Así se podrá evitar complicaciones y mantener el estado de salud.
Aspectos éticos
El consentimiento informado solicitado por Medwave, ha sido firmado por el paciente; una copia de este fue remitido a la dirección editorial de la Revista.
Declaración de conflictos de intereses
Los autores han completado el formulario de declaración de conflictos intereses del ICMJE traducido al castellano por Medwave, y declaran no haber recibido financiamiento para la realización del reporte; no tener relaciones financieras con organizaciones que podrían tener intereses en el artículo publicado, en los últimos tres años; y no tener otras relaciones o actividades que podrían influir sobre el artículo publicado. Los formularios pueden ser solicitados contactando al autor responsable o a la dirección editorial de la Revista.
Financiamiento
Los autores declaran que no hubo fuentes de financiación externas.

 Tabla 1. Clasificación de quistes de colédoco.
Tabla 1. Clasificación de quistes de colédoco.

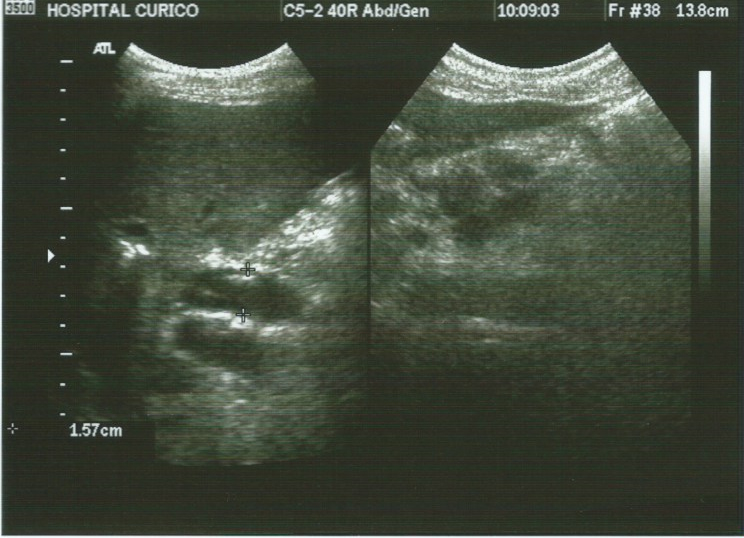 Figura 1. Ultrasonido que muestra colédoco dilatado.
Figura 1. Ultrasonido que muestra colédoco dilatado.

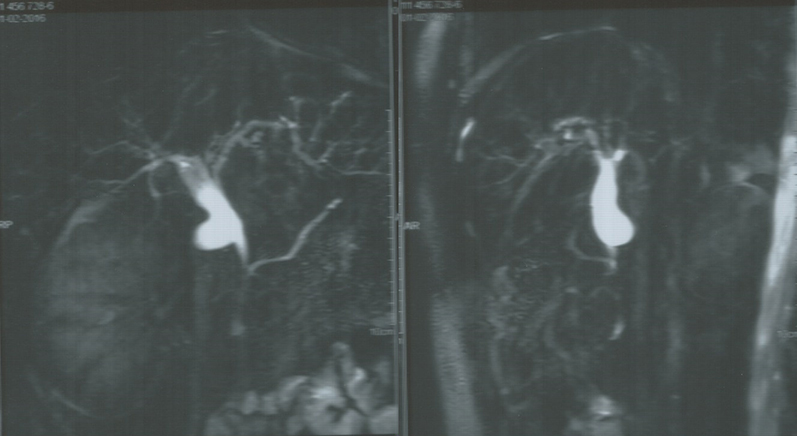 Figura 2. Colangioresonancia que muestra quiste en colédoco.
Figura 2. Colangioresonancia que muestra quiste en colédoco.

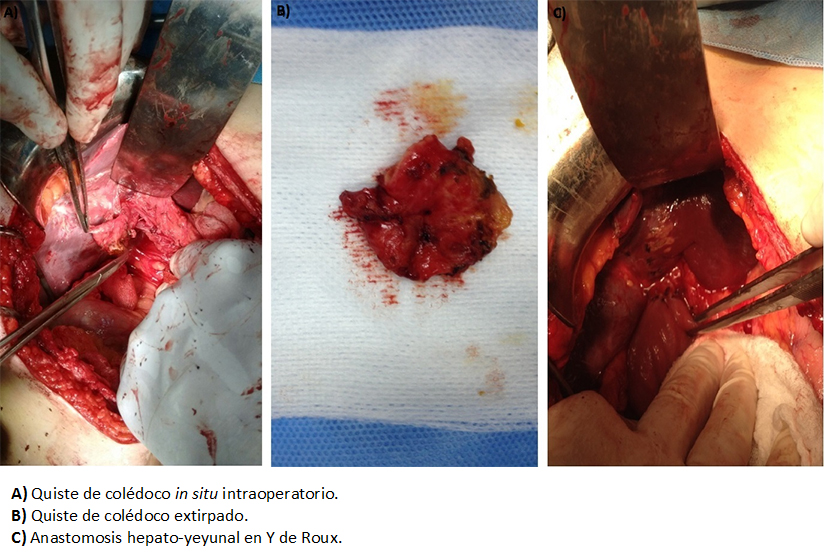 Figura 3. Quiste de colédoco.
Figura 3. Quiste de colédoco.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

Choledochal cyst is a rare pathological condition, which represents 1% of benign diseases of the biliary tract. It is seen with significant frequency in childhood, with a higher prevalence in females, and a greater diagnostic incidence in Asia. Diagnosis is primarily based on clinical suspicion. Its symptoms are variable, and its treatment, depending on the type, is surgical. Case report: a male patient, 46 years old, with clinical symptoms of acute pancreatitis as a complication of a choledochal cyst Todani type II is diagnosed during his hospital stay with cholangial magnetic resonance. The patient recovers from the acute episode and undergoes a cystectomy with biliodigestive liver-jejunum bypass and a Roux-Y anastomosis.
 Autores:
Solange Marcela Farías Molina[1], Rafael Lisandro Castillo Machado[2], Natalia Carolina Sanhueza Palma[1], Jeannette Alejandra Calzadilla Riveras[1]
Autores:
Solange Marcela Farías Molina[1], Rafael Lisandro Castillo Machado[2], Natalia Carolina Sanhueza Palma[1], Jeannette Alejandra Calzadilla Riveras[1]

Citación: Farías Molina SM, Castillo Machado RL, Sanhueza Palma NC, Calzadilla Riveras JA. Todani choledochal cyst type II: case report and review. Medwave 2016 Oct;16(9):6583 doi: 10.5867/medwave.2016.09.6583
Fecha de envío: 17/5/2016
Fecha de aceptación: 25/9/2016
Fecha de publicación: 20/10/2016
Origen: no solicitado
Tipo de revisión: con revisión por cinco pares revisores externos, a doble ciego

Nos complace que usted tenga interés en comentar uno de nuestros artículos. Su comentario será publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la dirección editorial considera que su comentario es: ofensivo en algún sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas políticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisión por pares.
Aún no hay comentarios en este artículo.
Para comentar debe iniciar sesión
 Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artículo, junto con otras métricas de redes sociales.
 Iwai N, Yanagihara J, Tokiwa K, Shimotake T, Nakamura K. Congenital choledochal dilatation with emphasis on pathophysiology of the biliary tract. Ann Surg. 1992 Jan;215(1):27-30. | PubMed |
Iwai N, Yanagihara J, Tokiwa K, Shimotake T, Nakamura K. Congenital choledochal dilatation with emphasis on pathophysiology of the biliary tract. Ann Surg. 1992 Jan;215(1):27-30. | PubMed | Vivas G, Millán A, De Agustín J. Optimización en la estrategia diagnóstica y terapéutica en el quiste de colédoco. Rev Chil Cir. 2015;67(3):278-284. | Link |
Vivas G, Millán A, De Agustín J. Optimización en la estrategia diagnóstica y terapéutica en el quiste de colédoco. Rev Chil Cir. 2015;67(3):278-284. | Link | Han SJ, Hwang EH, Chung KS, Kim MJ, Kim H. Acquired choledochal cyst from anomalous pancreatobiliary duct union. J Pediatr Surg. 1997 Dec;32(12):1735-8. | PubMed |
Han SJ, Hwang EH, Chung KS, Kim MJ, Kim H. Acquired choledochal cyst from anomalous pancreatobiliary duct union. J Pediatr Surg. 1997 Dec;32(12):1735-8. | PubMed | Ruiz M, Brenes D, Ayi J. Quiste de colédoco. Revista Médica de Costa Rica y Centroamérica, 2011;596:49-56. | Link |
Ruiz M, Brenes D, Ayi J. Quiste de colédoco. Revista Médica de Costa Rica y Centroamérica, 2011;596:49-56. | Link | Jiménez M, Soria V, Martín J, Olalla J, Giménez A, Alcaraz E, et al. Quiste de colédoco tipo II intrapancreático del adulto malignizado: duodenopancreatectomía. Rev Esp Enferm Dig, 2014;106(3):223-226. | Link |
Jiménez M, Soria V, Martín J, Olalla J, Giménez A, Alcaraz E, et al. Quiste de colédoco tipo II intrapancreático del adulto malignizado: duodenopancreatectomía. Rev Esp Enferm Dig, 2014;106(3):223-226. | Link | Martínez-Ordaz JL, Nińo-Solís J. Choledochal cysts in adults. Cir Cir. 2010 Jan-Feb;78(1):61-6. | PubMed |
Martínez-Ordaz JL, Nińo-Solís J. Choledochal cysts in adults. Cir Cir. 2010 Jan-Feb;78(1):61-6. | PubMed | Singham J, Yoshida EM, Scudamore CH. Choledochal cysts: part 1 of 3: classification and pathogenesis. Can J Surg. 2009 Oct;52(5):434-40. | PubMed |
Singham J, Yoshida EM, Scudamore CH. Choledochal cysts: part 1 of 3: classification and pathogenesis. Can J Surg. 2009 Oct;52(5):434-40. | PubMed | Wiseman K, Buczkowski AK, Chung SW, Francoeur J, Schaeffer D, Scudamore CH. Epidemiology, presentation, diagnosis, and outcomes of choledochal cysts in adults in an urban environment. Am J Surg. 2005 May;189(5):527-31. | PubMed |
Wiseman K, Buczkowski AK, Chung SW, Francoeur J, Schaeffer D, Scudamore CH. Epidemiology, presentation, diagnosis, and outcomes of choledochal cysts in adults in an urban environment. Am J Surg. 2005 May;189(5):527-31. | PubMed | Cha SW, Park MS, Kim KW, Byun JH, Yu JS, Kim MJ, et al. Choledochal cyst and anomalous pancreaticobiliary ductal union in adults: radiological spectrum and complications. J Comput Assist Tomogr. 2008 Jan-Feb;32(1):17-22. | CrossRef | PubMed |
Cha SW, Park MS, Kim KW, Byun JH, Yu JS, Kim MJ, et al. Choledochal cyst and anomalous pancreaticobiliary ductal union in adults: radiological spectrum and complications. J Comput Assist Tomogr. 2008 Jan-Feb;32(1):17-22. | CrossRef | PubMed | Han SJ, Hwang EH, Chung KS, Kim MJ, Kim H. Acquired choledochal cyst from anomalous pancreatobiliary duct union. J Pediatr Surg. 1997 Dec;32(12):1735-8. | PubMed |
Han SJ, Hwang EH, Chung KS, Kim MJ, Kim H. Acquired choledochal cyst from anomalous pancreatobiliary duct union. J Pediatr Surg. 1997 Dec;32(12):1735-8. | PubMed | Oneil N, Chopra P, Al-Zadjali A, Younas S. Choledochal Cyst in Adults: Etiopathogenesis, Presentation, Management, and Outcome—Case Series and Review. Gastroenterology Research and Practice. 2015;602591:1-10. | Link |
Oneil N, Chopra P, Al-Zadjali A, Younas S. Choledochal Cyst in Adults: Etiopathogenesis, Presentation, Management, and Outcome—Case Series and Review. Gastroenterology Research and Practice. 2015;602591:1-10. | Link | Jiménez M, Romero R, Romero J. Quistes de colédoco: una enfermedad infrecuente con muchas facetas. RADP online. 2010;33(3):249-252. | Link |
Jiménez M, Romero R, Romero J. Quistes de colédoco: una enfermedad infrecuente con muchas facetas. RADP online. 2010;33(3):249-252. | Link | Siahaya FJ, Lalisang TJ, Jeo WS, Simanjuntak AB, Philippi B. Uncommon Mixed Type I and II Choledochal Cyst: An Indonesian Experience. Case Rep Surg. 2013;2013:821032. | CrossRef | PubMed |
Siahaya FJ, Lalisang TJ, Jeo WS, Simanjuntak AB, Philippi B. Uncommon Mixed Type I and II Choledochal Cyst: An Indonesian Experience. Case Rep Surg. 2013;2013:821032. | CrossRef | PubMed | Soares KC, Arnaoutakis DJ, Kamel I, Rastegar N, Anders R, Maithel S, et al. Choledochal cysts: presentation, clinical differentiation, and management. J Am Coll Surg. 2014 Dec;219(6):1167-80. | CrossRef | PubMed |
Soares KC, Arnaoutakis DJ, Kamel I, Rastegar N, Anders R, Maithel S, et al. Choledochal cysts: presentation, clinical differentiation, and management. J Am Coll Surg. 2014 Dec;219(6):1167-80. | CrossRef | PubMed | Law R, Topazian M. Diagnosis and treatment of choledochoceles. Clin Gastroenterol Hepatol. 2014 Feb;12(2):196-203. | CrossRef | PubMed |
Law R, Topazian M. Diagnosis and treatment of choledochoceles. Clin Gastroenterol Hepatol. 2014 Feb;12(2):196-203. | CrossRef | PubMed | Olivera D, García M. Quiste de colédoco. Presentación de un caso. Medisur. 2012;10(3):241-244. | Link |
Olivera D, García M. Quiste de colédoco. Presentación de un caso. Medisur. 2012;10(3):241-244. | Link | Enríquez L, Díaz J, Cabrera E, Gutiérrez P, Aguayo B. Pancreatitis aguda como presentación de un quiste del conducto biliar en el adulto: reporte de caso. Rev Fac Med. 2009;57(1):63-66. | Link |
Enríquez L, Díaz J, Cabrera E, Gutiérrez P, Aguayo B. Pancreatitis aguda como presentación de un quiste del conducto biliar en el adulto: reporte de caso. Rev Fac Med. 2009;57(1):63-66. | Link | Arrieta A, Manzano A, Navarro D, Durango R. Dilema en el diagnóstico de quiste de colédoco. Reporte de un caso. Revista GEN (Gastroenterología Nacional). 2011;65(3):237-239. | Link |
Arrieta A, Manzano A, Navarro D, Durango R. Dilema en el diagnóstico de quiste de colédoco. Reporte de un caso. Revista GEN (Gastroenterología Nacional). 2011;65(3):237-239. | Link | Uribarrena Amezaga R, Raventós N, Fuentes J, Elías J, Tejedo V, Uribarrena Echebarría R. [Diagnosis and management of choledochal cysts. A review of 10 new cases]. Rev Esp Enferm Dig. 2008 Feb;100(2):71-5. | PubMed |
Uribarrena Amezaga R, Raventós N, Fuentes J, Elías J, Tejedo V, Uribarrena Echebarría R. [Diagnosis and management of choledochal cysts. A review of 10 new cases]. Rev Esp Enferm Dig. 2008 Feb;100(2):71-5. | PubMed | Ortega X, Guelfand M. Caso clínico radiológico: quiste de colédoco. Rev Med Clin Condes. 2009; 20(6):911-914. | Link |
Ortega X, Guelfand M. Caso clínico radiológico: quiste de colédoco. Rev Med Clin Condes. 2009; 20(6):911-914. | Link | Jabłońska B. Biliary cysts: etiology, diagnosis and management. World J Gastroenterol. 2012 Sep 21;18(35):4801-10. | PubMed |
Jabłońska B. Biliary cysts: etiology, diagnosis and management. World J Gastroenterol. 2012 Sep 21;18(35):4801-10. | PubMed | Díaz J, Parada F, Rencoret G, Hodgson F, Aldunate C, Anziani F. Quiste gigante de colédoco. Rev Chil Cir.2007;59(1):3-4. | CrossRef |
Díaz J, Parada F, Rencoret G, Hodgson F, Aldunate C, Anziani F. Quiste gigante de colédoco. Rev Chil Cir.2007;59(1):3-4. | CrossRef | Lu B, Shen Z, Yu J, Yang J, Tang H, Ma H. Laparoscopic surgery for removal of choledochal cysts and Roux-en-Y anastomosis. Int J Clin Exp Med. 2015 Aug 15;8(8):13013-6. | PubMed |
Lu B, Shen Z, Yu J, Yang J, Tang H, Ma H. Laparoscopic surgery for removal of choledochal cysts and Roux-en-Y anastomosis. Int J Clin Exp Med. 2015 Aug 15;8(8):13013-6. | PubMed |