 Para Descargar PDF debe Abrir sesi¾n.
Para Descargar PDF debe Abrir sesi¾n.
Este texto completo es una transcripci¾n editada y revisada de una conferencia dictada en el II Encuentro Internacional Autocuidado y Promoci¾n de la Salud: Innovaciones en el Manejo de Enfermedades Cr¾nicas, organizado por la Escuela de EnfermerĒa de la Pontificia Universidad Cat¾lica de Chile. El encuentro se realiz¾ en Santiago, entre el 17 y el 30 de Abril de 2008.
Esta conferencia se divide en tres etapas:
La Asociaci¾n Mķdica Americana (AMA) define literacidad en salud (LS) como la habilidad de leer y comprender las indicaciones de los medicamentos y otras informaciones relacionadas con el cuidado de la salud, de modo de tener ķxito como paciente. Schillinger entrega otra definici¾n: es el grupo de capacidades que se requieren para funcionar en el ambiente de cuidado de la salud, entre las cuales se incluye la habilidad para rendir en lectura bßsica y tareas numķricas.
Aunque estas definiciones son correctas y ·tiles, la conceptualizaci¾n de este presentador es que una falta de LS indica que la necesidad de procesar la informaci¾n de salud excede a la habilidad para procesar la informaci¾n de salud. De esto se deduce dos aspectos fundamentales: primero, que para ayudar a los pacientes se puede intervenir tanto disminuyendo su necesidad de procesar informaci¾n como mejorando su habilidad para hacerlo; segundo, que muchos pacientes experimentan falta de LS, especialmente cuando reciķn se les realiza un diagn¾stico o cuando experimentan otro evento que aumenta la cantidad de informaci¾n que se les da o que empeora su habilidad de procesar los datos.
El concepto de LS es ·til porque desde el punto de vista empĒrico se relaciona fuertemente con el resultado de las acciones de salud, puesto que la LS importa para comprender las instrucciones, adoptar o desechar creencias de salud y aplicar acciones de autocuidado, mejorando los resultados del cuidado y reduciendo los costos del tratamiento. Muchos estudios han demostrado la relaci¾n que existe entre los factores de riesgo socioecon¾micos: bajo ingreso, falta de educaci¾n, pertenecer a una minorĒa ķtnica, edad avanzada y presencia de m·ltiples comorbilidades, y la obtenci¾n de resultados negativos en la compensaci¾n de la diabetes: hiperglicemia, episodios de hipoglicemia, amputaci¾n, eventos agudos cardiovasculares, falta de adherencia a medicamentos y uso inapropiado de los servicios de salud. El beneficio de identificar la LS como mediadora en estos procesos es que provee un punto de intervenci¾n en vez de enfocarse ·nicamente en las facetas del paciente que no se pueden cambiar. Por ejemplo, no se puede cambiar la raza de los pacientes ni mejorar sus ingresos, pero sĒ es posible mejorar la LS y por ende, la capacidad de cuidado de estos grupos vulnerables (Fig. 1).
El impacto de las limitaciones en literacidad en los pacientes vulnerables con diabetes estß absolutamente demostrado; a·n despuķs de controlar por correlaciones socioecon¾micas, la falta de LS se relaciona con m·ltiples eventos adversos. Hay que destacar que si bien los pacientes con bajos niveles de LS muchas veces poseen ademßs ingresos muy bajos y falta de educaci¾n, despuķs de controlar estas variables, la literacidad es un factor muy importante e independiente de riesgo de malos resultados de cuidado. En un estudio publicado en 2002 (1) se demostr¾ que los pacientes diabķticos que poseen literacidad en salud inadecuada tienen mayor riesgo de presentar mal control de la glicemia que aquellos pacientes que poseen literacidad en salud adecuada (Fig. 2).
Figura 2. Literacidad en salud y control de la glicemia en pacientes diabķticos.
Asimismo, la probabilidad ajustada de complicaciones de la diabetes es mayor en pacientes sin adecuada LS. En la Tabla I se muestran resultados graves para pacientes con diabetes, como la retinopatĒa y el accidente vascular encefßlico: los pacientes con falta de LS tienen dos veces mßs riesgo de retinopatĒa que los otros (1).
Los estudios tambiķn han demostrado que: s¾lo la mitad de los pacientes con baja LS conocen los sĒntomas de hipoglicemia, mientras que 94% de los que tienen literacidad adecuada los conocen (2); los pacientes que reportan baja literacidad presentan mßs del doble del riesgo de tener salud deteriorada (3); los pacientes con baja literacidad y recursos limitados tienen un costo de salud promedio de 12.900 d¾lares, cifra que baja a 3.000 en los pacientes con LS adecuada (4); los pacientes con ingresos bajos y baja literacidad en salud tienen el doble del riesgo de requerir hospitalizaci¾n, 32% versus 15% (5). En los pacientes del sistema p·blico de los Estados Unidos, los mßs pobres y los de menor LS tienen costos cuatro veces mayores que los otros pacientes vulnerables, pero con niveles adecuados de literacidad; esto indica que LS es un factor de riesgo muy fuerte. Desafortunadamente, los pacientes que poseen baja literacidad tambiķn tienen peor comunicaci¾n verbal con los mķdicos y enfermeras en lo que se refiere a sus problemas, explicaci¾n de la enfermedad y explicaciones de procesos (6).
Se ha descrito una variedad de mķtodos para identificar a los pacientes con bajo nivel de LS (7, 8). Estos pacientes tienen dificultad para leer y completar los documentos cuando van a solicitar cuidados de salud a un consultorio. Existen tres preguntas dise±adas para reconocerlos (9):
Esas preguntas tienen opciones de respuesta estructuradas; cuando se utiliza un lĒmite muy conservador se puede identificar a mßs pacientes que poseen este problema, pero por otro lado se identifica en forma err¾nea a otros pacientes. Por ejemplo, frente a la pregunta ┐con quķ frecuencia un miembro de su familia, un profesional de salud o un cuidador le ayuda en leer el material en los hospitales?, con el criterio de respuesta ōsĒ, a veces uso a otra persona para ayudarmeö se identifica a 73% de los pacientes que tienen falta de LS, pero tambiķn se identifica como tales a 17% de pacientes que no tienen este problema (Fig. 3).
En resumen: es posible identificar al grupo de pacientes con falta de LS mediante una pregunta, que no requiere mucho tiempo y puede ser formulada por un mķdico o una enfermera.
Como ya se dijo, la falta de LS es un problema que se puede solucionar, por lo menos en parte. Para ello existen tres tipos de intervenciones genķricas: se puede ōtratarö la falta de literacidad en salud, se puede ōtratarö al profesional de salud para que aumente sus habilidades para comunicarse en forma eficaz, o se puede aumentar las estrategias tradicionales de comunicaci¾n para superar el problema y proveer mßs informaci¾n entendible. En cuanto a la primera posibilidad, no hay estudios en que se haya evaluado el efecto de cambiar la falta de literacidad. La mayor parte de las investigaciones se han centrado en cambiar el comportamiento de los profesionales de salud o aumentar la comunicaci¾n entre visitas cara a cara, que son estrategias muy beneficiosas.
En cuanto a ense±ar a los mķdicos a cerrar el cĒrculo educacional, en un estudio realizado en el sistema p·blico con muchos pacientes diabķticos muy vulnerables, los investigadores grabaron las conversaciones entre mķdicos y pacientes para determinar en quķ momento el mķdico utiliza habilidades o estrategias de comunicaci¾n y c¾mo se pueden mejorar para que el paciente entienda las metas de cuidado (10). La idea era observar en quķ medida se daba el proceso ideal de comunicaci¾n, que se ilustra en la siguiente imagen y consiste en lo siguiente: cuando un proveedor de servicios de salud se comunica con un paciente para compartir con ķl nueva informaci¾n, debe determinar la habilidad del paciente para entender lo que se le dijo, pidiķndole que explique c¾mo entendi¾ la informaci¾n con sus propias palabras. Con esto se puede comparar las dos versiones: la original del profesional y la del paciente, y revisar el mensaje para asegurar que el paciente y el mķdico tienen un acuerdo de entendimiento. Por lo tanto, este proceso: asegura que la informaci¾n se entienda y se integre a la memoria del paciente; abre el dißlogo respecto a creencias en salud, refuerza y adapta los mensajes de salud; y promueve una comprensi¾n com·n entre los proveedores de salud y los pacientes, lo que estimula la participaci¾n de ķstos (Fig. 4).
Figura 4. Cerrando el cĒrculo: comunicaci¾n interactiva para facilitar el recuerdo y comprensi¾n.
Este estudio no fue un estudio de intervenci¾n, s¾lo tuvo como objetivo identificar la relaci¾n entre el uso de este proceso y los resultados en cuanto a cuidados, que se resumen como sigue (10):
Este modelo de comunicaci¾n interactiva es ·til en la atenci¾n de pacientes con enfermedades cr¾nicas porque:
Lo importante es preguntar al paciente su idea y percepci¾n de la informaci¾n nueva; si posee la habilidad de cumplir las indicaciones de cuidado entonces tambiķn podrß recibir mensajes de educaci¾n. Por lo general las intervenciones constan de dos partes: la que se entrega en la visita, cuyo resultado depende de la percepci¾n del paciente y de la cantidad, frecuencia y claridad de la informaci¾n, y la que se entrega en la relaci¾n continua que se debe establecer con los pacientes entre las visitas. Por eso las estrategias genķricas de intervenci¾n son: intervenciones para aumentar las estrategias tradicionales de comunicaci¾n durante las visitas cara a cara, e intervenciones para aumentar las estrategias tradicionales de comunicaci¾n entre las visitas cara a cara (11,12).

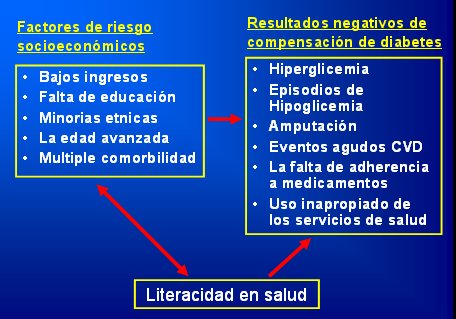 Figura 1. La literacidad en salud permite reducir los resultados negativos asociados a factores sociales de riesgo.
Figura 1. La literacidad en salud permite reducir los resultados negativos asociados a factores sociales de riesgo.

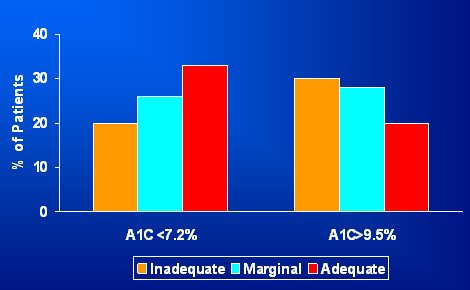 Figura 2. Literacidad en salud y control de la glicemia en pacientes diabķticos.
Figura 2. Literacidad en salud y control de la glicemia en pacientes diabķticos.

 Tabla I. Aumento ajustado de complicaciones de la diabetes en pacientes sin adecuada LS comparados con los pacientes con un nivel adecuado de LS. AOR = adjusted odds ratios.
Tabla I. Aumento ajustado de complicaciones de la diabetes en pacientes sin adecuada LS comparados con los pacientes con un nivel adecuado de LS. AOR = adjusted odds ratios.

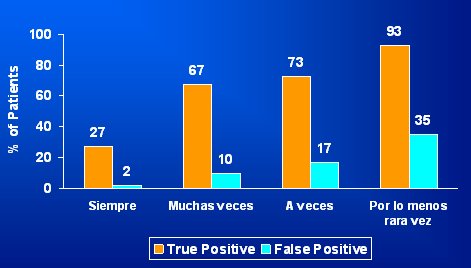 Figura 3. ō┐Con quķ frecuencia es que un miembro de su familia, un profesional de salud o un cuidador le ayuda en leer los materiales hospitales?ö
Figura 3. ō┐Con quķ frecuencia es que un miembro de su familia, un profesional de salud o un cuidador le ayuda en leer los materiales hospitales?ö

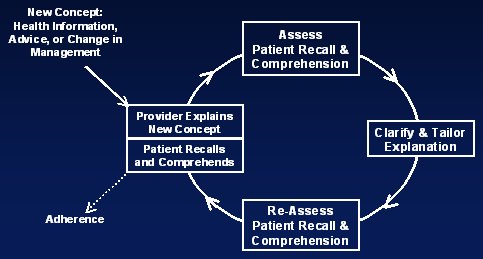 Figura 4. Cerrando el cĒrculo: comunicaci¾n interactiva para facilitar el recuerdo y comprensi¾n.
Figura 4. Cerrando el cĒrculo: comunicaci¾n interactiva para facilitar el recuerdo y comprensi¾n.
 Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.

Este texto completo es una transcripci¾n editada y revisada de una conferencia dictada en el II Encuentro Internacional Autocuidado y Promoci¾n de la Salud: Innovaciones en el Manejo de Enfermedades Cr¾nicas, organizado por la Escuela de EnfermerĒa de la Pontificia Universidad Cat¾lica de Chile. El encuentro se realiz¾ en Santiago, entre el 17 y el 30 de Abril de 2008.
 Autor:
John D. Piette[1]
Autor:
John D. Piette[1]

Citaci¾n: Piette JD. Literacy in health. Medwave 2009 May;9(5):e3921 doi: 10.5867/medwave.2009.05.3921
Fecha de publicaci¾n: 1/5/2009
Citaciones asociadas
1. Pino PS, San Juan LA, Monasterio MA. Pediatric trauma and its relation to social health determinants. Enf Global. 2013 Oct;(32):328-335. | Link |

Nos complace que usted tenga interķs en comentar uno de nuestros artĒculos. Su comentario serß publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la direcci¾n editorial considera que su comentario es: ofensivo en alg·n sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas polĒticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisi¾n por pares.
A·n no hay comentarios en este artĒculo.
Para comentar debe iniciar sesi¾n
 Medwave publica las vistas HTML y descargas PDF por artĒculo, junto con otras mķtricas de redes sociales.
Medwave publica las vistas HTML y descargas PDF por artĒculo, junto con otras mķtricas de redes sociales.
 Schillinger D, Grumbach K, Piette J, Wang F, Osmond D, Daher C, et al. Association of health literacy with diabetes outcomes. JAMA. 2002 Jul 24-31;288(4):475-82.| | CrossRef | PubMed |
Schillinger D, Grumbach K, Piette J, Wang F, Osmond D, Daher C, et al. Association of health literacy with diabetes outcomes. JAMA. 2002 Jul 24-31;288(4):475-82.| | CrossRef | PubMed | Williams MV, Baker DW, Parker RM, Nurss JR. Relationship of functional health literacy to patients' knowledge of their chronic disease. A study of patients with hypertension and diabetes. Arch Intern Med. 1998 Jan 26;158(2):166-72. | CrossRef | PubMed |
Williams MV, Baker DW, Parker RM, Nurss JR. Relationship of functional health literacy to patients' knowledge of their chronic disease. A study of patients with hypertension and diabetes. Arch Intern Med. 1998 Jan 26;158(2):166-72. | CrossRef | PubMed | Baker DW, Parker RM, Williams MV, Clark WS, Nurss J. The relationship of patient reading ability to self-reported health and use of health services. Am J Public Health. 1997 Jun;87(6):1027-30. | CrossRef | PubMed | PMC |
Baker DW, Parker RM, Williams MV, Clark WS, Nurss J. The relationship of patient reading ability to self-reported health and use of health services. Am J Public Health. 1997 Jun;87(6):1027-30. | CrossRef | PubMed | PMC | Weiss BD, Blanchard JS, McGee DL, Hart G, Warren B, Burgoon M, et al. Illiteracy among Medicaid recipients and its relationship to health care costs. J Health Care Poor Underserved. 1994;5(2):99-111. | PubMed |
Weiss BD, Blanchard JS, McGee DL, Hart G, Warren B, Burgoon M, et al. Illiteracy among Medicaid recipients and its relationship to health care costs. J Health Care Poor Underserved. 1994;5(2):99-111. | PubMed | Baker DW, Gazmararian JA, Williams MV, Scott T, Parker RM, Green D, et al. Functional health literacy and the risk of hospital admission among Medicare managed care enrollees. Am J Public Health. 2002 Aug;92(8):1278-83. | CrossRef | PubMed | PMC |
Baker DW, Gazmararian JA, Williams MV, Scott T, Parker RM, Green D, et al. Functional health literacy and the risk of hospital admission among Medicare managed care enrollees. Am J Public Health. 2002 Aug;92(8):1278-83. | CrossRef | PubMed | PMC | Schillinger D, Bindman A, Wang F, Stewart A, Piette J. Functional health literacy and the quality of physician-patient communication among diabetes patients. Patient Educ Couns. 2004 Mar;52(3):315-23. | CrossRef | PubMed |
Schillinger D, Bindman A, Wang F, Stewart A, Piette J. Functional health literacy and the quality of physician-patient communication among diabetes patients. Patient Educ Couns. 2004 Mar;52(3):315-23. | CrossRef | PubMed | Baker DW, Williams MV, Parker RM, Gazmararian JA, Nurss J. Development of a brief test to measure functional health literacy. Patient Educ Couns. 1999 Sep;38(1):33-42. | CrossRef | PubMed |
Baker DW, Williams MV, Parker RM, Gazmararian JA, Nurss J. Development of a brief test to measure functional health literacy. Patient Educ Couns. 1999 Sep;38(1):33-42. | CrossRef | PubMed | Davis TC, Michielutte R, Askov EN, Williams MV, Weiss BD. Practical assessment of adult literacy in health care. Health Educ Behav. 1998 Oct;25(5):613-24. | CrossRef | PubMed |
Davis TC, Michielutte R, Askov EN, Williams MV, Weiss BD. Practical assessment of adult literacy in health care. Health Educ Behav. 1998 Oct;25(5):613-24. | CrossRef | PubMed | Chew LD, Bradley KA, Boyko EJ. Brief questions to identify patients with inadequate health literacy. Fam Med. 2004 Sep;36(8):588-94. | PubMed |
Chew LD, Bradley KA, Boyko EJ. Brief questions to identify patients with inadequate health literacy. Fam Med. 2004 Sep;36(8):588-94. | PubMed | Schillinger D, Piette J, Grumbach K, Wang F, Wilson C, Daher C, et al. Closing the loop: physician communication with diabetic patients who have low health literacy. Arch Intern Med. 2003 Jan 13;163(1):83-90. | CrossRef | PubMed |
Schillinger D, Piette J, Grumbach K, Wang F, Wilson C, Daher C, et al. Closing the loop: physician communication with diabetic patients who have low health literacy. Arch Intern Med. 2003 Jan 13;163(1):83-90. | CrossRef | PubMed | Lange I, Campos S, Sapag J, Piette JD. Construyendo una red internacional para la innovaci¾n en el cuidado/autocuidado de enfermedades cr¾nicas (RISSA). Cuadernos de Difusi¾n 2008; 2:15-19.
Lange I, Campos S, Sapag J, Piette JD. Construyendo una red internacional para la innovaci¾n en el cuidado/autocuidado de enfermedades cr¾nicas (RISSA). Cuadernos de Difusi¾n 2008; 2:15-19.  Sapag JC, Lange I, Campos S, Piette JD. Innovaciones para el cuidado y autocuidado de personas con enfermedades cr¾nicas en Amķrica Latina: oportunidades y desafĒos para el trabajo en red. La Revista Panamericana de Salud P·blica.
Sapag JC, Lange I, Campos S, Piette JD. Innovaciones para el cuidado y autocuidado de personas con enfermedades cr¾nicas en Amķrica Latina: oportunidades y desafĒos para el trabajo en red. La Revista Panamericana de Salud P·blica.