Este texto completo es la transcripci¾n editada y revisada del Curso Manejo del Ni±o Hiperactivo, organizado en Santiago por la Sociedad Chilena de PediatrĒa y el Grupo de Estudio de Trastornos del Desarrollo, Sociedad de PsiquiatrĒa y NeurologĒa de la Infancia y Adolescencia (SOPNIA), el dĒa 10 de junio de 2005.
Directora: Dra. Lidya TellerĒas.
Coordinadora: Dra. Carmen Quijada.
Introducci¾n
Cuando se habla de este tema no queda claro si ser hiperactivo es algo malo o bueno para un ni±o, ni d¾nde estßn los lĒmites para definirlo como tal, porque depende del lugar, del momento y de la edad, asĒ como del ambiente en que se ha criado. A continuaci¾n se analiza la asociaci¾n de la hiperactividad con patologĒas, los rasgos que definen a la hiperactividad como patol¾gica y, por supuesto, su relaci¾n con la edad y el ambiente del ni±o.
La regulaci¾n de la conducta es una habilidad que se adquiere. Los ni±os peque±os no regulan su conducta sino que act·an de manera intuitiva, muchas veces sobre la base de respuestas automßticas del sistema auton¾mico. La habilidad para regular las conductas madura de acuerdo con las normas sociales y es la base del desarrollo y de la socializaci¾n en los primeros a±os de la vida; el ni±o va adoptando las reglas paternas, cualesquiera que ellas sean; de ahĒ la gran variaci¾n individual seg·n las exigencias del ambiente, el estilo de crianza y el grado de permisividad de los padres.
La regulaci¾n de la conducta del ni±o pasa a depender progresivamente de factores externos a factores internos; es decir, el ni±o llega a regular su conducta por sĒ mismo, seg·n sus intereses. En el desarrollo del autocontrol, entre los 12 y los 18 meses, los ni±os se tornan capaces de controlarse, se dan cuenta de las demandas sociales y pueden iniciar, mantener y terminar sus conductas, cumpliendo las exigencias de los mayores. A los 24 meses adquieren autocontrol, que incluye la capacidad de demorarse si se lo piden; o sea, el ni±o no llega y hace las cosas, sino que puede esperar y autorregularse sin vigilancia externa. A los 3 a±os ya son capaces de autorregularse y pueden flexibilizar los procesos de control, y hacerlos mßs rßpidos o mßs lentos seg·n las exigencias del ambiente.
Al hacer el diagn¾stico diferencial, es necesario considerar varias alternativas:
En la prßctica, los ni±os llegan referidos al mķdico desde el colegio, por mala conducta o por mal rendimiento, de modo que se debe precisar en quķ consiste la mala conducta: si es inquieto, si le pega a alguien, si le falta el respeto a la profesora, etc. Es necesario evaluar si esta mala conducta interfiere con el rendimiento y si se presenta s¾lo en el ambiente escolar o tambiķn en otros contextos.
Lo primero es descartar problemas del mķtodo escolar, como una pedagogĒa inadecuada, debido, por ejemplo, a que el sistema educacional estķ sobrecargado, con excesiva cantidad de alumnos por curso o mucho recambio de docentes; hay colegios que cambian a los profesores tres o cuatro veces en el a±o, lo que provoca en el ni±o falta de apego y de entendimiento del sistema de cada profesor. Se debe ver si el ni±o tiene inasistencias repetidas, por enfermedad o porque su mismo sistema social no le da la importancia necesaria a la educaci¾n y lo hace faltar por cualquier motivo: por enfermedades leves, por falta de ganas de ir al colegio o por ayudar a la mamß.
Tambiķn es necesario descartar factores sociales, como la poca motivaci¾n familiar por el estudio, que se suele dar en papßs a quienes no les importa que sus hijos estudien, porque ellos han salido adelante relativamente bien sin educarse; ambientes sociales de privaci¾n; y normas sociales atĒpicas, como incorporar a los ni±os al trabajo.
Despuķs se debe descartar deficiencias sensoriales de visi¾n y audici¾n. Esto es importante, porque la sordera en los ni±os se detecta, por lo general, en forma tardĒa; de hecho, las sorderas parciales se detectan, en promedio, a los dos a±os, y las totales, incluso un poco mßs tarde. Se debe evaluar el coeficiente intelectual, especialmente en ni±os que empezaron a caminar o a hablar en forma tardĒa y que son algo lentos, porque pueden ser limĒtrofes o normales lentos, que pasan relativamente inadvertidos en los primeros a±os escolares.
Los trastornos especĒficos del aprendizaje de la lectura o cßlculo tambiķn pueden pasar inadvertidos si el sistema educacional estß sobrecargado y no hay atenci¾n especial para cada ni±o. Estos problemas pasan inadvertidos con mayor frecuencia en ni±os de nivel intelectual normal, quienes logran defenderse, porque tal vez no se concentren mucho, pero cuando se concentran son capaces de lograr buenas notas, al menos por un tiempo. Por eso, un rendimiento irregular es un indicador de trastornos de concentraci¾n: cuando se concentra, aprende bien y cuando estß distraĒdo es incapaz de entender.
Siempre se debe evaluar el sĒndrome de dķficit atencional, porque es la causa mßs frecuente, aunque no la ·nica, de hiperactividad. Los ni±os con sĒndrome de dķficit atencional son impulsivos, hiperactivos y desatentos, pero no son peleadores, violentos, ni tienen dificultades en todas partes; habitualmente tienen mßs dificultades en el colegio, porque es donde se les plantean desafĒos mayores, y no son tan complicados en la casa.
Es importante hacer una evaluaci¾n integral del ni±o, aunque tenga signos claros de dķficit atencional, para descartar enfermedades generales que estßn empezando, como una anemia u otra enfermedad grave, que pueden perjudicar la concentraci¾n y la capacidad intelectual. En este caso, el ni±o rinde menos, porque le duele algo, porque tiene fiebre o porque no se alimenta como corresponde, lo que tambiķn puede perjudicar la motricidad. Si un ni±o con capacidad normal para saltar y hacer gimnasia empieza a comportarse en forma torpe o descoordinada, se le debe prestar atenci¾n.
En cuanto a las enfermedades cr¾nicas, el uso de broncodilatadores causa mucha hiperactividad en los ni±os asmßticos y a veces no se les considera entre las causas de hiperactividad o de falta de concentraci¾n escolar. En la epilepsia, los fßrmacos pueden interferir con la concentraci¾n; el mal control tambiķn afecta la conducta y es importante recordar las crisis de ausencia, en que los ni±os parecen estar distraĒdos y quizß un poco hiperactivos; las crisis son episodios en que el ni±o se desconecta y en esos lapsos pierde su concentraci¾n.
Los trastornos del desarrollo, como las dificultades en la lectoescritura, en el lenguaje, en la integraci¾n de las percepciones, en la motricidad, etc., pueden provocar mayor distracci¾n, porque el ni±o es torpe para tomar el lßpiz, no logra hacer las cosas con la misma rapidez de los demßs y, por tanto, pierde el hilo de la clase.
Las enfermedades endocrinol¾gicas tambiķn deben descartarse. Los ni±os hipertiroideos son ansiosos, inquietos, tienen pulso rßpido y muchas veces pasan por problemas de dķficit atencional; en estos casos, los fßrmacos como el metilfenidato o las anfetaminas pueden agravar los sĒntomas. Los ni±os hipotiroideos, en cambio, son lentos, flojos y tienen mucha dificultad para captar.
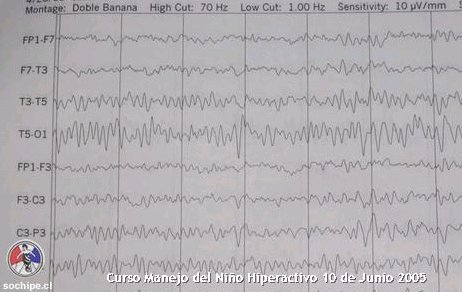
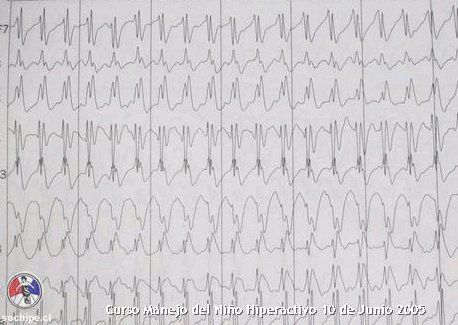
Un ejemplo de lo descrito es un ni±o cuyos padres consultaron porque era muy inquieto en el colegio, le iba mal y se distraĒa mucho. Se le realiz¾ en electroencefalograma basal, en el cual aparecĒa actividad elķctrica bien organizada (Fig. 1); pero al hacerlo respirar rßpidamente el ni±o present¾ un episodio de fijaci¾n de la mirada en el aire, con los ojos abiertos, asociado a una peque±a sacudida de la cabeza, que dur¾ alrededor de 15 segundos; despuķs se recuper¾ por completo y en el electroencefalograma se acompa±¾ de una descarga tĒpica de crisis de ausencia (Fig.2).
Figura 1. Caso clĒnico: paciente var¾n, 7 a±os; electroencefalograma basal.
Figura 2. Caso clĒnico: paciente var¾n, 7 a±os; electroencefalograma con descarga tĒpica de crisis de ausencia, provocada por hiperventilaci¾n.
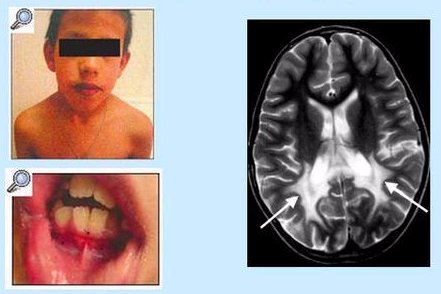
El trastorno cromos¾mico (Fig. 3) es otro aspecto que se debe descartar en estos ni±os. En este caso el problema era un sĒndrome de Williams; al ni±o le iba muy mal en el colegio, pero, como tenĒa un retraso, ya fue ubicado en un colegio especial.
Figura 3. Paciente con sĒndrome de Williams.
Otro caso fue el de una familia con dos ni±os muy inteligentes, pero con grandes dificultades de concentraci¾n y con hiperactividad, que fueron el motivo de consulta; eran ni±os autistas, de muy buen nivel, pero autistas, es decir, tenĒan problemas del desarrollo, hiperactividad, desconcentraci¾n, torpeza motriz y ademßs un trastorno del lenguaje, motivo por el cual eran muy inquietos y les iba muy mal en el colegio.
Es importante poner atenci¾n a los ni±os. Si bien todos son inquietos, cuando un ni±o de buena conducta empieza a tener dificultades, se puede deber, en primer lugar, a un aumento de las exigencias en relaci¾n con sus capacidades; es lo que suele ocurrir en quinto bßsico, cuando se produce un cambio en el sistema, ya no hay repaso de los a±os anteriores y hay muchos profesores. En ese momento, el ni±o con problemas empieza a distraerse, se enoja y ya no quiere estudiar, porque siente que le cuesta mucho tener buen rendimiento, cosa a la que no estaba acostumbrado; este cuadro se ve generalmente en ni±os normales lentos o limĒtrofes.
En segundo lugar, en este ni±o con buena conducta que empieza a tener dificultades se debe descartar que estķ apareciendo una enfermedad neurol¾gica o psiquißtrica, como trastornos del sue±o o episodios de epilepsia que antes habĒan pasado inadvertidos. Si en el examen fĒsico el ni±o estß con la boca abierta, tiene sonido al respirar, el paladar es alto y la madre refiere que es roncador, aunque no tenga apnea del sue±o, es probable que haya alg·n trastorno del sue±o.
En tercer lugar, este cambio de conducta podrĒa deberse a una enfermedad general, aguda o cr¾nica. El Ēndice de anemia en nuestra poblaci¾n es alto y este cuadro, aunque sea leve, puede ocasionar dificultades en el rendimiento del ni±o, que estß mßs cansado y con menos ßnimo de estudiar. Otras enfermedades, aunque poco frecuentes, que el mķdico debe considerar, son las neoplasias y las enfermedades del colßgeno, como el lupus y la diabetes.
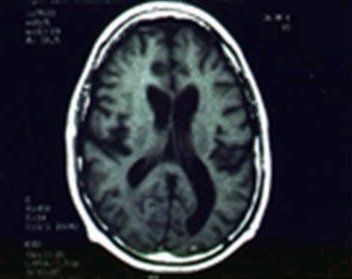
Las enfermedades progresivas del sistema nervioso central son poco frecuentes en la prßctica clĒnica, pero es importante recordarlas, por su gravedad. Por ejemplo, en la adrenoleucodistrofia, los ni±os empiezan a tener dificultades en la coordinaci¾n motriz, se vuelven torpes para caminar y malos para el deporte; la coloraci¾n oscura de la piel y las manchas oscuras en las encĒas son indicios claros de esta patologĒa, la que se asocia tambiķn con hipertensi¾n ortostßtica y problemas del eje suprarrenal. En la resonancia magnķtica cerebral (Fig. 4) se ve la alteraci¾n de la sustancia blanca, que generalmente se ubica en la zona posterior.
Figura 4. Alteraciones caracterĒsticas de la adrenoleucodistrofia.
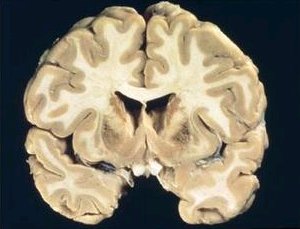
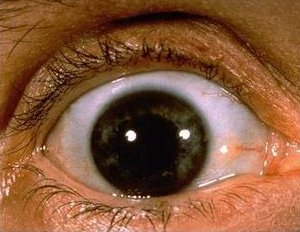
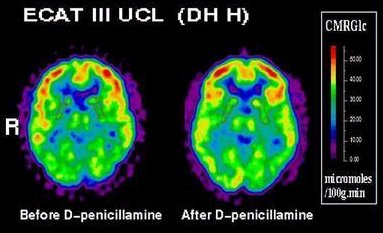
La enfermedad de Wilson, tambiķn muy escasa, se caracteriza por la impregnaci¾n de los ganglios basales con cobre. Se manifiesta por movimientos coreicos de las manos, torpeza y mal rendimiento en el colegio. En el corte coronal de cerebro (Fig. 5) se observa la impregnaci¾n de los ganglios basales. Al examen oftalmol¾gico con la lßmpara de hendidura, se observa un anillo verdoso alrededor del iris, que tambiķn se puede ver a simple vista, con buena luz (Fig. 6). En el examen (Fig. 7), que se realiz¾ antes y despuķs de la administraci¾n de penicilamina, que es el tratamiento para la enfermedad de Wilson, se observa mejor irrigaci¾n en la zona anterior.
Figura 5. Enfermedad de Wilson: corte coronal de cerebro, impregnaci¾n de ganglios basales.
Figura 6. Enfermedad de Wilson: anillo de Kayser- Fleischer.
Figura 7. Enfermedad de Wilson: mejorĒa de la irrigaci¾n cerebral con penicilamina.
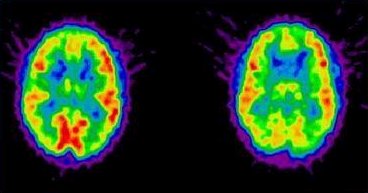
Hay enfermedades mßs graves, como la panencefalitis estenosante subaguda y el SIDA, que tambiķn son muy escasas. La panencefalitis era mßs frecuente cuando no habĒa vacunaci¾n contra el sarampi¾n, ya que es una consecuencia a largo plazo de las infecciones por este virus. En esta enfermedad tambiķn se presenta un deterioro progresivo del ni±o, pero los sĒntomas son mßs rßpidos y se caracterizan por movimientos anormales del tipo de sacudidas, o mioclonĒas, de los brazos y de las piernas. El cuadro que causa el virus del SIDA es similar: alteraci¾n cerebral, que consiste en dilataci¾n de los ventrĒculos y atrofia de la corteza, propias de la encefalopatĒa causada por estos virus (Fig. 8).
Figura 8. Panencefalitis estenosante subaguda de etiologĒa viral.
El corea de Huntington tambiķn es una enfermedad rara en nuestros dĒas, gracias al tratamiento oportuno de las enfermedades estreptoc¾cicas. Se presenta como trastorno conductual de distintos grados y exceso de movimientos, a veces con sacudidas de las manos que el paciente justifica haciendo otros movimientos y que se denomina baile de San Vito. Parecen ni±os muy inquietos, pero la base del cuadro es una enfermedad inmunol¾gica provocada por una lesi¾n de ganglios basales, secundaria a infecciones estreptoc¾cicas no tratadas. Hoy esta patologĒa se ve en forma muy ocasional. Un corte anat¾mico (Fig. 9) de un paciente que falleci¾ por estas lesiones ilustra el cuadro; la irrigaci¾n de las zonas (Fig. 10) cambia despuķs del tratamiento.
Figura 9. AnatomĒa patol¾gica cerebral en paciente fallecido por corea de Huntington.
Figura 10. Corea de Huntington: irrigaci¾n antes y despuķs del tratamiento.
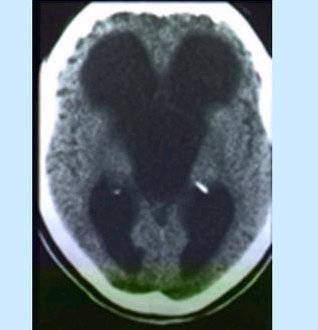
Los tumores del sistema nervioso central son muy escasos, pero si el mķdico no los sospecha pueden pasar inadvertidos y desencadenar una catßstrofe. En los ni±os son mßs frecuentes los tumores de la fosa posterior, que producen alteraciones cerebelosas y del equilibrio. Los ni±os comienzan a presentar de pronto inestabilidad, dificultad para caminar y cefalea progresiva, intensa y principalmente matinal, que muchas veces se asocia con v¾mitos, a medida que la enfermedad se agrava. Si no se trata, comienzan a manifestar compromiso de los nervios craneanos, con estrabismo o problemas de visi¾n (Fig.11).
Figura 11. Tumor cerebral.
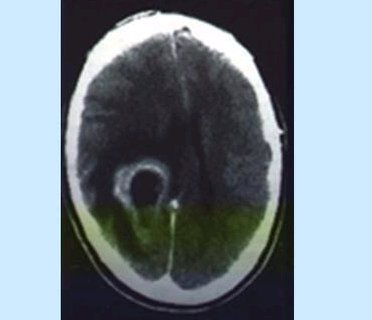
La hidrocefalia es una patologĒa propia de los ni±os peque±os, que se manifiesta por dilataci¾n de las cavidades cerebrales debido a tumores cerebrales, parasitosis o malformaciones cerebrales; a veces estos cuadros no dan sĒntomas precoces sino que se manifiestan a medida que el ni±o se va desarrollando y va cambiando la disposici¾n anat¾mica, especialmente en el tronco cerebral. Una gran dilataci¾n del sistema ventricular es propia de la hidrocefalia (Fig. 12).
Figura 12. Hidrocefalia.
Los ni±os que padecen enfermedades musculares suelen ser relativamente tranquilos, porque no tienen mucha fuerza para moverse, pero tambiķn pueden ser inquietos y tener alg·n grado de disminuci¾n de la inteligencia. En la enfermedad de Steinert, o distrofia miot¾nica, los ni±os tienen la facies tĒpica del respirador bucal, con la boca un poco abierta y roncan. A veces tienen dificultades con el control de esfĒnteres y el rendimiento escolar es relativamente bajo, pero suficiente para asistir al colegio. Pueden ser inquietos, porque no entienden bien y por eso prefieren dedicarse a cosas que les interesan mßs. Tienen poca fuerza; si se caen al suelo no son capaces de pararse solos y tienden a levantarse afirmßndose en las piernas. Estos ni±os requieren un estudio completo, por lo que se les debe derivar al neur¾logo.
Un ni±o camina con las piernas entrecruzadas (Fig. 13), lo que se puede deber a distintas causas; no necesariamente se trata de una enfermedad muscular. PodrĒa tener alg·n grado de parßlisis cerebral, que es un trastorno motor no progresivo y se presenta en una etapa temprana de la vida; es la causa mßs frecuente de este tipo de marcha. El tipo mßs com·n es la hemiplejia espßstica, en que los ni±os caminan con las piernas un poco rĒgidas.
Figura 13. Dificultad en la marcha por enfermedad muscular o parßlisis cerebral.
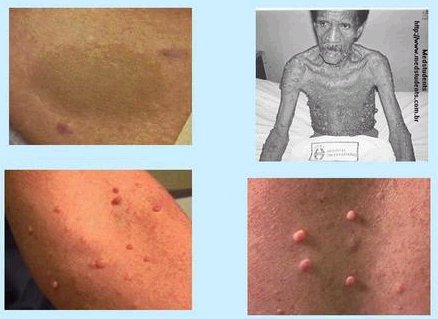
La neurofibromatosis es muy evidente, pero tambiķn empieza en forma paulatina. Se asocia a rendimiento escolar bajo y a problemas conductuales. En ciertos casos (Fig. 14) es muy fßcil hacer el diagn¾stico, pero esta enfermedad empieza con manchas en la piel, generalmente peque±as, asociadas con n¾dulos que se pueden ubicar en el trayecto de los nervios. En general, no se acompa±a de un retraso grave, sino mßs bien leve, de modo que los ni±os pueden ir al colegio y les puede ir relativamente bien, pero son inquietos. Los criterios diagn¾sticos exigen una cantidad determinada de manchas, pero si el ni±o tiene varias manchitas cafķ se podrĒa plantear este diagn¾stico.
Figura 14. Neurofibromatosis.
Los trastornos de conducta tambiķn pueden dar hiperactividad. No todos estos trastornos corresponden a trastornos psiquißtricos; algunos son semi psiquißtricos, como el sĒndrome de Gilles de la Tourette, o enfermedad de los tics, que se caracteriza por movimientos anormales que van variando, pero generalmente son tics motores de cara y tĒpicamente se acompa±an de sonidos de origen farĒngeo o nasal. A veces parecen ni±os alķrgicos, porque tienen tos persistente, pero van al otorrinolaring¾logo y no les encuentran nada. Esta enfermedad se manifiesta en distintos grados y algunos ni±os tienen el tic de decir groserĒas y garabatos, pero generalmente este comportamiento corresponde a un trastorno mßs complejo. Los mßs frecuentes son ni±os que hacen ruidos raros y movimientos. El Gilles de la Tourette se asocia con diversos trastornos psiquißtricos.
En los trastornos de conducta, ķsta es notablemente distinta a lo esperado y tambiķn puede haber alteraciones emocionales. Las alteraciones del comportamiento se pueden manifestar por agresi¾n a personas o animales, destrucci¾n de objetos, escasa empatĒa o preocupaci¾n por otras personas y falta de responsabilidad por la propia conducta. El ni±o miente, enga±a o roba, sin remordimientos; desconoce las reglas y los convencionalismos y puede ser abiertamente desafiante. Ademßs de estos sĒntomas generales, hay sĒntomas caracterĒsticos de problemas mßs especĒficos, como el trastorno oposicionista desafiante, que es agotador para la familia, el mķdico, los profesores y todos los que rodean al ni±o que lo padece.
Entre las enfermedades siquißtricas que causan hiperactividad se cuentan el trastorno obsesivo compulsivo y los cuadros bipolares y depresivos, que pertenecen al ßmbito psiquißtrico; en cambio, el dķficit atencional estß en el ßrea de los neur¾logos y de los psiquiatras. El Gilles de la Tourette se asocia, hasta en 90% de los casos, con dķficit atencional, trastorno oposicionista desafiante u otros trastornoa de conducta. Son ni±os que presentan frecuentes pataletas y agresiones, la gravedad de los sĒntomas es variable y presentan con frecuencia un sĒndrome obsesivo compulsivo asociado.
La esquizofrenia es un diagn¾stico tan raro como un tumor. Es difĒcil pesquisarla: antes de los tres a±os se presenta como un trastorno autista y, a partir de los cinco a±os, aparecen los sĒntomas sic¾ticos. Son ni±os que disfrutaban de relacionarse con los demßs y que desde esa edad empiezan a volverse tĒmidos, retraĒdos, viven en su propio mundo, hablan de miedos e ideas extra±as y suelen decir cosas sin mucho sentido.
Los trastornos del lenguaje causan hiperactividad porque el lenguaje es un regulador de las conductas, de modo que, si el ni±o no entiende lo que se le estß pidiendo, es imposible que detenga su acci¾n. Los ni±os que tienen trastornos del lenguaje comprensivo, es decir, que no entienden lo que se les dice, tienen problemas conductuales mßs graves y generalmente presentan otros trastornos del desarrollo. La sordera se detecta con frecuencia en forma tardĒa, especialmente cuando no es permanente, como ocurre cuando hay congesti¾n del oĒdo medio.
En resumen, frente a la conducta inquieta, primero habrĒa que buscar las causas que son tratables y tratarlas hasta donde sea posible; en segundo lugar, se debe evaluar las fortalezas y debilidades del paciente en cuanto a estado fĒsico, habilidades cognitivas y sociales, temperamento y adaptabilidad de las conductas, para asĒ determinar la mejor forma de optimizar su desarrollo.
Medwave, A±o VI No. 1 Enero 2006. Derechos Reservados.

















 Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.

Este texto completo es la transcripci¾n editada y revisada del Curso Manejo del Ni±o Hiperactivo, organizado en Santiago por la Sociedad Chilena de PediatrĒa y el Grupo de Estudio de Trastornos del Desarrollo, Sociedad de PsiquiatrĒa y NeurologĒa de la Infancia y Adolescencia (SOPNIA), el dĒa 10 de junio de 2005.
Directora: Dra. Lidya TellerĒas.
Coordinadora: Dra. Carmen Quijada.
 Expositora:
Carmen Quijada[1]
Expositora:
Carmen Quijada[1]

Citaci¾n: Quijada C. Differential diagnosis in the hyperactive child. Medwave 2006 Ene;6(1):e3360 doi: 10.5867/medwave.2006.01.3360
Fecha de publicaci¾n: 1/1/2006

Nos complace que usted tenga interķs en comentar uno de nuestros artĒculos. Su comentario serß publicado inmediatamente. No obstante, Medwave se reserva el derecho a eliminarlo posteriormente si la direcci¾n editorial considera que su comentario es: ofensivo en alg·n sentido, irrelevante, trivial, contiene errores de lenguaje, contiene arengas polĒticas, obedece a fines comerciales, contiene datos de alguna persona en particular, o sugiere cambios en el manejo de pacientes que no hayan sido publicados previamente en alguna revista con revisi¾n por pares.
A·n no hay comentarios en este artĒculo.
Para comentar debe iniciar sesi¾n