Key Words: Healthcare Disparities, Gender Role, Caregivers, Patients
Resumen
Introducci¾n
En el sistema de salud chileno persisten dificultades que complejizan el acceso de mujeres de forma efectiva a las atenciones de salud, o bien, derivan en que experimenten procesos de salud-enfermedad mßs complejos en su interacci¾n como usuarias o cuidadoras.
Objetivo
Identificamos en la literatura nacional e internacional, brechas de acceso a la atenci¾n de salud en la mujer derivadas de disparidades de gķnero y/o ejercicio del rol de gķnero, en un conjunto priorizado de problemas de salud. Estos problemas contribuyen a la problematizaci¾n de las brechas de gķnero a ser consideradas en la reforma de salud.
Mķtodos
Hicimos una revisi¾n de la literatura a travķs de algoritmos, muestreo en bola de nieve y listas de referencias, desde noviembre de 2020 hasta marzo de 2021. La poblaci¾n de anßlisis fueron mujeres de todas las edades usuarias de prestaciones de salud y cuidadoras en las mismas patologĒas abordadas. La b·squeda fue desarrollada en paralelo por cuatro investigadores, en dos grupos. Fue validada de forma cruzada asegurando la confiabilidad interevaluadores, estandarizando criterios de elegibilidad de la evidencia. El anßlisis se muestra en dimensiones de mujer usuaria y cuidadora, para un conjunto de patologĒas priorizadas por magnitud y carga de enfermedad: accidente vascular cerebral, obesidad, depresi¾n, dolor musculoesquelķtico y cßncer de mama.
Resultados
En la dimensi¾n de mujer usuaria, para todo el grupo de patologĒas priorizadas se observan problemas de acceso, tasas de uso, experiencia y resultados. Desde la dimensi¾n de mujer cuidadora, la mujer ejerce principalmente los cuidados de salud. Existe un vacĒo en la literatura en relaci¾n con la obesidad y afecciones musculoesquelķticas. Sin embargo, ambas se reportaron como consecuencias de salud en su rol de cuidadora.
Conclusi¾n
El problema en la base, en ambas dimensiones, queda explicado por brechas de gķnero biol¾gicas, sociales y culturales que permean el ßmbito de cuidados sanitarios. Proponer una nueva reforma de salud que solo se funde en la proposici¾n de acceso a mßs prestaciones, es insuficiente de acuerdo con el contexto biopsicosocial de la mujer.
|
Ideas clave
|
Introducción
Las problemáticas relacionadas con la mujer han cobrado especial importancia en el último tiempo, así como la transversalización del rol de género en distintas políticas intersectoriales. El género se describe como el entorno sociocultural de una persona [1] atribuyéndose roles en las diferentes ocupaciones. Por ejemplo, el cuidado en salud suele ser atribuido mayormente a mujeres, siendo poco visibilizado y valorado desde lo sanitario [2]. Estos roles atribuidos socialmente han contribuido a las disparidades de género.
El sector salud organiza la entrega de atenciones a través de la priorización de problemas de salud para el acceso a tecnologías sanitarias e intervenciones (atenciones, medicamentos, dispositivos médicos, entre otros) [3]. Estas son cubiertas a través de regímenes de atención [4] que priorizan según carga de enfermedad, costo-efectividad, calidad, seguridad, efectos en medidas finales en salud, entre otros. Si bien estos regímenes introducen categorías de segmentación de la población (niños, adultos, adultos mayores, embarazadas, mujeres en edad reproductiva), no se aprecia con claridad segmentación por rol de género. Así, es necesario indagar si la experiencia de la mujer a raíz de diferencias de género y su rol de género, afectan las tasas de uso de servicios, experiencia de atención o condicionan resultados en salud [5]. Pese a que en Chile la exclusión económica de seguros de salud es baja [6], persisten dificultades para que las mujeres accedan a atenciones que determinan procesos de salud-enfermedad más complejos. En mujeres chilenas la carga de enfermedad es mayor que en hombres. La mayor causa de años de vida saludables perdidos en mujeres se asocia a condiciones neuropsiquiátricas (25,9%), enfermedades digestivas (17,9%), cardiovasculares (10,8%) y musculoesqueléticas (6,5%) [7].
El objetivo general de este reporte es identificar brechas de experiencia y cuidado relacionadas con disparidades de género y el ejercicio del rol de género de la mujer usuaria y cuidadora. Lo anterior, se sustenta en una revisión dirigida de la experiencia internacional y nacional (Chile), en un conjunto priorizado de problemas de salud de alta magnitud responsables de alta carga de enfermedad. Esto se aborda desde contextos de atención de salud basada en la comunidad hasta la atención cuaternaria. El objetivo secundario de la revisión es explorar los efectos en tasas de uso y en resultados en salud afectados por tales brechas.
El propósito final de esta revisión de literatura es brindar elementos técnicos para apoyar una discusión local en Chile, sobre qué diferencias de género debe reconocer el sistema de salud al momento de priorizar la actividad del sector ad portas de la futura reforma de salud en el país.
Métodos
Se priorizó un conjunto de problemas de salud para los cuales existe un conjunto suficiente de evidencia para su caracterización local (según magnitud -prevalencia en población general y mujeres en la Encuesta Nacional de Salud de Chile del año 2016/2017 y 2009/2010), y carga de enfermedad (medidas finales en salud: años de vida perdidos, años de vida ajustados por discapacidad). Los datos de carga de enfermedad en Chile se compararon y complementaron con el reporte de perfil de país del banco de datos del Institute for Health Metrics and Evaluation (Instituto para Métricas y Evaluación en Salud) de la Universidad de Washington [8] (Tabla 1).
Sobre la base de la triangulación de las fuentes, se optó por abordar los siguientes problemas de salud: accidente vascular cerebral, obesidad, depresión, enfermedades musculoesqueléticas y cáncer de mama.
Tabla 1. Priorizaci¾n de patologĒas relevantes en el proceso de salud enfermedad de la mujer.
Para la revisión de literatura se definió una estrategia de búsqueda articulada según población (mujeres de cualquier edad usuarias del sistema de salud y cuidadoras), concepto (brechas de acceso) y contexto (desde atención cuaternaria hasta comunitaria, en cualquier país). Cada patología fue analizada desde dos dimensiones:
- Mujer usuaria de servicios sanitarios objeto de disparidades de género.
- Mujer cuidadora sujeto de rol de género.
La posibilidad de añadir categorías emergentes quedó abierta.
Se condujo una búsqueda dirigida en PubMed/MEDLINE y Science Direct, más buscadores web (Google Scholar, Google). Adicionalmente se examinó la lista de referencias de la evidencia recuperada, y se complementó con un muestreo por bola de nieve para mejorar el alcance y saturación.
Se optó por añadir la búsqueda en motores web para controlar el sesgo de publicación de evidencia no publicada. Por ejemplo, en PubMed/MEDLINE, se generó la combinación de términos MeSH, palabras libres y booleanos para generar algoritmos de búsqueda como el siguiente:
(("gender role"[MeSH Terms]) OR ("gender"[All Fields] AND "role"[All Fields]) OR "gender role"[All Fields]) OR (("womans"[All Fields] OR "women"[MeSH Terms] OR "women"[All Fields] OR "woman"[All Fields] OR "women s"[All Fields] OR "womens"[All Fields]) AND ("role"[MeSH Terms] OR "role"[All Fields])) AND (("stroke"[MeSH Terms] OR "stroke"[All Fields] OR "strokes"[All Fields] OR "stroke s"[All Fields]) AND ("healthcare disparities"[MeSH Terms] OR ("healthcare"[All Fields] AND "disparities"[All Fields]) OR "healthcare disparities"[All Fields])) AND ((y_10[Filter]) AND (fft[Filter])).
La búsqueda fue desarrollada en paralelo por cuatro investigadores en dos grupos. También fue cruzada para validar la confiabilidad interevaluadores, entre noviembre de 2020 y enero de 2021, mapeándose artículos a texto completo, en inglés y español, hasta diez años de antigüedad debido al dominio de investigadores. Esto se efectuó para aumentar el hallazgo de evidencia para responder a los objetivos, especialmente en patologías donde la investigación con enfoque de género es escasa.
Resultados
Tras el tamizaje de primer y segundo nivel, se mapearon 86 referencias. La mayoría está fechada entre 2001 y 2016 (n = 54, 62,8%) y proviene de la región de Las Américas (n = 51, 59,3%), con diseños eminentemente cuantitativos (n = 35, 40,7%). El problema de salud para el cual se contó con mayores referencias fue accidente vascular cerebral (n = 25), seguido de obesidad (n = 21) y cáncer mamario (n = 18). La dimensión de usuaria aportó con n = 58 referencias, mientras que la dimensión cuidadora aportó con n = 28 (Tabla 2).
Tabla 2. Caracterizaci¾n de la evidencia incluida en la revisi¾n de literatura, seg·n dimensi¾n.
Dimensión mujer usuaria de servicios sanitarios objeto de disparidades de género
Mujer usuaria con accidente vascular cerebral
En Chile, el ataque vascular cerebral o trombosis cerebral va en ascenso en la mujer, con un alza desde 1,7 a 3,2%, aunque se indica que la diferencia no sería significativa [9].
Pese a que factores de riesgo como la hipertensión y tabaquismo son más frecuentes en hombres, estos incrementan el riesgo en mayor medida en mujeres [10]. Ellas tendrían mayor predisposición a peores desenlaces, debido a su carga previa de enfermedad y factores sociodemográficos [11]. En mujeres afectadas se reportan mayores prevalencias de hipertensión. Estas varían entre estudios con diferencias estadísticamente significativas desde 4,8 hasta 9,3% respecto de hombres [12],[13],[14],[15],[16]. Lo mismo ocurre con la fibrilación auricular y diabetes [12],[15],[16],[17].
El accidente vascular cerebral afecta mayormente a hombres, pero en mujeres su ocurrencia es más letal y grave [18],[19]. En Australia las mujeres padecían eventos vasculares cerebrales más severos respecto de hombres (44% versus 36%, valor p = 0,01) y mayor mortalidad a los 28 días (31% versus 23%, p = 0,003) [20].
El accidente vascular cerebral en mujeres se relaciona con síntomas menos específicos [10], que pueden afectar el reconocimiento de síntomas y dilatar el traslado inmediato a centros de salud [10]. Ello se relaciona con diagnósticos tardíos y menor acceso a tratamientos oportunos [21] para restaurar el flujo cerebral (trombólisis y/o trombectomía mecánica). En Estados Unidos se estudió que las mujeres tenían menor probabilidad de ser trombolizadas respecto de hombres (Odds ratio: 0,84; intervalo de confianza 95%: 0,69 a 1,03) [22]. Solo 66,3% de las mujeres recibieron todos los cuidados para los cuales eran elegibles, en comparación con 71,1% de hombres (Odds ratio ajustado:0,86; intervalo de confianza 95%: 0,85 a 0,87) [23]. Un estudio multicéntrico europeo, también reportó que el acceso a prestaciones fue menor en mujeres ( p < 0,001), habiendo disparidades en acceso a imágenes cerebrales (77,1% en mujeres versus 85,7% en hombres), Doppler (32,8% versus 44,0%) y angiografía (5,5% versus 9,5%) [17].
Adicionalmente, se observan mayores complicaciones y peores pronósticos en mujeres sobrevivientes [18],[21],[24], existiendo mayor frecuencia de depresión, deterioro de calidad de vida y dependencia de cuidados [21]. El coma (valor p < 0,001), parálisis (p < 0,001), problemas de deglución (p = 0,005), incontinencia urinaria (p < 0,001) y afasia (p = 0,001) son más frecuentes en mujeres [17]. El cuestionario autoaplicado de calidad de vida EuroQoL de cinco dimensiones, EQ-5D, (que evalúa movilidad, autocuidado, actividades de la vida diaria, dolor/disconfort y ansiedad/depresión), encontró que en todas las categorías el deterioro de calidad de vida era mayor en mujeres (diferencia media de -0,07 en escala de 0 a 1, intervalo de confianza al 95%) [25].
Según datos internacionales, las mujeres tienen 60% menos de probabilidades de recuperar su independencia, experimentan bajo acceso a rehabilitación (46%) [26], y mayor discapacidad (Odds ratio:1,20; intervalo de confianza 95%: 1,06 a 1,36) [25]. Las mujeres presentan 3,5 veces más riesgo de hospitalizaciones dado su nivel de discapacidad. El accidente vascular cerebral afecta su rol en el hogar, empleo, comunidad, relaciones interpersonales e independencia [26].
Mujer usuaria con obesidad
En Chile, tanto la obesidad mórbida y la obesidad, son mayores en mujeres versus hombres (4,7% versus 1,7%, y 33,7% versus 28,6% respectivamente) [9].
La obesidad en Chile es más frecuente en personas con menos de ocho años de escolaridad [9]. Según Atalah, el bajo estado socioeconómico en hombres no se relaciona con obesidad, pero sí en mujeres [27]. En Estados Unidos se reportó que mujeres con acceso a dietas de baja calidad tuvieron mayores probabilidades de padecer obesidad o sobrepeso (Odds ratio:1,76; intervalo de confianza 95%: 1,16 a 2,69) [28].
La obesidad en chilenas en edad fértil ha alcanzado prevalencias que van desde el 20 hasta 35,3% [29],[30]. Las gestantes atendidas en el sistema público chileno presentan una tendencia en aumento sostenida en dos décadas, alcanzando en 2016 una prevalencia de obesidad de 31,4% [31].
Diversos estudios demuestran la asociación de la obesidad materna con resultados maternos y perinatales adversos durante la gestación (alteraciones del peso, síndrome de parto prematuro) y parto (mayor riesgo de cesárea y complicaciones del parto). A largo plazo también se manifiesta esta relación de resultados adversos, debido a su efecto transgeneracional en el desarrollo de enfermedades crónicas como hipertensión, diabetes y síndrome metabólico [30],[32],[33],[34],[35],[36],[37].
En otros países la consigna ha sido explorar caminos adicionales para resolver la obesidad más allá de la prevención y alimentación. No solo el manejo basado en medicamentos ha cobrado fuerza, sino que el acceso a procedimientos quirúrgicos se consolida como alternativa de tratamiento válida para tratar la obesidad en su estado más grave, a la vez que se complementan con manejos basados en la medicina del comportamiento. Entre 2013 y 2017, Chile reportó un total de 9712 cirugías bariátricas en centros colaboradores, destacando el padecimiento de hipertensión (25%), diabetes (18%), dolor musculoesquelético (8%) y depresión (5%). A doce meses, la gastrectomía en manga disminuyó la depresión de 7 a 3,7%; la hipertensión de 41,7 a 22,3%; y dolor musculoesquelético desde 26,3 hasta 15,7% [38].
El programa de cirugía bariátrica del Fondo Nacional de Salud , en casi una década de implementación, brindó acceso mayormente a beneficiarios de menores ingresos del tramo A (sin ingresos; 23,8%) y B (ingreso menor o igual a 337 000 pesos chilenos, equivalente a 496,8 dólares a tipo de cambio a junio de 2021; 46,75%) [39]. En Chile, el 85,4% de las cirugías bariátricas en dicho programa beneficiaron a mujeres [39]. Similarmente, un estudio internacional reporta que 80,7% de los procedimientos se realizan en mujeres [40], confirmado en datos locales con 71,3% [38]. Sin embargo, en el sector público se sabe de solo un poco más de tres mil casos financiados por el programa del seguro público durante un periodo de ocho años. Esto es 1,02 personas por día en todo el país [39].
El rol de las intervenciones quirúrgicas en obesidad no es cosmético, y menos en mujeres. El pronóstico materno y perinatal posterior a una cirugía bariátrica es positivo, aunque existe evidencia que lo refuta [41]. En una revisión sistemática, el embarazo seguido de la cirugía se asoció con menores complicaciones. En diabetes se reportó 0% de casos versus 22,1% en cohortes sin cirugía ( p < 0,05) y en preeclampsia 0% versus 3,1% (p < 0,05) [42]. El procedimiento puede contribuir a disminuir la diabetes gestacional y pregestacional, síndrome hipertensivo y preeclampsia, además de hipertensión crónica que complica el embarazo [43], bajo peso al nacer (7,7% versus 10,6%, p < 0,05) y macrosomía (7,7% versus 14,6%, p < 0,05) [42].
Queda pendiente desmitificar al acceso a terapias que pueden contribuir a disminuir el peso en mujeres, y el padecimiento de otras patologías de alta carga de enfermedad en ellas y su descendencia. Cabe explorar cómo los regímenes de cobertura y equipos multidisciplinarios acompañan a la mujer con hábitos obesogénicos, que posee acceso a dietas de baja calidad nutricional, vive en situación de pobreza o se encuentra a cargo de hogares monoparentales, en su lucha para reducir peso.
Mujer usuaria con depresión
Los problemas de salud mental constituyen en Chile la principal fuente de carga de enfermedad [44]. La incidencia de trastornos depresivos es mayor en mujeres, presentando dos veces más riesgo de depresión mayor [45]. Alrededor del 30% de embarazadas sufre síntomas de depresión y/o ansiedad [44].
Grundy y colaboradores mostraron la prevalencia de depresión en adultos mayores (n = 2 649) de Santiago de Chile, reportando que la prevalencia de depresión fue estadísticamente mayor en mujeres que en hombres (36 versus 21%, p < 0,001) [46]. Durante 2019, el Ministerio de Salud evidenció una alta prevalencia de síntomas depresivos en población de 65 años y más, siendo las mujeres quienes presentaron mayor prevalencia de sintomatología depresiva (16,9 versus 4,1% en hombres) [47].
Según la encuesta social Covid-19, un 21,4% de las personas presentaron un nivel moderado/severo de síntomas de ansiedad y/o depresión según la escala Patient Health Questionnaire-4 (PHQ-4). Este porcentaje fue mayor en mujeres que en hombres (26 versus 16,5%)[48]. La depresión en mujeres está mediada incluso por factores hormonales, que condicionan más riesgos de depresión en periodos de transición hormonal (menarquia, gestación y menopausia) [45],[49].
Mujer usuaria con enfermedades musculoesqueléticas
Según la Encuesta Nacional de Salud, 42,8% de las mujeres presentan síntomas de dolor en una intensidad mayor o igual a cuatro en escala de 1 a 10, en contraste con 25,2% en hombres [50]. En mujeres destaca con mayor frecuencia el dolor en rodilla (22%), espalda baja (de 16,3 a 22,1%) y hombro (11,1%) [50],[51].
La prevalencia de dolor es mayor en mujeres [52] y aumenta sobre los 45 años (50,6%), siendo más frecuente en baja escolaridad (46,6%) [50]. Asimismo, el dolor crónico y/o persistente es más recurrente en usuarias [53], existiendo un tercio de ellas que viven con dolor por periodos sobre cinco años [50]. Un 83,3% de las afectadas que viven con dolor crónico percibe su salud como “mala/muy mala” [54].
El dolor crónico impacta la vida profesional. Un 44,2% de trabajadoras vive con dolor crónico [55] en Chile. Mientras 60,7% de mujeres presentan licencias médicas asociadas a dolor crónico, en hombres este porcentaje se reduce a 39,3 [51].
Se han descrito sesgos de género en el tratamiento médico del dolor en mujeres en comparación con hombres: largas esperas para conseguir diagnósticos, menor acceso a tratamientos y/o de menor efectividad, mayor uso de antidepresivos y mayores derivaciones a profesionales de salud mental [56]. Así, surgen perspectivas feministas relacionadas con el manejo del dolor crónico en mujeres, abordando problemas de polifarmacia y normas culturales en su tratamiento [57].
Mujer usuaria con cáncer de mama
El cáncer de mama es reconocido como el más diagnosticado en mujeres [58]. En Chile, su incidencia va en aumento. Solo durante 2018 fue la primera causa de muerte en mujeres con 1511 fallecimientos [59],[60].
En Chile, el cáncer de mama cuenta con cobertura en el régimen de Garantías Explícitas en Salud, para el acceso a prestaciones priorizadas para diagnóstico, tratamiento (cirugía, hormonoterapia, quimioterapia, radioterapia) y seguimiento. Existe un fondo especial que crea un sistema de protección financiera para diagnósticos y tratamientos de alto costo (Ley Ricarte Soto N° 20 850) para terapias dirigidas a un subgrupo de pacientes, cuya proporción se estima menor al 20% del total de mujeres afectadas [61]. Para el conjunto de mujeres fuera de este subgrupo, no existía acceso a tratamientos innovadores de alto costo que mejoran la sobrevida a través de Garantías Explícitas en Salud ni Ley Ricarte Soto. Las mujeres afectadas recurren a tribunales de justicia para acceder a medicamentos de precios prohibitivos sin cobertura. Un estudio chileno reportó que las mujeres perciben que el sistema de salud brinda cobertura a todos los tratamientos para cáncer de mama mediante el régimen de Garantías Explícitas en Salud, constatándose desconocimiento sobre brechas de cobertura en subgrupos despriorizados y perfiles moleculares específicos [62]. Se espera que esta problemática sea abordada por el nuevo Comité de Drogas de Alto Costo.
Actualmente, se busca adoptar nuevos modelos. Por ejemplo, el “rol del navegador” propone un acompañamiento profesional para acciones informativas, toma de decisiones y necesidades educativas en mujeres [63]. Las necesidades de información del círculo familiar son parte de la atención en cáncer de mama [64], habiendo sido documentadas en hijos e hijas adolescentes de mujeres con este cáncer. Aquí se recalca el apoyo escolar como extensión del cuidado fuera del sector salud [65], así como las necesidades de ayuda profesional para hijos, hijas y parejas de la mujer diagnosticada, fomentando modelos de cuidado centrados en la familia [66].
Dimensión mujer cuidadora sujeto de rol de género
Mujer cuidadora de personas sobrevivientes de accidente vascular cerebral
En Reino Unido y Brasil la proporción de cuidadoras de sobrevivientes a accidente vascular cerebral oscila desde 64,2 hasta 77% [67],[68],[69], siendo mayormente hombres aquellos dependientes de cuidados [68].
La carga del cuidado ha sido citada como moderada-severa en 65% de las cuidadoras de sobrevivientes [70], destinando 6,3 horas diarias (intervalo de confianza 95%: 4,5 a 8,1 horas) al cuidado informal emocional, físico y supervisión [68]. El tiempo dedicado es mayor en cuidadoras que en cuidadores ( p = 0,002) [69]. La salud del cuidador o cuidadora es más baja que la población general [68]. En cuidadoras se describen alteraciones del sueño, estrés físico y psicológico [70] e inclusive, a mayor carga de cuidado, aumentan la depresión y ansiedad [71],[72].
La presión del cuidado decae cuando el cuidador es hombre [68], y aumenta cuando empeora la severidad del sobreviviente. Esta carga es mayor en las esposas [69]. Esposas e hijas perciben mayor carga de cuidado comparativamente a otros parentescos ( p = 0,019) [70].
Las cuidadoras asumen el cuidado con deficiencias basales en conocimientos que les permitan brindarlos [73], sobre todo en mayores niveles de dependencia [70]. Así, las cuidadoras deben autoinstruirse para ejercer este rol sin apoyo formal del sistema sanitario.
Mujer cuidadora de personas con obesidad
La obesidad mórbida desafía a los cuidadores al aumentar la dificultad en la asistencia para la movilidad, cuidados de la piel e higiene de personas con deterioro físico [74]. En Estados Unidos, 62,4% de mujeres adultas mayores presentó obesidad versus 37,6% de hombres (p < 0,001). Los pacientes obesos accedieron en menor medida a cuidados para actividades de la vida diaria [75].
Quienes están al cuidado de pacientes obesos y pre-bariátricos presentan mayor dolor lumbar, de hombros y muñecas, siendo estos más frecuentes en cuidadoras [76]. En mujeres cuidadoras de pacientes adolescentes beneficiados con cirugía bariátrica, se reporta disfunción familiar limitada. Además, la cirugía bariátrica no tiene ningún efecto sobre la angustia del cuidador, el estrés de los padres o el funcionamiento familiar [77].
Mujer cuidadora de personas con depresión
En Canadá (n = 23 404), la frecuencia de mujeres cuidando personas con depresión es mayor que la de hombres (26 versus 16,2%; p < 0,001) [78]. En cuidadoras hay mayor registro de enfermedades, malestar psicológico, ansiedad y depresión en comparación con el grupo control, percibiendo mayor carga emocional y física, con menor apoyo social [79].
Los cuidadores informan cuidar a personas con problemas de salud física (71,9% versus 66%; p < 0,001), mientras que las cuidadoras lo hacen mayormente en problemas de salud mental (7,7% versus 6,4%; p < 0,001) [78].
Las cuidadoras pueden desarrollar depresión. No obstante, no existe evidencia suficiente sobre quién provee cuidados en mujeres con depresión [80]. Sin embargo, la presencia de síntomas depresivos en adultos mayores se asocia a tener un cuidador masculino (p = 0,006) [81].
Mujer cuidadora de personas con dolor musculoesquelético
La evidencia se aboca mayormente a las consecuencias musculoesqueléticas del cuidado. En Japón se describe que 78,2% de las cuidadoras ha experimentado dolor de espalda baja, asociándose con actividades de cuidado nocturno, cambios de posición del familiar cuidado, comportamientos problemáticos e ingesta de medicamentos [82]. Son las mujeres en mayor proporción (81,8%), las cuidadoras de hijos cuando estos sufren alguna discapacidad, siendo más propensas al dolor lumbar y discapacidad mientras cuidan [83]. Las mujeres con dolor lumbar no dejan de cumplir otros roles sociales y familiares. Tampoco disminuyen la carga de labores domésticas (p < 0,05) [84].
Las trabajadoras de mayor edad presentan un riesgo alto de experimentar dolor lumbar. Algunos factores coadyuvantes son el desequilibrio entre trabajo y familia, exposición a un clima laboral hostil e inseguridad laboral. Las ocupaciones donde las trabajadoras tenían mayor riesgo de desarrollar dolor fueron de índole agrícola, pesquera y forestal [85].
Mujer cuidadora de personas con cáncer de mama
El cáncer mamario impacta la función familiar, puesto que frecuentemente la mujer ejerce múltiples roles: pareja, madre, sustento económico y/o cuidadora. Cuando la cuidadora principal requiere cuidados es otra mujer, generalmente hija, quien asume la labor [86],[87],[88],[89],[90], con efectos en su salud física y psicológica [91]. La Organización Mundial de la Salud indica que una proporción de mujeres que enferman de cáncer mamario y que ejercen roles de cuidados, posponen o no realizan sus tratamientos para no comprometer el presupuesto familiar [92],[93].
En México se plantea el concepto de reciprocidad del cuidado cuando la mujer cuidada brinda cuidado emocional al cuidador; y pese a la enfermedad, continúa ejerciendo un rol de cuidado a familiares [94].
Discusión
Los problemas de acceso enfrentados por la mujer tienen en la base un conjunto de inequidades sociales. Pese a que Chile posea un índice de desarrollo humano muy alto [95], cuando se ajusta por desigualdad cae a 17,8%. El índice de desarrollo de género para el año 2018, en materia de ingreso nacional bruto per cápita era de 29 933 dólares en hombres, mientras que 15 211 dólares en mujeres [95]. Según la Organización para la Cooperación y Desarrollo Económico, la brecha salarial en Chile entre hombres y mujeres es 46,4 contra 38,1% promedio en los Estados miembros [95], sumada a brechas de acceso al mundo del trabajo (38,2% en mujeres versus 61,8% en hombres), y mayor desocupación [97],[98].
La pobreza extrema y no extrema es mayor en mujeres en relación a hombres [99]. Cuando la mujer es jefa de hogar, la pobreza total aumenta a 9,2% versus 6,4% en hogares cuyo jefe de hogar es un hombre [100]. Según el Instituto Nacional de Estadísticas, al año 1992 un 25,4% de mujeres eran jefas de hogar, cifra que a 2017 aumentó 2,8 veces [101]. Un 55,7% de los hogares con jefatura femenina son monoparentales [102].
El rol de la mujer cuidadora se encuentra invisibilizado, estereotipado y no renumerado [103],[104],[105], cumpliéndose en un contexto de multirol, y de desgaste físico y emocional [103],[106].
Las cuidadoras presentan casi dos veces más sobrecarga que hombres [107]. En Chile, del total de cuidadores (n = 4313), el 66,8% correspondió a cuidadoras versus 33,2% de cuidadores ( p < 0,05), de edad promedio 56,5 años (desviación estándar:16,14) [108]. Según la última Encuesta Nacional sobre Uso del Tiempo del Instituto Nacional de Estadísticas de Chile, las mujeres ocupadas, desocupadas o inactivas destinan al menos el doble de horas diarias (5,89 horas) de trabajo no remunerado en comparación con hombres (2,74 horas) [109].
¿Cómo puede el sistema de salud abordar las brechas de género en el acceso de mujeres usuarias de los servicios sanitarios y/o de mujeres cuidadoras?
Hace casi una década, la Comisión Económica para América Latina y el Caribe recomendaba incorporar la perspectiva de género en programas de salud en Chile [110]. Las desigualdades de ingresos abren espacios para plantear contribuciones a la seguridad social, que aplaquen el gasto de las mujeres. Al mismo tiempo, permiten instaurar ejercicios de identificación y priorización de prestaciones orientadas a resolver brechas, e incluso normar copagos diferenciados dadas estas desigualdades.
El subsistema de protección social Chile Crece Contigo, está orientado a la protección integral de la infancia, con la misión de acompañar, proteger y apoyar a niños, niñas y familias. Ello, a través de acciones y servicios de carácter universal, focalizando apoyos especiales a aquellos que presentan alguna vulnerabilidad mayor. Lo último es un avance en la mirada multisectorial para la protección integral a la infancia desde la gestación. Este mismo enfoque debería extenderse a otras patologías, aunque más allá de la esfera del rol de madre de la mujer. El programa de salud de la mujer del Ministerio de Salud chileno ha sido un esfuerzo por priorizar problemas de salud sexual y reproductiva. Sin embargo, la transversalización del género y del rol de género, no ha permeado a otros problemas de salud. En el régimen de Garantías Explícitas en Salud, el abordaje de problemas de salud entre hombres y mujeres, y/o ejercicio de rol de género, es mayormente indiferenciado. En él, el financiamiento se articula para cubrir prestaciones y no necesariamente se destina para la solución de brechas en salud. Lo último, implicaría considerar prestaciones médicas, pero también actividades para resolver brechas de género.
La mujer accede a la oferta de salud haciéndose cargo simultáneamente del cuidado de niños o enfermos. Los planes de salud (y el dimensionamiento de la oferta de servicios de los prestadores en convenios con los seguros de salud) debieran contemplar una mayor oferta relativa de servicios para mujeres. Paralelamente, estos planes y prestadores debieran afrontar costos no-médicos de su atención.
El enfoque de atención en algunos programas del Servicio Nacional para la Prevención y Rehabilitación del Consumo de Drogas y Alcohol, brinda prestaciones de rehabilitación a la mujer en su rol de usuaria y apoya necesidades de rol de género cuando es madre [111]. Este enfoque reconoce costos no médicos que actúan como barreras de acceso en mujeres. Un estudio de costos de dicho modelo indicó que los tratamientos ambulatorios para mujeres eran más costosos que los tratamientos para población general. La investigación reportó diferencias de hasta 313 053 pesos chilenos, equivalente a 462,5 dólares mensuales por paciente, a tipo de cambio del periodo anual 2016. En estos, el gasto en alimentación de usuarias y sus hijos implicaba 6,31% del costo indirecto. Para evitar la discontinuación de tratamientos, los centros debían afrontar los siguientes costos: movilización de usuarias, alimentación de hijos, cunas y mudadores, así como acompañamiento a controles de salud del hijo o hija y la usuaria, y a comparecencias en tribunales de justicia. La rehabilitación no solo implica financiar atenciones de salud (consultas psiquiátricas, psicodiagnóstico, antidepresivos), sino también apoyar el rol de género de mujeres [111].
Limitaciones
En esta revisión de literatura, una limitación queda provista por la disponibilidad de evidencia con enfoque de género y brechas en estas áreas. Es conveniente precisar que esta revisión da cuenta de brechas de atención en mujeres usuarias y cuidadoras. No obstante, también los hombres pueden ejercer un rol de género que implique ejercer el cuidado. Esto vuelve necesario articular respuestas de acompañamiento en procesos de salud-enfermedad, independientemente del sexo del sujeto de derechos.
Adicionalmente, si bien una limitación de la revisión es que toma como referencia mayormente evidencia internacional ante la falta de mayor evidencia chilena, esta aproximación sirve como un gatillador para la discusión.
Conclusiones
La evidencia da cuenta de brechas de acceso desde la dimensión de mujer usuaria y cuidadora, en patologías de alta magnitud y carga de enfermedad. Todo ello se traduce en distintas tasas de uso a atenciones y tratamientos, y desenlaces en salud (por ejemplo: discapacidad, calidad de vida). El problema en la base parece explicarse por brechas de género biológicas, sociales y culturales que permean el ámbito de cuidados sanitarios.
El sector salud debería apuntar a reconocer que, dado el ejercicio de los distintos roles de género, es necesario consolidar desde la seguridad social modelos y enfoques terapéuticos integrales, apuntando a fórmulas efectivas de priorización, aseguramiento en salud y resolución de brechas.
La atención de salud de mujeres presenta necesidades distintas, más aún cuando esta ejerce roles de género específicos. Es preciso conversar cómo Chile permitirá un mejor abordaje de estas brechas de género de cara a la discusión constitucional y reforma de salud.
Notas
Roles de autoría
DP: conceptualización del reporte, desarrollo metodológico, empleo de software de gestión de referencias, verificación de la reproductibilidad del proceso de revisión, análisis formal de la revisión de evidencia, proceso de investigación, producción de metadatos, escritura de manuscrito y edición final, supervisión, y administración del proyecto de investigación. RL: verificación de la reproductibilidad del proceso de revisión, análisis formal de la revisión de evidencia, proceso de investigación, producción de metadatos, escritura de manuscrito y edición final. BC – CR: desarrollo de la metodología, empleo de software de gestión de referencias, verificación de la reproductibilidad del proceso de revisión, análisis formal de la revisión de evidencia, proceso de investigación, producción de metadatos, escritura de manuscrito, y escritura y edición final.
Conflictos de intereses
Análisis realizado en alianza entre Académicas de la Universidad de Chile, Académicos de la Universidad Andrés Bello y Medtronic Chile. Los autores han completado el formulario de declaración de conflictos de intereses del ICMJE, y declaran haber recibido apoyo de Medtronic para financiar el fee de publicación de la revista. Los autores declaran ser completamente responsables del contenido de este artículo. Los formularios pueden ser solicitados contactando al autor responsable o a la dirección editorial de la Revista.
Financiamiento
El presente trabajo contó con el apoyo de Medtronic para el pago de su publicación en Medwave.
Aspectos éticos
El presente artículo se exime de la evaluación por un comité de ética, debido al origen del diseño del estudio, que corresponde a una revisión de la literatura (estudio en fuentes secundarias de literatura disponible).
Declaración de acceso a datos
Autores declaran tener a disposición a compartir datos o cualquier información de interés del manuscrito. Contactar a autor de correspondencia.
Idioma del envío
Español

 Tabla 1. Priorizaci¾n de patologĒas relevantes en el proceso de salud enfermedad de la mujer.
Tabla 1. Priorizaci¾n de patologĒas relevantes en el proceso de salud enfermedad de la mujer.

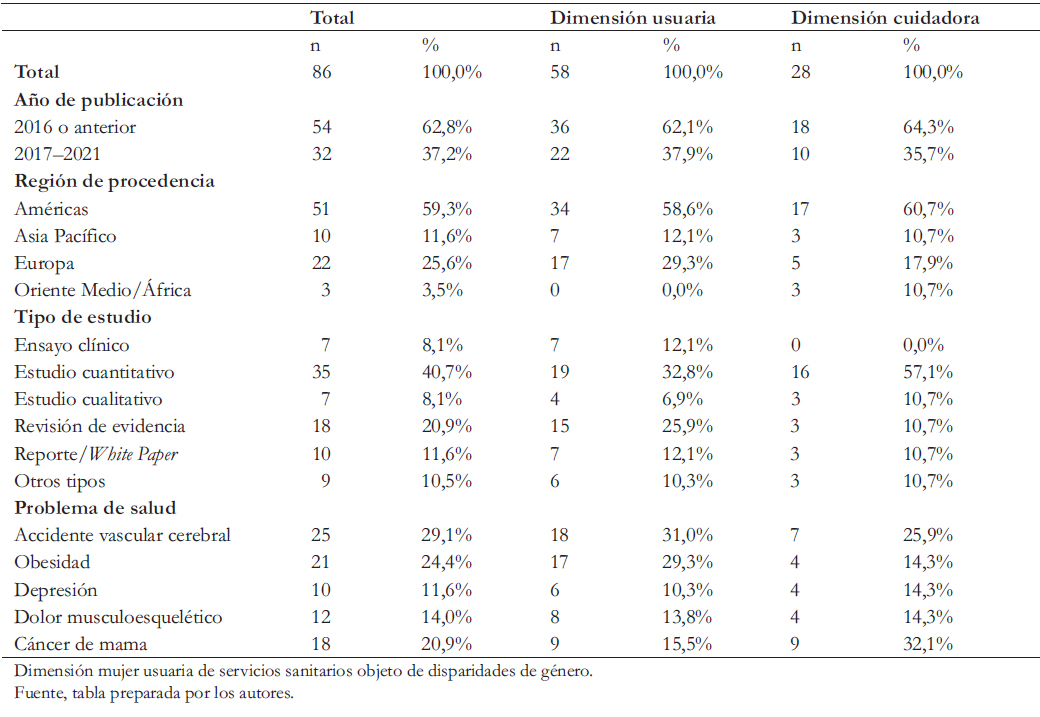 Tabla 2. Caracterizaci¾n de la evidencia incluida en la revisi¾n de literatura, seg·n dimensi¾n.
Tabla 2. Caracterizaci¾n de la evidencia incluida en la revisi¾n de literatura, seg·n dimensi¾n.

Introducci¾n
En el sistema de salud chileno persisten dificultades que complejizan el acceso de mujeres de forma efectiva a las atenciones de salud, o bien, derivan en que experimenten procesos de salud-enfermedad mßs complejos en su interacci¾n como usuarias o cuidadoras.
Objetivo
Identificamos en la literatura nacional e internacional, brechas de acceso a la atenci¾n de salud en la mujer derivadas de disparidades de gķnero y/o ejercicio del rol de gķnero, en un conjunto priorizado de problemas de salud. Estos problemas contribuyen a la problematizaci¾n de las brechas de gķnero a ser consideradas en la reforma de salud.
Mķtodos
Hicimos una revisi¾n de la literatura a travķs de algoritmos, muestreo en bola de nieve y listas de referencias, desde noviembre de 2020 hasta marzo de 2021. La poblaci¾n de anßlisis fueron mujeres de todas las edades usuarias de prestaciones de salud y cuidadoras en las mismas patologĒas abordadas. La b·squeda fue desarrollada en paralelo por cuatro investigadores, en dos grupos. Fue validada de forma cruzada asegurando la confiabilidad interevaluadores, estandarizando criterios de elegibilidad de la evidencia. El anßlisis se muestra en dimensiones de mujer usuaria y cuidadora, para un conjunto de patologĒas priorizadas por magnitud y carga de enfermedad: accidente vascular cerebral, obesidad, depresi¾n, dolor musculoesquelķtico y cßncer de mama.
Resultados
En la dimensi¾n de mujer usuaria, para todo el grupo de patologĒas priorizadas se observan problemas de acceso, tasas de uso, experiencia y resultados. Desde la dimensi¾n de mujer cuidadora, la mujer ejerce principalmente los cuidados de salud. Existe un vacĒo en la literatura en relaci¾n con la obesidad y afecciones musculoesquelķticas. Sin embargo, ambas se reportaron como consecuencias de salud en su rol de cuidadora.
Conclusi¾n
El problema en la base, en ambas dimensiones, queda explicado por brechas de gķnero biol¾gicas, sociales y culturales que permean el ßmbito de cuidados sanitarios. Proponer una nueva reforma de salud que solo se funde en la proposici¾n de acceso a mßs prestaciones, es insuficiente de acuerdo con el contexto biopsicosocial de la mujer.
 Authors:
Daniela Paredes-Fernßndez[1], Rony Lenz-Alcayaga[2], Camila Rojas-Cßceres[3], MarĒa Bego±a Carroza Escobar[4]
Authors:
Daniela Paredes-Fernßndez[1], Rony Lenz-Alcayaga[2], Camila Rojas-Cßceres[3], MarĒa Bego±a Carroza Escobar[4]
Affiliation:
[1] EconomĒa de la Salud y PolĒtica en Salud, Conglomerado PaĒses Latinoamķrica Sur, Medtronic, Santiago, Chile
[2] N·cleo Acadķmico Instituto de Salud P·blica, Universidad Andrķs Bello. Santiago, Chile
[3] Departamento de Promoci¾n de la Salud de la Mujer y el Reciķn Nacido, Facultad de Medicina, Universidad de Chile, Santiago, Chile
[4] Departamento de Promoci¾n de la Salud de la Mujer y el Reciķn Nacido, Facultad de Medicina, Universidad de Chile, Santiago, Chile
E-mail: daniela.m.paredes@medtronic.com

Citation: Paredes-Fernßndez D, Lenz-Alcayaga R, Rojas-Cßceres C, Carroza Escobar MB. WomenÆs access to health care: Gaps that the future health care reform in Chile must solve. Medwave 2021;21(10):e8490 doi: 10.5867/medwave.2021.10.8490
Submission date: 19/4/2021
Acceptance date: 14/9/2021
Publication date: 23/11/2021
Origin: Not commissioned
Type of review: Externally peer-reviewed by three reviewers, double-blind in the first round of review, and single-blind in the subsequent rounds

Comments (0)
We are pleased to have your comment on one of our articles. Your comment will be published as soon as it is posted. However, Medwave reserves the right to remove it later if the editors consider your comment to be: offensive in some sense, irrelevant, trivial, contains grammatical mistakes, contains political harangues, appears to be advertising, contains data from a particular person or suggests the need for changes in practice in terms of diagnostic, preventive or therapeutic interventions, if that evidence has not previously been published in a peer-reviewed journal.
No comments on this article.
To comment please log in
 Medwave provides HTML and PDF download counts as well as other harvested interaction metrics.
Medwave provides HTML and PDF download counts as well as other harvested interaction metrics. There may be a 48-hour delay for most recent metrics to be posted.

- Global Health 50/50. Gender equality: Flying blind in a time of crisis. 2021 Global Health 50/50 Report. Londres, Inglaterra; 2021. | Link |
- Guterres A. La disparidad de poder entre los gķneros. United Nations; 2020. | Link |
- Vergara-Iturriaga M, MartĒnez-Gutiķrrez MS. Financiamiento del sistema de salud chileno. Salud Publica Mex. 2006;48:512¢21. | CrossRef |
- Paredes-Fernßndez D, Lenz-Alcayaga R, Hernßndez-Sßnchez K, Quiroz-Carre±o J. Characterization and analysis of the basic elements of health payment mechanisms and their most frequent types. Medwave 2020;20(9):e8041 | CrossRef |
- Vega MJ, Bedregal GP, Jadue HL, DelgadoI. Gender inequity in the access to health care in Chile. Rev médica Chile. 2003;131: 669¢78. | CrossRef |
- Ministerio de Desarrollo Social de Chile. Encuesta CASEN: Salud. Razones de no atenci¾n mķdica ante enfermedad o accidente en los ·ltimos 3 meses. 2017. [on line] | Link |
- Ministerio de Salud de Chile. Estudio de carga de enfermedad y carga atribuible, Chile 2007. Santiago, Chile; 2008. | Link |
- Institute for Health Metrics and Evaluation (IHME). Chile: Country profile. What causes Most death Disabil. Comb. 2019. | Link |
- Gobierno de Chile, Ministerio de Salud. Encuesta Nacional de Salud 2016-2017. Primeros resultados. 2019. [on line] | Link |
- Girijala RL, Sohrabji F, Bush RL. Sex differences in stroke: Review of current knowledge and evidence. Vasc Med. 2017;22:135¢145. | CrossRef |
- Petrea RE, Beiser AS, Seshadri S, Kelly-Hayes M, Kase CS, Wolf PA, et al. Gender differences in stroke incidence and poststroke disability in the Framingham heart study. Stroke. 2009;40:1032¢7. | CrossRef |
- Anderson CS, Robinson T, Lindley RI, Arima H, Lavados PM, Lee T-H, et al. Low-Dose versus Standard-Dose Intravenous Alteplase in Acute Ischemic Stroke. N Engl J Med. 2016;374: 2313¢23. | CrossRef |
- Anderson CS, Huang Y, Wang JG, Arima H, Neal B, Peng B, et al. Intensive blood pressure reduction in acute cerebral haemorrhage trial (INTERACT): a randomised pilot trial. Lancet Neurol. 2008;7:91¢9. | CrossRef |
- Anderson CS, Heeley E, Huang Y, Wang J, Stapf C, Delcourt C, et al. Rapid Blood-Pressure Lowering in Patients with Acute Intracerebral Hemorrhage. N Engl J Med. 2013;368: 2355¢65. | CrossRef |
- Anderson CS, Arima H, Lavados P, Billot L, Hackett ML, OlavarrĒa VV, et al. Cluster-Randomized, Crossover Trial of Head Positioning in Acute Stroke. N Engl J Med. 2017;376: 2437¢2447. | CrossRef |
- Sandset EC, Bath PM, Boysen G, Jatuzis D, K§rv J, L³ders S, et al. The angiotensin-receptor blocker candesartan for treatment of acute stroke (SCAST): a randomised, placebo-controlled, double-blind trial. The Lancet. 2011;377: 741¢750. | CrossRef |
- Di Carlo A, Lamassa M, Baldereschi M, Pracucci G, Basile AM, Wolfe CDA, et al. Sex differences in the clinical presentation, resource use, and 3-month outcome of acute stroke in Europe: data from a multicenter multinational hospital-based registry. Stroke. 2003;34: 1114¢9. | CrossRef |
- Santalucia P, Pezzella FR, Sessa M, Monaco S, Torgano G, Anticoli S, et al. Sex differences in clinical presentation, severity and outcome of stroke: Results from a hospital-based registry. Eur J Intern Med. 2013;24: 167¢71. | CrossRef |
- Contreras JP, Pķrez O, Figueroa N. Cerebrovascular disease in women: state of the art and a cardiologistÆs perspective. Rev Colomb Cardiol 2018;25:113¢9. | CrossRef |
- Gall SL, Donnan G, Dewey HM, Macdonell R, Sturm J, Gilligan A, et al. Sex differences in presentation, severity, and management of stroke in a population-based study. Neurology. 2010;74: 975¢81. | CrossRef |
- Appelros P, Stegmayr B, Terķnt A. A review on sex differences in stroke treatment and outcome. Acta Neurol Scand. 2010;121: 359¢69. | CrossRef |
- Reed SD, Cramer SC, Blough DK, Meyer K, Jarvik JG. Treatment with tissue plasminogen activator and inpatient mortality rates for patients with ischemic stroke treated in community hospitals. Stroke. 2001;32: 1832¢40. | CrossRef |
- Reeves MJ, Fonarow GC, Zhao X, Smith EE, Schwamm LH, Get With The Guidelines-Stroke Steering Committee & Investigators. Quality of care in women with ischemic stroke in the GWTG program. Stroke. 2009;40: 1127¢33. | CrossRef |
- Persky RW, Turtzo LC, McCullough LD. Stroke in Women: Disparities and Outcomes. Curr Cardiol Rep. 2010;12: 6¢13. | CrossRef |
- Carcel C, Wang X, Sandset C, Delcourt C, Harima H, Lindley R, et al. Sex differences in treatment and outcome after stroke. Neurology. 2019;93. | CrossRef |
- Heart. Stroke Report: Lives disrupted: The impact of stroke on women. Canadß; 2018. | Link |
- Atalah E. Anßlisis de la situaci¾n nutricional de la poblaci¾n de Santiago. Rev médica Chile. 1993;121: 819¢26.
- Wolongevicz DM, Zhu L, Pencina MJ, Kimokoti RW, Newby PK, DÆAgostino RB, et al. Diet quality and obesity in women: the Framingham Nutrition Studies. Br J Nutr. 2010;103: 1223¢9. | CrossRef |
- Nozue M, Miyoshi M, Okumura J, Sanchez H, Handreu J, Chushi K. Prevalence and determinants of obesity and dietary habits among adults in rural area, Chile. Biosci Trends. 2007;3: 140¢8.
- Araya Bannout MA, Padilla O, Garmendia ML, Atalah E, Uauy R. Obesidad en mujeres Chilenas en edad fķrtil. Rev Med Chil. 2014;142: 1440¢8. | CrossRef |
- Gobierno de Chile. Vigilancia del estado nutricional de la poblaci¾n bajo control y de la lactancia materna en el Sistema P·blico de Salud de Chile. 2017. | Link |
- Papachatzi E, Paparrodopoulos S, Papadopoulos V, Dimitriou G, Vantarakis A. Pre-pregnancy maternal obesity in Greece: A case-control analysis. Early Hum Dev. 2016;93: 57¢61. | CrossRef |
- Zhou Y, Blustein J, Li H, Ye R, Zhu L, Liu J. Maternal Obesity, Caesarean Delivery and Caesarean Delivery on Maternal Request: A Cohort Analysis from China. Paediatr Perinat Epidemiol.2015;29: 232¢40. | CrossRef |
- Persson M, Pasupathy D, Hanson U, Westgren M, Norman M. Pre-pregnancy body mass index and the risk of adverse outcome in type 1 diabetic pregnancies: a population-based cohort study. BMJ Open. 2012;2. | CrossRef |
- He X-J, Dai R-X, Hu C-L. Maternal prepregnancy overweight and obesity and the risk of preeclampsia: A meta-analysis of cohort studies. Obes Res Clin Pract. 2020;14: 27¢33. | CrossRef |
- OÆReilly JR, Reynolds RM. The risk of maternal obesity to the long-term health of the offspring. Clin Endocrinol. 2013;78: 9¢16. | CrossRef |
- Carroza Escobar MB, Ortiz Contreras J, Bertoglia MP, Araya Bannout M. Pregestational obesity, maternal morbidity and risk of caesarean delivery in a country in an advanced stage of obstetric transition. Obesity Research & Clinical Practice. 2021;15: 73¢77. | CrossRef |
- International Federation for the Surgery of Obesity. The IFSO Global Registry. 2017.
- Paredes D, Lenz Alcayaga R, Quiroz Carre±o J, Hernandez K. Value Hel. 2020;23. | CrossRef |
- Young MT, Phelan MJ, Nguyen NT. A Decade Analysis of Trends and Outcomes of Male vs Female Patients Who Underwent Bariatric Surgery. J Am Coll Surg. 2016;222: 226¢31. | CrossRef |
- Akhter Z, Rankin J, Ceulemans D, Ngongalah L, Ackroyd R, Devlieger R, et al. Pregnancy after bariatric surgery and adverse perinatal outcomes: A systematic review and meta-analysis. PLOS Med. 2019;16. | CrossRef |
- Maggard MA, Yermilov I, Li Z, Maglione M, Newberry S, Suttorp M, et al. Pregnancy and fertility following bariatric surgery: a systematic review. JAMA. 2008;300: 2286¢96. | CrossRef |
- Ferrer-Mßrquez A. CirugĒa Barißtrica previo a embarazo y su impacto en el resultado perinatal. ARS MEDICA Rev Ciencias Mķdicas 2016;41:34¢41. | CrossRef |
- Gobierno de Chile, Ministerio de Salud. Plan nacional de salud mental 2017 - 2025. Santiago, Chile; 2017. | Link |
- Park LT, Zarate CA Jr. Depression in the Primary Care Setting. Reply. N Engl J Med. 2019;380: 2279¢2280. | CrossRef |
- Grundy EM, Albala C, Allen E, Dangour AD, Elbourne D, Uauy R. Grandparenting and psychosocial health among older Chileans: A longitudinal analysis. Aging Ment Health. 2012;16: 1047¢57. | CrossRef |
- Moreno-Gonzßlez MM, Galarza-Tejada DM, Tejada-Tayabas LM. Experiencias del cuidado familiar durante el cßncer de mama: la perspectiva de los cuidadores. Rev da Esc Enferm da USP 2019;53. | CrossRef |
- Ministerio de Salud de Chile. Actualizaci¾n Manual de GeriatrĒa para mķdicos. Santiago, Chile; 2019. | Link |
- Ministerio de Desarrollo Social y Familia de Chile. Resumen principales resultados. 2019. | Link |
- OÆBrien SM, Fitzgerald P, Scully P, Landers A, Scott LV, Dinan TG, et al. Impact of Gender and Menstrual Cycle Phase on Plasma Cytokine Concentrations. Neuroimmunomodulation. 2007;14: 84¢90. | CrossRef |
- Ministerio de Salud de Chile. Encuesta Nacional de Salud. Chile 2009-2010. Santiago; 2010. | CrossRef |
- Bilbeny N, Miranda JP, Eberhard ME, Ahumada M, Mķndez L, Orellana ME, et al. Survey of chronic pain in Chile - Prevalence and treatment, impact on mood, daily activities and quality of life. Scand J Pain. 2018;18: 449¢456. | CrossRef |
- Casals M, Samper D. EpidemiologĒa, prevalencia y calidad de vida del dolor cr¾nico no oncol¾gico. Rev la Soc Esp del Dolor. 2004;11: 260¢9.
- Kennedy J, Roll JM, Schraudner T, Murphy S, McPherson S, et al. Prevalence of persistent pain in the U.S. adult population: New data from the 2010 national health interview survey. J Pain. 2014;15: 979¢84. | CrossRef |
- Pereira LV, de Vasconcelos PP, Souza LAF, Pereira G de A, Nakatani AYK, Bachion MM. Prevalence and intensity of chronic pain and self-perceived health among elderly people: A population-based study. Rev Lat Am Enfermagem. 2014;22: 662¢9. | CrossRef |
- Bilbeny N. Dolor cr¾nico en Chile. Rev Mķdica ClĒnica Las Condes 2019;30:397¢406. | CrossRef |
- Samulowitz A, Gremyr I, Eriksson E, Hensing G. ōBrave Menö and ōEmotional Womenö: A Theory-Guided Literature Review on Gender Bias in Health Care and Gendered Norms towards Patients with Chronic Pain. Pain Res Manag. 2018;2018: 6358624. | CrossRef |
- Vearrier L. A Feminist Perspective on Gender Justice in the Treatment of Chronic Pain. Arch Med. 2016;8.
- World Health Organization. International Agency for Research on Cancer. Ginebra, Suiza; 2018. | Link |
- Ministerio de Salud de Chile. Plan Nacional de Cßncer 2018-2028. Santiago, Chile; 2018. | Link |
- Departamento de EstadĒstica e Informaci¾n de Salud (DEIS). EstadĒsticas de defunciones por causa bßsica de muerte; 2020. | Link |
- Del Castillo C, Cabrera ME, Derio PL. Resultados del tratamiento del cßncer de mama, Programa Nacional de Cßncer del Adulto. Rev Med Chile 2017;145:1507¢13. | CrossRef |
- Paredes D, Lenz R. Cßpsulas de comunicaci¾n cientĒfico-tķcnicas: mensajes claves para profesionales y pacientes. Una propuesta de divulgaci¾n para los casos de trastuzumab SC vs IV, ocrelizumab y pertuzumab en el sistema de salud chileno. Santiago, Chile; 2018.
- Till JE. Evaluation of support groups for women with breast cancer: importance of the navigator role. Health Qual Life Outcomes. 2003;1. | CrossRef |
- Forrest G, Plumb C, Ziebland S, Stein A. Breast cancer in the family--childrenÆs perceptions of their motherÆs cancer and its initial treatment: qualitative study. BMJ. 2006;332: 998¢1003. | CrossRef |
- Kristjanson LJ, Chalmers KI, Woodgate R. Information and support needs of adolescent children of women with breast cancer. Oncol Nurs Forum. 2004;31: 111¢9. | CrossRef |
- Forrest G, Plumb C, Ziebland S, Stein A. Breast cancer in young families: a qualitative interview study of fathers and their role and communication with their children following the diagnosis of maternal breast cancer. Psychooncology. 2009;18: 96¢103. | CrossRef |
- McCullagh E, Brigstocke G, Donaldson N, Kalra L. Determinants of caregiving burden and quality of life in caregivers of stroke patients. Stroke. 2005;36: 2181¢6. | CrossRef |
- Bugge C, Alexander H, Hagen S. Stroke patientsÆ informal caregivers. Patient, caregiver, and service factors that affect caregiver strain. Stroke. 1999;30: 1517¢23. | CrossRef |
- Carod-Artal FJ, Ferreira Coral L, Trizotto DS, Menezes Moreira C. Burden and perceived health status among caregivers of stroke patients. Cerebrovasc Dis. 2009;28: 472¢80. | CrossRef |
- Menon B, Salini P, Habeeba K, Conjeevaram J, Munisusmitha K. Female Caregivers and Stroke Severity Determines Caregiver Stress in Stroke Patients. Ann Indian Acad Neurol. 2017;20: 418¢424. | CrossRef |
- Denno MS, Gillard PJ, Graham GD, DiBonaventura MD, Goren A, Varon SF, et al. Anxiety and depression associated with caregiver burden in caregivers of stroke survivors with spasticity. Arch Phys Med Rehabil. 2013;94:1731¢6. | CrossRef |
- Saban KL, Mathews HL, Bryant FB, OÆBrien TE, Janusek LW. Depressive symptoms and diurnal salivary cortisol patterns among female caregivers of stroke survivors. Biol Res Nurs. 2012;14: 396¢404. | CrossRef |
- Saban KL, Hogan NS. Female caregivers of stroke survivors: coping and adapting to a life that once was. J Neurosci Nurs.2012;44: 2¢14. | CrossRef |
- Hahler B. Morbid obesity: a nursing care challenge. Dermatol Nurs. 2002;14: 255¢6.
- Ankuda CK, Harris J, Ornstein K, Levine DA, Langa KM, Kelley AS. Caregiving for Older Adults with Obesity in the United States. J Am Geriatr Soc. 2017;65: 1939¢1945. | CrossRef |
- Galinsky T, Deter L, Krieg E, Feng HA, Battaglia C, Bell R, et al. Safe patient handling and mobility (SPHM) for increasingly bariatric patient populations: Factors related to caregiversÆ self-reported pain and injury. Appl Ergon. 2021;91: 103300. | CrossRef |
- Zeller MH, Guilfoyle SM, Reiter-Purtill J, Ratcliff MB, Inge TH, Long JD. Adolescent bariatric surgery: caregiver and family functioning across the first postoperative year. Surg Obes Relat Dis. 2011;7: 145¢50. | CrossRef |
- Penning MJ, Wu Z. Caregiver Stress and Mental Health: Impact of Caregiving Relationship and Gender. Gerontologist. 2016;56: 1102¢1113. | CrossRef |
- Manso Martinez ME, Sanchez Lopez M, Cuellar Flores I. Salud y sobrecarga percibida en personas cuidadoras familiares de una zona rural. ClĒnica y Salud. 2013;24: 37¢45.
- EUFAMI. Encuesta cuidando de quienescuidan [c4c]: experiencias de cuidadores/as familiares de personas que vivencon trastorno mental grave: una investigaci¾n internacional. 2015. pp. 29¢31. | Link |
- Paskulin LMG, Bierhals CCBK, Santos NO dos. Depressive symptoms of the elderly people and caregiverÆs burden in home care. Investig y Educ en EnfermerĒa 2017;35:210¢20. | CrossRef |
- Suzuki K, Tamakoshi K, Sakakibara H. Caregiving activities closely associated with the development of low-back pain among female family caregivers. J Clin Nurs. 2016;25: 2156¢67. | CrossRef |
- Zamora MAL, Labao HC. Correlates of low back pain among Filipino caregivers of children with disability: A preliminary study. EnfermerĒa ClĒnica 020;30:120¢3. | CrossRef |
- Sheffer CE, Cassisi JE, Ferraresi LM, et al. Sex Differences in the Presentation of Chronic Low Back Pain. Psychol Women Q 2002;26:329¢40. | CrossRef |
- Departamento de Estudios de la Direcci¾n del Trabajo de Chile. Informe de Resultados Octava Encuesta Laboral: Inequidades y brechas de gķnero en el empleo. Encuesta laboral. 2014. | Link |
- Hernßndez L. La mujer con cßncer de mama: una experiencia desde la perspectiva del cuidado humano.EnfermerĒa Univ 2016;13:253¢9. | CrossRef |
- Carrasco C, BorderĒas C, Torns T. El trabajo de cuidados ┐responsabilidad compartida? 2011. | Link |
- Kusi G, Boamah Mensah AB, Boamah Mensah K, Dzomeku VM, Apiribu F, Duodu PA, et al. The experiences of family caregivers living with breast cancer patients in low-and middle-income countries: a systematic review. Syst Rev. 2020;9. | CrossRef |
- Kusi G, Boamah Mensah AB, Boamah Mensah K, Dzomeku VM, Apiribu F, Duodu PA. Caregiving motivations and experiences among family caregivers of patients living with advanced breast cancer in Ghana. PLoS One. 2020;15. | CrossRef |
- Vento F, Esposito MY, Vazquez R. CaracterĒsticas sociodemogrßficas de cuidadores primarios de mujeres con cßncer de mama y clĒnicas de las pacientes que atendĒan. Rev Cuba Enfermer 2015;31. | CrossRef |
- Ghaleb J, Al-Atuyyat N. Quality of life among primary caregivers of women with breast cancer: A review. Middle East J Cancer. 2013;4: 45¢459. | Link |
- Organizaci¾n Mundial de la Salud. Informe sobre los resultados de la OMS: presupuestos por programa 2016-2017. Ginebra, Suiza; 2018. | Link |
- Parra Giordano D, SaldĒas Fernßndez MA. Gesti¾n en Salud del Programa de Cßncer de Mama en Chile. EnfermerĒa actual en Costa Rica 2020;2118:1¢16. | CrossRef |
- Programa de las Naciones Unidas para el Desarrollo. Desigualdades del desarrollo humano en el siglo XXI: Chile. 2019. | Link |
- Organizaci¾n para la Cooperaci¾n y el Desarrollo Econ¾micos. La nueva Estrategia de empleo de la OCDE: Empleo de calidad para todos en un entorno laboral cambiante. Situaci¾n de Chile. 2018. | Link |
- Gobierno de Chile, Departamento de estudios de la Direcci¾n del trabajo. Informe de Resultados Octava Encuesta Laboral Inequidades y brechas de gķnero en el empleo. 2016. | Link |
- Instituto Nacional de EstadĒsticas. Gķnero y empleo. Santiago, Chile.: 2016. | Link |
- Gobierno de Chile, Ministerio de Desarrollo Social. Encuesta Casen 2015-2017. Trabajo Obs Soc. 2020. | Link |
- Gobierno de Chile, Ministerio de Desarrollo Social. Encuesta Casen 2015-2017. Pobreza Obs Soc. 2020. | Link |
- Gobierno de Chile, Instituto Nacional de Estadisticas. Hogares segun sexo del jefe de hogar Censos de 1992, 2002 y 2017; 2017. | Link |
- Gobierno de Chile, Ministerio de Desarrollo Social. 3a Encuesta Longitudinal de Primera Infancia ELPI 2017. UNICEF. | Link |
- Vaquiro RodrĒguez S, Stiepovich Bertoni J. CUIDADO INFORMAL,UN RETO ASUMIDO POR LA MUJER. Cienc y enfermerĒa. 2010;16. | CrossRef |
- Horton R. Offline: Gender and global healthŚan inexcusable global failure. The Lancet. 2019;393: 511. | CrossRef |
- Jimķnez Ruiz I, Moya Nicolßs M. La cuidadora familiar: sentimiento de obligaci¾n naturalizado de la mujer a la hora de cuidar. EnfermerĒa Glob 2017;17:420. | CrossRef |
- Jofrķ A. V, Mendoza P. S. Toma de Decisiones en Salud en Mujeres Cuidadoras Informales. Cienc y enfermerĒa 2005;11:37¢49. | CrossRef |
- Garcia-Calvente MM, Mateo-Rodriguez I, Moroto-Navarro G. El impacto de cuidar en la salud y la calidad de vida de las mujeres. Gac Sanit. 2004;18: 83¢92. | Link |
- Fernßndez MB, Herrera MS. El efecto del cuidado informal en la salud de los cuidadores familiares de personas mayores dependientes en Chile. Rev Med Chil 2020;148:30¢6. | CrossRef |
- Gobierno de Chile, Instituto Nacional de EstadĒstica. Encuesta Nacional del Uso de Tiempo (ENUT) 2015. 2015. | Link |
- German Agency for Technical Cooperation, CEPAL, Naciones Unidas. Equidad de gķnero en el sistema de salud chileno. 2002. | Link |
- Instituto de Administraci¾n de Salud, Lenz R, Mu±oz A, Arce R. Estudio evaluaci¾n de costos de planes de tratamiento de personas con consumo problemßtico de drogas y alcohol para el servicio nacional para la prevenci¾n y rehabilitaci¾n del consumo de drogas y alcohol. 2016. | Link |
 Global Health 50/50. Gender equality: Flying blind in a time of crisis. 2021 Global Health 50/50 Report. Londres, Inglaterra; 2021. | Link |
Global Health 50/50. Gender equality: Flying blind in a time of crisis. 2021 Global Health 50/50 Report. Londres, Inglaterra; 2021. | Link | Vergara-Iturriaga M, MartĒnez-Gutiķrrez MS. Financiamiento del sistema de salud chileno. Salud Publica Mex. 2006;48:512¢21. | CrossRef |
Vergara-Iturriaga M, MartĒnez-Gutiķrrez MS. Financiamiento del sistema de salud chileno. Salud Publica Mex. 2006;48:512¢21. | CrossRef | Paredes-Fernßndez D, Lenz-Alcayaga R, Hernßndez-Sßnchez K, Quiroz-Carre±o J. Characterization and analysis of the basic elements of health payment mechanisms and their most frequent types. Medwave 2020;20(9):e8041 | CrossRef |
Paredes-Fernßndez D, Lenz-Alcayaga R, Hernßndez-Sßnchez K, Quiroz-Carre±o J. Characterization and analysis of the basic elements of health payment mechanisms and their most frequent types. Medwave 2020;20(9):e8041 | CrossRef | Vega MJ, Bedregal GP, Jadue HL, DelgadoI. Gender inequity in the access to health care in Chile. Rev médica Chile. 2003;131: 669¢78. | CrossRef |
Vega MJ, Bedregal GP, Jadue HL, DelgadoI. Gender inequity in the access to health care in Chile. Rev médica Chile. 2003;131: 669¢78. | CrossRef | Ministerio de Desarrollo Social de Chile. Encuesta CASEN: Salud. Razones de no atenci¾n mķdica ante enfermedad o accidente en los ·ltimos 3 meses. 2017. [on line] | Link |
Ministerio de Desarrollo Social de Chile. Encuesta CASEN: Salud. Razones de no atenci¾n mķdica ante enfermedad o accidente en los ·ltimos 3 meses. 2017. [on line] | Link | Ministerio de Salud de Chile. Estudio de carga de enfermedad y carga atribuible, Chile 2007. Santiago, Chile; 2008. | Link |
Ministerio de Salud de Chile. Estudio de carga de enfermedad y carga atribuible, Chile 2007. Santiago, Chile; 2008. | Link | Institute for Health Metrics and Evaluation (IHME). Chile: Country profile. What causes Most death Disabil. Comb. 2019. | Link |
Institute for Health Metrics and Evaluation (IHME). Chile: Country profile. What causes Most death Disabil. Comb. 2019. | Link | Gobierno de Chile, Ministerio de Salud. Encuesta Nacional de Salud 2016-2017. Primeros resultados. 2019. [on line] | Link |
Gobierno de Chile, Ministerio de Salud. Encuesta Nacional de Salud 2016-2017. Primeros resultados. 2019. [on line] | Link | Girijala RL, Sohrabji F, Bush RL. Sex differences in stroke: Review of current knowledge and evidence. Vasc Med. 2017;22:135¢145. | CrossRef |
Girijala RL, Sohrabji F, Bush RL. Sex differences in stroke: Review of current knowledge and evidence. Vasc Med. 2017;22:135¢145. | CrossRef | Petrea RE, Beiser AS, Seshadri S, Kelly-Hayes M, Kase CS, Wolf PA, et al. Gender differences in stroke incidence and poststroke disability in the Framingham heart study. Stroke. 2009;40:1032¢7. | CrossRef |
Petrea RE, Beiser AS, Seshadri S, Kelly-Hayes M, Kase CS, Wolf PA, et al. Gender differences in stroke incidence and poststroke disability in the Framingham heart study. Stroke. 2009;40:1032¢7. | CrossRef | Anderson CS, Robinson T, Lindley RI, Arima H, Lavados PM, Lee T-H, et al. Low-Dose versus Standard-Dose Intravenous Alteplase in Acute Ischemic Stroke. N Engl J Med. 2016;374: 2313¢23. | CrossRef |
Anderson CS, Robinson T, Lindley RI, Arima H, Lavados PM, Lee T-H, et al. Low-Dose versus Standard-Dose Intravenous Alteplase in Acute Ischemic Stroke. N Engl J Med. 2016;374: 2313¢23. | CrossRef | Anderson CS, Huang Y, Wang JG, Arima H, Neal B, Peng B, et al. Intensive blood pressure reduction in acute cerebral haemorrhage trial (INTERACT): a randomised pilot trial. Lancet Neurol. 2008;7:91¢9. | CrossRef |
Anderson CS, Huang Y, Wang JG, Arima H, Neal B, Peng B, et al. Intensive blood pressure reduction in acute cerebral haemorrhage trial (INTERACT): a randomised pilot trial. Lancet Neurol. 2008;7:91¢9. | CrossRef | Anderson CS, Heeley E, Huang Y, Wang J, Stapf C, Delcourt C, et al. Rapid Blood-Pressure Lowering in Patients with Acute Intracerebral Hemorrhage. N Engl J Med. 2013;368: 2355¢65. | CrossRef |
Anderson CS, Heeley E, Huang Y, Wang J, Stapf C, Delcourt C, et al. Rapid Blood-Pressure Lowering in Patients with Acute Intracerebral Hemorrhage. N Engl J Med. 2013;368: 2355¢65. | CrossRef | Anderson CS, Arima H, Lavados P, Billot L, Hackett ML, OlavarrĒa VV, et al. Cluster-Randomized, Crossover Trial of Head Positioning in Acute Stroke. N Engl J Med. 2017;376: 2437¢2447. | CrossRef |
Anderson CS, Arima H, Lavados P, Billot L, Hackett ML, OlavarrĒa VV, et al. Cluster-Randomized, Crossover Trial of Head Positioning in Acute Stroke. N Engl J Med. 2017;376: 2437¢2447. | CrossRef | Sandset EC, Bath PM, Boysen G, Jatuzis D, K§rv J, L³ders S, et al. The angiotensin-receptor blocker candesartan for treatment of acute stroke (SCAST): a randomised, placebo-controlled, double-blind trial. The Lancet. 2011;377: 741¢750. | CrossRef |
Sandset EC, Bath PM, Boysen G, Jatuzis D, K§rv J, L³ders S, et al. The angiotensin-receptor blocker candesartan for treatment of acute stroke (SCAST): a randomised, placebo-controlled, double-blind trial. The Lancet. 2011;377: 741¢750. | CrossRef | Di Carlo A, Lamassa M, Baldereschi M, Pracucci G, Basile AM, Wolfe CDA, et al. Sex differences in the clinical presentation, resource use, and 3-month outcome of acute stroke in Europe: data from a multicenter multinational hospital-based registry. Stroke. 2003;34: 1114¢9. | CrossRef |
Di Carlo A, Lamassa M, Baldereschi M, Pracucci G, Basile AM, Wolfe CDA, et al. Sex differences in the clinical presentation, resource use, and 3-month outcome of acute stroke in Europe: data from a multicenter multinational hospital-based registry. Stroke. 2003;34: 1114¢9. | CrossRef | Santalucia P, Pezzella FR, Sessa M, Monaco S, Torgano G, Anticoli S, et al. Sex differences in clinical presentation, severity and outcome of stroke: Results from a hospital-based registry. Eur J Intern Med. 2013;24: 167¢71. | CrossRef |
Santalucia P, Pezzella FR, Sessa M, Monaco S, Torgano G, Anticoli S, et al. Sex differences in clinical presentation, severity and outcome of stroke: Results from a hospital-based registry. Eur J Intern Med. 2013;24: 167¢71. | CrossRef | Contreras JP, Pķrez O, Figueroa N. Cerebrovascular disease in women: state of the art and a cardiologistÆs perspective. Rev Colomb Cardiol 2018;25:113¢9. | CrossRef |
Contreras JP, Pķrez O, Figueroa N. Cerebrovascular disease in women: state of the art and a cardiologistÆs perspective. Rev Colomb Cardiol 2018;25:113¢9. | CrossRef | Gall SL, Donnan G, Dewey HM, Macdonell R, Sturm J, Gilligan A, et al. Sex differences in presentation, severity, and management of stroke in a population-based study. Neurology. 2010;74: 975¢81. | CrossRef |
Gall SL, Donnan G, Dewey HM, Macdonell R, Sturm J, Gilligan A, et al. Sex differences in presentation, severity, and management of stroke in a population-based study. Neurology. 2010;74: 975¢81. | CrossRef | Appelros P, Stegmayr B, Terķnt A. A review on sex differences in stroke treatment and outcome. Acta Neurol Scand. 2010;121: 359¢69. | CrossRef |
Appelros P, Stegmayr B, Terķnt A. A review on sex differences in stroke treatment and outcome. Acta Neurol Scand. 2010;121: 359¢69. | CrossRef | Reed SD, Cramer SC, Blough DK, Meyer K, Jarvik JG. Treatment with tissue plasminogen activator and inpatient mortality rates for patients with ischemic stroke treated in community hospitals. Stroke. 2001;32: 1832¢40. | CrossRef |
Reed SD, Cramer SC, Blough DK, Meyer K, Jarvik JG. Treatment with tissue plasminogen activator and inpatient mortality rates for patients with ischemic stroke treated in community hospitals. Stroke. 2001;32: 1832¢40. | CrossRef | Reeves MJ, Fonarow GC, Zhao X, Smith EE, Schwamm LH, Get With The Guidelines-Stroke Steering Committee & Investigators. Quality of care in women with ischemic stroke in the GWTG program. Stroke. 2009;40: 1127¢33. | CrossRef |
Reeves MJ, Fonarow GC, Zhao X, Smith EE, Schwamm LH, Get With The Guidelines-Stroke Steering Committee & Investigators. Quality of care in women with ischemic stroke in the GWTG program. Stroke. 2009;40: 1127¢33. | CrossRef | Persky RW, Turtzo LC, McCullough LD. Stroke in Women: Disparities and Outcomes. Curr Cardiol Rep. 2010;12: 6¢13. | CrossRef |
Persky RW, Turtzo LC, McCullough LD. Stroke in Women: Disparities and Outcomes. Curr Cardiol Rep. 2010;12: 6¢13. | CrossRef | Carcel C, Wang X, Sandset C, Delcourt C, Harima H, Lindley R, et al. Sex differences in treatment and outcome after stroke. Neurology. 2019;93. | CrossRef |
Carcel C, Wang X, Sandset C, Delcourt C, Harima H, Lindley R, et al. Sex differences in treatment and outcome after stroke. Neurology. 2019;93. | CrossRef | Atalah E. Anßlisis de la situaci¾n nutricional de la poblaci¾n de Santiago. Rev médica Chile. 1993;121: 819¢26.
Atalah E. Anßlisis de la situaci¾n nutricional de la poblaci¾n de Santiago. Rev médica Chile. 1993;121: 819¢26.  Wolongevicz DM, Zhu L, Pencina MJ, Kimokoti RW, Newby PK, DÆAgostino RB, et al. Diet quality and obesity in women: the Framingham Nutrition Studies. Br J Nutr. 2010;103: 1223¢9. | CrossRef |
Wolongevicz DM, Zhu L, Pencina MJ, Kimokoti RW, Newby PK, DÆAgostino RB, et al. Diet quality and obesity in women: the Framingham Nutrition Studies. Br J Nutr. 2010;103: 1223¢9. | CrossRef | Nozue M, Miyoshi M, Okumura J, Sanchez H, Handreu J, Chushi K. Prevalence and determinants of obesity and dietary habits among adults in rural area, Chile. Biosci Trends. 2007;3: 140¢8.
Nozue M, Miyoshi M, Okumura J, Sanchez H, Handreu J, Chushi K. Prevalence and determinants of obesity and dietary habits among adults in rural area, Chile. Biosci Trends. 2007;3: 140¢8.  Araya Bannout MA, Padilla O, Garmendia ML, Atalah E, Uauy R. Obesidad en mujeres Chilenas en edad fķrtil. Rev Med Chil. 2014;142: 1440¢8. | CrossRef |
Araya Bannout MA, Padilla O, Garmendia ML, Atalah E, Uauy R. Obesidad en mujeres Chilenas en edad fķrtil. Rev Med Chil. 2014;142: 1440¢8. | CrossRef | Gobierno de Chile. Vigilancia del estado nutricional de la poblaci¾n bajo control y de la lactancia materna en el Sistema P·blico de Salud de Chile. 2017. | Link |
Gobierno de Chile. Vigilancia del estado nutricional de la poblaci¾n bajo control y de la lactancia materna en el Sistema P·blico de Salud de Chile. 2017. | Link | Papachatzi E, Paparrodopoulos S, Papadopoulos V, Dimitriou G, Vantarakis A. Pre-pregnancy maternal obesity in Greece: A case-control analysis. Early Hum Dev. 2016;93: 57¢61. | CrossRef |
Papachatzi E, Paparrodopoulos S, Papadopoulos V, Dimitriou G, Vantarakis A. Pre-pregnancy maternal obesity in Greece: A case-control analysis. Early Hum Dev. 2016;93: 57¢61. | CrossRef | Zhou Y, Blustein J, Li H, Ye R, Zhu L, Liu J. Maternal Obesity, Caesarean Delivery and Caesarean Delivery on Maternal Request: A Cohort Analysis from China. Paediatr Perinat Epidemiol.2015;29: 232¢40. | CrossRef |
Zhou Y, Blustein J, Li H, Ye R, Zhu L, Liu J. Maternal Obesity, Caesarean Delivery and Caesarean Delivery on Maternal Request: A Cohort Analysis from China. Paediatr Perinat Epidemiol.2015;29: 232¢40. | CrossRef | Persson M, Pasupathy D, Hanson U, Westgren M, Norman M. Pre-pregnancy body mass index and the risk of adverse outcome in type 1 diabetic pregnancies: a population-based cohort study. BMJ Open. 2012;2. | CrossRef |
Persson M, Pasupathy D, Hanson U, Westgren M, Norman M. Pre-pregnancy body mass index and the risk of adverse outcome in type 1 diabetic pregnancies: a population-based cohort study. BMJ Open. 2012;2. | CrossRef | He X-J, Dai R-X, Hu C-L. Maternal prepregnancy overweight and obesity and the risk of preeclampsia: A meta-analysis of cohort studies. Obes Res Clin Pract. 2020;14: 27¢33. | CrossRef |
He X-J, Dai R-X, Hu C-L. Maternal prepregnancy overweight and obesity and the risk of preeclampsia: A meta-analysis of cohort studies. Obes Res Clin Pract. 2020;14: 27¢33. | CrossRef | OÆReilly JR, Reynolds RM. The risk of maternal obesity to the long-term health of the offspring. Clin Endocrinol. 2013;78: 9¢16. | CrossRef |
OÆReilly JR, Reynolds RM. The risk of maternal obesity to the long-term health of the offspring. Clin Endocrinol. 2013;78: 9¢16. | CrossRef | Carroza Escobar MB, Ortiz Contreras J, Bertoglia MP, Araya Bannout M. Pregestational obesity, maternal morbidity and risk of caesarean delivery in a country in an advanced stage of obstetric transition. Obesity Research & Clinical Practice. 2021;15: 73¢77. | CrossRef |
Carroza Escobar MB, Ortiz Contreras J, Bertoglia MP, Araya Bannout M. Pregestational obesity, maternal morbidity and risk of caesarean delivery in a country in an advanced stage of obstetric transition. Obesity Research & Clinical Practice. 2021;15: 73¢77. | CrossRef | International Federation for the Surgery of Obesity. The IFSO Global Registry. 2017.
International Federation for the Surgery of Obesity. The IFSO Global Registry. 2017.  Young MT, Phelan MJ, Nguyen NT. A Decade Analysis of Trends and Outcomes of Male vs Female Patients Who Underwent Bariatric Surgery. J Am Coll Surg. 2016;222: 226¢31. | CrossRef |
Young MT, Phelan MJ, Nguyen NT. A Decade Analysis of Trends and Outcomes of Male vs Female Patients Who Underwent Bariatric Surgery. J Am Coll Surg. 2016;222: 226¢31. | CrossRef | Akhter Z, Rankin J, Ceulemans D, Ngongalah L, Ackroyd R, Devlieger R, et al. Pregnancy after bariatric surgery and adverse perinatal outcomes: A systematic review and meta-analysis. PLOS Med. 2019;16. | CrossRef |
Akhter Z, Rankin J, Ceulemans D, Ngongalah L, Ackroyd R, Devlieger R, et al. Pregnancy after bariatric surgery and adverse perinatal outcomes: A systematic review and meta-analysis. PLOS Med. 2019;16. | CrossRef | Maggard MA, Yermilov I, Li Z, Maglione M, Newberry S, Suttorp M, et al. Pregnancy and fertility following bariatric surgery: a systematic review. JAMA. 2008;300: 2286¢96. | CrossRef |
Maggard MA, Yermilov I, Li Z, Maglione M, Newberry S, Suttorp M, et al. Pregnancy and fertility following bariatric surgery: a systematic review. JAMA. 2008;300: 2286¢96. | CrossRef | Ferrer-Mßrquez A. CirugĒa Barißtrica previo a embarazo y su impacto en el resultado perinatal. ARS MEDICA Rev Ciencias Mķdicas 2016;41:34¢41. | CrossRef |
Ferrer-Mßrquez A. CirugĒa Barißtrica previo a embarazo y su impacto en el resultado perinatal. ARS MEDICA Rev Ciencias Mķdicas 2016;41:34¢41. | CrossRef | Gobierno de Chile, Ministerio de Salud. Plan nacional de salud mental 2017 - 2025. Santiago, Chile; 2017. | Link |
Gobierno de Chile, Ministerio de Salud. Plan nacional de salud mental 2017 - 2025. Santiago, Chile; 2017. | Link | Park LT, Zarate CA Jr. Depression in the Primary Care Setting. Reply. N Engl J Med. 2019;380: 2279¢2280. | CrossRef |
Park LT, Zarate CA Jr. Depression in the Primary Care Setting. Reply. N Engl J Med. 2019;380: 2279¢2280. | CrossRef | Grundy EM, Albala C, Allen E, Dangour AD, Elbourne D, Uauy R. Grandparenting and psychosocial health among older Chileans: A longitudinal analysis. Aging Ment Health. 2012;16: 1047¢57. | CrossRef |
Grundy EM, Albala C, Allen E, Dangour AD, Elbourne D, Uauy R. Grandparenting and psychosocial health among older Chileans: A longitudinal analysis. Aging Ment Health. 2012;16: 1047¢57. | CrossRef | Moreno-Gonzßlez MM, Galarza-Tejada DM, Tejada-Tayabas LM. Experiencias del cuidado familiar durante el cßncer de mama: la perspectiva de los cuidadores. Rev da Esc Enferm da USP 2019;53. | CrossRef |
Moreno-Gonzßlez MM, Galarza-Tejada DM, Tejada-Tayabas LM. Experiencias del cuidado familiar durante el cßncer de mama: la perspectiva de los cuidadores. Rev da Esc Enferm da USP 2019;53. | CrossRef | Ministerio de Salud de Chile. Actualizaci¾n Manual de GeriatrĒa para mķdicos. Santiago, Chile; 2019. | Link |
Ministerio de Salud de Chile. Actualizaci¾n Manual de GeriatrĒa para mķdicos. Santiago, Chile; 2019. | Link | OÆBrien SM, Fitzgerald P, Scully P, Landers A, Scott LV, Dinan TG, et al. Impact of Gender and Menstrual Cycle Phase on Plasma Cytokine Concentrations. Neuroimmunomodulation. 2007;14: 84¢90. | CrossRef |
OÆBrien SM, Fitzgerald P, Scully P, Landers A, Scott LV, Dinan TG, et al. Impact of Gender and Menstrual Cycle Phase on Plasma Cytokine Concentrations. Neuroimmunomodulation. 2007;14: 84¢90. | CrossRef | Ministerio de Salud de Chile. Encuesta Nacional de Salud. Chile 2009-2010. Santiago; 2010. | CrossRef |
Ministerio de Salud de Chile. Encuesta Nacional de Salud. Chile 2009-2010. Santiago; 2010. | CrossRef | Bilbeny N, Miranda JP, Eberhard ME, Ahumada M, Mķndez L, Orellana ME, et al. Survey of chronic pain in Chile - Prevalence and treatment, impact on mood, daily activities and quality of life. Scand J Pain. 2018;18: 449¢456. | CrossRef |
Bilbeny N, Miranda JP, Eberhard ME, Ahumada M, Mķndez L, Orellana ME, et al. Survey of chronic pain in Chile - Prevalence and treatment, impact on mood, daily activities and quality of life. Scand J Pain. 2018;18: 449¢456. | CrossRef | Casals M, Samper D. EpidemiologĒa, prevalencia y calidad de vida del dolor cr¾nico no oncol¾gico. Rev la Soc Esp del Dolor. 2004;11: 260¢9.
Casals M, Samper D. EpidemiologĒa, prevalencia y calidad de vida del dolor cr¾nico no oncol¾gico. Rev la Soc Esp del Dolor. 2004;11: 260¢9.  Kennedy J, Roll JM, Schraudner T, Murphy S, McPherson S, et al. Prevalence of persistent pain in the U.S. adult population: New data from the 2010 national health interview survey. J Pain. 2014;15: 979¢84. | CrossRef |
Kennedy J, Roll JM, Schraudner T, Murphy S, McPherson S, et al. Prevalence of persistent pain in the U.S. adult population: New data from the 2010 national health interview survey. J Pain. 2014;15: 979¢84. | CrossRef | Pereira LV, de Vasconcelos PP, Souza LAF, Pereira G de A, Nakatani AYK, Bachion MM. Prevalence and intensity of chronic pain and self-perceived health among elderly people: A population-based study. Rev Lat Am Enfermagem. 2014;22: 662¢9. | CrossRef |
Pereira LV, de Vasconcelos PP, Souza LAF, Pereira G de A, Nakatani AYK, Bachion MM. Prevalence and intensity of chronic pain and self-perceived health among elderly people: A population-based study. Rev Lat Am Enfermagem. 2014;22: 662¢9. | CrossRef | Samulowitz A, Gremyr I, Eriksson E, Hensing G. ōBrave Menö and ōEmotional Womenö: A Theory-Guided Literature Review on Gender Bias in Health Care and Gendered Norms towards Patients with Chronic Pain. Pain Res Manag. 2018;2018: 6358624. | CrossRef |
Samulowitz A, Gremyr I, Eriksson E, Hensing G. ōBrave Menö and ōEmotional Womenö: A Theory-Guided Literature Review on Gender Bias in Health Care and Gendered Norms towards Patients with Chronic Pain. Pain Res Manag. 2018;2018: 6358624. | CrossRef | Vearrier L. A Feminist Perspective on Gender Justice in the Treatment of Chronic Pain. Arch Med. 2016;8.
Vearrier L. A Feminist Perspective on Gender Justice in the Treatment of Chronic Pain. Arch Med. 2016;8.  World Health Organization. International Agency for Research on Cancer. Ginebra, Suiza; 2018. | Link |
World Health Organization. International Agency for Research on Cancer. Ginebra, Suiza; 2018. | Link | Departamento de EstadĒstica e Informaci¾n de Salud (DEIS). EstadĒsticas de defunciones por causa bßsica de muerte; 2020. | Link |
Departamento de EstadĒstica e Informaci¾n de Salud (DEIS). EstadĒsticas de defunciones por causa bßsica de muerte; 2020. | Link | Del Castillo C, Cabrera ME, Derio PL. Resultados del tratamiento del cßncer de mama, Programa Nacional de Cßncer del Adulto. Rev Med Chile 2017;145:1507¢13. | CrossRef |
Del Castillo C, Cabrera ME, Derio PL. Resultados del tratamiento del cßncer de mama, Programa Nacional de Cßncer del Adulto. Rev Med Chile 2017;145:1507¢13. | CrossRef | Paredes D, Lenz R. Cßpsulas de comunicaci¾n cientĒfico-tķcnicas: mensajes claves para profesionales y pacientes. Una propuesta de divulgaci¾n para los casos de trastuzumab SC vs IV, ocrelizumab y pertuzumab en el sistema de salud chileno. Santiago, Chile; 2018.
Paredes D, Lenz R. Cßpsulas de comunicaci¾n cientĒfico-tķcnicas: mensajes claves para profesionales y pacientes. Una propuesta de divulgaci¾n para los casos de trastuzumab SC vs IV, ocrelizumab y pertuzumab en el sistema de salud chileno. Santiago, Chile; 2018.  Till JE. Evaluation of support groups for women with breast cancer: importance of the navigator role. Health Qual Life Outcomes. 2003;1. | CrossRef |
Till JE. Evaluation of support groups for women with breast cancer: importance of the navigator role. Health Qual Life Outcomes. 2003;1. | CrossRef | Forrest G, Plumb C, Ziebland S, Stein A. Breast cancer in the family--childrenÆs perceptions of their motherÆs cancer and its initial treatment: qualitative study. BMJ. 2006;332: 998¢1003. | CrossRef |
Forrest G, Plumb C, Ziebland S, Stein A. Breast cancer in the family--childrenÆs perceptions of their motherÆs cancer and its initial treatment: qualitative study. BMJ. 2006;332: 998¢1003. | CrossRef | Kristjanson LJ, Chalmers KI, Woodgate R. Information and support needs of adolescent children of women with breast cancer. Oncol Nurs Forum. 2004;31: 111¢9. | CrossRef |
Kristjanson LJ, Chalmers KI, Woodgate R. Information and support needs of adolescent children of women with breast cancer. Oncol Nurs Forum. 2004;31: 111¢9. | CrossRef | Forrest G, Plumb C, Ziebland S, Stein A. Breast cancer in young families: a qualitative interview study of fathers and their role and communication with their children following the diagnosis of maternal breast cancer. Psychooncology. 2009;18: 96¢103. | CrossRef |
Forrest G, Plumb C, Ziebland S, Stein A. Breast cancer in young families: a qualitative interview study of fathers and their role and communication with their children following the diagnosis of maternal breast cancer. Psychooncology. 2009;18: 96¢103. | CrossRef | McCullagh E, Brigstocke G, Donaldson N, Kalra L. Determinants of caregiving burden and quality of life in caregivers of stroke patients. Stroke. 2005;36: 2181¢6. | CrossRef |
McCullagh E, Brigstocke G, Donaldson N, Kalra L. Determinants of caregiving burden and quality of life in caregivers of stroke patients. Stroke. 2005;36: 2181¢6. | CrossRef | Bugge C, Alexander H, Hagen S. Stroke patientsÆ informal caregivers. Patient, caregiver, and service factors that affect caregiver strain. Stroke. 1999;30: 1517¢23. | CrossRef |
Bugge C, Alexander H, Hagen S. Stroke patientsÆ informal caregivers. Patient, caregiver, and service factors that affect caregiver strain. Stroke. 1999;30: 1517¢23. | CrossRef | Carod-Artal FJ, Ferreira Coral L, Trizotto DS, Menezes Moreira C. Burden and perceived health status among caregivers of stroke patients. Cerebrovasc Dis. 2009;28: 472¢80. | CrossRef |
Carod-Artal FJ, Ferreira Coral L, Trizotto DS, Menezes Moreira C. Burden and perceived health status among caregivers of stroke patients. Cerebrovasc Dis. 2009;28: 472¢80. | CrossRef | Menon B, Salini P, Habeeba K, Conjeevaram J, Munisusmitha K. Female Caregivers and Stroke Severity Determines Caregiver Stress in Stroke Patients. Ann Indian Acad Neurol. 2017;20: 418¢424. | CrossRef |
Menon B, Salini P, Habeeba K, Conjeevaram J, Munisusmitha K. Female Caregivers and Stroke Severity Determines Caregiver Stress in Stroke Patients. Ann Indian Acad Neurol. 2017;20: 418¢424. | CrossRef | Denno MS, Gillard PJ, Graham GD, DiBonaventura MD, Goren A, Varon SF, et al. Anxiety and depression associated with caregiver burden in caregivers of stroke survivors with spasticity. Arch Phys Med Rehabil. 2013;94:1731¢6. | CrossRef |
Denno MS, Gillard PJ, Graham GD, DiBonaventura MD, Goren A, Varon SF, et al. Anxiety and depression associated with caregiver burden in caregivers of stroke survivors with spasticity. Arch Phys Med Rehabil. 2013;94:1731¢6. | CrossRef | Saban KL, Mathews HL, Bryant FB, OÆBrien TE, Janusek LW. Depressive symptoms and diurnal salivary cortisol patterns among female caregivers of stroke survivors. Biol Res Nurs. 2012;14: 396¢404. | CrossRef |
Saban KL, Mathews HL, Bryant FB, OÆBrien TE, Janusek LW. Depressive symptoms and diurnal salivary cortisol patterns among female caregivers of stroke survivors. Biol Res Nurs. 2012;14: 396¢404. | CrossRef | Saban KL, Hogan NS. Female caregivers of stroke survivors: coping and adapting to a life that once was. J Neurosci Nurs.2012;44: 2¢14. | CrossRef |
Saban KL, Hogan NS. Female caregivers of stroke survivors: coping and adapting to a life that once was. J Neurosci Nurs.2012;44: 2¢14. | CrossRef | Hahler B. Morbid obesity: a nursing care challenge. Dermatol Nurs. 2002;14: 255¢6.
Hahler B. Morbid obesity: a nursing care challenge. Dermatol Nurs. 2002;14: 255¢6.  Ankuda CK, Harris J, Ornstein K, Levine DA, Langa KM, Kelley AS. Caregiving for Older Adults with Obesity in the United States. J Am Geriatr Soc. 2017;65: 1939¢1945. | CrossRef |
Ankuda CK, Harris J, Ornstein K, Levine DA, Langa KM, Kelley AS. Caregiving for Older Adults with Obesity in the United States. J Am Geriatr Soc. 2017;65: 1939¢1945. | CrossRef | Galinsky T, Deter L, Krieg E, Feng HA, Battaglia C, Bell R, et al. Safe patient handling and mobility (SPHM) for increasingly bariatric patient populations: Factors related to caregiversÆ self-reported pain and injury. Appl Ergon. 2021;91: 103300. | CrossRef |
Galinsky T, Deter L, Krieg E, Feng HA, Battaglia C, Bell R, et al. Safe patient handling and mobility (SPHM) for increasingly bariatric patient populations: Factors related to caregiversÆ self-reported pain and injury. Appl Ergon. 2021;91: 103300. | CrossRef | Zeller MH, Guilfoyle SM, Reiter-Purtill J, Ratcliff MB, Inge TH, Long JD. Adolescent bariatric surgery: caregiver and family functioning across the first postoperative year. Surg Obes Relat Dis. 2011;7: 145¢50. | CrossRef |
Zeller MH, Guilfoyle SM, Reiter-Purtill J, Ratcliff MB, Inge TH, Long JD. Adolescent bariatric surgery: caregiver and family functioning across the first postoperative year. Surg Obes Relat Dis. 2011;7: 145¢50. | CrossRef | Penning MJ, Wu Z. Caregiver Stress and Mental Health: Impact of Caregiving Relationship and Gender. Gerontologist. 2016;56: 1102¢1113. | CrossRef |
Penning MJ, Wu Z. Caregiver Stress and Mental Health: Impact of Caregiving Relationship and Gender. Gerontologist. 2016;56: 1102¢1113. | CrossRef | Manso Martinez ME, Sanchez Lopez M, Cuellar Flores I. Salud y sobrecarga percibida en personas cuidadoras familiares de una zona rural. ClĒnica y Salud. 2013;24: 37¢45.
Manso Martinez ME, Sanchez Lopez M, Cuellar Flores I. Salud y sobrecarga percibida en personas cuidadoras familiares de una zona rural. ClĒnica y Salud. 2013;24: 37¢45.  EUFAMI. Encuesta cuidando de quienescuidan [c4c]: experiencias de cuidadores/as familiares de personas que vivencon trastorno mental grave: una investigaci¾n internacional. 2015. pp. 29¢31. | Link |
EUFAMI. Encuesta cuidando de quienescuidan [c4c]: experiencias de cuidadores/as familiares de personas que vivencon trastorno mental grave: una investigaci¾n internacional. 2015. pp. 29¢31. | Link | Paskulin LMG, Bierhals CCBK, Santos NO dos. Depressive symptoms of the elderly people and caregiverÆs burden in home care. Investig y Educ en EnfermerĒa 2017;35:210¢20. | CrossRef |
Paskulin LMG, Bierhals CCBK, Santos NO dos. Depressive symptoms of the elderly people and caregiverÆs burden in home care. Investig y Educ en EnfermerĒa 2017;35:210¢20. | CrossRef | Suzuki K, Tamakoshi K, Sakakibara H. Caregiving activities closely associated with the development of low-back pain among female family caregivers. J Clin Nurs. 2016;25: 2156¢67. | CrossRef |
Suzuki K, Tamakoshi K, Sakakibara H. Caregiving activities closely associated with the development of low-back pain among female family caregivers. J Clin Nurs. 2016;25: 2156¢67. | CrossRef | Zamora MAL, Labao HC. Correlates of low back pain among Filipino caregivers of children with disability: A preliminary study. EnfermerĒa ClĒnica 020;30:120¢3. | CrossRef |
Zamora MAL, Labao HC. Correlates of low back pain among Filipino caregivers of children with disability: A preliminary study. EnfermerĒa ClĒnica 020;30:120¢3. | CrossRef | Sheffer CE, Cassisi JE, Ferraresi LM, et al. Sex Differences in the Presentation of Chronic Low Back Pain. Psychol Women Q 2002;26:329¢40. | CrossRef |
Sheffer CE, Cassisi JE, Ferraresi LM, et al. Sex Differences in the Presentation of Chronic Low Back Pain. Psychol Women Q 2002;26:329¢40. | CrossRef | Departamento de Estudios de la Direcci¾n del Trabajo de Chile. Informe de Resultados Octava Encuesta Laboral: Inequidades y brechas de gķnero en el empleo. Encuesta laboral. 2014. | Link |
Departamento de Estudios de la Direcci¾n del Trabajo de Chile. Informe de Resultados Octava Encuesta Laboral: Inequidades y brechas de gķnero en el empleo. Encuesta laboral. 2014. | Link | Hernßndez L. La mujer con cßncer de mama: una experiencia desde la perspectiva del cuidado humano.EnfermerĒa Univ 2016;13:253¢9. | CrossRef |
Hernßndez L. La mujer con cßncer de mama: una experiencia desde la perspectiva del cuidado humano.EnfermerĒa Univ 2016;13:253¢9. | CrossRef | Carrasco C, BorderĒas C, Torns T. El trabajo de cuidados ┐responsabilidad compartida? 2011. | Link |
Carrasco C, BorderĒas C, Torns T. El trabajo de cuidados ┐responsabilidad compartida? 2011. | Link | Kusi G, Boamah Mensah AB, Boamah Mensah K, Dzomeku VM, Apiribu F, Duodu PA, et al. The experiences of family caregivers living with breast cancer patients in low-and middle-income countries: a systematic review. Syst Rev. 2020;9. | CrossRef |
Kusi G, Boamah Mensah AB, Boamah Mensah K, Dzomeku VM, Apiribu F, Duodu PA, et al. The experiences of family caregivers living with breast cancer patients in low-and middle-income countries: a systematic review. Syst Rev. 2020;9. | CrossRef | Kusi G, Boamah Mensah AB, Boamah Mensah K, Dzomeku VM, Apiribu F, Duodu PA. Caregiving motivations and experiences among family caregivers of patients living with advanced breast cancer in Ghana. PLoS One. 2020;15. | CrossRef |
Kusi G, Boamah Mensah AB, Boamah Mensah K, Dzomeku VM, Apiribu F, Duodu PA. Caregiving motivations and experiences among family caregivers of patients living with advanced breast cancer in Ghana. PLoS One. 2020;15. | CrossRef | Vento F, Esposito MY, Vazquez R. CaracterĒsticas sociodemogrßficas de cuidadores primarios de mujeres con cßncer de mama y clĒnicas de las pacientes que atendĒan. Rev Cuba Enfermer 2015;31. | CrossRef |
Vento F, Esposito MY, Vazquez R. CaracterĒsticas sociodemogrßficas de cuidadores primarios de mujeres con cßncer de mama y clĒnicas de las pacientes que atendĒan. Rev Cuba Enfermer 2015;31. | CrossRef | Ghaleb J, Al-Atuyyat N. Quality of life among primary caregivers of women with breast cancer: A review. Middle East J Cancer. 2013;4: 45¢459. | Link |
Ghaleb J, Al-Atuyyat N. Quality of life among primary caregivers of women with breast cancer: A review. Middle East J Cancer. 2013;4: 45¢459. | Link | Organizaci¾n Mundial de la Salud. Informe sobre los resultados de la OMS: presupuestos por programa 2016-2017. Ginebra, Suiza; 2018. | Link |
Organizaci¾n Mundial de la Salud. Informe sobre los resultados de la OMS: presupuestos por programa 2016-2017. Ginebra, Suiza; 2018. | Link | Parra Giordano D, SaldĒas Fernßndez MA. Gesti¾n en Salud del Programa de Cßncer de Mama en Chile. EnfermerĒa actual en Costa Rica 2020;2118:1¢16. | CrossRef |
Parra Giordano D, SaldĒas Fernßndez MA. Gesti¾n en Salud del Programa de Cßncer de Mama en Chile. EnfermerĒa actual en Costa Rica 2020;2118:1¢16. | CrossRef | Programa de las Naciones Unidas para el Desarrollo. Desigualdades del desarrollo humano en el siglo XXI: Chile. 2019. | Link |
Programa de las Naciones Unidas para el Desarrollo. Desigualdades del desarrollo humano en el siglo XXI: Chile. 2019. | Link | Organizaci¾n para la Cooperaci¾n y el Desarrollo Econ¾micos. La nueva Estrategia de empleo de la OCDE: Empleo de calidad para todos en un entorno laboral cambiante. Situaci¾n de Chile. 2018. | Link |
Organizaci¾n para la Cooperaci¾n y el Desarrollo Econ¾micos. La nueva Estrategia de empleo de la OCDE: Empleo de calidad para todos en un entorno laboral cambiante. Situaci¾n de Chile. 2018. | Link | Gobierno de Chile, Departamento de estudios de la Direcci¾n del trabajo. Informe de Resultados Octava Encuesta Laboral Inequidades y brechas de gķnero en el empleo. 2016. | Link |
Gobierno de Chile, Departamento de estudios de la Direcci¾n del trabajo. Informe de Resultados Octava Encuesta Laboral Inequidades y brechas de gķnero en el empleo. 2016. | Link | Gobierno de Chile, Ministerio de Desarrollo Social. Encuesta Casen 2015-2017. Trabajo Obs Soc. 2020. | Link |
Gobierno de Chile, Ministerio de Desarrollo Social. Encuesta Casen 2015-2017. Trabajo Obs Soc. 2020. | Link | Gobierno de Chile, Ministerio de Desarrollo Social. Encuesta Casen 2015-2017. Pobreza Obs Soc. 2020. | Link |
Gobierno de Chile, Ministerio de Desarrollo Social. Encuesta Casen 2015-2017. Pobreza Obs Soc. 2020. | Link | Gobierno de Chile, Instituto Nacional de Estadisticas. Hogares segun sexo del jefe de hogar Censos de 1992, 2002 y 2017; 2017. | Link |
Gobierno de Chile, Instituto Nacional de Estadisticas. Hogares segun sexo del jefe de hogar Censos de 1992, 2002 y 2017; 2017. | Link | Gobierno de Chile, Ministerio de Desarrollo Social. 3a Encuesta Longitudinal de Primera Infancia ELPI 2017. UNICEF. | Link |
Gobierno de Chile, Ministerio de Desarrollo Social. 3a Encuesta Longitudinal de Primera Infancia ELPI 2017. UNICEF. | Link | Vaquiro RodrĒguez S, Stiepovich Bertoni J. CUIDADO INFORMAL,UN RETO ASUMIDO POR LA MUJER. Cienc y enfermerĒa. 2010;16. | CrossRef |
Vaquiro RodrĒguez S, Stiepovich Bertoni J. CUIDADO INFORMAL,UN RETO ASUMIDO POR LA MUJER. Cienc y enfermerĒa. 2010;16. | CrossRef | Horton R. Offline: Gender and global healthŚan inexcusable global failure. The Lancet. 2019;393: 511. | CrossRef |
Horton R. Offline: Gender and global healthŚan inexcusable global failure. The Lancet. 2019;393: 511. | CrossRef | Jimķnez Ruiz I, Moya Nicolßs M. La cuidadora familiar: sentimiento de obligaci¾n naturalizado de la mujer a la hora de cuidar. EnfermerĒa Glob 2017;17:420. | CrossRef |
Jimķnez Ruiz I, Moya Nicolßs M. La cuidadora familiar: sentimiento de obligaci¾n naturalizado de la mujer a la hora de cuidar. EnfermerĒa Glob 2017;17:420. | CrossRef | Jofrķ A. V, Mendoza P. S. Toma de Decisiones en Salud en Mujeres Cuidadoras Informales. Cienc y enfermerĒa 2005;11:37¢49. | CrossRef |
Jofrķ A. V, Mendoza P. S. Toma de Decisiones en Salud en Mujeres Cuidadoras Informales. Cienc y enfermerĒa 2005;11:37¢49. | CrossRef | Garcia-Calvente MM, Mateo-Rodriguez I, Moroto-Navarro G. El impacto de cuidar en la salud y la calidad de vida de las mujeres. Gac Sanit. 2004;18: 83¢92. | Link |
Garcia-Calvente MM, Mateo-Rodriguez I, Moroto-Navarro G. El impacto de cuidar en la salud y la calidad de vida de las mujeres. Gac Sanit. 2004;18: 83¢92. | Link | Fernßndez MB, Herrera MS. El efecto del cuidado informal en la salud de los cuidadores familiares de personas mayores dependientes en Chile. Rev Med Chil 2020;148:30¢6. | CrossRef |
Fernßndez MB, Herrera MS. El efecto del cuidado informal en la salud de los cuidadores familiares de personas mayores dependientes en Chile. Rev Med Chil 2020;148:30¢6. | CrossRef | Gobierno de Chile, Instituto Nacional de EstadĒstica. Encuesta Nacional del Uso de Tiempo (ENUT) 2015. 2015. | Link |
Gobierno de Chile, Instituto Nacional de EstadĒstica. Encuesta Nacional del Uso de Tiempo (ENUT) 2015. 2015. | Link | German Agency for Technical Cooperation, CEPAL, Naciones Unidas. Equidad de gķnero en el sistema de salud chileno. 2002. | Link |
German Agency for Technical Cooperation, CEPAL, Naciones Unidas. Equidad de gķnero en el sistema de salud chileno. 2002. | Link | Instituto de Administraci¾n de Salud, Lenz R, Mu±oz A, Arce R. Estudio evaluaci¾n de costos de planes de tratamiento de personas con consumo problemßtico de drogas y alcohol para el servicio nacional para la prevenci¾n y rehabilitaci¾n del consumo de drogas y alcohol. 2016. | Link |
Instituto de Administraci¾n de Salud, Lenz R, Mu±oz A, Arce R. Estudio evaluaci¾n de costos de planes de tratamiento de personas con consumo problemßtico de drogas y alcohol para el servicio nacional para la prevenci¾n y rehabilitaci¾n del consumo de drogas y alcohol. 2016. | Link |Systematization of initiatives in sexual and reproductive health about good practices criteria in response to the COVID-19 pandemic in primary health care in Chile
Clinical, psychological, social, and family characterization of suicidal behavior in Chilean adolescents: a multiple correspondence analysis









