Key Words: Diffuse interstitial lung disease, Interstitial pneumonia, Pulmonary fibrosis, Tomographic patterns
Ideas clave
|
Introducción
Los pacientes con enfermedades pulmonares intersticiales generalmente presentan dificultad respiratoria debido a distensibilidad disminuida, dada por la mayor rigidez del intersticio y la obliteración de los alvéolos. Estas dificultades producen trastorno de difusión y disminución de la relación ventilación/perfusión, como consecuencia de la inflamación generalizada y/o fibrosis de las paredes alveolares, así como de la vasculatura e intersticio pulmonar [1].
Las principales manifestaciones clínicas que presentan la enfermedad pulmonar intersticial son: tos, disnea, dolores articulares, pérdida de peso, auscultación de crepitantes tipo velcro y acropaquía. Estas se presentan en magnitud y frecuencia variable, dependiendo de la patología pulmonar intersticial subyacente [2],[3],[4]. Hay más de 300 condiciones relacionadas con las diferentes etiologías de enfermedades pulmonares intersticiales [1]. Estos incluyen enfermedad pulmonar intersticial asociada a la enfermedad del tejido conectivo [5],[6],[7], neumonitis por hipersensibilidad, neumoconiosis, sarcoidosis, neumonía organizada, enfermedad pulmonar intersticial asociado con exposiciones ocupacionales y enfermedad pulmonar intersticial no clasificable. Las enfermedades intersticiales más frecuentes son las neumonías intersticiales idiopáticas, la sarcoidosis y la alveolitis alérgica extrínseca [8],[9]. La fibrosis pulmonar idiopática es el subtipo de neumonía intersticial idiopática más comúnmente reportado, de presentación grave y progresiva [10],[11].
Los datos epidemiológicos de la enfermedad pulmonar intersticial varían ampliamente debido a las diferencias en los métodos de recopilación de datos y a los parámetros de clasificación utilizados. Algunas estimaciones de la incidencia de enfermedad pulmonar intersticial lo cuantifican en 31,5 casos por cada 100 000 varones y 26,1 casos por cada 100 000 mujeres [12]. Por otra parte, en toda Europa y América del Norte se ha informado que la incidencia estimada de fibrosis pulmonar idiopática varía entre 2,8 y 19 casos por 100 000 personas por año [13],[14]. En Perú y Latinoamérica no contamos con información epidemiológica que nos permita estimar la total magnitud del problema. En los diferentes países de la región está en proceso la recolección de información a través del Registro de Fibrosis Pulmonar Idiopática, patrocinado por la Asociación Latinoamericana de Tórax (ALAT).
Existen múltiples exposiciones que aceleran la disminución de la función pulmonar, como la contaminación ambiental. Sin embargo, hay escasos datos sobre su papel en el desarrollo y la progresión de las primeras etapas de la enfermedad pulmonar intersticial [15]. La exposición al carbono elemental puede aumentar el riesgo de enfermedad pulmonar intersticial progresiva [16]. Las asociaciones con otras formas de contaminación ambiental, como partículas finas y ozono, aún no están claramente definitivas [15],[16]. Por otra parte, la neumonitis por hipersensibilidad, un tipo de enfermedad pulmonar intersticial tiene como causa más frecuentes la exposición a las proteínas aviares (pulmón del cuidador de aves), hongos y agentes microbiológicos. Entre estas últimas destacan las especies de actinomicetos termofílicos (pulmón del granjero) [17].
Con el fin de unificar la nomenclatura y los criterios utilizados para definir a este grupo de pacientes y favorecer la investigación, en 2015 un equipo de trabajo de la American Thoracic Society y la European Respiratory Society formó el "Grupo de trabajo sobre formas indiferenciadas de enfermedad del tejido conectivo-enfermedad pulmonar intersticial ERS/ATS". Este equipo propuso la terminología de Interstitial Pneumonia with Autoimmune Features, IPAF [2],[3],[4].
La tomografía axial computarizada de alta resolución, es el método de diagnóstico por imágenes estándar utilizado [18] en el estudio inicial de las enfermedades pulmonares y de la pequeña vía aérea [19]. Los avances técnicos actuales en los nuevos equipos de tomografía computarizada permiten adquirir los datos de corte simultáneamente, a partir de múltiples filas de detectores. La obtención de imágenes de alta resolución para un estudio completo de tórax durante una sola fase de apnea, la adquisición volumétrica y la utilización de reconstrucciones multiplanares, proporcionan información adicional a los estudios convencionales [20],[21]. Para la interpretación y determinación de los patrones tomográficos y determinación de los diferentes tipos de neumonías, se recomienda un consenso multidisciplinario para una mejor aproximación al diagnóstico de las neumonías intersticiales [4],[22].
En Perú, se desconoce la prevalencia de la enfermedad pulmonar intersticial, cuál es el grupo más afectado y cuáles son sus características epidemiológicas. Por este motivo, se ha propuesto como objetivo el determinar los patrones tomográficos, principales manifestaciones clínicas, factores de riesgo y comorbilidades de los pacientes con enfermedad pulmonar intersticial, atendidos en el Hospital Regional Docente de Trujillo. Este es un centro hospitalario de tercer nivel, perteneciente al Ministerio de Salud, que atiende a una importante proporción de pacientes de salud pública. Además, también cuenta con un rol académico en la formación, tanto de estudiantes de pre y posgrado. Esta información es necesaria para el diagnóstico adecuado y el manejo terapéutico específico y sobre todo de las medidas preventivas.
Métodos
Fuentes de datos
Se obtuvo la historia clínica y los estudios tomográficos de pacientes con hipótesis diagnóstica de enfermedad pulmonar intersticial atendidos en el servicio de neumología del Hospital Regional Docente de Trujillo, entre el 2 de enero y el 30 de diciembre de 2019.
Métodos y técnicas
El estudio es una serie de casos. Se seleccionaron pacientes con historia clínica y con estudios tomográficos de tórax que acudieron al servicio de neumología. También se incluyeron a pacientes derivados de establecimientos de salud de menor complejidad, y a pacientes derivados de otros servicios del propio hospital por presentar sintomatología respiratoria para diagnóstico y manejo. Se revisaron los estudios tomográficos de los que lo traían y se solicitó a los que no tenían.
La determinación, interpretación y calificación de los patrones tomográficos de enfermedades pulmonares intersticiales, fue realizada por los investigadores neumólogos entrenados en la lectura de tomografía de tórax y correlacionada con el informe radiológico respectivo. Si había discordancias, se realizaba nueva lectura de la tomografía y se revisaba con los radiólogos que habían informado los estudios, tomando como base los consensos de la American Torax Society, Europe Respiratory Society, Japan Respiratory Society y de la ALAT. Se recopilaron los datos demográficos, datos clínicos, factores de riego y comorbilidades anotados en las respectivas historias clínicas y en un registro ad hoc de las características clínicas predefinidas para el estudio, que cumplían con los criterios de inclusión.
La información obtenida se registró y sistematizó en hojas de cálculo dl programa Microsoft Excel. Se utilizó el programa SPSS 23,0 (Statistical Package for the Social Sciences 23) para el análisis de frecuencias de las variables: edad, sexo y patrones tomográficos de neumonías intersticiales. A ellas se suman las características clínicas predefinidas para enfermedad pulmonar intersticial: tos, disnea, dolores articulares, pérdida de peso, auscultación de crepitantes tipo velcro y acropaquía.
Criterios de inclusión
- Pacientes mayores de 15 años.
- Pacientes con estudios tomográficos de alta resolución de tórax sin o con contraste, impresas en placas o en CD.
- Historia clínica con datos demográficos y características clínicas de pacientes con enfermedad pulmonar intersticial.
Criterios de exclusión
- Pacientes con datos incompletos.
- Pacientes sin estudios tomográficos de alta resolución de tórax.
Resultados
Se obtuvieron datos de 112 pacientes con hipótesis diagnostica de enfermedades pulmonares intersticiales, de los cuales 103 (92%) contaron con datos de historia clínica y estudios tomográficos de enfermedad pulmonar intersticial que cumplieron los criterios de inclusión.
El género femenino fue el que más predominó con 60,2%. No hubo diferencias por edad; como lo muestra la Tabla 1.
Tabla 1. Características demográficas de pacientes con enfermedad pulmonar intersticial.
La tos y disnea fueron los síntomas que más predominaron. La auscultación de crepitantes tipo velcro fue el signo clínico de mayor frecuencia, como se observa en la Tabla 2.
Tabla 2. Características clínicas de pacientes con enfermedad pulmonar intersticial.
La Tabla 3 muestra que la exposición al humo de leña fue el factor de riesgo de mayor frecuencia (46,6%). En el 29,1% no se determinó ningún factor de riesgo en los pacientes con enfermedad pulmonar intersticial.
Tabla 3. Determinación de factores de riesgo de pacientes con enfermedad pulmonar intersticial.
Del total, 31 pacientes presentaron comorbilidades (30,1%) y 72 no mostraron comorbilidades (69,9%). La Figura 1, muestra que las enfermedades reumatológicas y la hipertensión arterial fueron las comorbilidades más frecuentes en el presente estudio.
Figura 1. Comorbilidades en pacientes con enfermedad pulmonar intersticial.
En nuestro trabajo el patrón tomográfico de neumonía intersticial no específica fue el que presentó mayor frecuencia (26,2%) y el de neumonía intersticial usual fue el 10,7% de los casos, como se muestra en la Tabla 4.
Tabla 4. Determinación de patrones de neumonía intersticial según evaluación tomográfica.
La Tabla 5 muestra que el 5,8% de los pacientes con tomografía de neumonía intersticial usual y el 11,7% con probable neumonía intersticial usual presentaron comorbilidades y factores de riesgo.
Discusión
Este trabajo se realizó con el fin de identificar las principales características demográficas, clínicas, factores de riesgo, comorbilidades y tomográficas asociadas a la enfermedad pulmonar intersticial en pacientes que acudieron al Hospital Regional Docente de Trujillo. Este es uno de los primeros estudios descriptivos a nivel regional, en reportar sus registros. En los 103 pacientes estudiados, el género femenino fue el que más predominó. Además, el promedio de edad fue de 72 años, sin diferencias entre ambos géneros.
El presente estudio coincide en la edad, pero es diferente en el género con lo reportado por Díaz y Miranda en Huancayo, Perú [23]. En cambio, con otro estudio es diferente tanto en la edad y en el género, como lo reportaron Dueñas y colaboradores [24] en Colombia. Ellos determinaron una edad promedio menor (41,7 años) y predominio del género masculino.
Estas diferencias podrían explicarse porque la prevalencia de determinadas neumonías intersticiales (relacionadas con edad y género, que dependen de la actividad laboral, factores ambientales y con enfermedades del tejido conectivo que se asocian a enfermedades pulmonares intersticiales); pueden aparecer en cualquier etapa de la vida y sin distinción de raza, edad, instrucción o sexo. Sin embargo, la población femenina adulta y adulta mayor parece ser la más afectada, como resultado del proceso de envejecimiento [13],[25],[26],[27],[28].
La disnea y la tos son los síntomas más frecuentes en los pacientes con enfermedad pulmonar intersticial, aunque pueden ser asintomáticos y descubrirse la enfermedad por un estudio radiológico realizado por otro motivo [29]. Entre los signos habituales se encuentran los crepitantes tipo velcro y la acropaquía (hipocratismo digital). En el presente trabajo también se observó que dichos síntomas y signos fueron los de mayor prevalencia, además del dolor articular. La magnitud de dichas manifestaciones clínicas estaría asociadas a la actividad laboral, patología subyacente como enfermedades del tejido conectivo y factores de riesgo ambientales relacionadas a la predominancia de mujeres, como se muestra en el presente estudio [14],[23],[30].
En relación a factores de riesgo, en nuestro estudio observamos que los principales factores asociados fueron la exposición al humo de leña y al polvo inorgánico. Similares resultados se reportan en el estudio de Díaz y Miranda [23]. Restrepo y colaboradores, en Colombia, basado en estudios histológicos en experimentos animales, en hallazgos clínicos y de biopsias pulmonares transbronquiales en seres humanos; comprobaron que el humo producido por la leña utilizada en la cocción ocasiona una neumopatía del tipo de la neumoconiosis [31]. En Costa Rica se demostró que el humo de leña es una fuente de contaminación de gran extensión, principalmente en las zonas rurales donde la leña se utiliza como fuente de combustión domiciliaria. Por tanto, el humo de leña es un factor importante en la génesis de la enfermedad pulmonar intersticial según este estudio [32],[33]. La asociación del humo de leña con la enfermedad pulmonar intersticial se explicaría en nuestro trabajo por el predominio del sexo femenino. Ello, porque tiene mayor probabilidad de exposición a elementos de biomasa por su actividad doméstica. En Perú, en promedio el 23% de las mujeres preparan sus alimentos con combustibles de biomasa [34].
El factor de riesgo tenencia de aves (crianza de aves en el domicilio), estuvo presente en el 9,7% de los casos, que también es importante considerarlo por su relación con enfermedad pulmonar intersticial. La exposición por contacto directo con las aves es una forma frecuente y reconocida de neumonitis por hipersensibilidad, que es un tipo de enfermedad pulmonar intersticial. La exposición prolongada a las proteínas aviares, que son las principales fuentes antigénicas, causan una inflamación constante provocando con el tiempo fibrosis pulmonar irreversible [35]. Los hallazgos tomográficos característicos incluyen fibrosis con reticulación, distorsión de la arquitectura, bronquiectasias y bronquioloectacias por tracción. El patrón en panal de abejas se ha reportado entre 16 y 69% de los casos de neumonitis por hipersensibilidad crónica. En contraste con los pacientes con fibrosis pulmonar idiopática, el patrón en panal de abejas rara vez tiene predominio basal [36]. La tenencia de aves en el domicilio tendría relación con los hallazgos tomográficos reportados en nuestro estudio [37],[38],[39].
El tabaquismo es un factor de riesgo prevalente en la enfermedad pulmonar intersticial, reportado por Rodas y Espinoza en Guayaquil, Ecuador [28]. Lo mismo consigna Behr J y colaboradores [38]. Por su parte, Xaubet A y colaboradores [40], difiere de lo encontrado en el presente trabajo. Esta diferencia se explicaría primero, porque el tabaquismo en la región norte de nuestro país donde realizamos el estudio es de baja prevalencia. En esta zona se ha reportado que, desde los 15 años en adelante, la prevalencia del tabaquismo es del 15% en promedio. En segundo lugar, porque se presenta con mayor frecuencia entre jóvenes y en varones. En mujeres, la prevalencia está entre 0,6 y 2% en ese grupo etario [34]. Los casos de nuestro estudio tuvieron más de 70 años y mayoritariamente fueron mujeres. Solo tuvimos un paciente relacionado con tabaquismo. También, en otros estudios se encontró una asociación importante con fármacos como metotrexato [41]. En nuestro trabajo tuvimos solo un paciente relacionado con uso de metotrexato.
Se puede apreciar que en nuestro trabajo se presentaron comorbilidades, predominando las enfermedades reumatológicas y la hipertensión arterial esencial. Estos resultados coinciden con otros estudios, como lo reportado por Gaudiano J y colaboradores en Uruguay. Ellos mencionan una alta frecuencia de mujeres con enfermedades reumatológicas, sobre todo las del tejido conectivo, como un rol etiológico de alta prevalencia [42],[43]. Pero es diferente con lo reportado por Buitrón y colaboradores en Huancayo, donde la diabetes mellitus se presentó en la mayoría de los casos [44]. También es diferente de otros estudios, donde encontraron otras comorbilidades importantes como el reflujo gastroesofágico [45], infecciones virales crónicas [46],[47],[48], hepatitis C [49] o historia familiar de enfermedad pulmonar intersticial [51],[52],[53].
En el presente estudio se puede apreciar que de los patrones tomográficos relacionados con las neumonías intersticiales, el de tipo intersticial no específico fue de mayor prevalencia. Les siguen en prevalencia el patrón de la probable neumonía intersticial usual, luego el de neumonía organizada, el patrón de neumonía intersticial usual y, por último, el patrón de la neumonía intersticial aguda. Además, 27,1% no tenían un patrón tomográfico definido, sino afectación intersticial de forma y entidad variable. Este último dato es la mitad de lo hallado en un estudio realizado por Gaudiano J y colaboradores en un hospital de tercer nivel en Uruguay [43]. La prevalecía de uno o de otro tipo de patrón tomográfico de neumonía intersticial va a depender de la prevalencia de la patología pulmonar intersticial subyacente. En nuestro estudio se relacionaría con la posible alta prevalencia de enfermedades del tejido conectivo, por la elevada frecuencia del sexo femenino y de dolor articular [54].
Los hallazgos en el presente trabajo con imagenología de neumonía intersticial usual y probable neumonía intersticial usual sin comorbilidades y sin factores de riesgo, corresponderían a casos de fibrosis pulmonar idiopática. Hay reportes que mencionan que el 50% de neumonía intersticial usual son fibrosis pulmonar idiopática [55]. Los restantes casos con los mismos tipos de neumonía intersticial, usual y probable neumonía intersticial usual, corresponderían a otras patologías asociadas a compromiso pulmonar intersticial, como por ejemplo a las enfermedades del tejido conectivo [55].
Recomendaciones
Producto de nuestro trabajo, sugerimos el realizar nuevos estudios en nuestra región para valorar con mayor precisión la prevalencia de enfermedades pulmonares intersticiales y sus respectivas asociaciones con factores de riesgo, agentes etiológicos y comorbilidades subyacentes.
Limitaciones
Es necesario mencionar que el estudio presenta limitaciones, que podrían incidir en la interpretación de los resultados. Por ejemplo, ser un estudio descriptivo observacional, no se realizaron estudios de biomarcadores, especialmente autoanticuerpos, por lo que no se puede valorar con mayor precisión la prevalencia de enfermedades del tejido conectivo. Tampoco realizaron la cuantificación de las exposiciones a factores de riesgo como el uso de combustibles de biomasa, y no tuvo estudios de anatomía patológica.
Conclusiones
Las características clínicas y tomográficas de las enfermedades intersticiales del parénquima pulmonar en la población estudiada son variables en magnitud y en formas de presentación.
El sexo femenino y la exposición a combustibles de biomasa (humo de leña), fueron los factores de mayor frecuencia en la asociación con las enfermedades pulmonares intersticiales. Los hallazgos del estudio podrían explicar la alta prevalencia de mujeres, de dolor articular y características de enfermedades del tejido conectivo.
Esta es información relevante para la toma de decisiones porque hay factores modificables que pueden limitar la progresión de las enfermedades pulmonares intersticiales.
Notas
Roles de contribución
LARH: conceptualización, validación, investigación, redacción de borrador original, revisión y edición de redacción, visualización, supervisión, administración del proyecto, adquisición de fondos. LACU: investigación, recursos, adquisición de fondos. JSHV: metodología, análisis formal, recursos, redacción de borrador original, revisión y edición de redacción, supervisión, adquisición de fondos. JLCP, ONAH: investigación y adquisición de fondos.
Conflictos de intereses
Los autores completaron la declaración de conflictos de interés de ICMJE y declararon que no recibieron fondos por la realización de este artículo; no tienen relaciones financieras con organizaciones que puedan tener interés en el artículo publicado en los últimos tres años y no tienen otras relaciones o actividades que puedan influenciar en la publicación del artículo. Los formularios se pueden solicitar contactando al autor responsable o al Comité Editorial de la Revista.
Financiamiento
El financiamiento se realizó con recursos propios de los autores, no se recibió financiamiento externo.
Consideraciones éticas
Este estudio fue autorizado por el Comité de Ética del Hospital Regional Docente de Trujillo Oficio N° 203-2019, con fecha 09 de diciembre del 2019, tanto para el manejo de la información de las historias clínicas, estudios tomográficos y para el desarrollo de la investigación.
Idioma del envío
Español

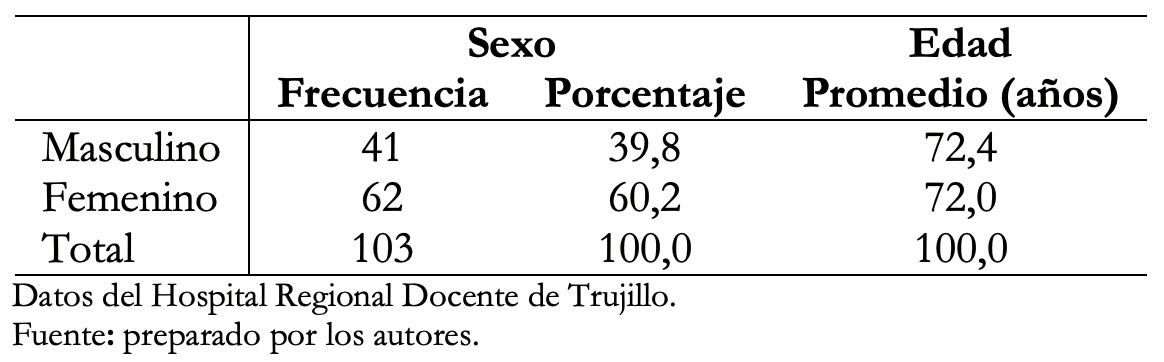 Tabla 1. Características demográficas de pacientes con enfermedad pulmonar intersticial.
Tabla 1. Características demográficas de pacientes con enfermedad pulmonar intersticial.

 Tabla 2. Características clínicas de pacientes con enfermedad pulmonar intersticial.
Tabla 2. Características clínicas de pacientes con enfermedad pulmonar intersticial.

 Tabla 3. Determinación de factores de riesgo de pacientes con enfermedad pulmonar intersticial.
Tabla 3. Determinación de factores de riesgo de pacientes con enfermedad pulmonar intersticial.

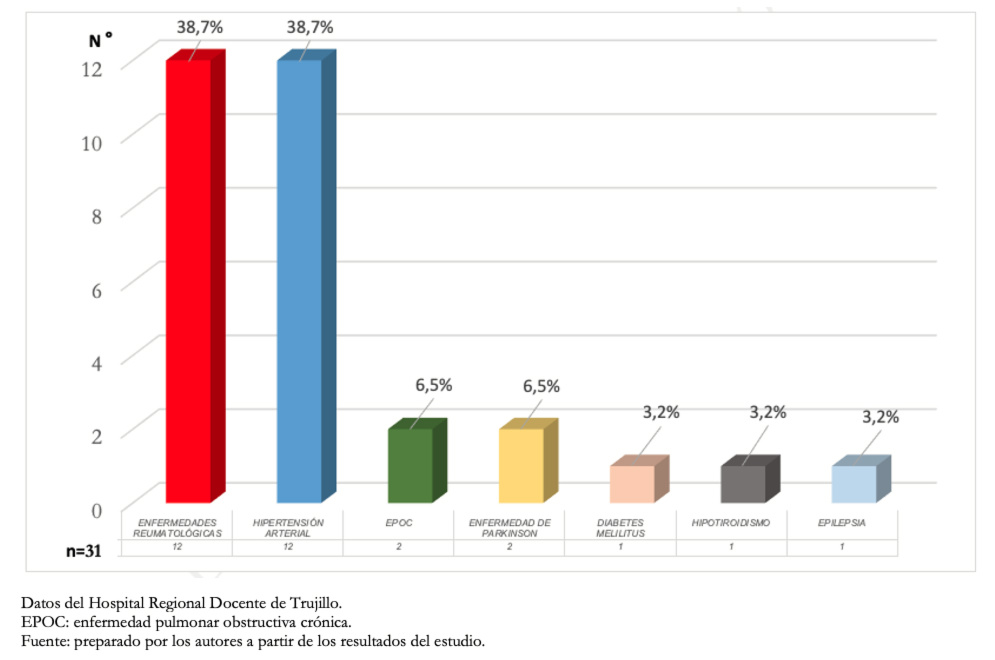 Figura 1. Comorbilidades en pacientes con enfermedad pulmonar intersticial.
Figura 1. Comorbilidades en pacientes con enfermedad pulmonar intersticial.

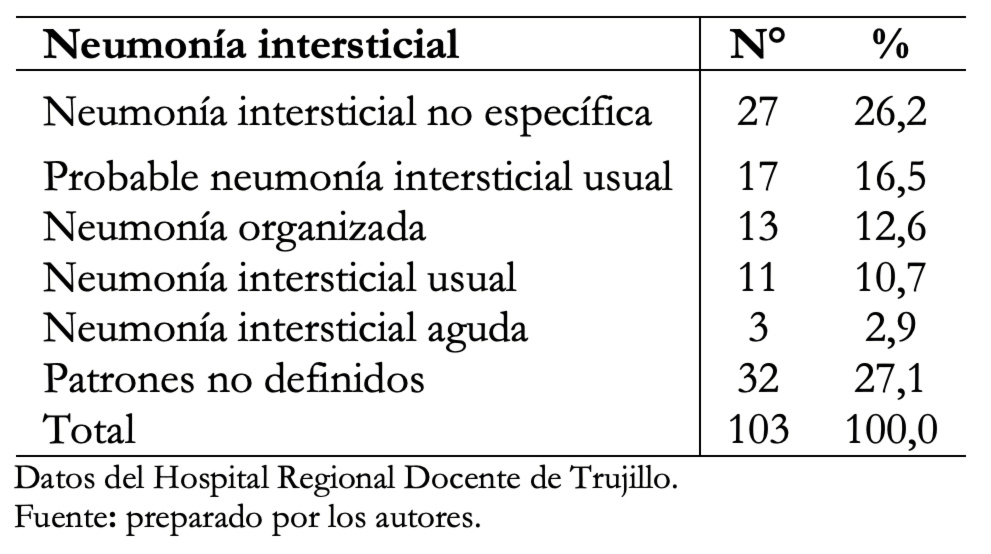 Tabla 4. Determinación de patrones de neumonía intersticial según evaluación tomográfica.
Tabla 4. Determinación de patrones de neumonía intersticial según evaluación tomográfica.

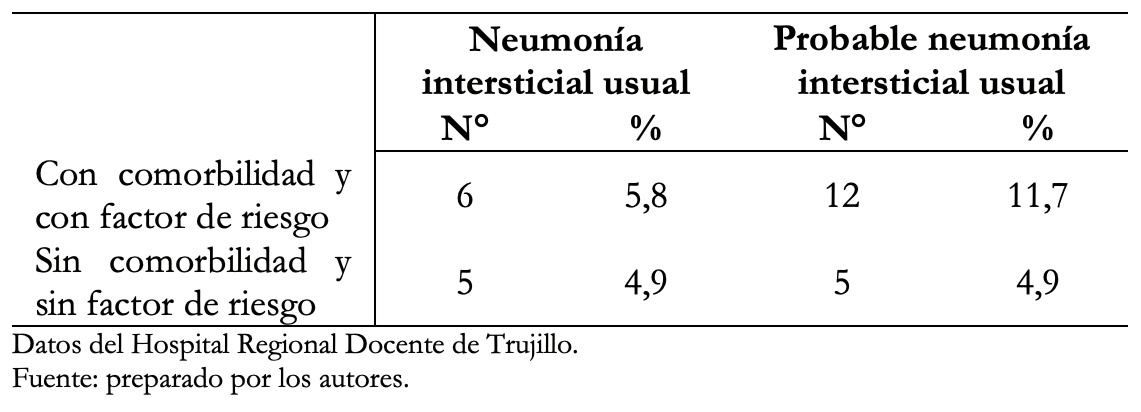 Tabla 5. Relación de comorbilidades y/o factores de riesgo con estudios tomográficos compatible con neumonía intersticial usual y probable neumonía intersticial usual. N = 103.
Tabla 5. Relación de comorbilidades y/o factores de riesgo con estudios tomográficos compatible con neumonía intersticial usual y probable neumonía intersticial usual. N = 103.

Objective
To determine the main clinical and tomographic characteristics of patients with diffuse interstitial lung disease at Trujillo Regional Teaching Hospital.
Methods
Case series. Tomographic examinations and clinical data were obtained from patients with interstitial pulmonary disease who attended the pulmonology service of Trujillo Regional Teaching Hospital. The information collected was recorded and systematized in Excel. For the statistical analysis, SPSS 23.0 program was used.
Results
Data from 103 patients were obtained, of which 60.2% were female, and 39.8% were male. The average age was 72 years for both groups. Main clinical manifestations were cough (82.5%), dyspnea (76.7%), joint pain (43.7%), weight loss (40.8%), velcro crackles (35%) and digital clubbing (28.2%). Exposure to wood smoke was present in 46.6%, exposure to inorganic dust in 12.6% and fowl ownership in 9.7% of cases. Thirty-one (30.1%) patients presented comorbidities. Among these, rheumatic diseases and arterial hypertension were the most frequent. Non-specific interstitial pneumonia pattern was present in 26.2% of the cases; probable usual interstitial pneumonia in 16.5%; organized type in 12.6%; usual interstitial in 10.7%; acute interstitial in 2.9% and 27.1% had no defined tomographic pattern.
Conclusions
In the studied population, clinical and tomographic characteristics of interstitial lung parenchymal diseases are variable in magnitude and forms of presentation. Female sex and exposure to fuels were the most frequent associated factors. Connective tissue diseases could also explain study findings.
 Authors:
Luis Alejandro Rodríguez-Hidalgo[1,2], Luis Alberto Concepción-Urteaga[1,2], Julio Santos Hilario-Vargas[3], Jorge Luis Cornejo-Portella[1,2], Oscar Nieri Alquizar-Horna[1,2]
Authors:
Luis Alejandro Rodríguez-Hidalgo[1,2], Luis Alberto Concepción-Urteaga[1,2], Julio Santos Hilario-Vargas[3], Jorge Luis Cornejo-Portella[1,2], Oscar Nieri Alquizar-Horna[1,2]
Affiliation:
[1] Hospital Regional Docente de Trujillo, Trujillo, Perú
[2] Departamento de Medicina, Facultad de Medicina de la Universidad Nacional de Trujillo, Trujillo, Perú
[3] Departamento de Fisiología, Facultad de Medicina Universidad Nacional de Trujillo, Trujillo, Perú
E-mail: alejandrorh2011@gmail.com
Author address:
[1] Manzana “A” Lote 1-M, Urbanización Los Portales del Golf
Víctor Larco, Trujillo
Perú
13009

Citation: Rodríguez-Hidalgo LA, Concepción-Urteaga LA, Hilario-Vargas JS, Cornejo-Portella JL, Alquizar-Horna ON. Clinical and tomographic characterization of patients with interstitial lung disease at the Trujillo Regional Teaching Hospital, Peru. Medwave 2021;21(05):e8221 doi: 10.5867/medwave.2021.05.8221
Submission date: 24/7/2020
Acceptance date: 2/5/2021
Publication date: 29/6/2021
Origin: Not commissioned.
Type of review: Externally peer-reviewed by two reviewers, double-blind.

Comments (0)
We are pleased to have your comment on one of our articles. Your comment will be published as soon as it is posted. However, Medwave reserves the right to remove it later if the editors consider your comment to be: offensive in some sense, irrelevant, trivial, contains grammatical mistakes, contains political harangues, appears to be advertising, contains data from a particular person or suggests the need for changes in practice in terms of diagnostic, preventive or therapeutic interventions, if that evidence has not previously been published in a peer-reviewed journal.
No comments on this article.
To comment please log in
 Medwave provides HTML and PDF download counts as well as other harvested interaction metrics.
Medwave provides HTML and PDF download counts as well as other harvested interaction metrics. There may be a 48-hour delay for most recent metrics to be posted.

- Travis WD, Costabel U, Hansell DM, King TE Jr, Lynch DA, Nicholson AG, et al. An official American Thoracic Society/European Respiratory Society statement: Update of the international multidisciplinary classification of the idiopathic interstitial pneumonias. Am J Respir Crit Care Med. 2013 Sep 15;188(6):733-48. | CrossRef | PubMed |
- Fischer A, Antoniou KM, Brown KK, Cadranel J, Corte TJ, du Bois RM, et al. An official European Respiratory Society/American Thoracic Society research statement: interstitial pneumonia with autoimmune features. Eur Respir J. 2015 Oct;46(4):976-87. | CrossRef | PubMed |
- Fischer A, Collard HR, Cottin V; “ERS/ATS Task Force on Undifferentiated Forms of Connective Tissue Disease-associated Interstitial Lung Disease”. Interstitial pneumonia with autoimmune features: the new consensus-based definition for this cohort of patients should be broadened. Eur Respir J. 2016 Apr;47(4):1295-6. | CrossRef | PubMed |
- American Thoracic Society; European Respiratory Society. American Thoracic Society/European Respiratory Society International Multidisciplinary Consensus Classification of the Idiopathic Interstitial Pneumonias. This joint statement of the American Thoracic Society (ATS), and the European Respiratory Society (ERS) was adopted by the ATS board of directors, June 2001 and by the ERS Executive Committee, June 2001. Am J Respir Crit Care Med. 2002 Jan 15;165(2):277-304. | CrossRef | PubMed |
- Zamora-Legoff JA, Krause ML, Crowson CS, Ryu JH, Matteson EL. Progressive Decline of Lung Function in Rheumatoid Arthritis-Associated Interstitial Lung Disease. Arthritis Rheumatol. 2017 Mar;69(3):542-549. | CrossRef | PubMed |
- Guler SA, Winstone TA, Murphy D, Hague C, Soon J, Sulaiman N, et al. Does Systemic Sclerosis-associated Interstitial Lung Disease Burn Out? Specific Phenotypes of Disease Progression. Ann Am Thorac Soc. 2018 Dec;15(12):1427-1433. | CrossRef | PubMed |
- Reiseter S, Gunnarsson R, Mogens Aalřkken T, Lund MB, Mynarek G, Corander J, et al. Progression and mortality of interstitial lung disease in mixed connective tissue disease: a long-term observational nationwide cohort study. Rheumatology (Oxford). 2018 Feb 1;57(2):255-262. | CrossRef | PubMed |
- Flaherty KR. High-resolution computed tomography and the many faces of idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2008 Feb 15;177(4):367-8. | CrossRef | PubMed |
- Johkoh T, Müller NL, Cartier Y, Kavanagh PV, Hartman TE, Akira M, et al. Idiopathic interstitial pneumonias: diagnostic accuracy of thin-section CT in 129 patients. Radiology. 1999 May;211(2):555-60. | CrossRef | PubMed |
- Wong AW, Ryerson CJ, Guler SA. Progression of fibrosing interstitial lung disease. Respir Res. 2020 Jan 29;21(1):32. | CrossRef | PubMed |
- Ley B, Collard HR, King TE Jr. Clinical course and prediction of survival in idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2011 Feb 15;183(4):431-40. | CrossRef | PubMed |
- Caminati A, Madotto F, Cesana G, Conti S, Harari S. Epidemiological studies in idiopathic pulmonary fibrosis: pitfalls in methodologies and data interpretation. Eur Respir Rev. 2015 Sep;24(137):436-44. | CrossRef | PubMed |
- Rivas-Vargas D. Análisis del índice masa corporal y factores de riesgo de neumopatía intersticial en pacientes con esclerosis sistémica. Rev Colomb Reumatol. 1 de enero de 2020;27(1):9-19. | CrossRef |
- Benítez-Cano M, Hernández J, Sierra LM, El Boutaibi K, Gómez MT, Sanz A, et al. Epidemiología de las enfermedades pulmonares intersticiales difusas idiopáticas. Arch Bronchoneumol. 2018; 54 Supl Congr 1: 115. [citado 7 de mayo de 2021]. [Internet]. | Link |
- Rice MB, Li W, Schwartz J, Di Q, Kloog I, Koutrakis P, et al. Ambient air pollution exposure and risk and progression of interstitial lung abnormalities: the Framingham Heart Study. Thorax. 2019 Nov;74(11):1063-1069. | CrossRef | PubMed |
- Johannson KA, Balmes JR, Collard HR. Air pollution exposure: a novel environmental risk factor for interstitial lung disease? Chest. 2015 Apr;147(4):1161-1167. | CrossRef | PubMed |
- Selman M, Pardo A, King TE Jr. Hypersensitivity pneumonitis: insights in diagnosis and pathobiology. Am J Respir Crit Care Med. 2012 Aug 15;186(4):314-24. | CrossRef | PubMed |
- Fernández JM, María Nieto A, Bustos A. Enfermedades pulmonares intersticiales. Abordaje diagnóstico. Monografías Neumomadrid. volumen XII / 2008. [Internet]. | Link |
- Orens JB, Kazerooni EA, Martinez FJ, Curtis JL, Gross BH, Flint A, et al. The sensitivity of high-resolution CT in detecting idiopathic pulmonary fibrosis proved by open lung biopsy. A prospective study. Chest. 1995 Jul;108(1):109-15. | CrossRef | PubMed |
- Johkoh T, Müller NL, Nakamura H. Multidetector spiral high-resolution computed tomography of the lungs: distribution of findings on coronal image reconstructions. J Thorac Imaging. 2002 Oct;17(4):291-305. | CrossRef | PubMed |
- Johkoh T, Honda O, Yamamoto S, Tomiyama N, Koyama M, Kozuka T, et al. Evaluation of image quality and spatial resolution of low-dose high-pitch multidetector-row helical high-resolution CT in 11 autopsy lungs and a wire phantom. Radiat Med. 2001 Nov-Dec;19(6):279-84. | PubMed |
- Giménez Palleiro A, Franquet T. Patrones radiológicos en la enfermedad pulmonar intersticial. Semin Fund Esp Reumatol. 1 de octubre de 2013;14(4):97-105. | CrossRef |
- Díaz AG, Miranda BC, Características clínicas y prevalencia de la enfermedad pulmonar intersticial difusa en el Hospital Nacional Ramiro Prialé Prialé – EsSalud. Huancayo 2012 [Tesis de grado]. Huancayo: Universidad del Centro del Perú; 2012. [citado 2020 Mar 31]. [Internet]. | Link |
- Dueńas C; Alejandro L; Manzano AC; Ojeda P. Enfermedad pulmonar intersticial difusa (EPID): experiencia clínica, fisiológica y radiopatológica en 60 pacientes. Acta Méd Colomb 1991. [citado 2020 Mar 31]; 16(3):110-7. [Internet]. | Link |
- Chahuán S JM, Fuenzalida L MJ, Cataldo V P, Lagos C M, De La Fuente M I, Pereira R G, et al. Caracterización clínica, serológica y patrón radiológico de una cohorte unicéntrica de pacientes con enfermedad pulmonar difusa. Rev Chil Enfermedades Respir. marzo de 2017;33(1):31-6. | CrossRef |
- Díaz C, Consani S, Torres V, Alonso F, Berez A. Estudio multicéntrico descriptivo de enfermedades pulmonares intersticiales asociadas a enfermedades autoinmunes en centros de salud en Montevideo, Uruguay. Rev. urug. med. Int. 2018 oct. [citado 2020 Abr 01]; 3(3): 12-19. [Internet]. | CrossRef | Link |
- Vargas GR, Canales CF, Bioque RJ. Manual de diagnóstico y terapéutica en neumología. 1era Edición 2005 Madrid. Enfermedad pulmonar difusa I. Fibrosis pulmonar idiopática pág. 363-372. [consultado 2020 Mar 31]. [Internet]. | Link |
- Poalasín Narváez LA, González Benítez SN, Bascó Fuentes EL, González Gavilánez AM, Poalasín Narváez LA, González Benítez SN, et al. Enfermedades del tejido conectivo y sus cambios morfoestructurales. Rev Cuba Reumatol. diciembre de 2018 [citado 7 de mayo de 2021];20(3). [Internet]. | CrossRef | Link |
- Xaubetm A, Ancochea J, Blanquer R, Montero C, Morell F, Rodríguez-Becerra E, et al. Diagnóstico y tratamiento de las enfermedades pulmonares intersticiales difusas. Arch Bronconeumol 2003;39(12):580-600. [citado 2020 Abr 01]. [Internet]. | Link |
- Soriano AS, Rivera JCB, Tejero DP, Osuna LS, González BP. Enfermedades intersticiales difusas del pulmón secundarias o asociadas a procesos no bien definidos.14. [citado 2020 Abr 10]. [Internet]. | Link |
- Restrepo J, Reyes P, De Ochoa P, Patińo E. Neumoconiosis por inhalación de humo de leńa. Acta Med. Col. 1983,8:191-204. [citado 2020 Abr 10]. [Internet]. | Link |
- Vélez H., Barrero J., Restrepo J., Rojas W. Corporación para Investigaciones Biológicas, Medellín Colombia. "Fundamentos de Medicina- Neumología". 1989, 3a. edición: 274-275.
- Chacón Chaves R., Alfara Rodríguez C. Neumopatía asociada a la inhalación de humo de leńa. Rev. Cost. Cien. Med. 1991:13(3,4): 7-13. [citado 2020 Abr 10]. [Internet]. | Link |
- Instituto Nacional de Estadística e Informática Perú. Hogares en los que cocinan con combustibles contaminantes. Abril 2019. [citado 2020 Abr 10]. [Internet]. | Link |
- Pereira CA, Gimenez A, Kuranishi L, Storrer K. Chronic hypersensitivity pneumonitis. J Asthma Allergy. 2016 Sep 21;9:171-181. | CrossRef | PubMed |
- Churg A, Bilawich A, Wright JL. Pathology of Chronic Hypersensitivity Pneumonitis What Is It? What Are the Diagnostic Criteria? Why Do We Care? Arch Pathol Lab Med. 2018 Jan;142(1):109-119. | CrossRef | PubMed |
- Rodas SM, Espinoza DG. Caracterización clínica y epidemiológica de los pacientes con enfermedades pulmonares intersticiales difusas que acudieron al área de neumología del Hospital Teodoro Maldonado Carbo – IESS del 2006 AL 2016. [Tesis de titulación]. Guayaquil: Universidad de especialidades Espíritu Santo, Facultad de Ciencias Médicas, Escuela de medicina;2018. [citado 2020 Mar 31]. [Internet]. | Link |
- Behr J, Kreuter M, Hoeper MM, Wirtz H, Klotsche J, Koschel D, et al. Management of patients with idiopathic pulmonary fibrosis in clinical practice: the INSIGHTS-IPF registry. Eur Respir J. 2015 Jul;46(1):186-96. | CrossRef | PubMed |
- Villar G A. Neumonitis por hipersensibilidad y fibrosis pulmonar: estudio etiológico y del perfil inflamatorio. Universitat Autónoma de Barcelona. Junio 2017. [Tesis doctoral][ citado en 2020 Mar 31]. [Internet] | Link |
- Xaubet A, Molina-Molina M, Ancochea J. Fibrosis pulmonar relacionada con el tabaco. Medicina respiratoria. 2015 [citado 2020 Mar 31]; 8 (1): 39-46. [citado 2020 Abr 21]. [Internet]. | Link |
- Trinidad GD, Landin LC, Hamdan PN, et al. Interstitial lung disease associated to metrotexate. Neumol Cir Torax. 2009; 68(1):35-40. [Internet] | Link |
- Raghu G, Freudenberger TD, Yang S, Curtis JR, Spada C, Hayes J, et al. High prevalence of abnormal acid gastro-oesophageal reflux in idiopathic pulmonary fibrosis. Eur Respir J. 2006 Jan;27(1):136-42. | CrossRef | PubMed |
- Gaudiano J, Betolaza S de, Amaral M. Descripción de una población de pacientes portadores de enfermedad pulmonar intersticial asistidos en el Hospital Pasteur de Montevideo, Uruguay. Rev Urug Med Interna. 2020;5(2):9-16. | CrossRef |
- Buitrón UF, Rojas DA. Validez de dos escalas pronosticas de mortalidad por enfermedad pulmonar intersticial difusa en pacientes de la altura - Huancayo del 2014 al 2015. [Tesis de titulación]. Huancayo: Universidad Nacional del centro, Facultad de medicina; 2015. [citado 2020 Abr 21]. [Internet]. | Link |
- Raghu G, Meyer KC. Silent gastro-oesophageal reflux and microaspiration in IPF: mounting evidence for anti-reflux therapy? Eur Respir J. 2012 Feb;39(2):242-5. | CrossRef | PubMed |
- Kelly BG, Lok SS, Hasleton PS, Egan JJ, Stewart JP. A rearranged form of Epstein-Barr virus DNA is associated with idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2002 Aug 15;166(4):510-3. | CrossRef | PubMed |
- Tang YW, Johnson JE, Browning PJ, Cruz-Gervis RA, Davis A, Graham BS, et al. Herpesvirus DNA is consistently detected in lungs of patients with idiopathic pulmonary fibrosis. J Clin Microbiol. 2003 Jun;41(6):2633-40. | CrossRef | PubMed |
- Zamň A, Poletti V, Reghellin D, Montagna L, Pedron S, Piccoli P, et al. HHV-8 and EBV are not commonly found in idiopathic pulmonary fibrosis. Sarcoidosis Vasc Diffuse Lung Dis. 2005 Jun;22(2):123-8. | CrossRef |
- Arase Y, Ikeda K, Tsubota A, Saitoh S, Suzuki Y, Kobayashi M, et al. Usefulness of serum KL-6 for early diagnosis of idiopathic pulmonary fibrosis in patients with hepatitis C virus. Hepatol Res. 2003 Oct;27(2):89-94. | CrossRef | PubMed |
- Raghu G, Amatto VC, Behr J, Stowasser S. Comorbidities in idiopathic pulmonary fibrosis patients: a systematic literature review. Eur Respir J. 2015 Oct;46(4):1113-30. | CrossRef | PubMed |
- Margaritopoulos GA, Antoniou KM, Wells AU. Comorbidities in interstitial lung diseases. Eur Respir Rev. 2017 Jan 3;26(143):160027. | CrossRef | PubMed |
- Raghu G, Remy-Jardin M, Myers JL, Richeldi L, Ryerson CJ, Lederer DJ, et al. Diagnosis of Idiopathic Pulmonary Fibrosis. An Official ATS/ERS/JRS/ALAT Clinical Practice Guideline. Am J Respir Crit Care Med. 2018 Sep 1;198(5):e44-e68. | CrossRef | PubMed |
- Devaraj A. Imaging: how to recognise idiopathic pulmonary fibrosis. Eur Respir Rev. 2014 Jun;23(132):215-9. | CrossRef | PubMed |
- Gómez Carrera L, Bonilla Hernan G. Pulmonary manifestations of collagen diseases. Arch Bronconeumol. 2013 Jun;49(6):249-60. | CrossRef | PubMed |
- Tzelepis GE, Toya SP, Moutsopoulos HM. Occult connective tissue diseases mimicking idiopathic interstitial pneumonias. Eur Respir J. 2008 Jan;31(1):11-20. | CrossRef | PubMed |
 Travis WD, Costabel U, Hansell DM, King TE Jr, Lynch DA, Nicholson AG, et al. An official American Thoracic Society/European Respiratory Society statement: Update of the international multidisciplinary classification of the idiopathic interstitial pneumonias. Am J Respir Crit Care Med. 2013 Sep 15;188(6):733-48. | CrossRef | PubMed |
Travis WD, Costabel U, Hansell DM, King TE Jr, Lynch DA, Nicholson AG, et al. An official American Thoracic Society/European Respiratory Society statement: Update of the international multidisciplinary classification of the idiopathic interstitial pneumonias. Am J Respir Crit Care Med. 2013 Sep 15;188(6):733-48. | CrossRef | PubMed | Fischer A, Antoniou KM, Brown KK, Cadranel J, Corte TJ, du Bois RM, et al. An official European Respiratory Society/American Thoracic Society research statement: interstitial pneumonia with autoimmune features. Eur Respir J. 2015 Oct;46(4):976-87. | CrossRef | PubMed |
Fischer A, Antoniou KM, Brown KK, Cadranel J, Corte TJ, du Bois RM, et al. An official European Respiratory Society/American Thoracic Society research statement: interstitial pneumonia with autoimmune features. Eur Respir J. 2015 Oct;46(4):976-87. | CrossRef | PubMed | Fischer A, Collard HR, Cottin V; “ERS/ATS Task Force on Undifferentiated Forms of Connective Tissue Disease-associated Interstitial Lung Disease”. Interstitial pneumonia with autoimmune features: the new consensus-based definition for this cohort of patients should be broadened. Eur Respir J. 2016 Apr;47(4):1295-6. | CrossRef | PubMed |
Fischer A, Collard HR, Cottin V; “ERS/ATS Task Force on Undifferentiated Forms of Connective Tissue Disease-associated Interstitial Lung Disease”. Interstitial pneumonia with autoimmune features: the new consensus-based definition for this cohort of patients should be broadened. Eur Respir J. 2016 Apr;47(4):1295-6. | CrossRef | PubMed | American Thoracic Society; European Respiratory Society. American Thoracic Society/European Respiratory Society International Multidisciplinary Consensus Classification of the Idiopathic Interstitial Pneumonias. This joint statement of the American Thoracic Society (ATS), and the European Respiratory Society (ERS) was adopted by the ATS board of directors, June 2001 and by the ERS Executive Committee, June 2001. Am J Respir Crit Care Med. 2002 Jan 15;165(2):277-304. | CrossRef | PubMed |
American Thoracic Society; European Respiratory Society. American Thoracic Society/European Respiratory Society International Multidisciplinary Consensus Classification of the Idiopathic Interstitial Pneumonias. This joint statement of the American Thoracic Society (ATS), and the European Respiratory Society (ERS) was adopted by the ATS board of directors, June 2001 and by the ERS Executive Committee, June 2001. Am J Respir Crit Care Med. 2002 Jan 15;165(2):277-304. | CrossRef | PubMed | Zamora-Legoff JA, Krause ML, Crowson CS, Ryu JH, Matteson EL. Progressive Decline of Lung Function in Rheumatoid Arthritis-Associated Interstitial Lung Disease. Arthritis Rheumatol. 2017 Mar;69(3):542-549. | CrossRef | PubMed |
Zamora-Legoff JA, Krause ML, Crowson CS, Ryu JH, Matteson EL. Progressive Decline of Lung Function in Rheumatoid Arthritis-Associated Interstitial Lung Disease. Arthritis Rheumatol. 2017 Mar;69(3):542-549. | CrossRef | PubMed | Guler SA, Winstone TA, Murphy D, Hague C, Soon J, Sulaiman N, et al. Does Systemic Sclerosis-associated Interstitial Lung Disease Burn Out? Specific Phenotypes of Disease Progression. Ann Am Thorac Soc. 2018 Dec;15(12):1427-1433. | CrossRef | PubMed |
Guler SA, Winstone TA, Murphy D, Hague C, Soon J, Sulaiman N, et al. Does Systemic Sclerosis-associated Interstitial Lung Disease Burn Out? Specific Phenotypes of Disease Progression. Ann Am Thorac Soc. 2018 Dec;15(12):1427-1433. | CrossRef | PubMed | Reiseter S, Gunnarsson R, Mogens Aalřkken T, Lund MB, Mynarek G, Corander J, et al. Progression and mortality of interstitial lung disease in mixed connective tissue disease: a long-term observational nationwide cohort study. Rheumatology (Oxford). 2018 Feb 1;57(2):255-262. | CrossRef | PubMed |
Reiseter S, Gunnarsson R, Mogens Aalřkken T, Lund MB, Mynarek G, Corander J, et al. Progression and mortality of interstitial lung disease in mixed connective tissue disease: a long-term observational nationwide cohort study. Rheumatology (Oxford). 2018 Feb 1;57(2):255-262. | CrossRef | PubMed | Flaherty KR. High-resolution computed tomography and the many faces of idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2008 Feb 15;177(4):367-8. | CrossRef | PubMed |
Flaherty KR. High-resolution computed tomography and the many faces of idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2008 Feb 15;177(4):367-8. | CrossRef | PubMed | Johkoh T, Müller NL, Cartier Y, Kavanagh PV, Hartman TE, Akira M, et al. Idiopathic interstitial pneumonias: diagnostic accuracy of thin-section CT in 129 patients. Radiology. 1999 May;211(2):555-60. | CrossRef | PubMed |
Johkoh T, Müller NL, Cartier Y, Kavanagh PV, Hartman TE, Akira M, et al. Idiopathic interstitial pneumonias: diagnostic accuracy of thin-section CT in 129 patients. Radiology. 1999 May;211(2):555-60. | CrossRef | PubMed | Wong AW, Ryerson CJ, Guler SA. Progression of fibrosing interstitial lung disease. Respir Res. 2020 Jan 29;21(1):32. | CrossRef | PubMed |
Wong AW, Ryerson CJ, Guler SA. Progression of fibrosing interstitial lung disease. Respir Res. 2020 Jan 29;21(1):32. | CrossRef | PubMed | Ley B, Collard HR, King TE Jr. Clinical course and prediction of survival in idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2011 Feb 15;183(4):431-40. | CrossRef | PubMed |
Ley B, Collard HR, King TE Jr. Clinical course and prediction of survival in idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2011 Feb 15;183(4):431-40. | CrossRef | PubMed | Caminati A, Madotto F, Cesana G, Conti S, Harari S. Epidemiological studies in idiopathic pulmonary fibrosis: pitfalls in methodologies and data interpretation. Eur Respir Rev. 2015 Sep;24(137):436-44. | CrossRef | PubMed |
Caminati A, Madotto F, Cesana G, Conti S, Harari S. Epidemiological studies in idiopathic pulmonary fibrosis: pitfalls in methodologies and data interpretation. Eur Respir Rev. 2015 Sep;24(137):436-44. | CrossRef | PubMed | Rivas-Vargas D. Análisis del índice masa corporal y factores de riesgo de neumopatía intersticial en pacientes con esclerosis sistémica. Rev Colomb Reumatol. 1 de enero de 2020;27(1):9-19. | CrossRef |
Rivas-Vargas D. Análisis del índice masa corporal y factores de riesgo de neumopatía intersticial en pacientes con esclerosis sistémica. Rev Colomb Reumatol. 1 de enero de 2020;27(1):9-19. | CrossRef | Benítez-Cano M, Hernández J, Sierra LM, El Boutaibi K, Gómez MT, Sanz A, et al. Epidemiología de las enfermedades pulmonares intersticiales difusas idiopáticas. Arch Bronchoneumol. 2018; 54 Supl Congr 1: 115. [citado 7 de mayo de 2021]. [Internet]. | Link |
Benítez-Cano M, Hernández J, Sierra LM, El Boutaibi K, Gómez MT, Sanz A, et al. Epidemiología de las enfermedades pulmonares intersticiales difusas idiopáticas. Arch Bronchoneumol. 2018; 54 Supl Congr 1: 115. [citado 7 de mayo de 2021]. [Internet]. | Link | Rice MB, Li W, Schwartz J, Di Q, Kloog I, Koutrakis P, et al. Ambient air pollution exposure and risk and progression of interstitial lung abnormalities: the Framingham Heart Study. Thorax. 2019 Nov;74(11):1063-1069. | CrossRef | PubMed |
Rice MB, Li W, Schwartz J, Di Q, Kloog I, Koutrakis P, et al. Ambient air pollution exposure and risk and progression of interstitial lung abnormalities: the Framingham Heart Study. Thorax. 2019 Nov;74(11):1063-1069. | CrossRef | PubMed | Johannson KA, Balmes JR, Collard HR. Air pollution exposure: a novel environmental risk factor for interstitial lung disease? Chest. 2015 Apr;147(4):1161-1167. | CrossRef | PubMed |
Johannson KA, Balmes JR, Collard HR. Air pollution exposure: a novel environmental risk factor for interstitial lung disease? Chest. 2015 Apr;147(4):1161-1167. | CrossRef | PubMed | Selman M, Pardo A, King TE Jr. Hypersensitivity pneumonitis: insights in diagnosis and pathobiology. Am J Respir Crit Care Med. 2012 Aug 15;186(4):314-24. | CrossRef | PubMed |
Selman M, Pardo A, King TE Jr. Hypersensitivity pneumonitis: insights in diagnosis and pathobiology. Am J Respir Crit Care Med. 2012 Aug 15;186(4):314-24. | CrossRef | PubMed | Fernández JM, María Nieto A, Bustos A. Enfermedades pulmonares intersticiales. Abordaje diagnóstico. Monografías Neumomadrid. volumen XII / 2008. [Internet]. | Link |
Fernández JM, María Nieto A, Bustos A. Enfermedades pulmonares intersticiales. Abordaje diagnóstico. Monografías Neumomadrid. volumen XII / 2008. [Internet]. | Link | Orens JB, Kazerooni EA, Martinez FJ, Curtis JL, Gross BH, Flint A, et al. The sensitivity of high-resolution CT in detecting idiopathic pulmonary fibrosis proved by open lung biopsy. A prospective study. Chest. 1995 Jul;108(1):109-15. | CrossRef | PubMed |
Orens JB, Kazerooni EA, Martinez FJ, Curtis JL, Gross BH, Flint A, et al. The sensitivity of high-resolution CT in detecting idiopathic pulmonary fibrosis proved by open lung biopsy. A prospective study. Chest. 1995 Jul;108(1):109-15. | CrossRef | PubMed | Johkoh T, Müller NL, Nakamura H. Multidetector spiral high-resolution computed tomography of the lungs: distribution of findings on coronal image reconstructions. J Thorac Imaging. 2002 Oct;17(4):291-305. | CrossRef | PubMed |
Johkoh T, Müller NL, Nakamura H. Multidetector spiral high-resolution computed tomography of the lungs: distribution of findings on coronal image reconstructions. J Thorac Imaging. 2002 Oct;17(4):291-305. | CrossRef | PubMed | Johkoh T, Honda O, Yamamoto S, Tomiyama N, Koyama M, Kozuka T, et al. Evaluation of image quality and spatial resolution of low-dose high-pitch multidetector-row helical high-resolution CT in 11 autopsy lungs and a wire phantom. Radiat Med. 2001 Nov-Dec;19(6):279-84. | PubMed |
Johkoh T, Honda O, Yamamoto S, Tomiyama N, Koyama M, Kozuka T, et al. Evaluation of image quality and spatial resolution of low-dose high-pitch multidetector-row helical high-resolution CT in 11 autopsy lungs and a wire phantom. Radiat Med. 2001 Nov-Dec;19(6):279-84. | PubMed | Giménez Palleiro A, Franquet T. Patrones radiológicos en la enfermedad pulmonar intersticial. Semin Fund Esp Reumatol. 1 de octubre de 2013;14(4):97-105. | CrossRef |
Giménez Palleiro A, Franquet T. Patrones radiológicos en la enfermedad pulmonar intersticial. Semin Fund Esp Reumatol. 1 de octubre de 2013;14(4):97-105. | CrossRef | Díaz AG, Miranda BC, Características clínicas y prevalencia de la enfermedad pulmonar intersticial difusa en el Hospital Nacional Ramiro Prialé Prialé – EsSalud. Huancayo 2012 [Tesis de grado]. Huancayo: Universidad del Centro del Perú; 2012. [citado 2020 Mar 31]. [Internet]. | Link |
Díaz AG, Miranda BC, Características clínicas y prevalencia de la enfermedad pulmonar intersticial difusa en el Hospital Nacional Ramiro Prialé Prialé – EsSalud. Huancayo 2012 [Tesis de grado]. Huancayo: Universidad del Centro del Perú; 2012. [citado 2020 Mar 31]. [Internet]. | Link | Dueńas C; Alejandro L; Manzano AC; Ojeda P. Enfermedad pulmonar intersticial difusa (EPID): experiencia clínica, fisiológica y radiopatológica en 60 pacientes. Acta Méd Colomb 1991. [citado 2020 Mar 31]; 16(3):110-7. [Internet]. | Link |
Dueńas C; Alejandro L; Manzano AC; Ojeda P. Enfermedad pulmonar intersticial difusa (EPID): experiencia clínica, fisiológica y radiopatológica en 60 pacientes. Acta Méd Colomb 1991. [citado 2020 Mar 31]; 16(3):110-7. [Internet]. | Link | Chahuán S JM, Fuenzalida L MJ, Cataldo V P, Lagos C M, De La Fuente M I, Pereira R G, et al. Caracterización clínica, serológica y patrón radiológico de una cohorte unicéntrica de pacientes con enfermedad pulmonar difusa. Rev Chil Enfermedades Respir. marzo de 2017;33(1):31-6. | CrossRef |
Chahuán S JM, Fuenzalida L MJ, Cataldo V P, Lagos C M, De La Fuente M I, Pereira R G, et al. Caracterización clínica, serológica y patrón radiológico de una cohorte unicéntrica de pacientes con enfermedad pulmonar difusa. Rev Chil Enfermedades Respir. marzo de 2017;33(1):31-6. | CrossRef | Díaz C, Consani S, Torres V, Alonso F, Berez A. Estudio multicéntrico descriptivo de enfermedades pulmonares intersticiales asociadas a enfermedades autoinmunes en centros de salud en Montevideo, Uruguay. Rev. urug. med. Int. 2018 oct. [citado 2020 Abr 01]; 3(3): 12-19. [Internet]. | CrossRef | Link |
Díaz C, Consani S, Torres V, Alonso F, Berez A. Estudio multicéntrico descriptivo de enfermedades pulmonares intersticiales asociadas a enfermedades autoinmunes en centros de salud en Montevideo, Uruguay. Rev. urug. med. Int. 2018 oct. [citado 2020 Abr 01]; 3(3): 12-19. [Internet]. | CrossRef | Link | Vargas GR, Canales CF, Bioque RJ. Manual de diagnóstico y terapéutica en neumología. 1era Edición 2005 Madrid. Enfermedad pulmonar difusa I. Fibrosis pulmonar idiopática pág. 363-372. [consultado 2020 Mar 31]. [Internet]. | Link |
Vargas GR, Canales CF, Bioque RJ. Manual de diagnóstico y terapéutica en neumología. 1era Edición 2005 Madrid. Enfermedad pulmonar difusa I. Fibrosis pulmonar idiopática pág. 363-372. [consultado 2020 Mar 31]. [Internet]. | Link | Poalasín Narváez LA, González Benítez SN, Bascó Fuentes EL, González Gavilánez AM, Poalasín Narváez LA, González Benítez SN, et al. Enfermedades del tejido conectivo y sus cambios morfoestructurales. Rev Cuba Reumatol. diciembre de 2018 [citado 7 de mayo de 2021];20(3). [Internet]. | CrossRef | Link |
Poalasín Narváez LA, González Benítez SN, Bascó Fuentes EL, González Gavilánez AM, Poalasín Narváez LA, González Benítez SN, et al. Enfermedades del tejido conectivo y sus cambios morfoestructurales. Rev Cuba Reumatol. diciembre de 2018 [citado 7 de mayo de 2021];20(3). [Internet]. | CrossRef | Link | Xaubetm A, Ancochea J, Blanquer R, Montero C, Morell F, Rodríguez-Becerra E, et al. Diagnóstico y tratamiento de las enfermedades pulmonares intersticiales difusas. Arch Bronconeumol 2003;39(12):580-600. [citado 2020 Abr 01]. [Internet]. | Link |
Xaubetm A, Ancochea J, Blanquer R, Montero C, Morell F, Rodríguez-Becerra E, et al. Diagnóstico y tratamiento de las enfermedades pulmonares intersticiales difusas. Arch Bronconeumol 2003;39(12):580-600. [citado 2020 Abr 01]. [Internet]. | Link | Soriano AS, Rivera JCB, Tejero DP, Osuna LS, González BP. Enfermedades intersticiales difusas del pulmón secundarias o asociadas a procesos no bien definidos.14. [citado 2020 Abr 10]. [Internet]. | Link |
Soriano AS, Rivera JCB, Tejero DP, Osuna LS, González BP. Enfermedades intersticiales difusas del pulmón secundarias o asociadas a procesos no bien definidos.14. [citado 2020 Abr 10]. [Internet]. | Link | Restrepo J, Reyes P, De Ochoa P, Patińo E. Neumoconiosis por inhalación de humo de leńa. Acta Med. Col. 1983,8:191-204. [citado 2020 Abr 10]. [Internet]. | Link |
Restrepo J, Reyes P, De Ochoa P, Patińo E. Neumoconiosis por inhalación de humo de leńa. Acta Med. Col. 1983,8:191-204. [citado 2020 Abr 10]. [Internet]. | Link | Vélez H., Barrero J., Restrepo J., Rojas W. Corporación para Investigaciones Biológicas, Medellín Colombia. "Fundamentos de Medicina- Neumología". 1989, 3a. edición: 274-275.
Vélez H., Barrero J., Restrepo J., Rojas W. Corporación para Investigaciones Biológicas, Medellín Colombia. "Fundamentos de Medicina- Neumología". 1989, 3a. edición: 274-275.  Chacón Chaves R., Alfara Rodríguez C. Neumopatía asociada a la inhalación de humo de leńa. Rev. Cost. Cien. Med. 1991:13(3,4): 7-13. [citado 2020 Abr 10]. [Internet]. | Link |
Chacón Chaves R., Alfara Rodríguez C. Neumopatía asociada a la inhalación de humo de leńa. Rev. Cost. Cien. Med. 1991:13(3,4): 7-13. [citado 2020 Abr 10]. [Internet]. | Link | Instituto Nacional de Estadística e Informática Perú. Hogares en los que cocinan con combustibles contaminantes. Abril 2019. [citado 2020 Abr 10]. [Internet]. | Link |
Instituto Nacional de Estadística e Informática Perú. Hogares en los que cocinan con combustibles contaminantes. Abril 2019. [citado 2020 Abr 10]. [Internet]. | Link | Pereira CA, Gimenez A, Kuranishi L, Storrer K. Chronic hypersensitivity pneumonitis. J Asthma Allergy. 2016 Sep 21;9:171-181. | CrossRef | PubMed |
Pereira CA, Gimenez A, Kuranishi L, Storrer K. Chronic hypersensitivity pneumonitis. J Asthma Allergy. 2016 Sep 21;9:171-181. | CrossRef | PubMed | Churg A, Bilawich A, Wright JL. Pathology of Chronic Hypersensitivity Pneumonitis What Is It? What Are the Diagnostic Criteria? Why Do We Care? Arch Pathol Lab Med. 2018 Jan;142(1):109-119. | CrossRef | PubMed |
Churg A, Bilawich A, Wright JL. Pathology of Chronic Hypersensitivity Pneumonitis What Is It? What Are the Diagnostic Criteria? Why Do We Care? Arch Pathol Lab Med. 2018 Jan;142(1):109-119. | CrossRef | PubMed | Rodas SM, Espinoza DG. Caracterización clínica y epidemiológica de los pacientes con enfermedades pulmonares intersticiales difusas que acudieron al área de neumología del Hospital Teodoro Maldonado Carbo – IESS del 2006 AL 2016. [Tesis de titulación]. Guayaquil: Universidad de especialidades Espíritu Santo, Facultad de Ciencias Médicas, Escuela de medicina;2018. [citado 2020 Mar 31]. [Internet]. | Link |
Rodas SM, Espinoza DG. Caracterización clínica y epidemiológica de los pacientes con enfermedades pulmonares intersticiales difusas que acudieron al área de neumología del Hospital Teodoro Maldonado Carbo – IESS del 2006 AL 2016. [Tesis de titulación]. Guayaquil: Universidad de especialidades Espíritu Santo, Facultad de Ciencias Médicas, Escuela de medicina;2018. [citado 2020 Mar 31]. [Internet]. | Link | Behr J, Kreuter M, Hoeper MM, Wirtz H, Klotsche J, Koschel D, et al. Management of patients with idiopathic pulmonary fibrosis in clinical practice: the INSIGHTS-IPF registry. Eur Respir J. 2015 Jul;46(1):186-96. | CrossRef | PubMed |
Behr J, Kreuter M, Hoeper MM, Wirtz H, Klotsche J, Koschel D, et al. Management of patients with idiopathic pulmonary fibrosis in clinical practice: the INSIGHTS-IPF registry. Eur Respir J. 2015 Jul;46(1):186-96. | CrossRef | PubMed | Villar G A. Neumonitis por hipersensibilidad y fibrosis pulmonar: estudio etiológico y del perfil inflamatorio. Universitat Autónoma de Barcelona. Junio 2017. [Tesis doctoral][ citado en 2020 Mar 31]. [Internet] | Link |
Villar G A. Neumonitis por hipersensibilidad y fibrosis pulmonar: estudio etiológico y del perfil inflamatorio. Universitat Autónoma de Barcelona. Junio 2017. [Tesis doctoral][ citado en 2020 Mar 31]. [Internet] | Link | Xaubet A, Molina-Molina M, Ancochea J. Fibrosis pulmonar relacionada con el tabaco. Medicina respiratoria. 2015 [citado 2020 Mar 31]; 8 (1): 39-46. [citado 2020 Abr 21]. [Internet]. | Link |
Xaubet A, Molina-Molina M, Ancochea J. Fibrosis pulmonar relacionada con el tabaco. Medicina respiratoria. 2015 [citado 2020 Mar 31]; 8 (1): 39-46. [citado 2020 Abr 21]. [Internet]. | Link | Trinidad GD, Landin LC, Hamdan PN, et al. Interstitial lung disease associated to metrotexate. Neumol Cir Torax. 2009; 68(1):35-40. [Internet] | Link |
Trinidad GD, Landin LC, Hamdan PN, et al. Interstitial lung disease associated to metrotexate. Neumol Cir Torax. 2009; 68(1):35-40. [Internet] | Link | Raghu G, Freudenberger TD, Yang S, Curtis JR, Spada C, Hayes J, et al. High prevalence of abnormal acid gastro-oesophageal reflux in idiopathic pulmonary fibrosis. Eur Respir J. 2006 Jan;27(1):136-42. | CrossRef | PubMed |
Raghu G, Freudenberger TD, Yang S, Curtis JR, Spada C, Hayes J, et al. High prevalence of abnormal acid gastro-oesophageal reflux in idiopathic pulmonary fibrosis. Eur Respir J. 2006 Jan;27(1):136-42. | CrossRef | PubMed | Gaudiano J, Betolaza S de, Amaral M. Descripción de una población de pacientes portadores de enfermedad pulmonar intersticial asistidos en el Hospital Pasteur de Montevideo, Uruguay. Rev Urug Med Interna. 2020;5(2):9-16. | CrossRef |
Gaudiano J, Betolaza S de, Amaral M. Descripción de una población de pacientes portadores de enfermedad pulmonar intersticial asistidos en el Hospital Pasteur de Montevideo, Uruguay. Rev Urug Med Interna. 2020;5(2):9-16. | CrossRef | Buitrón UF, Rojas DA. Validez de dos escalas pronosticas de mortalidad por enfermedad pulmonar intersticial difusa en pacientes de la altura - Huancayo del 2014 al 2015. [Tesis de titulación]. Huancayo: Universidad Nacional del centro, Facultad de medicina; 2015. [citado 2020 Abr 21]. [Internet]. | Link |
Buitrón UF, Rojas DA. Validez de dos escalas pronosticas de mortalidad por enfermedad pulmonar intersticial difusa en pacientes de la altura - Huancayo del 2014 al 2015. [Tesis de titulación]. Huancayo: Universidad Nacional del centro, Facultad de medicina; 2015. [citado 2020 Abr 21]. [Internet]. | Link | Raghu G, Meyer KC. Silent gastro-oesophageal reflux and microaspiration in IPF: mounting evidence for anti-reflux therapy? Eur Respir J. 2012 Feb;39(2):242-5. | CrossRef | PubMed |
Raghu G, Meyer KC. Silent gastro-oesophageal reflux and microaspiration in IPF: mounting evidence for anti-reflux therapy? Eur Respir J. 2012 Feb;39(2):242-5. | CrossRef | PubMed | Kelly BG, Lok SS, Hasleton PS, Egan JJ, Stewart JP. A rearranged form of Epstein-Barr virus DNA is associated with idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2002 Aug 15;166(4):510-3. | CrossRef | PubMed |
Kelly BG, Lok SS, Hasleton PS, Egan JJ, Stewart JP. A rearranged form of Epstein-Barr virus DNA is associated with idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2002 Aug 15;166(4):510-3. | CrossRef | PubMed | Tang YW, Johnson JE, Browning PJ, Cruz-Gervis RA, Davis A, Graham BS, et al. Herpesvirus DNA is consistently detected in lungs of patients with idiopathic pulmonary fibrosis. J Clin Microbiol. 2003 Jun;41(6):2633-40. | CrossRef | PubMed |
Tang YW, Johnson JE, Browning PJ, Cruz-Gervis RA, Davis A, Graham BS, et al. Herpesvirus DNA is consistently detected in lungs of patients with idiopathic pulmonary fibrosis. J Clin Microbiol. 2003 Jun;41(6):2633-40. | CrossRef | PubMed | Zamň A, Poletti V, Reghellin D, Montagna L, Pedron S, Piccoli P, et al. HHV-8 and EBV are not commonly found in idiopathic pulmonary fibrosis. Sarcoidosis Vasc Diffuse Lung Dis. 2005 Jun;22(2):123-8. | CrossRef |
Zamň A, Poletti V, Reghellin D, Montagna L, Pedron S, Piccoli P, et al. HHV-8 and EBV are not commonly found in idiopathic pulmonary fibrosis. Sarcoidosis Vasc Diffuse Lung Dis. 2005 Jun;22(2):123-8. | CrossRef | Arase Y, Ikeda K, Tsubota A, Saitoh S, Suzuki Y, Kobayashi M, et al. Usefulness of serum KL-6 for early diagnosis of idiopathic pulmonary fibrosis in patients with hepatitis C virus. Hepatol Res. 2003 Oct;27(2):89-94. | CrossRef | PubMed |
Arase Y, Ikeda K, Tsubota A, Saitoh S, Suzuki Y, Kobayashi M, et al. Usefulness of serum KL-6 for early diagnosis of idiopathic pulmonary fibrosis in patients with hepatitis C virus. Hepatol Res. 2003 Oct;27(2):89-94. | CrossRef | PubMed | Raghu G, Amatto VC, Behr J, Stowasser S. Comorbidities in idiopathic pulmonary fibrosis patients: a systematic literature review. Eur Respir J. 2015 Oct;46(4):1113-30. | CrossRef | PubMed |
Raghu G, Amatto VC, Behr J, Stowasser S. Comorbidities in idiopathic pulmonary fibrosis patients: a systematic literature review. Eur Respir J. 2015 Oct;46(4):1113-30. | CrossRef | PubMed | Margaritopoulos GA, Antoniou KM, Wells AU. Comorbidities in interstitial lung diseases. Eur Respir Rev. 2017 Jan 3;26(143):160027. | CrossRef | PubMed |
Margaritopoulos GA, Antoniou KM, Wells AU. Comorbidities in interstitial lung diseases. Eur Respir Rev. 2017 Jan 3;26(143):160027. | CrossRef | PubMed | Raghu G, Remy-Jardin M, Myers JL, Richeldi L, Ryerson CJ, Lederer DJ, et al. Diagnosis of Idiopathic Pulmonary Fibrosis. An Official ATS/ERS/JRS/ALAT Clinical Practice Guideline. Am J Respir Crit Care Med. 2018 Sep 1;198(5):e44-e68. | CrossRef | PubMed |
Raghu G, Remy-Jardin M, Myers JL, Richeldi L, Ryerson CJ, Lederer DJ, et al. Diagnosis of Idiopathic Pulmonary Fibrosis. An Official ATS/ERS/JRS/ALAT Clinical Practice Guideline. Am J Respir Crit Care Med. 2018 Sep 1;198(5):e44-e68. | CrossRef | PubMed | Devaraj A. Imaging: how to recognise idiopathic pulmonary fibrosis. Eur Respir Rev. 2014 Jun;23(132):215-9. | CrossRef | PubMed |
Devaraj A. Imaging: how to recognise idiopathic pulmonary fibrosis. Eur Respir Rev. 2014 Jun;23(132):215-9. | CrossRef | PubMed |Systematization of initiatives in sexual and reproductive health about good practices criteria in response to the COVID-19 pandemic in primary health care in Chile
Clinical, psychological, social, and family characterization of suicidal behavior in Chilean adolescents: a multiple correspondence analysis









