Key Words: COVID-19, SARS-CoV-2, Kawasaki disease, Child, COVID-19 related pediatric multisystem inflammatory disease
|
Ideas clave
|
Introducción
La pandemia por COVID-19 viene afectando a una gran cantidad de personas en todo el mundo [1]. En niños suele tener presentaciones leves. Sin embargo, se han reportado casos graves de niños con COVID-19 con características clínicas similares a la enfermedad de Kawasaki, una vasculitis infantil poco frecuente que puede causar aneurismas en las arterias coronarias [2],[3].
El síndrome inflamatorio multisistémico en niños es descrito como un cuadro que aparece entre cuatro a seis semanas posterior a la infección por SARS-CoV-2, caracterizado por fiebre, manifestaciones gastrointestinales como diarrea, vómito o dolor abdominal, criterios de shock y/o enfermedad de Kawasaki. Incluso se han reportado alteraciones coronarias, hipercoagulabilidad y parámetros de laboratorio en rango inflamatorio severo, asociado o no a shock [4],[5]. Al igual que la enfermedad de Kawasaki, no existen hallazgos patognomónicos o pruebas de diagnóstico para síndrome inflamatorio multisistémico en niños.
Los primeros informes sugieren que el presente síndrome se asocia a una afectación cardiovascular más frecuente [6], por lo que su manejo requiere un enfoque multidisciplinario para evitar complicaciones potencialmente fatales. En Perú, a pesar de ser uno de los países con mayor incidencia de COVID-19 por habitante, los reportes del presente síndrome inflamatorio multisistémico en niños son escasos [7]. Es por ello que el objetivo del presente estudio es describir las características clínicas, de laboratorio y evolución de diez casos de pacientes pediátricos admitidos por emergencia de un hospital nacional peruano.
Casos clínicos
El presente estudio se realizó en el Servicio de Emergencia Pediátrica del Hospital Nacional Edgardo Rebagliati Martins de Lima, Perú, entre el 12 de junio y el 23 de agosto de 2020. Para este trabajo se cumplió la directiva del comité de ética del Instituto de Evaluación de Tecnologías en Salud e Investigación y se obtuvo el consentimiento informado escrito del familiar directo (padre o madre).
Se incluyó a 10 pacientes con COVID-19 confirmados por laboratorio, diagnosticados mediante la reacción en cadena de la polimerasa con transcriptasa inversa cuantitativa (RT-PCR) y/o serología positiva para infección por SARS-CoV-2; que además cumplían con los criterios para diagnóstico de síndrome inflamatorio multisistémico en niños según los Centros para el Control y Prevención de Enfermedades de Estados Unidos [4] (Tabla 1).
Tabla 1. Criterios de diagnóstico de síndrome inflamatorio multisistémico según CDC[4].
La descripción detallada de las características demográficas y clínicas se encuentra resumidas en la Tabla 2; mientras que las de laboratorio y exámenes auxiliares en la Tabla 3. La saturación de oxígeno fue la reportada al ingreso o en la primera evolución. Ningún paciente falleció y todos los pacientes tuvieron como destino su domicilio al alta. En todos los casos la vía de administración de los medicamentos fue endovenosa a excepción del ácido acetilsalicílico, hidroxicloroquina, digoxina e ivermectina, que fue oral.
Caso 1
Escolar varón de 12 años, sin comorbilidades, con antecedente de padres con COVID-19 positivos. Presentó sintomatología caracterizada por fiebre, náuseas, dolor abdominal y constipación. Recibió atención médica particular indicándose manejo con fármacos sintomáticos, corticoides y antibiótico. Al segundo día de enfermedad, acudió a hospital local donde permaneció febril, con incremento de dolor abdominal y diarreas. El resultado de prueba serológica para SARS-CoV-2 fue inmunoglobulina M negativa e inmunoglobulina G positiva.
La tomografía de abdomen evidenció la dilatación de asas colónicas con niveles hidroaéreos, líquido libre en cavidad y adenopatías inguinales. En tórax se observó opacidad en vidrio deslustrado en la base del pulmón izquierdo. Se mantuvo en observación con tratamiento antibiótico: meropenem (120 miligramos por kilogramo por día) y vancomicina (60 miligramos por kilogramo por día), persistiendo la sintomatología. Al quinto día de ingreso, el paciente presentó disnea al reposo, mayor distensión abdominal, presencia de residuo bilioso y signos clínicos de obstrucción intestinal.
Se le realizó laparotomía exploratoria, hallándose líquido libre inflamatorio, fibrina interasas y aumento de tamaño de ganglios mesentéricos. En el postoperatorio inmediato, paciente cursó con evolución tórpida, siendo referido a nuestro hospital. Ingresó en mal estado general, con estrés respiratorio con uso de máscara de reservorio y signos de shock.
En la analítica, registró marcadores de inflamación elevados y presentó radiografía de tórax patológica. Requirió de manejo de vía aérea avanzada ingresando a ventilación mecánica convencional. Se le realizó ecocardiograma que evidencia dilatación del ventrículo izquierdo y fracción de eyección dentro de límites normales, paciente con uso de inotrópicos. El diámetro de las arterias coronarias fue normal.
El paciente cumplía con los criterios de síndrome inflamatorio multisistémico en niños. Recibió tratamiento con una dosis de inmunoglobulina humana (2 gramos por kilogramo), metilprednisolona (2 gramos por kilogramo por día), meropenem (120 miligramos por kilogramo por día), vancomicina (60 miligramos por kilogramo por día) y adrenalina (0,4 microgramos por kilogramo por minuto). El paciente evolucionó favorablemente y fue dado de alta a los 11 días de hospitalización. No existe registro de atención en consultorio externo después del alta, así como tampoco ecocardiograma ni tomografía torácica de control.
Caso 2
Escolar de siete años, previamente sana, contacto de persona con COVID-19. Ingresó a emergencia con cuatro días de enfermedad caracterizada por hiporexia, fiebre, odinofagia, vómitos, diarreas y estrés respiratorio. Al ingreso, las funciones vitales registradas fueron: presión arterial no detectable, frecuencia cardíaca 150 latidos por minuto, temperatura 36 grados Celsius, saturación de oxigeno 80% (fracción inspirada de oxígeno: 21%). Al examen físico se presentó: pálida, con frialdad distal, tendencia a la hipoactividad, estrés respiratorio y presencia de lesiones eritematosas en dedos de manos e inyección conjuntival no exudativa.
En la analítica, resaltó la leucocitosis marcada, plaquetopenia y elevación de marcadores inflamatorios. El resultado de prueba serológica para SARS-CoV-2 fue inmunoglobulina M negativa e inmunoglobulina G positiva. La paciente cursó con shock cardiogénico, con presencia de disfunción ventricular moderada y dilatación leve de arterias coronarias, requiriendo manejo con múltiples fármacos vasoactivos, epinefrina (0,4 microgramos por kilogramo por minuto), norepinefrina (0,6 microgramos por kilogramo por minuto), dopamina (8 microgramos por kilogramo por minuto), dobutamina (10 microgramos por kilogramo por minuto), vasopresina (0,003 unidades internacionales por kilogramo por hora) y levosimendán (0,1 microgramos por kilogramo por minuto). No se le realizó tomografía durante la hospitalización.
Paciente cumplió con los criterios de síndrome inflamatorio multisistémico en niños. Requirió manejo de vía aérea avanzada ingresando a ventilación mecánica convencional. Recibió dos dosis de inmunoglobulina humana (2 gramos por kilogramos), ácido acetilsalicílico (50 miligramos por kilogramo por día) dexametasona (0,15 miligramos por kilogramo por día) antibióticos (meropenem 120 miligramos por kilogramo por día) y vancomicina (60 miligramos por kilogramo por día), enoxaparina (1 miligramo por kilogramo por día) y digoxina (5 microgramos por kilogramo por día).
Paciente tuvo hospitalización prolongada con complicación de necrosis en dedos de mano derecha y ambos pies en relación a insuficiencia arterial periférica distal. No existe registro de atención en consultorio externo después del alta, así como tampoco ecocardiograma ni tomografía torácica de control.
Caso 3
Paciente mujer de siete años, sin enfermedades previas, contacto de persona con COVID-19, dos días antes del ingreso a emergencia presentó fiebre (38,5 a 39 grados Celsius) asociado a dolor abdominal intermitente. Al día siguiente, se agregó odinofagia, congestión nasal y lesiones en palmas acudiendo a emergencia. En los exámenes de laboratorio resaltó la elevación de la proteína C reactiva y serología positiva para SARS-CoV-2. La radiografía de tórax fue normal. La paciente cumplió con los criterios de síndrome inflamatorio multisistémico en niños.
El tratamiento requerido incluyó una dosis de inmunoglobulina humana (2 gramos por kilogramo), ácido acetilsalicílico (50 miligramos por kilogramo luego 3 miligramos por kilogramo por día) y ceftriaxona (100 miligramos por kilogramo por día). No se realizó ecocardiograma ni tomografía durante la hospitalización. La paciente tuvo una evolución clínica favorable y al sexto día de hospitalización se dio el alta médica. No existe registro de atención en consultorio externo después del alta, así como tampoco ecocardiograma ni tomografía torácica de control.
Caso 4
Paciente varón de 11 años de edad, sin comorbilidades, con antecedente de contacto intradomiciliario. Presentó cinco días de enfermedad, caracterizada por fiebre alta asociada a odinofagia, dolor abdominal persistente y con incremento diario, así como la presencia de erupción cutánea no pruriginosa e inyección conjuntival. Ante la sospecha clínica de síndrome inflamatorio multisistémico en niños se realizaron exámenes, resaltando un hemograma con plaquetopenia, proteína C reactiva en 17,3 miligramos por decilitro así como ferritina en 872 nanogramos por mililitro, además de prueba serológica positiva para COVID-19.
Ante la confirmación del diagnóstico se inició tratamiento con una dosis inmunoglobulina humana (2 gramos por kilogramo), metilprednisolona (2 miligramos por kilogramo por día) y antibióticos de amplio espectro: meropenem (120 miligramos por kilogramo por día) y vancomicina (60 miligramos por kilogramo por día); luego se desescaló a ceftriaxona (100 miligramos por kilogramo por día). Se realizó un ecocardiograma el primer día de hospitalización, siendo este normal. La evolución clínica y laboratorial de la paciente fue favorable, por lo que fue dado de alta al séptimo día de hospitalización. No se le tomó tomografía durante la hospitalización. No existe registro de atención en consultorio externo después del alta, así como tampoco ecocardiograma ni tomografía torácica de control.
Caso 5
Paciente mujer de siete años, sin comorbilidades, no refirió contacto con persona COVID-19. Inició enfermedad con clínica de fiebre, cefalea y dolor abdominal de tres días de evolución, consultando por primera vez en emergencia de nuestro hospital. Su diagnóstico ecográfico fue de adenitis mesentérica, siendo dada de alta con analgésicos. Al día siguiente, por persistir sintomatología y al agregarse diarreas líquidas reingresó al servicio de emergencia. En los exámenes de laboratorio se encontró la elevación de proteína C reactiva, dímero D y ferritina; la serología para SARS-CoV-2 fue positiva. En la radiografía de tórax se observaron infiltrados parenquimales bilaterales a predominio derecho. No se realizó ecocardiograma ni tomografía durante la hospitalización.
La paciente cumplió con los criterios de síndrome inflamatorio multisistémico en niños. Se decidió iniciar tratamiento con una dosis de inmunoglobulina humana (2 gramos por kilogramo) y ácido acetilsalicílico (5 miligramos por kilogramo por día). Al segundo día cursó con deterioro respiratorio por lo que ingresó a la unidad de cuidados intensivos. Recibió soporte oxigenatorio, adicionalmente tratamiento con ceftriaxona (100 miligramos por kilogramo por día), metronidazol a (30 miligramos por kilogramo por día), hidroxicloroquina (7,4 miligramos por kilogramo por día), ivermectina (0,3 miligramos por kilogramo) y dexametasona (1 miligramo por kilogramo por día). La paciente tuvo una evolución clínica favorable, con destete progresivo de oxígeno. Completó el tratamiento médico y a los 10 días de hospitalización fue dada de alta. No existe registro de atención en consultorio externo después del alta, así como tampoco ecocardiograma ni tomografía torácica de control.
Caso 6
Paciente varón de ocho años, previamente sano, con antecedente de padre COVID-19 positivo. Inició enfermedad con fiebre alta (temperatura de 40 grados Celsius) asociada a dolor abdominal que persiste durante tres días. Tuvo manejo domiciliario con sintomáticos. Fue internado en hospital local con diagnóstico de abdomen agudo quirúrgico y referido dos días después a nuestro hospital. A la evaluación de emergencia, paciente en mal estado general, con distrés respiratorio, signos de hipoperfusión, trastorno de conciencia, inyección conjuntival, edemas en ambas manos y abdomen doloroso, poco depresible. En la analítica resaltó la linfopenia y elevación de marcadores inflamatorios y de disfunción miocárdica. El resultado de prueba serológica para SARS-CoV-2 fue inmunoglobulina M negativa e inmunoglobilina G positiva.
La tomografía de tórax y abdomen evidencia patrón en vidrio deslustrado asociado a consolidación parenquimal basal bilateral con derrame pleural laminar bilateral. Además, evidencia pérdida de las haustraciones y pared edematosa de colon ascendente y en menor medida de colon transverso y descendente asociado a líquido libre en cavidad pélvica y alteración inflamatoria de la grasa mesentérica.
El paciente cumplió con los criterios de síndrome inflamatorio multisistémico en niños. Requirió manejo de vía aérea avanzada ingresando a ventilación mecánica convencional. Se realizó ecovisión con mala contractilidad del ventrículo izquierdo, fracción de eyección disminuida y coronarias sin aneurismas. Requirió tratamiento con una dosis de inmunoglobulina humana (2 gramos por kilogramo), cobertura antibiótica con ceftriaxona (100 miligramos por kilogramo por día). Posteriormente se rotó a vancomicina (60 miligramos por kilogramo por día) más meropenem (120 miligramos por kilogramo por día), metilprednisolona (2 miligramos por kilogramo por día), y ácido acetilsalicílico (3 miligramos por kilogramo por día). Con evolución clínica favorable, fue extubado con posterior descenso de requerimiento de oxígeno. Completó tratamiento médico y a los 10 días fue dado de alta a su domicilio. No existe registro de atención en consultorio externo después del alta, así como tampoco ecocardiograma ni tomografía torácica de control.
Caso 7
Paciente varón de seis años, sin comorbilidades, con antecedente de madre con COVID-19 positivo. Ingresó a emergencia de nuestro hospital por presentar sintomatología de tres días de evolución que inició con fiebre y odinofagia. Un día antes, se agregó dolor abdominal difuso progresivamente intenso y diarrea. Durante la hospitalización se le solicitó ecografía abdominal, la que reveló presencia de adenomegalias mesentéricas y engrosamiento de íleon. También se le efectuó tomografía, en abdomen se evidencia engrosamiento de paredes de asas en los cuatro cuadrantes, sin colecciones, líquido libre en pelvis, en tórax derrame pleural basal bilateral escaso con atelectasias bibasales. Fue evaluado por cirugía, que descartó patología abdominal quirúrgica.
Se completaron estudios con analítica que resaltó leucocitosis sin linfocitosis y elevación de marcadores inflamatorios y cardíacos. La prueba serológica para SARS-CoV-2 fue reactiva. El paciente cumplió con los criterios de síndrome inflamatorio multisistémico en niños. Se inició tratamiento con una dosis de inmunoglobulina humana (2 gramos por kilogramo). Además, evolucionó con signos de hipoperfusión con requerimiento de adrenalina (0,05 microgramos por kilogramo por minuto). Se le practicó ecocardiograma con función cardiaca y diámetro de arterias conservadas. El paciente tuvo una evolución clínica favorable, con destete progresivo de oxígeno. Completó el tratamiento antibiótico con ceftriaxona (100 miligramos por kilogramo por día) más metronidazol (30 miligramos por kilogramo por día), y a los nueve días de hospitalización fue dado de alta. No existe registro de atención en consultorio externo después del alta, así como tampoco ecocardiograma ni tomografía torácica de control.
Caso 8
Paciente varón de tres años, con diagnóstico de enfermedad renal crónica estadio 5 en diálisis peritoneal, antecedente de síndrome urémico hemolítico con falla renal en 2017. Contacto con madre COVID-19 positiva. Estuvo hospitalizado del 7 al 12 de mayo del año 2020 por COVID 19, con prueba serológica para SARS-CoV-2 del 7 de mayo de 2020 con inmunoglobulinas M y G positivas, tuvo neumonía por COVID-19 requiriendo oxígeno suplementario por 48 horas.
Ingresó a emergencia con tiempo de enfermedad de cuatro días que inició con hipoactividad e hiporexia, dos días antes cursó febril, asociado a crisis convulsiva tónica de duración de tres minutos, manejado en clínica particular y posteriormente enviado a domicilio. Además, en el último día se asoció a deposiciones líquidas en regular cantidad sin moco y sin sangre tres veces por día. A la evaluación de emergencia, el paciente se presentó febril, con eritema y fisura en labios, inyección conjuntival y edema bipalpebral leve. No se tomó ecocardiograma ni tomografía durante la hospitalización.
En la analítica, destacó linfopenia, hipoalbuminemia, creatinina elevada en relación a problema renal crónico, elevación de marcadores inflamatorios y de disfunción miocárdica. El resultado de prueba serológica para SARS-CoV-2 fue inmunoglobulina M negativa e inmunoglobulina G positiva. El ecocardiograma reveló la dilatación aneurismática del tronco coronario izquierdo y derecho. El paciente cumplió con los criterios de síndrome inflamatorio multisistémico. Se inició tratamiento con inmunoglobulina humana una dosis de (2 gramos por kilogramo), ácido acetilsalicílico (30 miligramos por kilogramo por día), infusión de albúmina (0,5 gramos por kilogramo), furosemida (2 miligramos por kilogramo por día) y antibióticos (ceftriaxona a 100 miligramos por kilogramo por día y vancomicina a 60 miligramos por kilogramo por día). Paciente evolucionó con clínica favorable, con caída de la curva febril. Completó el tratamiento médico y a los seis días de hospitalización fue dado de alta. No existe registro de atención en consultorio externo después del alta, así como tampoco ecocardiograma ni tomografía torácica de control.
Caso 9
Paciente varón de 2 años, previamente sano, con antecedente de madre código blanco y COVID-19 positivo. Inició cuadro de fiebre (38 grados Celsius) asociado a malestar general, acudió a hospital, donde por antecedente epidemiológico se le realizó prueba serológica para SARS-CoV-2dando positivo. Se le indicó tratamiento ambulatorio y cumplir aislamiento en domicilio siendo monitoreado vía telefónica. Persistió durante cinco días febriles, asociándose además a erupción cutánea generalizada, inyección conjuntival y labios rojos, motivo por el que acudió al servicio de emergencia de nuestro hospital, donde se evidenció la clínica descrita con sospecha de síndrome inflamatorio multisistémico.
Dentro de los exámenes auxiliares practicados se encuentra la elevación de proteína C reactiva, dímero D, creatina quinasa banda miocárdica, ferritina, fibrinógeno y serología positiva para SARS-CoV-2. No se realizó ecocardiograma ni tomografía durante hospitalización. Recibió tratamiento con una dosis de inmunoglobulina humana (2 gramos por kilogramo), ácido acetilsalicílico (30 miligramos por kilogramo por día) y metilprednisolona (2 miligramos por kilogramo por día). No recibió antibiótico. El paciente tuvo evolución clínica favorable, con evidencia de caída de curva febril, por lo que fue dado de alta. El paciente tuvo atención en consultorio externo de cardiología pediátrica, el ecocardiograma de control fue normal. No se le indicó tomografía de control.
Caso 10
Paciente varón de 4 años, previamente sano, sin antecedente de contacto COVID-19. Ingresó a nuestro servicio de emergencia referido de hospital de provincia por sospecha de síndrome inflamatorio multisistémico en niños, con tiempo de enfermedad de 10 días caracterizado inicialmente por fiebre y dolor faríngeo y en los dos últimos días se agregó dolor abdominal, edema en manos, inyección conjuntival, erupción cutánea en extremidades y analítica con linfopenia, plaquetopenia y proteína C reactiva elevada. Tuvo prueba serológica tomada en hospital local (cinco días antes de ingresar) reactiva positivamente a inmunoglobulinas M y G para SARS-CoV-2.
Ingresó en mal estado general, edematoso, pálido, con llenado capilar prolongado, frialdad distal, ruidos cardiacos taquicárdicos, leve taquipnea, abdomen con leve distensión, muy doloroso de manera difusa a la palpación superficial. Requirió de resucitación con fluidos, soporte inotrópico con adrenalina (0,047 microgramos por kilogramo por minuto), una dosis de inmunoglobulina humana (2 gramos por kilogramo), albúmina (0,5 gramos por kilogramo), metilprednisolona (2 miligramos por kilogramos por día) y ceftriaxona (100 miligramos por kilogramos por día). No se realizó ecocardiograma ni tomografía durante hospitalización. Paciente tuvo evolución clínica favorable y fue dado de alta. No existe registro de atención en consultorio externo después del alta, así como tampoco ecocardiograma ni tomografía torácica de control.
Discusión
Inicialmente, cuando la pandemia por la infección por el SARS-CoV-2 fue anunciada, los pediatras en todo el mundo mostraban una moderada tranquilidad ante el hecho de que los niños en su gran mayoría cursaban asintomáticos o con enfermedad leve. Sin embargo, es a partir de abril de 2020 que, ante el reporte de casos severos de niños y adolescentes que presentaban signos que ahora conocemos como parte del síndrome inflamatorio multisistémico en niños, se empieza a tener mayor preocupación en la población pediátrica, derivando así muchas de las estrategias y esfuerzos de los organismos de salud hacia su identificación temprana y manejo [2].
Aún hoy, después de casi medio año en que la investigación y los constantes reportes no han cesado, no se puede tener una completa seguridad acerca de la presentación clínica del síndrome inflamatorio multisistémico en niños, siendo esta muy variable todavía y hasta impredecible en muchos casos [2],[6],[8],[9],[10],[11],[12]. Es por esto que surge la necesidad de caracterizar la presentación de dicho síndrome en nuestra población.
En investigaciones internacionales el máximo de casos de esta enfermedad se ha presentado de dos a cuatro semanas después de su incidencia más alta de casos por COVID-19, dentro de lo que sería una etapa postinfecciosa [12].
En cuanto a la edad de presentación, nuestra serie de casos incluyó pacientes entre los 2 y 12 años, donde nueve de los 10 casos tenían más de cinco años, resultados similares se han observado en estudios internacionales como una de las principales características diferenciales con la enfermedad de Kawasaki clásica [10],[11],[12]. Sin embargo, en una serie de casos reportados en Estados Unidos en menores de 21 años, el grupo de edad que predominó fue de 1 a 4 años [6].
Respecto a las comorbilidades de los pacientes incluidos como probables factores de riesgo, la mayoría de los pacientes (nueve de 10) eran previamente sanos, en contraposición, a la cohorte de 35 pacientes pediátricos, reportada por Belhadjer y colaboradores, donde las principales comorbilidades descritas fueron asma y obesidad [4].
El estudio de Pouletty [9] y colaboradores, identifica 16 pacientes con síndrome inflamatorio multisistémico en niños, de ellos cinco habían documentado contacto reciente con un individuo positivo para infección por SARS-CoV-2 [3]. En comparación con nuestro reporte, nueve de 10 pacientes tenían identificación de contacto con COVID-19, principalmente de los cuidadores (contagio intradomiciliario).
En la literatura disponible se señala que aproximadamente de 50 a 60% de los pacientes tienen una serología positiva con una reacción en cadena de la polimerasa con transcriptasa inversa negativo, y aproximadamente de 25 a 30%, son positivos en ambas pruebas diagnósticas. Una minoría de pacientes (de 10 a 15%) tiene resultados negativos en ambas pruebas. En estos casos, el diagnóstico de síndrome inflamatorio multisistémico en niños requiere valerse de los datos epidemiológicos [6],[11],[12],[13]. En la presente serie de casos, se puede apreciar que el 100% de los pacientes tuvieron pruebas positivas en la serología para SARS-CoV-2, obteniendo un resultado inmunoglobulina G positivo, lo cual coincide con los datos aportados en otras series de casos, en los que se observa la presentación del síndrome en una etapa tardía de la infección [11],[12].
Los “fenotipos” descritos en otros reportes cursan un cuadro febril desde la segunda semana de evolución de infección por COVID-19, hasta cuadros graves con compromiso hemodinámico y síntomas gastrointestinales (vómitos, dolor abdominal, diarrea), pudiendo o no tener componentes de la enfermedad de Kawasaki, hiperinflamación e hipercoagulabilidad, generalmente posterior a la infección aguda [14].
La presentación clínica más frecuentemente observada, en concordancia con otros reportes, fueron los síntomas gastrointestinales, siendo el dolor abdominal el más frecuente y, en segundo lugar, la diarrea [10],[12]. El dolor abdominal descrito en tres casos inicialmente fue motivo de sospecha de abdomen agudo quirúrgico, incluso reportamos un paciente que previamente en el hospital de origen ingresó a sala de operaciones, siendo necesario el uso de estudio de imágenes, como la ecografía o tomografía como ayuda diagnóstica, con hallazgos comunes de adenitis mesentérica, edema de pared intestinal y/o líquido libre en cavidad peritoneal.
Las alteraciones dermatológicas también son consideradas parte importante del presente síndrome, ya que su presencia (entre otros signos clínicos), nos recuerda la similitud con la enfermedad de Kawasaki [10],[12]. El 50% de nuestros pacientes presentaron grados variables de afectación mucocutánea. La afectación pulmonar estuvo presente en cuatro pacientes, en dos de ellos se describió la necesidad de soporte ventilatorio invasivo y los otros dos se manejó con soporte de oxígeno no invasivo, con posterior destete del mismo. No se tuvo presentación clínica de afectación neurológica o renal en los pacientes incluidos.
Asimismo, observamos que nuestros hallazgos laboratoriales coinciden con un síndrome de hiperinflamación, con elevación de los parámetros descritos en los criterios diagnósticos, en similitud a otros reportes, que tienen como objetivo evaluar el funcionamiento e impacto de la enfermedad en los diferentes parénquimas y determinar el tratamiento a ofrecer [2],[6],[8],[9],[10],[11],[12]. En el hemograma, la linfopenia (7/10) y la trombocitopenia (4/10) fue un hallazgo común. La proteína C reactiva muy elevada fue el marcador inflamatorio más frecuente. Se encontró que más de la mitad de los pacientes tenían la ferritina elevada. Con respecto a los marcadores de coagulopatía, la elevación del dímero D estuvo presente en el 100% de casos. En estudios realizados en adultos la elevación del dímero D, figura como criterio de gravedad de COVID-19 [15].
De los marcadores cardiacos, la creatina quinasa banda miocárdica estuvo elevada en el 80% de casos. Se tuvo dificultad para la disponibilidad de dosaje de pro-péptido natriurético cerebral, sin embargo, se pudo obtener en cinco pacientes, en los que estuvo marcadamente incrementado. Además, en tres de estos pacientes se encontraron hallazgos patológicos en ecocardiograma por síndrome inflamatorio multisistémico en niños.
El ecocardiograma es un dato importante a tener en cuenta en la evaluación inicial de todo paciente con sospecha de síndrome inflamatorio multisistémico en niños, encontrándose hallazgos como los descritos en varios estudios [10],[12],[16]. En nuestros pacientes reportados, dos de ellos evolucionaron a shock cardiogénico, con evidencia de alteraciones por ecocardiograma: disfunción ventricular izquierda (tres pacientes), y en sólo dos pacientes se reportó la dilatación de arterias coronarias. En tres pacientes que no desarrollaron alteraciones laboratoriales de función cardiaca ni signos de choque, y con evolución clínica favorable, se pospuso la realización del ecocardiograma posterior al alta de forma ambulatoria.
Respecto al tratamiento, va a depender en parte de la presentación clínica, si se trata de choque distributivo versus disfunción cardíaca versus características similares a enfermedad de Kawasaki. Estas presentaciones pueden superponerse y puede ser apropiado proporcionar intervenciones de más de una categoría [14]. Además, algunas intervenciones como los antibióticos empíricos, la inmunoglobulina intravenosa (IVIG) y la terapia antitrombótica profiláctica son apropiadas para la mayoría de los pacientes con manifestaciones de moderadas a graves, independientemente del tipo de presentación predominante [14]. En el presente reporte de caso, diez pacientes recibieron inmunoglobulina intravenosa y siete también recibieron corticosteroides. Solo un paciente recibió anticoagulación profiláctica.
Nuestro reporte mantiene la misma tendencia observada en reportes de otros países [8],[16], con un tiempo de recuperación de 10 a 15 días, con alta directamente al domicilio. Esto nos brinda la noción de que estamos ante una patología de buena respuesta al tratamiento en la gran mayoría de casos, cuando se brinda el soporte vital necesario precozmente de acuerdo con las complicaciones que se presenten. Sólo un paciente de los incluidos tuvo un tiempo de hospitalización prolongado que llegaba a superar los 30 días, debido a la complicación derivada del uso de altas dosis de inotrópicos para salvaguardar la alteración miocárdica que fue de difícil manejo.
Conclusión
Las características de los pacientes de nuestra serie de casos, guarda mucha similitud a los reportes previos internacionales sobre síndrome inflamatorio multisistémico en niños.
Este síndrome es una entidad nueva en el contexto actual de pandemia por COVID-19, que requiere de un diagnóstico oportuno para evitar complicaciones durante su evolución.
Notas
Roles de contribución
CL: conceptualización, metodología, investigación, recursos, redacción (revisión y edición), supervisión y administración del proyecto. GR, MS, AS: conceptualización, análisis formal, investigación, gestión de datos y redacción (preparación del borrador original). LEC: metodología, investigación, redacción (revisión y edición), supervisión y administración del proyecto. DMQ: conceptualización, metodología, análisis formal, investigación, gestión de datos y redacción (revisión y edición).
Conflictos de intereses
Los autores completaron la declaración de conflictos de interés de ICMJE y declararon que no recibieron fondos por la realización de este artículo; no tienen relaciones financieras con organizaciones que puedan tener interés en el artículo publicado en los últimos tres años y no tienen otras relaciones o actividades que puedan influenciar en la publicación del artículo. Los formularios se pueden solicitar contactando al autor responsable o al Comité Editorial de la Revista.
Financiamiento
Los autores declaran que no hubo financiamiento y que el estudio fue autofinanciado.
Consideraciones éticas
Se cumplió la directiva del comité de ética del Instituto de Evaluación de Tecnologías en Salud e Investigación (IETSI), el cual aprobó la publicación del presente reporte de casos mediante certificado sin número, con fecha del 19 de septiembre de 2020. Así también, se obtuvo el consentimiento informado escrito del familiar directo (padre o madre) para los 10 casos.
Agradecimientos
A Lucía Aguirre Estela, por su apoyo en la corrección de estilo y la revisión del inglés.

 Tabla 1. Criterios de diagnóstico de síndrome inflamatorio multisistémico según CDC[4].
Tabla 1. Criterios de diagnóstico de síndrome inflamatorio multisistémico según CDC[4].

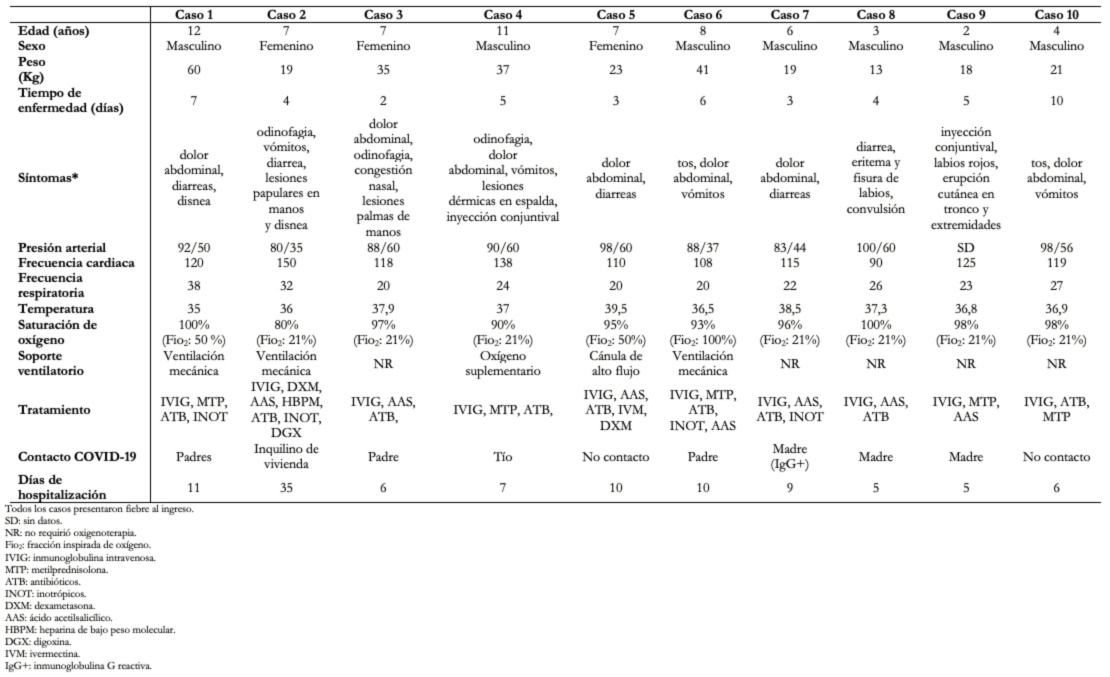 Tabla 2. Características demográficas y clínicas de los pacientes con síndrome inflamatorio multisistémico ingresados al servicio de emergencia.
Tabla 2. Características demográficas y clínicas de los pacientes con síndrome inflamatorio multisistémico ingresados al servicio de emergencia.

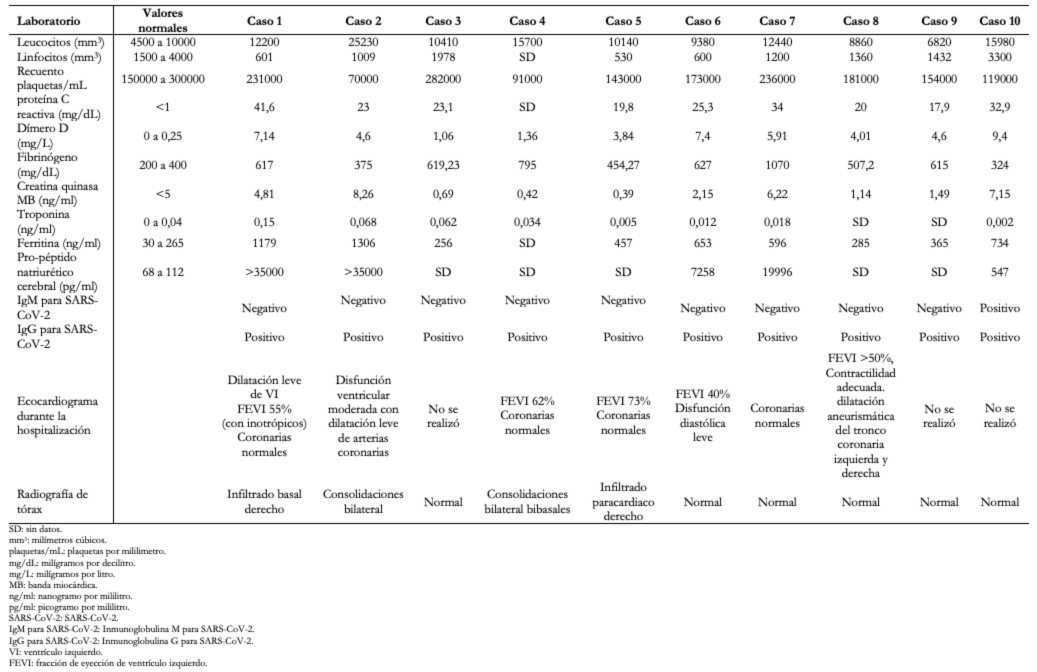 Tabla 3. Análisis de laboratorio y de imagen de los pacientes con síndrome inflamatorio multisistémico ingresados al servicio de emergencia.
Tabla 3. Análisis de laboratorio y de imagen de los pacientes con síndrome inflamatorio multisistémico ingresados al servicio de emergencia.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

Pediatric inflammatory multisystem syndrome temporally associated with COVID-19 is a potentially severe and rare condition that still needs a better understanding to guide its management. Reports worldwide, and especially in Latin America, are still scarce. This report presents ten cases of pediatric inflammatory multisystem syndrome temporally associated with COVID-19 in children between 2 and 12 years old treated in a Peruvian hospital, diagnosed using the Centers for Disease Control and Prevention criteria. Severe Acute Respiratory Syndrome Coronavirus 2 was detected through serological tests (immunoglobulin M or G). Most had gastrointestinal symptoms. Therapeutics consisted mainly of intravenous immunoglobulin, corticosteroids, ivermectin, hydroxychloroquine, digoxin, and antibiotic therapy. Three patients underwent mechanical ventilation; no mortality occurred in this case series. In conclusion, the manifestations presented here are similar to those reported in the literature. A timely diagnosis is necessary for proper management.
 Authors:
Consuelo Luna-Muńoz[1,2], Giuliana Reyes-Florian[1], Martin Seminario-Aliaga[1], Angie Stapleton-Herbozo[1], Lucy E. Correa-López[2], Dante M. Quińones-Laveriano[2]
Authors:
Consuelo Luna-Muńoz[1,2], Giuliana Reyes-Florian[1], Martin Seminario-Aliaga[1], Angie Stapleton-Herbozo[1], Lucy E. Correa-López[2], Dante M. Quińones-Laveriano[2]
Affiliation:
[1] Servicio de Emergencia Pediátrica, Hospital Nacional Edgardo Rebagliati Martins, Lima, Perú
[2] Instituto de Investigación en Ciencias Biomédicas, Universidad Ricardo Palma, Lima, Perú
E-mail: lunaconsuelo21@gmail.com
Author address:
[1] Av. Edgardo Rebagliati #490
Jesús María 15072
Lima, Perú

Citation: Luna-Muńoz C, Reyes-Florian G, Seminario-Aliaga M, Stapleton-Herbozo A, Correa-López LE, Quińones-Laveriano DM. Pediatric inflammatory multisystem syndrome associated with COVID-19: A report of 10 cases in a Peruvian hospital. Medwave 2021;21(02):e8142 doi: 10.5867/medwave.2021.02.8142
Publication date: 30/3/2021
Origin: Not commissioned.
Type of review: Externally peer-reviewed by three reviewers, double-blind.

Comments (0)
We are pleased to have your comment on one of our articles. Your comment will be published as soon as it is posted. However, Medwave reserves the right to remove it later if the editors consider your comment to be: offensive in some sense, irrelevant, trivial, contains grammatical mistakes, contains political harangues, appears to be advertising, contains data from a particular person or suggests the need for changes in practice in terms of diagnostic, preventive or therapeutic interventions, if that evidence has not previously been published in a peer-reviewed journal.
No comments on this article.
To comment please log in
 Medwave provides HTML and PDF download counts as well as other harvested interaction metrics.
Medwave provides HTML and PDF download counts as well as other harvested interaction metrics. There may be a 48-hour delay for most recent metrics to be posted.

- Miranda-Novales MG, Vargas-Almanza I, Aragón-Nogales R. COVID-19 por SARS-CoV-2: la nueva emergencia de salud. Rev Mex Pediatr. 2020;86(6):213-8. | CrossRef |
- Riphagen S, Gomez X, Gonzalez-Martinez C, Wilkinson N, Theocharis P. Hyperinflammatory shock in children during COVID-19 pandemic. Lancet. 2020 May 23;395(10237):1607-1608. | CrossRef | PubMed |
- Paediatric Critical Care Society. PICS Statement regarding novel presentation of multi-system inflammatory disease - Paediatric Critical Care Society. [citado 12 de septiembre de 2020]. [Internet] | Link |
- Centers for Disease Control and Prevention. Multisystem Inflammatory Syndrome in Children (MIS-C). Centers for Disease Control and Prevention. 2020 [citado 25 de enero de 2021]. [Internet] | Link |
- Yagnam F, Drago M, Izquierdo G, Pińera C, Leiva I, Rojas J, et al. Síndrome Inflamatorio Multisistémico Pediátrico asociado a COVID-19. Reporte preliminar de 6 casos en una Unidad de Paciente Crítico. Sociedad Chilena de Pediatría. 2020 [citado 25 de enero de 2021]. [Internet] | Link |
- Feldstein LR, Rose EB, Horwitz SM, Collins JP, Newhams MM, Son MBF, et al. Multisystem Inflammatory Syndrome in U.S. Children and Adolescents. N Engl J Med. 2020 Jul 23;383(4):334-346. | CrossRef | PubMed |
- Coll-Vela LE, Zamudio-Aquise MK, Nuńez-Paucar H, Bernal-Mancilla RR, Schult- Montoya SC, Ccorahua-De La Paz M, et al. Síndrome inflamatorio multisistémico asociado a COVID-19 en nińos: serie de casos en un hospital pediátrico de Perú [COVID-19-associated multisystem inflammatory syndrome in children: case series at a pediatric hospital in Peru]. Rev Peru Med Exp Salud Publica. 2020 Dec 2;37(3):559-565. | CrossRef | PubMed |
- Dufort EM, Koumans EH, Chow EJ, Rosenthal EM, Muse A, Rowlands J, et al. Multisystem Inflammatory Syndrome in Children in New York State. N Engl J Med. 2020 Jul 23;383(4):347-358. | CrossRef | PubMed |
- Pouletty M, Borocco C, Ouldali N, Caseris M, Basmaci R, Lachaume N, et al. Paediatric multisystem inflammatory syndrome temporally associated with SARS- CoV-2 mimicking Kawasaki disease (Kawa-COVID-19): a multicentre cohort. Ann Rheum Dis. 2020 Aug;79(8):999-1006. | CrossRef | PubMed |
- Belhadjer Z, Méot M, Bajolle F, Khraiche D, Legendre A, Abakka S, et al. Acute Heart Failure in Multisystem Inflammatory Syndrome in Children in the Context of Global SARS-CoV-2 Pandemic. Circulation. 2020 Aug 4;142(5):429-436. | CrossRef | PubMed |
- Verdoni L, Mazza A, Gervasoni A, Martelli L, Ruggeri M, Ciuffreda M, et al. An outbreak of severe Kawasaki-like disease at the Italian epicentre of the SARS-CoV-2 epidemic: an observational cohort study. Lancet. 2020 Jun 6;395(10239):1771-1778. | CrossRef | PubMed |
- Whittaker E, Bamford A, Kenny J, Kaforou M, Jones CE, Shah P, et al. Clinical Characteristics of 58 Children With a Pediatric Inflammatory Multisystem Syndrome Temporally Associated With SARS-CoV-2. JAMA. 2020 Jul 21;324(3):259-269. | CrossRef | PubMed |
- Organizacion Mundial de la Salud. Protocolo síndrome inflamatorio multisistémico en nińos, nińas y adolescentes con SARS-CoV-2. 2020 [citado 25 de enero de 2021]. [Internet] | Link |
- Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020 Mar 28;395(10229):1054-1062. | CrossRef | PubMed |
- Grimaud M, Starck J, Levy M, Marais C, Chareyre J, Khraiche D, et al. Acute myocarditis and multisystem inflammatory emerging disease following SARS-CoV-2 infection in critically ill children. Ann Intensive Care. 2020 Jun 1;10(1):69. | CrossRef | PubMed |
- Kaushik S, Aydin SI, Derespina KR, Bansal PB, Kowalsky S, Trachtman R, et al. Multisystem Inflammatory Syndrome in Children Associated with Severe Acute Respiratory Syndrome Coronavirus 2 Infection (MIS-C): A Multi-institutional Study from New York City. J Pediatr. 2020 Sep;224:24-29. | CrossRef | PubMed |
 Miranda-Novales MG, Vargas-Almanza I, Aragón-Nogales R. COVID-19 por SARS-CoV-2: la nueva emergencia de salud. Rev Mex Pediatr. 2020;86(6):213-8. | CrossRef |
Miranda-Novales MG, Vargas-Almanza I, Aragón-Nogales R. COVID-19 por SARS-CoV-2: la nueva emergencia de salud. Rev Mex Pediatr. 2020;86(6):213-8. | CrossRef | Riphagen S, Gomez X, Gonzalez-Martinez C, Wilkinson N, Theocharis P. Hyperinflammatory shock in children during COVID-19 pandemic. Lancet. 2020 May 23;395(10237):1607-1608. | CrossRef | PubMed |
Riphagen S, Gomez X, Gonzalez-Martinez C, Wilkinson N, Theocharis P. Hyperinflammatory shock in children during COVID-19 pandemic. Lancet. 2020 May 23;395(10237):1607-1608. | CrossRef | PubMed | Paediatric Critical Care Society. PICS Statement regarding novel presentation of multi-system inflammatory disease - Paediatric Critical Care Society. [citado 12 de septiembre de 2020]. [Internet] | Link |
Paediatric Critical Care Society. PICS Statement regarding novel presentation of multi-system inflammatory disease - Paediatric Critical Care Society. [citado 12 de septiembre de 2020]. [Internet] | Link | Centers for Disease Control and Prevention. Multisystem Inflammatory Syndrome in Children (MIS-C). Centers for Disease Control and Prevention. 2020 [citado 25 de enero de 2021]. [Internet] | Link |
Centers for Disease Control and Prevention. Multisystem Inflammatory Syndrome in Children (MIS-C). Centers for Disease Control and Prevention. 2020 [citado 25 de enero de 2021]. [Internet] | Link | Yagnam F, Drago M, Izquierdo G, Pińera C, Leiva I, Rojas J, et al. Síndrome Inflamatorio Multisistémico Pediátrico asociado a COVID-19. Reporte preliminar de 6 casos en una Unidad de Paciente Crítico. Sociedad Chilena de Pediatría. 2020 [citado 25 de enero de 2021]. [Internet] | Link |
Yagnam F, Drago M, Izquierdo G, Pińera C, Leiva I, Rojas J, et al. Síndrome Inflamatorio Multisistémico Pediátrico asociado a COVID-19. Reporte preliminar de 6 casos en una Unidad de Paciente Crítico. Sociedad Chilena de Pediatría. 2020 [citado 25 de enero de 2021]. [Internet] | Link | Feldstein LR, Rose EB, Horwitz SM, Collins JP, Newhams MM, Son MBF, et al. Multisystem Inflammatory Syndrome in U.S. Children and Adolescents. N Engl J Med. 2020 Jul 23;383(4):334-346. | CrossRef | PubMed |
Feldstein LR, Rose EB, Horwitz SM, Collins JP, Newhams MM, Son MBF, et al. Multisystem Inflammatory Syndrome in U.S. Children and Adolescents. N Engl J Med. 2020 Jul 23;383(4):334-346. | CrossRef | PubMed | Coll-Vela LE, Zamudio-Aquise MK, Nuńez-Paucar H, Bernal-Mancilla RR, Schult- Montoya SC, Ccorahua-De La Paz M, et al. Síndrome inflamatorio multisistémico asociado a COVID-19 en nińos: serie de casos en un hospital pediátrico de Perú [COVID-19-associated multisystem inflammatory syndrome in children: case series at a pediatric hospital in Peru]. Rev Peru Med Exp Salud Publica. 2020 Dec 2;37(3):559-565. | CrossRef | PubMed |
Coll-Vela LE, Zamudio-Aquise MK, Nuńez-Paucar H, Bernal-Mancilla RR, Schult- Montoya SC, Ccorahua-De La Paz M, et al. Síndrome inflamatorio multisistémico asociado a COVID-19 en nińos: serie de casos en un hospital pediátrico de Perú [COVID-19-associated multisystem inflammatory syndrome in children: case series at a pediatric hospital in Peru]. Rev Peru Med Exp Salud Publica. 2020 Dec 2;37(3):559-565. | CrossRef | PubMed | Dufort EM, Koumans EH, Chow EJ, Rosenthal EM, Muse A, Rowlands J, et al. Multisystem Inflammatory Syndrome in Children in New York State. N Engl J Med. 2020 Jul 23;383(4):347-358. | CrossRef | PubMed |
Dufort EM, Koumans EH, Chow EJ, Rosenthal EM, Muse A, Rowlands J, et al. Multisystem Inflammatory Syndrome in Children in New York State. N Engl J Med. 2020 Jul 23;383(4):347-358. | CrossRef | PubMed | Pouletty M, Borocco C, Ouldali N, Caseris M, Basmaci R, Lachaume N, et al. Paediatric multisystem inflammatory syndrome temporally associated with SARS- CoV-2 mimicking Kawasaki disease (Kawa-COVID-19): a multicentre cohort. Ann Rheum Dis. 2020 Aug;79(8):999-1006. | CrossRef | PubMed |
Pouletty M, Borocco C, Ouldali N, Caseris M, Basmaci R, Lachaume N, et al. Paediatric multisystem inflammatory syndrome temporally associated with SARS- CoV-2 mimicking Kawasaki disease (Kawa-COVID-19): a multicentre cohort. Ann Rheum Dis. 2020 Aug;79(8):999-1006. | CrossRef | PubMed | Belhadjer Z, Méot M, Bajolle F, Khraiche D, Legendre A, Abakka S, et al. Acute Heart Failure in Multisystem Inflammatory Syndrome in Children in the Context of Global SARS-CoV-2 Pandemic. Circulation. 2020 Aug 4;142(5):429-436. | CrossRef | PubMed |
Belhadjer Z, Méot M, Bajolle F, Khraiche D, Legendre A, Abakka S, et al. Acute Heart Failure in Multisystem Inflammatory Syndrome in Children in the Context of Global SARS-CoV-2 Pandemic. Circulation. 2020 Aug 4;142(5):429-436. | CrossRef | PubMed | Verdoni L, Mazza A, Gervasoni A, Martelli L, Ruggeri M, Ciuffreda M, et al. An outbreak of severe Kawasaki-like disease at the Italian epicentre of the SARS-CoV-2 epidemic: an observational cohort study. Lancet. 2020 Jun 6;395(10239):1771-1778. | CrossRef | PubMed |
Verdoni L, Mazza A, Gervasoni A, Martelli L, Ruggeri M, Ciuffreda M, et al. An outbreak of severe Kawasaki-like disease at the Italian epicentre of the SARS-CoV-2 epidemic: an observational cohort study. Lancet. 2020 Jun 6;395(10239):1771-1778. | CrossRef | PubMed | Whittaker E, Bamford A, Kenny J, Kaforou M, Jones CE, Shah P, et al. Clinical Characteristics of 58 Children With a Pediatric Inflammatory Multisystem Syndrome Temporally Associated With SARS-CoV-2. JAMA. 2020 Jul 21;324(3):259-269. | CrossRef | PubMed |
Whittaker E, Bamford A, Kenny J, Kaforou M, Jones CE, Shah P, et al. Clinical Characteristics of 58 Children With a Pediatric Inflammatory Multisystem Syndrome Temporally Associated With SARS-CoV-2. JAMA. 2020 Jul 21;324(3):259-269. | CrossRef | PubMed | Organizacion Mundial de la Salud. Protocolo síndrome inflamatorio multisistémico en nińos, nińas y adolescentes con SARS-CoV-2. 2020 [citado 25 de enero de 2021]. [Internet] | Link |
Organizacion Mundial de la Salud. Protocolo síndrome inflamatorio multisistémico en nińos, nińas y adolescentes con SARS-CoV-2. 2020 [citado 25 de enero de 2021]. [Internet] | Link | Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020 Mar 28;395(10229):1054-1062. | CrossRef | PubMed |
Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020 Mar 28;395(10229):1054-1062. | CrossRef | PubMed | Grimaud M, Starck J, Levy M, Marais C, Chareyre J, Khraiche D, et al. Acute myocarditis and multisystem inflammatory emerging disease following SARS-CoV-2 infection in critically ill children. Ann Intensive Care. 2020 Jun 1;10(1):69. | CrossRef | PubMed |
Grimaud M, Starck J, Levy M, Marais C, Chareyre J, Khraiche D, et al. Acute myocarditis and multisystem inflammatory emerging disease following SARS-CoV-2 infection in critically ill children. Ann Intensive Care. 2020 Jun 1;10(1):69. | CrossRef | PubMed | Kaushik S, Aydin SI, Derespina KR, Bansal PB, Kowalsky S, Trachtman R, et al. Multisystem Inflammatory Syndrome in Children Associated with Severe Acute Respiratory Syndrome Coronavirus 2 Infection (MIS-C): A Multi-institutional Study from New York City. J Pediatr. 2020 Sep;224:24-29. | CrossRef | PubMed |
Kaushik S, Aydin SI, Derespina KR, Bansal PB, Kowalsky S, Trachtman R, et al. Multisystem Inflammatory Syndrome in Children Associated with Severe Acute Respiratory Syndrome Coronavirus 2 Infection (MIS-C): A Multi-institutional Study from New York City. J Pediatr. 2020 Sep;224:24-29. | CrossRef | PubMed |Systematization of initiatives in sexual and reproductive health about good practices criteria in response to the COVID-19 pandemic in primary health care in Chile
Clinical, psychological, social, and family characterization of suicidal behavior in Chilean adolescents: a multiple correspondence analysis








