Key Words: Bronchiolitis, bronchodilator agents, adrenergic beta-2 receptor agonists, salbutamol, albuterol, children, Epistemonikos, GRADE.
Resumen
INTRODUCCIÓN
La bronquiolitis es la inflamación aguda de las vías aéreas de pequeńo calibre, teniendo como causa principal las infecciones virales. Es altamente frecuente en menores de dos ańos, sobretodo en menores de 12 meses. Existe gran controversia sobre el manejo de esta patología, siendo especialmente cuestionable el uso de beta-2 agonistas de corta acción tanto en el ámbito ambulatorio como hospitalario.
MÉTODOS
Para responder esta pregunta utilizamos Epistemonikos, la mayor base de datos de revisiones sistemáticas en salud a nivel mundial, la cual es mantenida mediante búsquedas en múltiples fuentes de información, incluyendo MEDLINE, EMBASE, Cochrane, entre otras. Extrajimos los datos desde las revisiones identificadas, reanalizamos los datos de los estudios primarios, realizamos un metanálisis, y preparamos una tabla de resumen de los resultados utilizando el método GRADE.
RESULTADOS Y CONCLUSIONES
Identificamos siete revisiones sistemáticas que en conjunto incluyen 49 estudios primarios, de los cuales, 44 corresponden a ensayos aleatorizados. Concluimos que el uso de beta-2 agonistas podría no tener ningún beneficio en el manejo de la bronquiolitis, en términos de necesidad de hospitalización y/o duración de la misma. Por otra parte, podría aumentar efectos adversos como arritmias, sin embargo, la certeza de esta evidencia es baja.
Problema
La bronquiolitis es la inflamación aguda de las vías aéreas de pequeño calibre, teniendo como causa principal las infecciones virales. Destaca dentro de sus etiologías la infección por virus respiratorio sincicial. Es altamente frecuente en menores de dos años, especialmente en menores de 12 meses, y es una de las causas más frecuentes de hospitalización en este grupo etario. Se ha planteado el uso de beta-2 agonistas de corta acción para el tratamiento sintomático de la bronquiolitis, dado su beneficio en otras patologías obstructivas de la vía respiratoria, como el asma. Sin embargo, su utilidad y efectividad no es clara en el manejo de la bronquiolitis. Es por esto que el presente resumen busca revisar si los beta-2 agonistas constituyen una alternativa de tratamiento en pacientes que presentan un episodio de bronquiolitis.
Métodos
Para responder esta pregunta utilizamos Epistemonikos, la mayor base de datos de revisiones sistemáticas en salud a nivel mundial, la cual es mantenida mediante búsquedas en múltiples fuentes de información, incluyendo MEDLINE, EMBASE, Cochrane, entre otras. Extrajimos los datos desde las revisiones identificadas y re-analizamos losdatos de los estudios primarios. Con esta información generamos un resumen estructurado denominado FRISBEE (Friendly Summaries of Body of Evidence using Epistemonikos), siguiendo un formato preestablecido, que incluye mensajes clave, un resumen del conjunto de evidencia (presentado como matriz de evidencia en Epistemonikos), metanálisis del total de los estudios cuando sea posible, tablas de resumen de resultados con el método GRADE, y tabla de otras consideraciones para la toma de decisión.
|
Mensajes clave
|
Acerca del conjunto de evidencia para esta pregunta
|
Cuál es la evidencia |
Encontramos siete revisiones sistemáticas [1],[2],[3],[4],[5],[6],[7] que incluyeron 47 estudios reportados en 49 referencias [8],[9],[10],[11],[12],[13],[14],[15],[16],[17],[18][19],[20],[21],[22],[23],[24],[25],[26],[27],[28],[29],[30],[31],[32],[33],[34],[35],[36],[37],[38],[39],[40],[41],[42],[43],[44],[45],[46],[47],[48],[49],[50],[51],[52],[53],[54],[55],[56] de los cuales 44 corresponden a ensayos aleatorizados reportados en 46 referencias [8],[9],[10],[11],[12],[13],[14],[15],[16],[17],[18],[19],[20],[21],[22],[23],[24],[26],[27],[28],[29],[30],[31],[32],[33],[34],[35],[37],[38],[39],[40],[41],[42],[43],[44],[45],[46],[47],[48],[49],[50],[52],[53],[54],[55],[56]. Esta tabla y el resumen en general se basan en éstos últimos, dado que los estudios observacionales no aumentaban la certeza de la evidencia existente, ni entregaban información adicional relevante. |
|
Qué tipo de pacientes incluyeron los estudios* |
Todos los ensayos incluyeron pacientes cursando bronquiolitis. Con respecto a la edad, 18 de los ensayos incluyeron pacientes menores de 24 meses [10],[15],[16],[19],[22],[27],[28],[32],[33],[35],[37],[43],[44],[45],[48],[49],[55],[56], 15 ensayos incluyeron pacientes menores de 12 meses [12],[13],[14],[18],[24],[31],[38],[39],[41],[42],[46],[47],[50],[52],[53],dos ensayos incluyeron pacientes menores de 6 meses [17],[26] yun ensayo incluyó pacientes menores de 15 meses [21]. Dos ensayos incluyeron pacientes hasta los 18 meses [20],[23]. Un ensayo incluyó pacientes menores de 21 meses [34]. Un ensayo incluyó pacientes menores de 36 meses [9]. De todos los ensayos, en cuatro no se pudieron extraer datos sobre la edad de los pacientes analizados [8],[11],[40],[54]. Los criterios de exclusión de los ensayos fueron: antecedente de enfermedad cardíaca congénita y enfermedad pulmonar crónica en 43 ensayos [8],[9],[10],[11],[12],[13],[14],[15],[16],[17],[18],[19],[20],[21],[22],[23],[24],[26],[27],[28],[31],[32],[33],[34],[35],[37],[38],[39],[40],[41],[42],[43],[44],[45],[46],[47],[48],[49],[50],[52],[53],[54],[55], tener antecedente de sibilancias previas en 30 ensayos [10],[13],[14],[15],[18],[19],[20],[21],[22],[24],[26],[27],[28],[31],[32],[33],[34],[37],[39],[40],[41],[42],[43],[44],[46],[47],[50],[52],[53],[56], haber recibido tratamiento previo con beta-2 agonistas en 22 ensayo [10],[13],[15],[17],[18],[19],[21],[24],[31],[32],[33],[38],[39],[41],[42],[45],[46],[47],[48],[49],[52],[55],haber recibido tratamiento previo con corticoides en 12 ensayos [10],[13],[14],[15],[17],[19],[28],[31],[34],[38],[43],[52], prematurez en 15 ensayos [10],[13],[15],[19],[27],[31],[37],[41],[42],[43],[44],[47],[48],[52],[53], inmunodeficiencia diagnosticada en siete ensayos [18],[22],[27],[37],[41],[42],[47], fibrosis quística diagnosticada en cinco ensayo [10],[16],[18],[46],[52]. Diecinueve ensayos se realizaron con pacientes hospitalizados [13],[16],[17],[18],[19],[22],[26],[28],[31],[35],[37],[45],[46],[47],[50],[52],[53],[55],[56], 21 ensayos se realizaron en contexto ambulatorio (urgencias) [9],[10],[11],[12],[15],[20],[21],[24],[27],[32],[33],[34],[38],[39],[40],[41],[42],[43],[44],[48],[49], y en cuatro no se reporta el contexto donde se realizó el ensayo [8],[14],[23],[54]. Ningún ensayo fue realizado de forma multicéntrica. |
|
Qué tipo de intervenciones incluyeron los estudios* |
Todos los ensayos se compararon contra placebo. Veinticinco ensayos utilizaron salbutamol [10],[12],[13],[15],[16],[17],[18],[20],[21],[22],[24],[26],[27],[28],[31],[32],[33],[34],[37],[38],[44],[46],[48],[55],[56], 10 ensayos utilizaron albuterol [19],[35],[39],[41],[42],[43],[45],[47],[49],[53], un ensayo utilizó terbutalina [52], y uno ensayo utilizó sulfato de metaproterenol [9]. El resto de los ensayos no reportan el tipo de medicamento utilizado [8],[11],[14],[23],[40],[50],[54]. En 32 ensayos los beta-2 agonistas se administraron de forma nebulizada [9],[10],[12],[13],[15],[17],[18][19],[22],[26],[27],[28],[31],[32],[33],[34],[35],[37],[38],[39],[41],[43],[44],[45],[46],[47],[48],[49],[52],[53],[55],[56], en dos ensayos se administraron por vía oral [24],[42], en dos ensayos se comparó la administración vía oral versus nebulizada [20],[21], y en un estudio se comparó la administración vía oral versus inhalatoria [16]. En siete ensayosno se reporta el método de administración utilizado [8],[11],[14],[23],[40],[50],[54]. |
|
Qué tipo de desenlaces midieron |
Las revisiones sistemáticas reportaron los siguientes resultados: necesidad de hospitalización, duración de la estadía de hospitalización y efectos adversos secundarios al tratamiento (arritmias, agitación y temblor). El seguimiento promedio de los ensayos fue de 3,5 días. |
* La información sobre los estudios primarios es extraída desde las revisiones sistemáticas identificadas, no directamente desde los estudios, a menos que se especifique lo contrario.
Resumen de los resultados
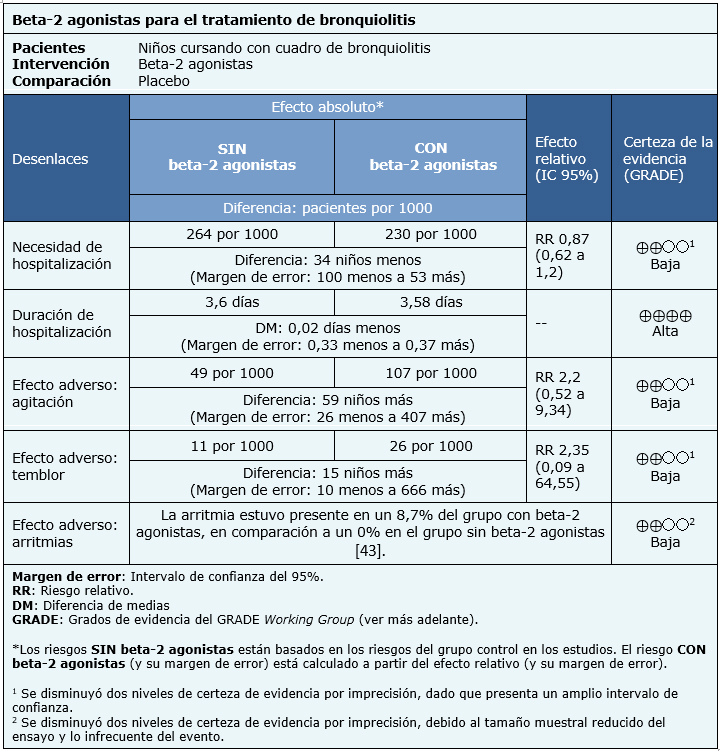
La información acerca de los efectos de los beta-2 agonistas en bronquiolitis se extrajo de 14 ensayos aleatorizados, que incluyeron a 962 pacientes [10],[17],[18],[20],[24],[27],[31],[33],[42],[43],[48],[49],[52],[55]. Siete ensayos midieron el desenlace necesidad de hospitalización (349 pacientes) [10],[20],[27],[33],[43],[48],[49] y cinco ensayos midieron el desenlace duración de hospitalización (316 pacientes) [18],[31],[42],[52],[55]. Con respecto a la presencia de efectos adversos secundarios al tratamiento: un ensayo midió arritmias (48 pacientes) [43], dos ensayos evaluaron temblor (173 pacientes) [20],[24] y dos ensayos midieron la presencia de agitación(76 pacientes) [17],[20].
Para el resto de los ensayos identificados, no se encontró información en las revisiones sistemáticas identificadas que permitieran su reutilización.
El resumen de los resultados es el siguiente:
- El uso de beta-2 agonistas en pacientes con bronquiolitis evaluados en el servicio de urgencia podría resultar en poca o nula diferencia en la necesidad de hospitalización (la certeza de la evidencia es baja).
- El uso de beta-2 agonistas en pacientes con bronquiolitis hospitalizados resulta en poca o nula diferencia en la duración de la hospitalización (la certeza de la evidencia es alta).
- El uso de beta-2 agonistas en pacientes con bronquiolitis podría resultar en poca o nula diferencia en agitación como efecto adverso (la certeza de la evidencia es baja).
- El uso de beta-2 agonistas en pacientes con bronquiolitis podría resultar en poca o nula diferencia en temblor como efecto adverso (la certeza de la evidencia es baja).
- El uso de beta-2 agonistas en pacientes con bronquiolitis podría resultar en poca o nula diferencia en presentar arritmias como efecto adverso (la certeza de la evidencia es baja).
| Siga el enlace para acceder a la versión interactiva de esta tabla (Interactive Summary of Findings - iSoF) |
Otras consideraciones para la toma de decisión
|
A quién se aplica y a quién no se aplica esta evidencia |
|
| Sobre los desenlaces incluidos en este resumen |
|
| Balance riesgo/beneficio y certeza de la evidencia |
|
| Consideraciones de recursos |
|
| Qué piensan los pacientes y sus tratantes |
|
| Diferencias entre este resumen y otras fuentes |
|
| ¿Puede que cambie esta información en el futuro? |
|
Cómo realizamos este resumen
Mediante métodos automatizados y colaborativos recopilamos toda la evidencia relevante para la pregunta de interés y la presentamos en una matriz de evidencia.
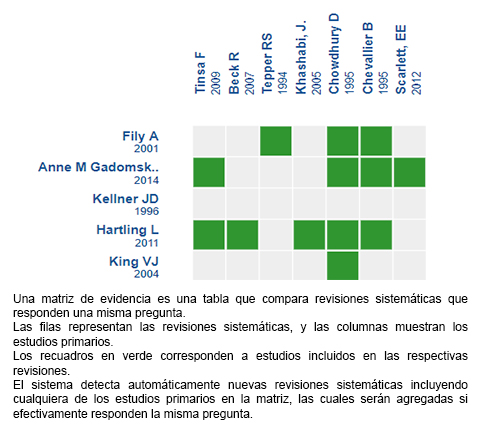
Siga el enlace para acceder a la versión interactiva: Beta-2 agonistas para el tratamiento de bronquiolitis.
Notas
Si con posterioridad a la publicación de este resumen se publican nuevas revisiones sistemáticas sobre este tema, en la parte superior de la matriz se mostrará un aviso de “nueva evidencia”. Si bien el proyecto contempla la actualización periódica de estos resúmenes, los usuarios están invitados a comentar en la página web de Medwave o contactar a los autores mediante correo electrónico si creen que hay evidencia que motive una actualización más precoz.
Luego de crear una cuenta en Epistemonikos, al guardar las matrices recibirá notificaciones automáticas cada vez que exista nueva evidencia que potencialmente responda a esta pregunta.
Este artículo es parte del proyecto síntesis de evidencia de Epistemonikos. Se elabora con una metodología preestablecida, siguiendo rigurosos estándares metodológicos y proceso de revisión por pares interno. Cada uno de estos artículos corresponde a un resumen, denominado FRISBEE (Friendly Summary of Body of Evidence using Epistemonikos), cuyo principal objetivo es sintetizar el conjunto de evidencia de una pregunta específica, en un formato amigable a los profesionales clínicos. Sus principales recursos se basan en la matriz de evidencia de Epistemonikos y análisis de resultados usando metodología GRADE. Mayores detalles de los métodos para elaborar este FRISBEE están descritos aquí (http://dx.doi.org/10.5867/medwave.2014.06.5997)
La Fundación Epistemonikos es una organización que busca acercar la información a quienes toman decisiones en salud, mediante el uso de tecnologías. Su principal desarrollo es la base de datos Epistemonikos (www.epistemonikos.org).
Declaración de conflictos de intereses
Los autores declaran no tener conflictos de intereses con la materia de este artículo.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

INTRODUCCIÓN
La bronquiolitis es la inflamación aguda de las vías aéreas de pequeńo calibre, teniendo como causa principal las infecciones virales. Es altamente frecuente en menores de dos ańos, sobretodo en menores de 12 meses. Existe gran controversia sobre el manejo de esta patología, siendo especialmente cuestionable el uso de beta-2 agonistas de corta acción tanto en el ámbito ambulatorio como hospitalario.
MÉTODOS
Para responder esta pregunta utilizamos Epistemonikos, la mayor base de datos de revisiones sistemáticas en salud a nivel mundial, la cual es mantenida mediante búsquedas en múltiples fuentes de información, incluyendo MEDLINE, EMBASE, Cochrane, entre otras. Extrajimos los datos desde las revisiones identificadas, reanalizamos los datos de los estudios primarios, realizamos un metanálisis, y preparamos una tabla de resumen de los resultados utilizando el método GRADE.
RESULTADOS Y CONCLUSIONES
Identificamos siete revisiones sistemáticas que en conjunto incluyen 49 estudios primarios, de los cuales, 44 corresponden a ensayos aleatorizados. Concluimos que el uso de beta-2 agonistas podría no tener ningún beneficio en el manejo de la bronquiolitis, en términos de necesidad de hospitalización y/o duración de la misma. Por otra parte, podría aumentar efectos adversos como arritmias, sin embargo, la certeza de esta evidencia es baja.
 Authors:
Constanza Gómez[1,2], Gonzalo Alarcón[1,2], Lorena Cifuentes[1,2]
Authors:
Constanza Gómez[1,2], Gonzalo Alarcón[1,2], Lorena Cifuentes[1,2]
Affiliation:
[1] Departamento de Pediatría, Facultad de Medicina, Pontificia Universidad Católica de Chile, Santiago, Chile
[2] Proyecto Epistemonikos, Santiago, Chile
E-mail: lorena.cifuentes@uc.cl
Author address:
[1] Centro Evidencia UC Pontificia Universidad Católica de Chile Diagonal Paraguay 476 Santiago Chile

Citation: Gómez C, Alarcón G, Cifuentes L. Beta-2 agonists for the treatment of bronchiolitis. Medwave 2020;20(08):e7947 doi: 10.5867/medwave.2020.08.7947
Submission date: 24/12/2018
Acceptance date: 28/12/2018
Publication date: 3/9/2020
Origin: This article is a product of the Evidence Synthesis Project of Epistemonikos Fundation, in collaboration with Medwave for its publication.
Type of review: Not non-blind peers by the UC Evidence Center methodological team in collaboration with Epistemonikos Evidence Synthesis Project.

Comments (0)
We are pleased to have your comment on one of our articles. Your comment will be published as soon as it is posted. However, Medwave reserves the right to remove it later if the editors consider your comment to be: offensive in some sense, irrelevant, trivial, contains grammatical mistakes, contains political harangues, appears to be advertising, contains data from a particular person or suggests the need for changes in practice in terms of diagnostic, preventive or therapeutic interventions, if that evidence has not previously been published in a peer-reviewed journal.
No comments on this article.
To comment please log in
 Medwave provides HTML and PDF download counts as well as other harvested interaction metrics.
Medwave provides HTML and PDF download counts as well as other harvested interaction metrics. There may be a 48-hour delay for most recent metrics to be posted.

- Kellner JD, Ohlsson A, Gadomski AM, Wang EE. Efficacy of bronchodilator therapy in bronchiolitis. A meta-analysis. Arch Pediatr Adolesc Med. 1996 Nov;150(11):1166-72. | CrossRef | PubMed |
- Flores G, Horwitz RI. Efficacy of beta2-agonists in bronchiolitis: a reappraisal and meta-analysis. Pediatrics. 1997 Aug;100(2 Pt 1):233-9. | CrossRef | PubMed |
- Fily A. [Role of bronchodilators in the treatment of acute infant bronchiolitis]. Arch Pediatr. 2001 Jan;8 Suppl 1:149S-156S. Review. French. | PubMed |
- King VJ, Viswanathan M, Bordley WC, Jackman AM, Sutton SF, Lohr KN, Carey TS. Pharmacologic treatment of bronchiolitis in infants and children: a systematic review. Arch Pediatr Adolesc Med. 2004 Feb;158(2):127-37. Review. | CrossRef | PubMed |
- Hartling L, Fernandes RM, Bialy L, Milne A, Johnson D, Plint A, Klassen TP, Vandermeer B. Steroids and bronchodilators for acute bronchiolitis in the first two years of life: systematic review and meta-analysis. BMJ. 2011 Apr 6;342:d1714. doi: 10.1136/bmj.d1714. Review. | CrossRef | PubMed | PMC |
- Gadomski AM, Scribani MB. Bronchodilators for bronchiolitis. Cochrane Database Syst Rev. 2014 Jun 17;(6):CD001266. doi: 10.1002/14651858.CD001266.pub4. Review. | CrossRef | PubMed |
- Guo C, Sun X, Wang X, Guo Q, Chen D. Network Meta-Analysis Comparing the Efficacy of Therapeutic Treatments for Bronchiolitis in Children. JPEN J Parenter Enteral Nutr. 2018 Jan;42(1):186-195. doi: 10.1002/jpen.1030. Epub 2017 Nov 3. | CrossRef | PubMed |
- Abu-Shukair M, El-Tal Y, Al-Rawabdeh E. Salbutamol versus epinephrine in the treatment of acute bronchiolitis. Journal of the Bahrain Medical Society 2001;13(3):143–6.
- Alario AJ, Lewander WJ, Dennehy P, Seifer R, Mansell AL. The efficacy of nebulized metaproterenol in wheezing infants and young children. Am J Dis Child. 1992 Apr;146(4):412-8. | PubMed |
- Anil AB, Anil M, Saglam AB, Cetin N, Bal A, Aksu N. High volume normal saline alone is as effective as nebulized salbutamol-normal saline, epinephrine-normal saline, and 3% saline in mild bronchiolitis. Pediatr Pulmonol. 2010 Jan;45(1):41-7. | CrossRef | PubMed |
- Barlas, C, Kiper, N, Gocmen, A, Ozcelik, U, Dilber, E, Anadol, D. [Racemic adrenaline and other treatment regimens in mild and moderate bronchiolitis]. Çocuk Sağlığı ve Hastalıkları Dergisi (Turkish Pediatric Journal). 1998;41(2):155-65.
- Beck R, Elias N, Shoval S, Tov N, Talmon G, Godfrey S, Bentur L. Computerized acoustic assessment of treatment efficacy of nebulized epinephrine and albuterol in RSV bronchiolitis. BMC Pediatr. 2007 Jun 2;7:22. | CrossRef | PubMed | PMC |
- Bertrand P, Araníbar H, Castro E, Sánchez I. Efficacy of nebulized epinephrine versus salbutamol in hospitalized infants with bronchiolitis. Pediatr Pulmonol. 2001 Apr;31(4):284-8. | CrossRef | PubMed |
- Bilan, N, Seyyed Sadri, N. Clinical efficacy of salbutamol spray in treatment of bronchiolitis. Medical Journal of Tabriz University of Medical Sciences. 2007;29(1):27-29.
- Can D, Inan G, Yendur G, Oral R, Günay I. Salbutamol or mist in acute bronchiolitis. Acta Paediatr Jpn. 1998 Jun;40(3):252-5. | CrossRef | PubMed |
- Cengizlier R, Saraçlar Y, Adalioğlu G, Tuncer A. Effect of oral and inhaled salbutamol in infants with bronchiolitis. Acta Paediatr Jpn. 1997 Feb;39(1):61-3. | CrossRef | PubMed |
- Chevallier B, Aegerter P, Parat S, Bidat E, Renaud C, Lagardčre B. [Comparative study of nebulized sambutol against placebo in the acute phase of bronchiolitis in 33 infants aged 1 to 6 months]. Arch Pediatr. 1995 Jan;2(1):11-7. French. | CrossRef | PubMed |
- Chowdhury D, al Howasi M, Khalil M, al-Frayh AS, Chowdhury S, Ramia S. The role of bronchodilators in the management of bronchiolitis: a clinical trial. Ann Trop Paediatr. 1995;15(1):77-84. | CrossRef | PubMed |
- Dobson JV, Stephens-Groff SM, McMahon SR, Stemmler MM, Brallier SL, Bay C. The use of albuterol in hospitalized infants with bronchiolitis. Pediatrics. 1998 Mar;101(3 Pt 1):361-8. | PubMed |
- Gadomski AM, Lichenstein R, Horton L, King J, Keane V, Permutt T. Efficacy of albuterol in the management of bronchiolitis. Pediatrics. 1994 Jun;93(6 Pt 1):907-12. | PubMed |
- Gadomski AM, Aref GH, el Din OB, el Sawy IH, Khallaf N, Black RE. Oral versus nebulized albuterol in the management of bronchiolitis in Egypt. J Pediatr. 1994 Jan;124(1):131-8. | CrossRef | PubMed |
- Goh A, Chay OM, Foo AL, Ong EK. Efficacy of bronchodilators in the treatment of bronchiolitis. Singapore Med J. 1997 Aug;38(8):326-8. | PubMed |
- Gómez-y-López RE, Hernández-Sierra JF, Torres-Ruvalcaba BA, Martínez-Puente E, del Carmen Martínez-Garcia M. [Comparative clinical study of dexamethasone vs. nebulized salbutamol in acute bronchiolitis]. Gac Med Mex. 2007 May-Jun;143(3):189-92. Spanish. | PubMed |
- Gupta P, Aggarwal A, Gupta P, Sharma KK. Oral salbutamol for symptomatic relief in mild bronchiolitis a double blind randomized placebo controlled trial. Indian Pediatr. 2008 Jul;45(7):547-53. | PubMed |
- Gurkan, F, Tuzun, H, Ece, A, Haspolat, K, Bosnak, M, Dikici, B. Comparison of treatments with nebulized salbutamol and epinephrine in acute bronchiolitis. 14th ERS Annual Congress; Glasgow, UK (Published in: European Respiratory Journal 2004;24(Suppl 48):344). 2004;24(Suppl 48):344.
- Ho L, Collis G, Landau LI, Le Souef PN. Effect of salbutamol on oxygen saturation in bronchiolitis. Arch Dis Child. 1991 Sep;66(9):1061-4. | PubMed | PMC |
- Ipek IO, Yalcin EU, Sezer RG, Bozaykut A. The efficacy of nebulized salbutamol, hypertonic saline and salbutamol/hypertonic saline combination in moderate bronchiolitis. Pulm Pharmacol Ther. 2011 Dec;24(6):633-7. | CrossRef | PubMed |
- John, BM, Patnaik, SK, Prasad, PL. Efficacy of nebulised epinephrine versus salbutamol in hospitalised children with bronchiolitis. Medical Journal Armed Forces India. 2006;62(4):354-357. | CrossRef |
- Karadag, B, Ceran, O, Dursun, E, Guven, G, Ozahi, I, Karakoc, F. Efficacy of bronchodilators in acute bronchiolitis. European Respiratory Journal. 2000;16(Suppl 31):562.
- Karadag, B, Cerna, O, Dursun, E, Guven, G, Ozahi, I, Karakoc, F. Comparison of bronchodilators in acute bronchiolitis. European Respiratory Society Annual Congress. 2002;
- Karadag B, Ceran O, Guven G, Dursun E, Ipek IO, Karakoc F, Ersu RH, Bozaykut A, Inan S, Dagli E. Efficacy of salbutamol and ipratropium bromide in the management of acute bronchiolitis--a clinical trial. Respiration. 2008;76(3):283-7. Epub 2007 Nov 28. | CrossRef | PubMed |
- Khashabi, J., Lak, S. Salari, Karamiyar, M., Mussavi, H.. Comparison of the efficacy of nebulized L-epinephrine, salbutamol and normal saline in acute bronchiolitis: a randomized clinical trial. Medical Journal of The Islamic Republic of Iran. 2005;19(2):119-25.
- Klassen TP, Rowe PC, Sutcliffe T, Ropp LJ, McDowell IW, Li MM. Randomized trial of salbutamol in acute bronchiolitis. J Pediatr. 1991 May;118(5):807-11. Erratum in: J Pediatr 1991 Dec;119(6):1010. | CrossRef | PubMed |
- Kuyucu S, Unal S, Kuyucu N, Yilgor E. Additive effects of dexamethasone in nebulized salbutamol or L-epinephrine treated infants with acute bronchiolitis. Pediatr Int. 2004 Oct;46(5):539-44. | CrossRef | PubMed |
- Levin DL, Garg A, Hall LJ, Slogic S, Jarvis JD, Leiter JC. A prospective randomized controlled blinded study of three bronchodilators in infants with respiratory syncytial virus bronchiolitis on mechanical ventilation. Pediatr Crit Care Med. 2008 Nov;9(6):598-604. | CrossRef | PubMed |
- Lines, DR, Kattampallil, JS, Liston, P. Efficacy of nebulized salbutamol in bronchiolitis. Pediatric Reviews & Communications. 1990;5:121-9.
- Luo Z, Liu E, Luo J, Li S, Zeng F, Yang X, Fu Z. Nebulized hypertonic saline/salbutamol solution treatment in hospitalized children with mild to moderate bronchiolitis. Pediatr Int. 2010 Apr;52(2):199-202. DOI: 10.1111/j.1442-200X.2009.02941.x. Epub 2009 Aug 7. | PubMed |
- Menon K, Sutcliffe T, Klassen TP. A randomized trial comparing the efficacy of epinephrine with salbutamol in the treatment of acute bronchiolitis. J Pediatr. 1995 Jun;126(6):1004-7. | CrossRef | PubMed |
- Mull CC, Scarfone RJ, Ferri LR, Carlin T, Salvaggio C, Bechtel KA, Trephan MA, Rissman RL, Gracely EJ. A randomized trial of nebulized epinephrine vs albuterol in the emergency department treatment of bronchiolitis. Arch Pediatr Adolesc Med. 2004 Feb;158(2):113-8. | CrossRef | PubMed |
- Okutan, V, Akin, R, Kurekci, AE, Yanik, A, Ozcan, O, E, Gokcay. Effectiveness of nebulised adrenaline and salbutamol in the treatment of infants with bronchiolitis. Bulletin of Gulhane Military Medical Academy. 1998;40(2):199-204.
- Patel H, Gouin S, Platt RW. Randomized, double-blind, placebo-controlled trial of oral albuterol in infants with mild-to-moderate acute viral bronchiolitis. J Pediatr. 2003 May;142(5):509-14. | CrossRef | PubMed |
- Patel H, Platt RW, Pekeles GS, Ducharme FM. A randomized, controlled trial of the effectiveness of nebulized therapy with epinephrine compared with albuterol and saline in infants hospitalized for acute viral bronchiolitis. J Pediatr. 2002 Dec;141(6):818-24. | CrossRef | PubMed |
- Ralston S, Hartenberger C, Anaya T, Qualls C, Kelly HW. Randomized, placebo-controlled trial of albuterol and epinephrine at equipotent beta-2 agonist doses in acute bronchiolitis. Pediatr Pulmonol. 2005 Oct;40(4):292-9 | CrossRef | PubMed |
- Ray MS, Singh V. Comparison of nebulized adrenaline versus salbutamol in wheeze associated respiratory tract infection in infants. Indian Pediatr. 2002 Jan;39(1):12-22. | PubMed |
- Reijonen T, Korppi M, Pitkäkangas S, Tenhola S, Remes K. The clinical efficacy of nebulized racemic epinephrine and albuterol in acute bronchiolitis. Arch Pediatr Adolesc Med. 1995 Jun;149(6):686-92. | CrossRef | PubMed |
- Sanchez I, De Koster J, Powell RE, Wolstein R, Chernick V. Effect of racemic epinephrine and salbutamol on clinical score and pulmonary mechanics in infants with bronchiolitis. J Pediatr. 1993 Jan;122(1):145-51. | CrossRef | PubMed |
- Scarlett, EE, Walker, S, Rovitelli, A, Ren, CL. Tidal breathing responses to albuterol and normal saline in infants with viral bronchiolitis. Pediatric Allergy, Immunology, and Pulmonology. 2012;25(4):220-225. | CrossRef |
- Schuh S, Canny G, Reisman JJ, Kerem E, Bentur L, Petric M, Levison H. Nebulized albuterol in acute bronchiolitis. J Pediatr. 1990 Oct;117(4):633-7. | CrossRef | PubMed |
- Schweich PJ, Hurt TL, Walkley EI, Mullen N, Archibald LF. The use of nebulized albuterol in wheezing infants. Pediatr Emerg Care. 1992 Aug;8(4):184-8. | PubMed |
- Tal A, Bavilski C, Yohai D, Bearman JE, Gorodischer R, Moses SW. Dexamethasone and salbutamol in the treatment of acute wheezing in infants. Pediatrics. 1983 Jan;71(1):13-8. | PubMed |
- Tepper RS, Rosenberg D, Eigen H, Reister T. Bronchodilator responsiveness in infants with bronchiolitis. Pediatr Pulmonol. 1994 Feb;17(2):81-5. | CrossRef | PubMed |
- Tinsa F, Ben Rhouma A, Ghaffari H, Boussetta K, Zouari B, Brini I, Karboul L, Souid M, Bousnina S. A randomized, controlled trial of nebulized terbutaline for the first acute bronchiolitis in infants less than 12-months-old. Tunis Med. 2009 Mar;87(3):200-3. | PubMed |
- Totapally BR, Demerci C, Zureikat G, Nolan B. Tidal breathing flow-volume loops in bronchiolitis in infancy: the effect of albuterol [ISRCTN47364493]. Crit Care. 2002 Apr;6(2):160-5. Epub 2002 Feb 7. | PubMed | PMC |
- Uyan, AP, Ozyurek, H, Keskin, M, Afsar, Y, Yilmaz, E. Comparison of two different bronchodilators in the treatment of acute bronchiolitis. Çocuk Sağlığı ve Hastalıkları Dergisi. 2002;45(4):298-303.
- Wang EE, Milner R, Allen U, Maj H. Bronchodilators for treatment of mild bronchiolitis: a factorial randomised trial. Arch Dis Child. 1992 Mar;67(3):289-93. | PubMed | PMC |
- Zamani MA, Movahhedi M, Nourbakhsh SM, Ganji F, Rafieian-Kopaei M, Mobasheri M, Khoshdel A, Etemadifar S, Shirani M, Keivani Hafshejani Z. Therapeutic effects of Ventolin versus hypertonic saline 3% for acute bronchiolitis in children. Med J Islam Repub Iran. 2015 May 6;29:212. eCollection 2015. | PubMed | PMC |
- Ralston SL, Lieberthal AS, Meissner HC, Alverson BK, Baley JE, Gadomski AM, Johnson DW, Light MJ, Maraqa NF, Mendonca EA, Phelan KJ, Zorc JJ, Stanko-Lopp D, Brown MA, Nathanson I, Rosenblum E, Sayles S 3rd, Hernandez-Cancio S; American Academy of Pediatrics. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014 Nov;134(5):e1474-502. DOI:10.1542/peds.2014-2742. Erratum in: Pediatrics. 2015 Oct;136(4):782. | PubMed |
- Ricci V, Delgado Nunes V, Murphy MS, Cunningham S; Guideline Development Group and Technical Team. Bronchiolitis in children: summary of NICE guidance. BMJ. 2015 Jun 2;350:h2305. | CrossRef | PubMed |
 Kellner JD, Ohlsson A, Gadomski AM, Wang EE. Efficacy of bronchodilator therapy in bronchiolitis. A meta-analysis. Arch Pediatr Adolesc Med. 1996 Nov;150(11):1166-72. | CrossRef | PubMed |
Kellner JD, Ohlsson A, Gadomski AM, Wang EE. Efficacy of bronchodilator therapy in bronchiolitis. A meta-analysis. Arch Pediatr Adolesc Med. 1996 Nov;150(11):1166-72. | CrossRef | PubMed | Flores G, Horwitz RI. Efficacy of beta2-agonists in bronchiolitis: a reappraisal and meta-analysis. Pediatrics. 1997 Aug;100(2 Pt 1):233-9. | CrossRef | PubMed |
Flores G, Horwitz RI. Efficacy of beta2-agonists in bronchiolitis: a reappraisal and meta-analysis. Pediatrics. 1997 Aug;100(2 Pt 1):233-9. | CrossRef | PubMed | Fily A. [Role of bronchodilators in the treatment of acute infant bronchiolitis]. Arch Pediatr. 2001 Jan;8 Suppl 1:149S-156S. Review. French. | PubMed |
Fily A. [Role of bronchodilators in the treatment of acute infant bronchiolitis]. Arch Pediatr. 2001 Jan;8 Suppl 1:149S-156S. Review. French. | PubMed | King VJ, Viswanathan M, Bordley WC, Jackman AM, Sutton SF, Lohr KN, Carey TS. Pharmacologic treatment of bronchiolitis in infants and children: a systematic review. Arch Pediatr Adolesc Med. 2004 Feb;158(2):127-37. Review. | CrossRef | PubMed |
King VJ, Viswanathan M, Bordley WC, Jackman AM, Sutton SF, Lohr KN, Carey TS. Pharmacologic treatment of bronchiolitis in infants and children: a systematic review. Arch Pediatr Adolesc Med. 2004 Feb;158(2):127-37. Review. | CrossRef | PubMed | Hartling L, Fernandes RM, Bialy L, Milne A, Johnson D, Plint A, Klassen TP, Vandermeer B. Steroids and bronchodilators for acute bronchiolitis in the first two years of life: systematic review and meta-analysis. BMJ. 2011 Apr 6;342:d1714. doi: 10.1136/bmj.d1714. Review. | CrossRef | PubMed | PMC |
Hartling L, Fernandes RM, Bialy L, Milne A, Johnson D, Plint A, Klassen TP, Vandermeer B. Steroids and bronchodilators for acute bronchiolitis in the first two years of life: systematic review and meta-analysis. BMJ. 2011 Apr 6;342:d1714. doi: 10.1136/bmj.d1714. Review. | CrossRef | PubMed | PMC | Gadomski AM, Scribani MB. Bronchodilators for bronchiolitis. Cochrane Database Syst Rev. 2014 Jun 17;(6):CD001266. doi: 10.1002/14651858.CD001266.pub4. Review. | CrossRef | PubMed |
Gadomski AM, Scribani MB. Bronchodilators for bronchiolitis. Cochrane Database Syst Rev. 2014 Jun 17;(6):CD001266. doi: 10.1002/14651858.CD001266.pub4. Review. | CrossRef | PubMed | Guo C, Sun X, Wang X, Guo Q, Chen D. Network Meta-Analysis Comparing the Efficacy of Therapeutic Treatments for Bronchiolitis in Children. JPEN J Parenter Enteral Nutr. 2018 Jan;42(1):186-195. doi: 10.1002/jpen.1030. Epub 2017 Nov 3. | CrossRef | PubMed |
Guo C, Sun X, Wang X, Guo Q, Chen D. Network Meta-Analysis Comparing the Efficacy of Therapeutic Treatments for Bronchiolitis in Children. JPEN J Parenter Enteral Nutr. 2018 Jan;42(1):186-195. doi: 10.1002/jpen.1030. Epub 2017 Nov 3. | CrossRef | PubMed | Abu-Shukair M, El-Tal Y, Al-Rawabdeh E. Salbutamol versus epinephrine in the treatment of acute bronchiolitis. Journal of the Bahrain Medical Society 2001;13(3):143–6.
Abu-Shukair M, El-Tal Y, Al-Rawabdeh E. Salbutamol versus epinephrine in the treatment of acute bronchiolitis. Journal of the Bahrain Medical Society 2001;13(3):143–6.  Alario AJ, Lewander WJ, Dennehy P, Seifer R, Mansell AL. The efficacy of nebulized metaproterenol in wheezing infants and young children. Am J Dis Child. 1992 Apr;146(4):412-8. | PubMed |
Alario AJ, Lewander WJ, Dennehy P, Seifer R, Mansell AL. The efficacy of nebulized metaproterenol in wheezing infants and young children. Am J Dis Child. 1992 Apr;146(4):412-8. | PubMed | Anil AB, Anil M, Saglam AB, Cetin N, Bal A, Aksu N. High volume normal saline alone is as effective as nebulized salbutamol-normal saline, epinephrine-normal saline, and 3% saline in mild bronchiolitis. Pediatr Pulmonol. 2010 Jan;45(1):41-7. | CrossRef | PubMed |
Anil AB, Anil M, Saglam AB, Cetin N, Bal A, Aksu N. High volume normal saline alone is as effective as nebulized salbutamol-normal saline, epinephrine-normal saline, and 3% saline in mild bronchiolitis. Pediatr Pulmonol. 2010 Jan;45(1):41-7. | CrossRef | PubMed | Barlas, C, Kiper, N, Gocmen, A, Ozcelik, U, Dilber, E, Anadol, D. [Racemic adrenaline and other treatment regimens in mild and moderate bronchiolitis]. Çocuk Sağlığı ve Hastalıkları Dergisi (Turkish Pediatric Journal). 1998;41(2):155-65.
Barlas, C, Kiper, N, Gocmen, A, Ozcelik, U, Dilber, E, Anadol, D. [Racemic adrenaline and other treatment regimens in mild and moderate bronchiolitis]. Çocuk Sağlığı ve Hastalıkları Dergisi (Turkish Pediatric Journal). 1998;41(2):155-65.  Beck R, Elias N, Shoval S, Tov N, Talmon G, Godfrey S, Bentur L. Computerized acoustic assessment of treatment efficacy of nebulized epinephrine and albuterol in RSV bronchiolitis. BMC Pediatr. 2007 Jun 2;7:22. | CrossRef | PubMed | PMC |
Beck R, Elias N, Shoval S, Tov N, Talmon G, Godfrey S, Bentur L. Computerized acoustic assessment of treatment efficacy of nebulized epinephrine and albuterol in RSV bronchiolitis. BMC Pediatr. 2007 Jun 2;7:22. | CrossRef | PubMed | PMC | Bertrand P, Araníbar H, Castro E, Sánchez I. Efficacy of nebulized epinephrine versus salbutamol in hospitalized infants with bronchiolitis. Pediatr Pulmonol. 2001 Apr;31(4):284-8. | CrossRef | PubMed |
Bertrand P, Araníbar H, Castro E, Sánchez I. Efficacy of nebulized epinephrine versus salbutamol in hospitalized infants with bronchiolitis. Pediatr Pulmonol. 2001 Apr;31(4):284-8. | CrossRef | PubMed | Bilan, N, Seyyed Sadri, N. Clinical efficacy of salbutamol spray in treatment of bronchiolitis. Medical Journal of Tabriz University of Medical Sciences. 2007;29(1):27-29.
Bilan, N, Seyyed Sadri, N. Clinical efficacy of salbutamol spray in treatment of bronchiolitis. Medical Journal of Tabriz University of Medical Sciences. 2007;29(1):27-29.  Can D, Inan G, Yendur G, Oral R, Günay I. Salbutamol or mist in acute bronchiolitis. Acta Paediatr Jpn. 1998 Jun;40(3):252-5. | CrossRef | PubMed |
Can D, Inan G, Yendur G, Oral R, Günay I. Salbutamol or mist in acute bronchiolitis. Acta Paediatr Jpn. 1998 Jun;40(3):252-5. | CrossRef | PubMed | Cengizlier R, Saraçlar Y, Adalioğlu G, Tuncer A. Effect of oral and inhaled salbutamol in infants with bronchiolitis. Acta Paediatr Jpn. 1997 Feb;39(1):61-3. | CrossRef | PubMed |
Cengizlier R, Saraçlar Y, Adalioğlu G, Tuncer A. Effect of oral and inhaled salbutamol in infants with bronchiolitis. Acta Paediatr Jpn. 1997 Feb;39(1):61-3. | CrossRef | PubMed | Chevallier B, Aegerter P, Parat S, Bidat E, Renaud C, Lagardčre B. [Comparative study of nebulized sambutol against placebo in the acute phase of bronchiolitis in 33 infants aged 1 to 6 months]. Arch Pediatr. 1995 Jan;2(1):11-7. French. | CrossRef | PubMed |
Chevallier B, Aegerter P, Parat S, Bidat E, Renaud C, Lagardčre B. [Comparative study of nebulized sambutol against placebo in the acute phase of bronchiolitis in 33 infants aged 1 to 6 months]. Arch Pediatr. 1995 Jan;2(1):11-7. French. | CrossRef | PubMed | Chowdhury D, al Howasi M, Khalil M, al-Frayh AS, Chowdhury S, Ramia S. The role of bronchodilators in the management of bronchiolitis: a clinical trial. Ann Trop Paediatr. 1995;15(1):77-84. | CrossRef | PubMed |
Chowdhury D, al Howasi M, Khalil M, al-Frayh AS, Chowdhury S, Ramia S. The role of bronchodilators in the management of bronchiolitis: a clinical trial. Ann Trop Paediatr. 1995;15(1):77-84. | CrossRef | PubMed | Dobson JV, Stephens-Groff SM, McMahon SR, Stemmler MM, Brallier SL, Bay C. The use of albuterol in hospitalized infants with bronchiolitis. Pediatrics. 1998 Mar;101(3 Pt 1):361-8. | PubMed |
Dobson JV, Stephens-Groff SM, McMahon SR, Stemmler MM, Brallier SL, Bay C. The use of albuterol in hospitalized infants with bronchiolitis. Pediatrics. 1998 Mar;101(3 Pt 1):361-8. | PubMed | Gadomski AM, Lichenstein R, Horton L, King J, Keane V, Permutt T. Efficacy of albuterol in the management of bronchiolitis. Pediatrics. 1994 Jun;93(6 Pt 1):907-12. | PubMed |
Gadomski AM, Lichenstein R, Horton L, King J, Keane V, Permutt T. Efficacy of albuterol in the management of bronchiolitis. Pediatrics. 1994 Jun;93(6 Pt 1):907-12. | PubMed | Gadomski AM, Aref GH, el Din OB, el Sawy IH, Khallaf N, Black RE. Oral versus nebulized albuterol in the management of bronchiolitis in Egypt. J Pediatr. 1994 Jan;124(1):131-8. | CrossRef | PubMed |
Gadomski AM, Aref GH, el Din OB, el Sawy IH, Khallaf N, Black RE. Oral versus nebulized albuterol in the management of bronchiolitis in Egypt. J Pediatr. 1994 Jan;124(1):131-8. | CrossRef | PubMed | Goh A, Chay OM, Foo AL, Ong EK. Efficacy of bronchodilators in the treatment of bronchiolitis. Singapore Med J. 1997 Aug;38(8):326-8. | PubMed |
Goh A, Chay OM, Foo AL, Ong EK. Efficacy of bronchodilators in the treatment of bronchiolitis. Singapore Med J. 1997 Aug;38(8):326-8. | PubMed | Gómez-y-López RE, Hernández-Sierra JF, Torres-Ruvalcaba BA, Martínez-Puente E, del Carmen Martínez-Garcia M. [Comparative clinical study of dexamethasone vs. nebulized salbutamol in acute bronchiolitis]. Gac Med Mex. 2007 May-Jun;143(3):189-92. Spanish. | PubMed |
Gómez-y-López RE, Hernández-Sierra JF, Torres-Ruvalcaba BA, Martínez-Puente E, del Carmen Martínez-Garcia M. [Comparative clinical study of dexamethasone vs. nebulized salbutamol in acute bronchiolitis]. Gac Med Mex. 2007 May-Jun;143(3):189-92. Spanish. | PubMed | Gupta P, Aggarwal A, Gupta P, Sharma KK. Oral salbutamol for symptomatic relief in mild bronchiolitis a double blind randomized placebo controlled trial. Indian Pediatr. 2008 Jul;45(7):547-53. | PubMed |
Gupta P, Aggarwal A, Gupta P, Sharma KK. Oral salbutamol for symptomatic relief in mild bronchiolitis a double blind randomized placebo controlled trial. Indian Pediatr. 2008 Jul;45(7):547-53. | PubMed | Gurkan, F, Tuzun, H, Ece, A, Haspolat, K, Bosnak, M, Dikici, B. Comparison of treatments with nebulized salbutamol and epinephrine in acute bronchiolitis. 14th ERS Annual Congress; Glasgow, UK (Published in: European Respiratory Journal 2004;24(Suppl 48):344). 2004;24(Suppl 48):344.
Gurkan, F, Tuzun, H, Ece, A, Haspolat, K, Bosnak, M, Dikici, B. Comparison of treatments with nebulized salbutamol and epinephrine in acute bronchiolitis. 14th ERS Annual Congress; Glasgow, UK (Published in: European Respiratory Journal 2004;24(Suppl 48):344). 2004;24(Suppl 48):344.  Ho L, Collis G, Landau LI, Le Souef PN. Effect of salbutamol on oxygen saturation in bronchiolitis. Arch Dis Child. 1991 Sep;66(9):1061-4. | PubMed | PMC |
Ho L, Collis G, Landau LI, Le Souef PN. Effect of salbutamol on oxygen saturation in bronchiolitis. Arch Dis Child. 1991 Sep;66(9):1061-4. | PubMed | PMC | Ipek IO, Yalcin EU, Sezer RG, Bozaykut A. The efficacy of nebulized salbutamol, hypertonic saline and salbutamol/hypertonic saline combination in moderate bronchiolitis. Pulm Pharmacol Ther. 2011 Dec;24(6):633-7. | CrossRef | PubMed |
Ipek IO, Yalcin EU, Sezer RG, Bozaykut A. The efficacy of nebulized salbutamol, hypertonic saline and salbutamol/hypertonic saline combination in moderate bronchiolitis. Pulm Pharmacol Ther. 2011 Dec;24(6):633-7. | CrossRef | PubMed | John, BM, Patnaik, SK, Prasad, PL. Efficacy of nebulised epinephrine versus salbutamol in hospitalised children with bronchiolitis. Medical Journal Armed Forces India. 2006;62(4):354-357. | CrossRef |
John, BM, Patnaik, SK, Prasad, PL. Efficacy of nebulised epinephrine versus salbutamol in hospitalised children with bronchiolitis. Medical Journal Armed Forces India. 2006;62(4):354-357. | CrossRef | Karadag, B, Ceran, O, Dursun, E, Guven, G, Ozahi, I, Karakoc, F. Efficacy of bronchodilators in acute bronchiolitis. European Respiratory Journal. 2000;16(Suppl 31):562.
Karadag, B, Ceran, O, Dursun, E, Guven, G, Ozahi, I, Karakoc, F. Efficacy of bronchodilators in acute bronchiolitis. European Respiratory Journal. 2000;16(Suppl 31):562.  Karadag, B, Cerna, O, Dursun, E, Guven, G, Ozahi, I, Karakoc, F. Comparison of bronchodilators in acute bronchiolitis. European Respiratory Society Annual Congress. 2002;
Karadag, B, Cerna, O, Dursun, E, Guven, G, Ozahi, I, Karakoc, F. Comparison of bronchodilators in acute bronchiolitis. European Respiratory Society Annual Congress. 2002;  Karadag B, Ceran O, Guven G, Dursun E, Ipek IO, Karakoc F, Ersu RH, Bozaykut A, Inan S, Dagli E. Efficacy of salbutamol and ipratropium bromide in the management of acute bronchiolitis--a clinical trial. Respiration. 2008;76(3):283-7. Epub 2007 Nov 28. | CrossRef | PubMed |
Karadag B, Ceran O, Guven G, Dursun E, Ipek IO, Karakoc F, Ersu RH, Bozaykut A, Inan S, Dagli E. Efficacy of salbutamol and ipratropium bromide in the management of acute bronchiolitis--a clinical trial. Respiration. 2008;76(3):283-7. Epub 2007 Nov 28. | CrossRef | PubMed | Khashabi, J., Lak, S. Salari, Karamiyar, M., Mussavi, H.. Comparison of the efficacy of nebulized L-epinephrine, salbutamol and normal saline in acute bronchiolitis: a randomized clinical trial. Medical Journal of The Islamic Republic of Iran. 2005;19(2):119-25.
Khashabi, J., Lak, S. Salari, Karamiyar, M., Mussavi, H.. Comparison of the efficacy of nebulized L-epinephrine, salbutamol and normal saline in acute bronchiolitis: a randomized clinical trial. Medical Journal of The Islamic Republic of Iran. 2005;19(2):119-25.  Klassen TP, Rowe PC, Sutcliffe T, Ropp LJ, McDowell IW, Li MM. Randomized trial of salbutamol in acute bronchiolitis. J Pediatr. 1991 May;118(5):807-11. Erratum in: J Pediatr 1991 Dec;119(6):1010. | CrossRef | PubMed |
Klassen TP, Rowe PC, Sutcliffe T, Ropp LJ, McDowell IW, Li MM. Randomized trial of salbutamol in acute bronchiolitis. J Pediatr. 1991 May;118(5):807-11. Erratum in: J Pediatr 1991 Dec;119(6):1010. | CrossRef | PubMed | Kuyucu S, Unal S, Kuyucu N, Yilgor E. Additive effects of dexamethasone in nebulized salbutamol or L-epinephrine treated infants with acute bronchiolitis. Pediatr Int. 2004 Oct;46(5):539-44. | CrossRef | PubMed |
Kuyucu S, Unal S, Kuyucu N, Yilgor E. Additive effects of dexamethasone in nebulized salbutamol or L-epinephrine treated infants with acute bronchiolitis. Pediatr Int. 2004 Oct;46(5):539-44. | CrossRef | PubMed | Levin DL, Garg A, Hall LJ, Slogic S, Jarvis JD, Leiter JC. A prospective randomized controlled blinded study of three bronchodilators in infants with respiratory syncytial virus bronchiolitis on mechanical ventilation. Pediatr Crit Care Med. 2008 Nov;9(6):598-604. | CrossRef | PubMed |
Levin DL, Garg A, Hall LJ, Slogic S, Jarvis JD, Leiter JC. A prospective randomized controlled blinded study of three bronchodilators in infants with respiratory syncytial virus bronchiolitis on mechanical ventilation. Pediatr Crit Care Med. 2008 Nov;9(6):598-604. | CrossRef | PubMed | Lines, DR, Kattampallil, JS, Liston, P. Efficacy of nebulized salbutamol in bronchiolitis. Pediatric Reviews & Communications. 1990;5:121-9.
Lines, DR, Kattampallil, JS, Liston, P. Efficacy of nebulized salbutamol in bronchiolitis. Pediatric Reviews & Communications. 1990;5:121-9.  Luo Z, Liu E, Luo J, Li S, Zeng F, Yang X, Fu Z. Nebulized hypertonic saline/salbutamol solution treatment in hospitalized children with mild to moderate bronchiolitis. Pediatr Int. 2010 Apr;52(2):199-202. DOI: 10.1111/j.1442-200X.2009.02941.x. Epub 2009 Aug 7. | PubMed |
Luo Z, Liu E, Luo J, Li S, Zeng F, Yang X, Fu Z. Nebulized hypertonic saline/salbutamol solution treatment in hospitalized children with mild to moderate bronchiolitis. Pediatr Int. 2010 Apr;52(2):199-202. DOI: 10.1111/j.1442-200X.2009.02941.x. Epub 2009 Aug 7. | PubMed | Menon K, Sutcliffe T, Klassen TP. A randomized trial comparing the efficacy of epinephrine with salbutamol in the treatment of acute bronchiolitis. J Pediatr. 1995 Jun;126(6):1004-7. | CrossRef | PubMed |
Menon K, Sutcliffe T, Klassen TP. A randomized trial comparing the efficacy of epinephrine with salbutamol in the treatment of acute bronchiolitis. J Pediatr. 1995 Jun;126(6):1004-7. | CrossRef | PubMed | Mull CC, Scarfone RJ, Ferri LR, Carlin T, Salvaggio C, Bechtel KA, Trephan MA, Rissman RL, Gracely EJ. A randomized trial of nebulized epinephrine vs albuterol in the emergency department treatment of bronchiolitis. Arch Pediatr Adolesc Med. 2004 Feb;158(2):113-8. | CrossRef | PubMed |
Mull CC, Scarfone RJ, Ferri LR, Carlin T, Salvaggio C, Bechtel KA, Trephan MA, Rissman RL, Gracely EJ. A randomized trial of nebulized epinephrine vs albuterol in the emergency department treatment of bronchiolitis. Arch Pediatr Adolesc Med. 2004 Feb;158(2):113-8. | CrossRef | PubMed | Okutan, V, Akin, R, Kurekci, AE, Yanik, A, Ozcan, O, E, Gokcay. Effectiveness of nebulised adrenaline and salbutamol in the treatment of infants with bronchiolitis. Bulletin of Gulhane Military Medical Academy. 1998;40(2):199-204.
Okutan, V, Akin, R, Kurekci, AE, Yanik, A, Ozcan, O, E, Gokcay. Effectiveness of nebulised adrenaline and salbutamol in the treatment of infants with bronchiolitis. Bulletin of Gulhane Military Medical Academy. 1998;40(2):199-204.  Patel H, Gouin S, Platt RW. Randomized, double-blind, placebo-controlled trial of oral albuterol in infants with mild-to-moderate acute viral bronchiolitis. J Pediatr. 2003 May;142(5):509-14. | CrossRef | PubMed |
Patel H, Gouin S, Platt RW. Randomized, double-blind, placebo-controlled trial of oral albuterol in infants with mild-to-moderate acute viral bronchiolitis. J Pediatr. 2003 May;142(5):509-14. | CrossRef | PubMed | Patel H, Platt RW, Pekeles GS, Ducharme FM. A randomized, controlled trial of the effectiveness of nebulized therapy with epinephrine compared with albuterol and saline in infants hospitalized for acute viral bronchiolitis. J Pediatr. 2002 Dec;141(6):818-24. | CrossRef | PubMed |
Patel H, Platt RW, Pekeles GS, Ducharme FM. A randomized, controlled trial of the effectiveness of nebulized therapy with epinephrine compared with albuterol and saline in infants hospitalized for acute viral bronchiolitis. J Pediatr. 2002 Dec;141(6):818-24. | CrossRef | PubMed | Ralston S, Hartenberger C, Anaya T, Qualls C, Kelly HW. Randomized, placebo-controlled trial of albuterol and epinephrine at equipotent beta-2 agonist doses in acute bronchiolitis. Pediatr Pulmonol. 2005 Oct;40(4):292-9 | CrossRef | PubMed |
Ralston S, Hartenberger C, Anaya T, Qualls C, Kelly HW. Randomized, placebo-controlled trial of albuterol and epinephrine at equipotent beta-2 agonist doses in acute bronchiolitis. Pediatr Pulmonol. 2005 Oct;40(4):292-9 | CrossRef | PubMed | Ray MS, Singh V. Comparison of nebulized adrenaline versus salbutamol in wheeze associated respiratory tract infection in infants. Indian Pediatr. 2002 Jan;39(1):12-22. | PubMed |
Ray MS, Singh V. Comparison of nebulized adrenaline versus salbutamol in wheeze associated respiratory tract infection in infants. Indian Pediatr. 2002 Jan;39(1):12-22. | PubMed | Reijonen T, Korppi M, Pitkäkangas S, Tenhola S, Remes K. The clinical efficacy of nebulized racemic epinephrine and albuterol in acute bronchiolitis. Arch Pediatr Adolesc Med. 1995 Jun;149(6):686-92. | CrossRef | PubMed |
Reijonen T, Korppi M, Pitkäkangas S, Tenhola S, Remes K. The clinical efficacy of nebulized racemic epinephrine and albuterol in acute bronchiolitis. Arch Pediatr Adolesc Med. 1995 Jun;149(6):686-92. | CrossRef | PubMed | Sanchez I, De Koster J, Powell RE, Wolstein R, Chernick V. Effect of racemic epinephrine and salbutamol on clinical score and pulmonary mechanics in infants with bronchiolitis. J Pediatr. 1993 Jan;122(1):145-51. | CrossRef | PubMed |
Sanchez I, De Koster J, Powell RE, Wolstein R, Chernick V. Effect of racemic epinephrine and salbutamol on clinical score and pulmonary mechanics in infants with bronchiolitis. J Pediatr. 1993 Jan;122(1):145-51. | CrossRef | PubMed | Scarlett, EE, Walker, S, Rovitelli, A, Ren, CL. Tidal breathing responses to albuterol and normal saline in infants with viral bronchiolitis. Pediatric Allergy, Immunology, and Pulmonology. 2012;25(4):220-225. | CrossRef |
Scarlett, EE, Walker, S, Rovitelli, A, Ren, CL. Tidal breathing responses to albuterol and normal saline in infants with viral bronchiolitis. Pediatric Allergy, Immunology, and Pulmonology. 2012;25(4):220-225. | CrossRef | Schuh S, Canny G, Reisman JJ, Kerem E, Bentur L, Petric M, Levison H. Nebulized albuterol in acute bronchiolitis. J Pediatr. 1990 Oct;117(4):633-7. | CrossRef | PubMed |
Schuh S, Canny G, Reisman JJ, Kerem E, Bentur L, Petric M, Levison H. Nebulized albuterol in acute bronchiolitis. J Pediatr. 1990 Oct;117(4):633-7. | CrossRef | PubMed | Schweich PJ, Hurt TL, Walkley EI, Mullen N, Archibald LF. The use of nebulized albuterol in wheezing infants. Pediatr Emerg Care. 1992 Aug;8(4):184-8. | PubMed |
Schweich PJ, Hurt TL, Walkley EI, Mullen N, Archibald LF. The use of nebulized albuterol in wheezing infants. Pediatr Emerg Care. 1992 Aug;8(4):184-8. | PubMed | Tal A, Bavilski C, Yohai D, Bearman JE, Gorodischer R, Moses SW. Dexamethasone and salbutamol in the treatment of acute wheezing in infants. Pediatrics. 1983 Jan;71(1):13-8. | PubMed |
Tal A, Bavilski C, Yohai D, Bearman JE, Gorodischer R, Moses SW. Dexamethasone and salbutamol in the treatment of acute wheezing in infants. Pediatrics. 1983 Jan;71(1):13-8. | PubMed | Tepper RS, Rosenberg D, Eigen H, Reister T. Bronchodilator responsiveness in infants with bronchiolitis. Pediatr Pulmonol. 1994 Feb;17(2):81-5. | CrossRef | PubMed |
Tepper RS, Rosenberg D, Eigen H, Reister T. Bronchodilator responsiveness in infants with bronchiolitis. Pediatr Pulmonol. 1994 Feb;17(2):81-5. | CrossRef | PubMed | Tinsa F, Ben Rhouma A, Ghaffari H, Boussetta K, Zouari B, Brini I, Karboul L, Souid M, Bousnina S. A randomized, controlled trial of nebulized terbutaline for the first acute bronchiolitis in infants less than 12-months-old. Tunis Med. 2009 Mar;87(3):200-3. | PubMed |
Tinsa F, Ben Rhouma A, Ghaffari H, Boussetta K, Zouari B, Brini I, Karboul L, Souid M, Bousnina S. A randomized, controlled trial of nebulized terbutaline for the first acute bronchiolitis in infants less than 12-months-old. Tunis Med. 2009 Mar;87(3):200-3. | PubMed | Totapally BR, Demerci C, Zureikat G, Nolan B. Tidal breathing flow-volume loops in bronchiolitis in infancy: the effect of albuterol [ISRCTN47364493]. Crit Care. 2002 Apr;6(2):160-5. Epub 2002 Feb 7. | PubMed | PMC |
Totapally BR, Demerci C, Zureikat G, Nolan B. Tidal breathing flow-volume loops in bronchiolitis in infancy: the effect of albuterol [ISRCTN47364493]. Crit Care. 2002 Apr;6(2):160-5. Epub 2002 Feb 7. | PubMed | PMC | Uyan, AP, Ozyurek, H, Keskin, M, Afsar, Y, Yilmaz, E. Comparison of two different bronchodilators in the treatment of acute bronchiolitis. Çocuk Sağlığı ve Hastalıkları Dergisi. 2002;45(4):298-303.
Uyan, AP, Ozyurek, H, Keskin, M, Afsar, Y, Yilmaz, E. Comparison of two different bronchodilators in the treatment of acute bronchiolitis. Çocuk Sağlığı ve Hastalıkları Dergisi. 2002;45(4):298-303.  Wang EE, Milner R, Allen U, Maj H. Bronchodilators for treatment of mild bronchiolitis: a factorial randomised trial. Arch Dis Child. 1992 Mar;67(3):289-93. | PubMed | PMC |
Wang EE, Milner R, Allen U, Maj H. Bronchodilators for treatment of mild bronchiolitis: a factorial randomised trial. Arch Dis Child. 1992 Mar;67(3):289-93. | PubMed | PMC | Zamani MA, Movahhedi M, Nourbakhsh SM, Ganji F, Rafieian-Kopaei M, Mobasheri M, Khoshdel A, Etemadifar S, Shirani M, Keivani Hafshejani Z. Therapeutic effects of Ventolin versus hypertonic saline 3% for acute bronchiolitis in children. Med J Islam Repub Iran. 2015 May 6;29:212. eCollection 2015. | PubMed | PMC |
Zamani MA, Movahhedi M, Nourbakhsh SM, Ganji F, Rafieian-Kopaei M, Mobasheri M, Khoshdel A, Etemadifar S, Shirani M, Keivani Hafshejani Z. Therapeutic effects of Ventolin versus hypertonic saline 3% for acute bronchiolitis in children. Med J Islam Repub Iran. 2015 May 6;29:212. eCollection 2015. | PubMed | PMC | Ralston SL, Lieberthal AS, Meissner HC, Alverson BK, Baley JE, Gadomski AM, Johnson DW, Light MJ, Maraqa NF, Mendonca EA, Phelan KJ, Zorc JJ, Stanko-Lopp D, Brown MA, Nathanson I, Rosenblum E, Sayles S 3rd, Hernandez-Cancio S; American Academy of Pediatrics. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014 Nov;134(5):e1474-502. DOI:10.1542/peds.2014-2742. Erratum in: Pediatrics. 2015 Oct;136(4):782. | PubMed |
Ralston SL, Lieberthal AS, Meissner HC, Alverson BK, Baley JE, Gadomski AM, Johnson DW, Light MJ, Maraqa NF, Mendonca EA, Phelan KJ, Zorc JJ, Stanko-Lopp D, Brown MA, Nathanson I, Rosenblum E, Sayles S 3rd, Hernandez-Cancio S; American Academy of Pediatrics. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014 Nov;134(5):e1474-502. DOI:10.1542/peds.2014-2742. Erratum in: Pediatrics. 2015 Oct;136(4):782. | PubMed |Systematization of initiatives in sexual and reproductive health about good practices criteria in response to the COVID-19 pandemic in primary health care in Chile
Clinical, psychological, social, and family characterization of suicidal behavior in Chilean adolescents: a multiple correspondence analysis








