Key Words: Deep vein thrombosis, Pulmonary embolism, Bleeding
Resumen
Objetivo
Evaluar factores asociados a la recurrencia de episodios tromboembólicos en pacientes con un primer evento de enfermedad tromboembólica venosa intra-tratamiento, al ańo de suspendida la anticoagulación.
Método
Cohorte prospectiva con todos los pacientes consecutivos con un primer episodio de trombosis venosa profunda confirmado por eco Doppler, que iniciaron tratamiento anticoagulante incluidos en el Registro Institucional de Enfermedad Tromboembólica, entre junio de 2015 y marzo de 2019. Se excluyeron los pacientes con cáncer, con implante de filtro de vena cava inferior permanente y quienes se negaron a participar o no entregaron el consentimiento informado. Todos los pacientes fueron evaluados a los 30 días, pre-suspensión de anticoagulación con estudio de dímero D y la realización de una ecografía, y al menos un ańo de suspendida la anticoagulación. Todos los pacientes fueron evaluados para recurrencia, sangrado (mayor y menor) y muerte.
Resultados
Se reclutó a 304 pacientes durante el periodo de estudio. La tasa de recurrencia durante la anticoagulación fue de 5% (N = 16/303; intervalo de confianza 95%: 3 a 8), y durante el seguimiento post suspensión fue también 5% (N = 11/220; 95%: 2 a 9). La tasa de sangrado global fue del 13% (N = 39; 95%: 9 a 17), siendo mayor del 5% para sangrado. Los pacientes que recurrieron tenían una media más elevada de dímero D, neutrófilos, monocitos basales y mayor prevalencia de razón de dímero D ajustada por edad mayor a 0,5 previo a la suspensión. Además, presentaban más afectación de la pierna completa por ecografía y recibieron tratamiento anticoagulante de menor duración.
Conclusión
Si bien algunos parámetros basales y pre-suspensión dieron valores más altos, no se alcanzó significación estadística, probablemente debido al tamańo muestral y a la baja tasa de recurrencia post suspensión asociada al corto seguimiento.
|
Ideas clave
|
Introducción
La enfermedad tromboembólica venosa es la causa más frecuente de mortalidad prevenible en pacientes hospitalizados [1]. El tromboembolismo de pulmón y la trombosis venosa profunda de los miembros inferiores son dos manifestaciones de la misma enfermedad.
La trombosis venosa profunda de la extremidad inferior se subdivide según su localización en proximal (vena iliaca externa, femorales, poplítea) y distal (venas de la pantorrilla). La trombosis venosa profunda proximal reviste mayor importancia clínica, ya que se asocia más frecuentemente con factores de riesgo más graves (por ejemplo, cáncer activo, insuficiencia cardíaca congestiva, insuficiencia respiratoria, edad mayor a 75), mientras que la trombosis venosa profunda distal se asocia más a menudo con factores de riesgo transitorios (cirugía reciente de rodilla, inmovilidad, viajes prolongados y otros) [2],[3].
La anticoagulación se recomienda como tratamiento inicial para la enfermedad tromboembólica venosa dado que mejora la supervivencia después del tromboembolismo de pulmón, reduce la extensión asintomática de la trombosis venosa profunda y, posiblemente, la recurrencia de tromboembolia venosa a tres meses [4],[5]. Si bien la duración del tratamiento anticoagulante está bien definida en la mayoría de los casos a tres meses, hay situaciones especiales donde la duración del tratamiento no está claro (por ejemplo en tromboembolia venosa recurrente, tromboembolia venosa idiopática, pacientes con un factor de riesgo permanente como cáncer activo, síndrome antifosfolípido, entre otros) [6],[7].
A pesar de los tratamientos de anticoagulación estándar actuales, los resultados están lejos de ser óptimos debido a que la recurrencia es del 30% dentro de los cinco años, con un riesgo del 40% de desarrollar síndrome postrombótico dentro de los dos años [8].
La enfermedad tromboembólica venosa recurrente es una complicación severa [9], y puede ser fatal entre el 3,6 y el 10% de los pacientes. La recurrencia es más frecuente en pacientes con enfermedad tromboembólica venosa idiopática [10].
Actualmente, existen factores de riesgo clínicos asociados con mayor riesgo de recurrencia de enfermedad tromboembólica venosa. Los pacientes con factores de riesgo transitorios como la cirugía, trauma o embarazo presentan bajo riesgo de recurrencia y no se benefician con una duración prolongada de la anticoagulación [11]. Los factores de riesgo asociados a mayor recurrencia son la ausencia de un factor de riesgo transitorio, más de dos eventos trombóticos, sexo masculino, trombosis venosa profunda residual [12], filtro de vena cava [13], uso de estrógeno, diabetes mellitus, enfermedad neurológica con déficit motor, cáncer activo, enfermedad inflamatoria intestinal e insuficiencia renal crónica [14]. Asimismo, el sitio del primer episodio de enfermedad tromboembólica venosa parece influir en la tasa de recurrencia siendo de menor a mayor frecuencia trombosis venosa profunda, tromboembolismo de pulmón y tromboembolismo de pulmón combinado con trombosis venosa profunda [10].
Además de los factores clínicos, hay algunos signos detectados por eco Doppler que estarían asociados con mayor recurrencia [15],[16],[17],[18].
Dentro de los factores de laboratorio asociados a recurrencia, uno de los que han sido más estudiados es el dímero D que predice el riesgo de recurrencia de enfermedad tromboembólica venosa durante el tratamiento, o después de la suspensión de los anticoagulantes orales luego de finalizado el tratamiento de un primer episodio [19],[20],[21],[22],[23].
Objetivos
Evaluar los factores asociados a la recurrencia de episodios tromboembólicos en pacientes con un primer episodio de enfermedad tromboembólica venosa intra-tratamiento, y al menos a un año de suspendida la anticoagulación.
Métodos
Población de estudio
Diseñamos una cohorte prospectiva dinámica con todos los pacientes consecutivos con un primer episodio de trombosis venosa profunda, que iniciaron tratamiento anticoagulante incluidos en el Registro Institucional de Enfermedad Tromboembólica en el periodo desde el 1 de junio de 2015 hasta el 30 de marzo de 2019.
El enrolamiento se basó en la solicitud de un estudio diagnóstico. Se consideró caso de trombosis venosa profunda a aquellas confirmadas a través de eco Doppler de las venas de los miembros inferiores. Se excluyeron aquellos pacientes con negativa a participar o a otorgar el consentimiento informado, que padecían cáncer activo o tenían implantado un filtro de vena cava de manera permanente. El protocolo de estudio fue aprobado por la Junta de Revisión de Ética del Hospital Italiano de Buenos Aires.
Un investigador de tiempo completo examinó a todos los pacientes en el momento del diagnóstico inicial y actualizó la base de datos durante todas las visitas de seguimiento. El registro contenía información sobre datos demográficos basales, historia clínica y comorbilidades, examen físico y datos de laboratorio. Entre ellos se consideró el dímero D por método ELFA (combinación del método Enzyme-Linked Immuno Sorbent Assay, ELISA, con una lectura final por fluorescencia con equipos D Dimer exclusión II VIDAS, Biomerieux), e imagenológicos. La práctica habitual es seguir a estos pacientes hasta la muerte o hasta que se pierdan durante el seguimiento. La frecuencia del seguimiento quedó a discreción de los médicos tratantes.
Seguimiento y definiciones
Todos los pacientes fueron evaluados a los 30 días de pre-suspensión de anticoagulación para el estudio de dímero D y de una ecografía. También se estudió al menos al año de suspendida la anticoagulación, para análisis ecográfico y la realización de estudio de trombofilia, si eran menores de 55 años o no tenían factores de riesgo conocidos para la enfermedad tromboembólica venosa. Todos los pacientes fueron evaluados para recurrencia, sangrado (mayor y menor) y muerte a los 30 días, pre-suspensión y al menos al año de suspendida la anticoagulación. Se entendió por recurrencia a la progresión o nuevo episodio sintomático durante anticoagulación y una vez suspendida la misma [24]. Se consideró por finalizado el estudio si el paciente se retiró, se mudó o falleció posteriormente al último estudio complementario y luego de al menos un año de seguimiento post suspensión de la anticoagulación.
Consideraciones estadísticas
Se presentaron las variables cuantitativas como media y desvío estándar, o mediana e intervalo intercuartílico de acuerdo con la distribución observada. Se presentaron las variables categóricas como proporciones. Se calcularon los intervalos de confianza del 95% para cada uno de los estimadores de recurrencia, sangrado y muerte. Se testeó la asociación de cada variable con la recurrencia de enfermedad tromboembólica venosa utilizando el estimador de Kaplan Meier y la prueba de Cox Mantel para comparar curvas de sobrevida univariadas. Las variables candidatas fueron datos epidemiológicos, determinaciones de laboratorio y medidas objetivas de imágenes del trombo residual que ayuden a predecir recurrencia en pacientes con enfermedad tromboembólica venosa post suspensión de la anticoagulación. Se construyó un modelo de riesgo proporcional de Cox con variables explicativas categóricas dicotómicas significativas en el análisis univariado. Se presentó cada variable con el Hazard ratio crudo y ajustado con su intervalo de confianza del 95%. Se consideró estadísticamente significativas las probabilidades menores a 0,05. Se utilizó para el análisis estadístico el software STATA versión 13.
Resultados
Participantes
El registro institucional arrojó 950 pacientes que fueron diagnosticados con nueva tromboembolia venosa entre el 1 de junio de 2015 y el 30 de marzo de 2019, de los cuales excluimos 647. Las tres principales causas de exclusión fueron 300 (46%) pacientes con enfermedad tromboembólica venosa previa, 142 (22%) que tenían cáncer y 123 (19%) presentaban otra cobertura de salud diferente al plan de salud del Hospital Italiano de Buenos Aires. En tanto, 303 pacientes cumplieron con los criterios de selección (Figura 1).
En la Tabla 1 se muestran las características generales de los pacientes incluidos.
Figura 1. Diagrama de flujo de pacientes.
Tabla 1. Características generales
Características del laboratorio basales y pre-suspensión de anticoagulación (N = 303).
La mediana de dímero D basal fue de 5000 (rango intercuartílico 2600 a 5000) y pre-suspensión de 441 (253 a 657) nanogramos por mililitro de unidades equivalentes de fibrina. El recuento basal del hemograma fue: hematocrito 38% (rango intercuartil33% a 40%), leucocitos con una mediana de 7838 (6622 a 9949), neutrófilos 69% (60% a 77%). En cuanto al grupo sanguíneo y RH solo se contó con el reporte de 79 pacientes: A 43% (34), AB 5,1% (4), B 16,5% (13), O 35,4% (28) y RH positivo 92,4% (73).
Características ecografía
Al diagnóstico, 13% (40) presentaron compromiso de toda la pierna y el 11% (32) fue proximal. Post suspensión, el 19% de los pacientes persistían con algún grado de oclusión de la luz. En la Tabla 2 se muestran las características ecográficas.
Tabla 2. Características ecográficas.
Trombofilia
La tasa de trombofilia global fue del 5% (N = 14, intervalo de confianza 95%: 3 a 8), de los cuales el 36% (5) presentaban Factor V de Leiden, 50% (7) síndrome antifosfolípido y 14% (2) mutación de la protrombina G20210A. De los pacientes con trombofilia, solo uno recurrió intra-tratamiento (síndrome antifosfolípido). De los 14 pacientes con trombofilia, solo a seis se les suspendió la anticoagulación y ninguno recurrió al año.
Tratamiento
Todos los pacientes recibieron anticoagulación al momento del episodio trombótico. Los tratamientos más frecuentes fueron acenocumarol y enoxaparina. En la Tabla 4 se muestra el tipo de tratamiento instaurado. Al año post evento, 21% (64) persisten anticoagulados. Los motivos de persistencia de anticoagulación fueron 53% (34) anticoagulado de por vida por fibrilación auricular, alto riesgo de recurrencia 9% (6), trombofilia en 8 % (5) y el resto no estaba aclarado el motivo. En los 240 que suspendieron anticoagulación, la mediana de tratamiento fue seis meses (rango intercuartílico 3 a 9 meses). En la Tabla 3 se muestra el tratamiento de la trombosis venosa profunda.
Tabla 3. Tratamiento instaurado por la trombosis venosa profunda.
Tabla 4. Recurrencia de enfermedad tromboembólica venosa a los 6, 12, 24 y 36 meses de seguimiento.
Eventos
La tasa de recurrencia durante la anticoagulación fue 5% (N = 16/303, intervalo de confianza 95%: 3 a 8), y durante el seguimiento post suspensión fue también 5% (N = 11/220, intervalo de confianza 95%: 3 a 9). De los que recurrieron el 40% (N = 6) estaba en tratamiento con acenocumarol, el 30% (N = 5) con enoxaparina y los restantes con heparina no fraccionada, apixaban y rivaroxaban.
La tasa de sangrado global fue del 13% (N = 39, intervalo de confianza 95%: 9 a 17), siendo para sangrado mayor del 5% (N = 16, intervalo de confianza 95%: 3 a 8), dos pacientes fallecieron a causa del sangrado producido por accidente cerebral vascular hemorrágico. La tasa de sangrado menor fue de 7% (N = 21, intervalo de confianza 95%: 4 a 10).
La mortalidad global fue del 17% (N = 53, intervalo de confianza 95%: 13 a 22), de los cuales más de la mitad falleció en los primeros tres meses (57%, 30/53).
Recurrencia post suspensión de anticoagulación
Los pacientes con el resultado primario de recurrencia post suspensión tenían una media más elevada de dímero D, recuentos de neutrófilos y monocitos basales. También presentaban más afectación de la pierna completa por ecografía y recibieron tratamiento anticoagulante durante menos tiempo. Sin embargo, no se alcanzaron diferencias estadísticamente significativas. En la Tabla 5 se muestran los Hazard ratio crudos para recurrencia post suspensión de anticoagulación.
Tabla 5. Riesgo de recurrencia.
Discusión
En este trabajo se evaluaron los factores asociados a la recurrencia de eventos tromboembólicos en pacientes con un primer evento de enfermedad tromboembólica venosa, sin cáncer, intra-tratamiento y al año de suspendida la anticoagulación.
La presencia de trombofilias de bajo riesgo como el factor V Leiden y la PT G20210A son factores de riesgo del primer episodio de enfermedad tromboembólica venosa con un riesgo relativo de aproximadamente de 5 a 7 y de 3 a 4, respectivamente. No obstante, estas características no afectan el riesgo de recurrencia de manera importante, asociándose a un aumento en el riesgo de recurrencia menor a 1,5% [25],[26]. En nuestro estudio la prevalencia de factor V Leiden y PTG20210A fueron muy bajas, 1,8 y 0,7% respectivamente, por lo que no se puede realizar un apropiado análisis de riesgo de recurrencia asociado a su presencia.
Con respecto a la presencia de síndrome antifosfolípido, la recurrencia intra-tratamiento con antagonistas de la vitamina K es de 3,7% con rango normalizado internacional entre 2,0 y 3,0. En estos pacientes está indicada la anticoagulación prolongada [27]. En nuestro trabajo solo uno de los pacientes presentó recurrencia de eventos intra-tratamiento. La prevalencia de síndrome antifosfolípidos en nuestra población fue de 2,5%, lo cual es un bajo reporte comparado con la literatura internacional que da cuenta de 6 a 19% [17].
En nuestro estudio no pudimos demostrar que factores como la edad, valores de dímero D, tipo de anticoagulación y duración de esta, así como la localización proximal de las trombosis (aquellas que afecten al eje iliaco-femoral con o sin compromiso de la vena poplítea) estén asociadas a recurrencia, porque ninguno de los pacientes de nuestro estudio presentó recurrencia en el tiempo evaluado, en comparación con el resto de los estudios que tuvieron seguimientos más prolongados. La misma limitación se presentó cuando quisimos demostrar que la extensión del trombo y la presencia de secuelas post trombóticas son factores de riesgo independientes para recurrencia [18],[28],[29].
La tasa de sangrado global fue relativamente alta (13%), siendo para sangrado mayor del 5% más elevado que lo reportado en la literatura internacional, en donde el sangrado mayor se encuentra entre un 1 y 4% [30].
Este trabajo tiene potenciales limitaciones. El seguimiento post suspensión incluyó al menos el primer año (algunos pacientes se siguieron hasta 36 meses con un N escaso), por lo que hubo pocos eventos. Se sabe que con el tiempo la tasa de recurrencia aumenta [21],[28], por lo que la falta de asociación con características que se conocen que aumentan la tasa de recurrencia puede ser debido al corto tiempo de seguimiento y a una falta de poder estadístico: falta de N suficiente y presencia de pocos eventos, razón por la cual se reportan las frecuencias acumuladas en resultados.
Como fortaleza, estos datos de una cohorte dinámica reflejan la evidencia en el mundo real, en donde los pacientes son evaluados, tratados y seguidos de manera distinta que en los ensayos clínicos [22],[23]. El seguimiento prospectivo de una cohorte de características cerradas asegura que el seguimiento de los eventos principales de recurrencia, sangrado y muerte sean exactos (los pacientes solo se atienden en el Hospital Italiano de Buenos Aires y toda su consulta, estudios, internaciones están registradas en el repositorio de la historia clínica electrónica). Adicionalmente, estos datos muestran evidencia del mundo real en una población añosa (media de edad 78 años).
Conclusión
En este trabajo se evaluaron los factores asociados a la recurrencia de eventos tromboembólicos en pacientes con un primer evento de enfermedad tromboembólica venosa sin cáncer, al menos a un año de suspendida la anticoagulación en una cohorte prospectiva dinámica.
Si bien los pacientes que recurrieron tenían una media más elevada de dímero D, neutrófilos y monocitos basales, presentaban más afectación de la pierna completa por ecografía y recibieron tratamiento anticoagulante de menor duración. Estas diferencias no fueron estadísticamente significativas, probablemente debido al tamaño muestral y a la baja tasa de recurrencia post suspensión asociada al corto seguimiento.
Notas
Roles de contribución
MLPM, TGF, DG, FBQ: conceptualización, metodología, software, validación, análisis formal, investigación, recursos, curaduría de datos, escritura, primera redacción, revisión, edición, visualización, supervisión, administración del proyecto y obtención de financiamiento. DM, NS, JR, FD, MM, FV: conceptualización e investigación.
Declaración de conflictos de intereses
Los autores completaron la declaración de conflictos de interés de ICMJE y declararon que no recibieron fondos por la realización de este artículo; no tienen relaciones financieras con organizaciones que puedan tener interés en el artículo publicado en los últimos tres años y no tienen otras relaciones o actividades que puedan influenciar en la publicación del artículo. Los formularios se pueden solicitar contactando al autor responsable o al Comité Editorial de la Revista.
Consideraciones éticas
El presente estudio se realizó respetando las consideraciones relativas al cuidado de los participantes en investigación clínica incluidas en la Declaración de Helsinki y con acuerdo a la Guía para Investigaciones en Salud Humana (Resolución 1480/11) del Ministerio de Salud de la Nación Argentina. El mismo fue aprobado por el comité de ética para la investigación del hospital Italiano de Buenos Aires (CEPI) para su desarrollo con número de aprobación de protocolo: 2151 con fecha del 7 de noviembre de 2013.
Declaración de acceso a datos
La base de datos de este estudio se encuentra disponible a solicitud del interesado.
Financiamiento
El trabajo recibió financiamiento de la Beca del Consejo de Investigación del Hospital Italiano de Buenos Aires, Argentina, de 2011.
Agradecimientos
Alejandra Romero, Juan Fornos, Akemi Zanella, Carolina Betancourth, Martina Aineseder.
Idioma de envío
Español.

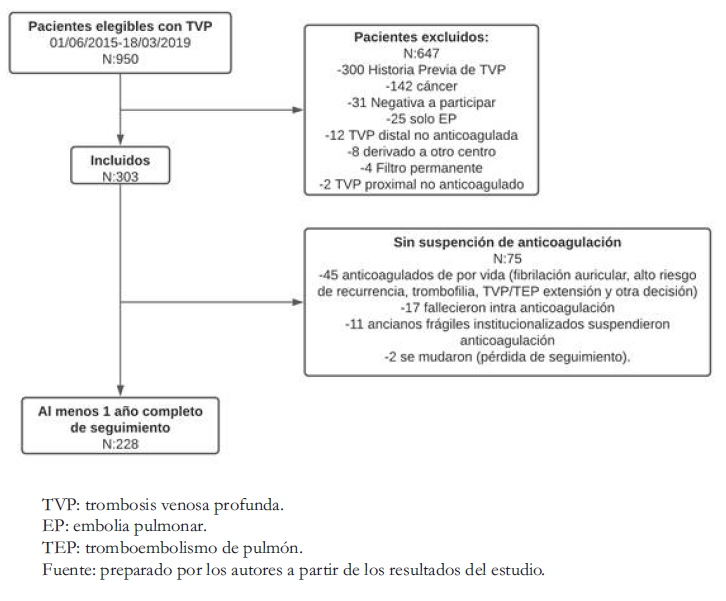 Figura 1. Diagrama de flujo de pacientes.
Figura 1. Diagrama de flujo de pacientes.

 Tabla 1. Características generales
Tabla 1. Características generales

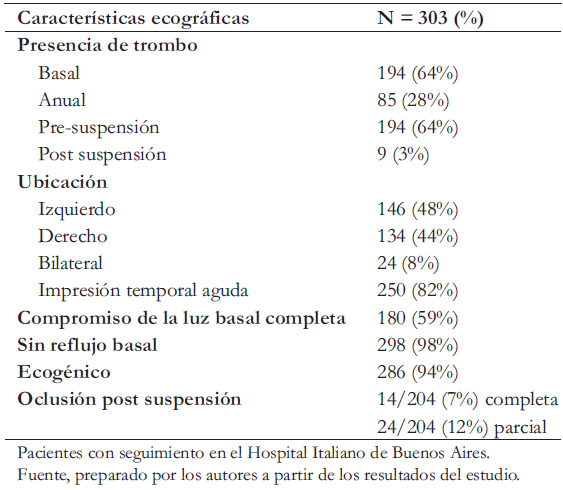 Tabla 2. Características ecográficas.
Tabla 2. Características ecográficas.

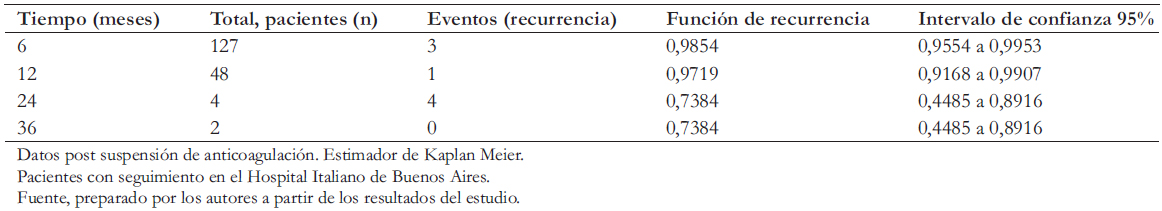 Tabla 3. Tratamiento instaurado por la trombosis venosa profunda.
Tabla 3. Tratamiento instaurado por la trombosis venosa profunda.

 Tabla 4. Recurrencia de enfermedad tromboembólica venosa a los 6, 12, 24 y 36 meses de seguimiento.
Tabla 4. Recurrencia de enfermedad tromboembólica venosa a los 6, 12, 24 y 36 meses de seguimiento.

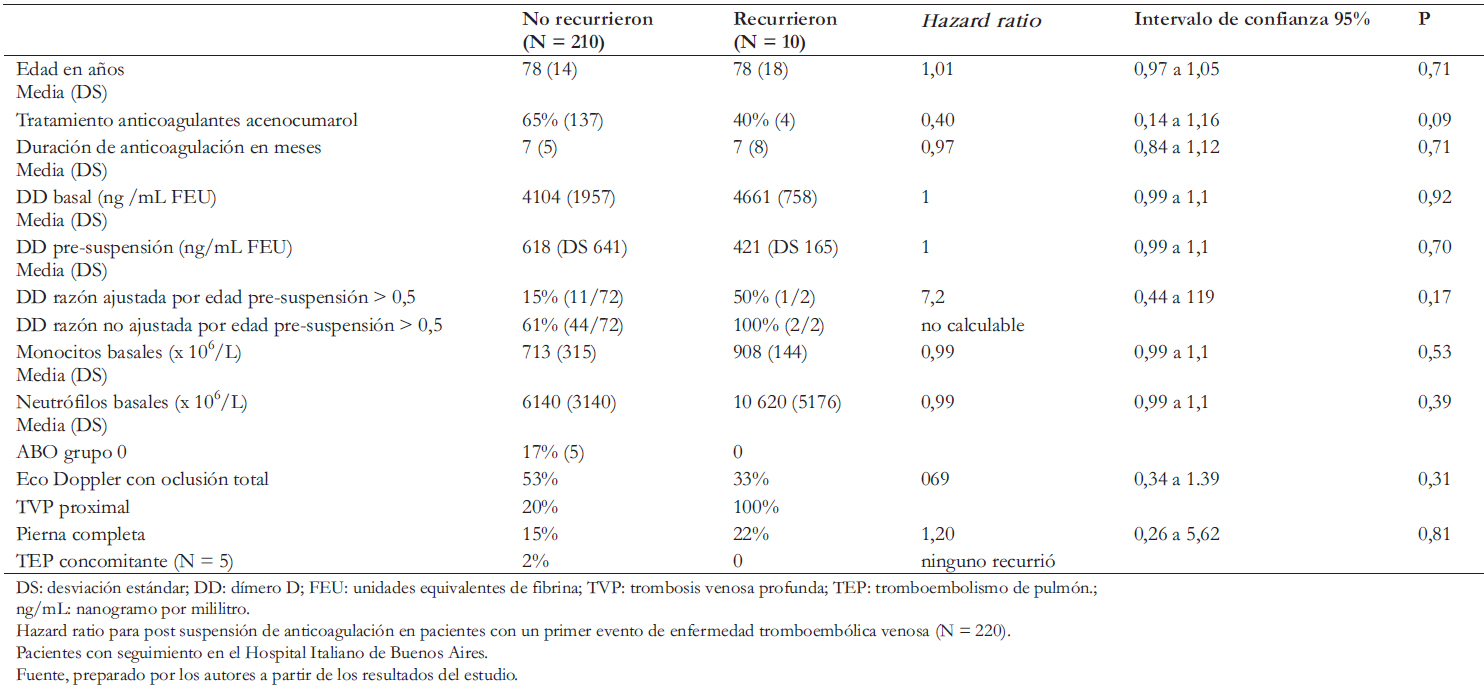 Tabla 5. Riesgo de recurrencia.
Tabla 5. Riesgo de recurrencia.

Objetivo
Evaluar factores asociados a la recurrencia de episodios tromboembólicos en pacientes con un primer evento de enfermedad tromboembólica venosa intra-tratamiento, al ańo de suspendida la anticoagulación.
Método
Cohorte prospectiva con todos los pacientes consecutivos con un primer episodio de trombosis venosa profunda confirmado por eco Doppler, que iniciaron tratamiento anticoagulante incluidos en el Registro Institucional de Enfermedad Tromboembólica, entre junio de 2015 y marzo de 2019. Se excluyeron los pacientes con cáncer, con implante de filtro de vena cava inferior permanente y quienes se negaron a participar o no entregaron el consentimiento informado. Todos los pacientes fueron evaluados a los 30 días, pre-suspensión de anticoagulación con estudio de dímero D y la realización de una ecografía, y al menos un ańo de suspendida la anticoagulación. Todos los pacientes fueron evaluados para recurrencia, sangrado (mayor y menor) y muerte.
Resultados
Se reclutó a 304 pacientes durante el periodo de estudio. La tasa de recurrencia durante la anticoagulación fue de 5% (N = 16/303; intervalo de confianza 95%: 3 a 8), y durante el seguimiento post suspensión fue también 5% (N = 11/220; 95%: 2 a 9). La tasa de sangrado global fue del 13% (N = 39; 95%: 9 a 17), siendo mayor del 5% para sangrado. Los pacientes que recurrieron tenían una media más elevada de dímero D, neutrófilos, monocitos basales y mayor prevalencia de razón de dímero D ajustada por edad mayor a 0,5 previo a la suspensión. Además, presentaban más afectación de la pierna completa por ecografía y recibieron tratamiento anticoagulante de menor duración.
Conclusión
Si bien algunos parámetros basales y pre-suspensión dieron valores más altos, no se alcanzó significación estadística, probablemente debido al tamańo muestral y a la baja tasa de recurrencia post suspensión asociada al corto seguimiento.
 Authors:
María Lourdes Posadas-Martínez[1], Felipe Torres Gómez[1], Daniela Mezzarobba[2], Natalia Schutz[2], Jesica Ruberto[3], Fernanda Dovasio[3], Marta Elba Martinuzzo[2], Fernando Javier Vázquez[1], Fernan Bernaldo de Quirós[1], Diego Giunta[1]
Authors:
María Lourdes Posadas-Martínez[1], Felipe Torres Gómez[1], Daniela Mezzarobba[2], Natalia Schutz[2], Jesica Ruberto[3], Fernanda Dovasio[3], Marta Elba Martinuzzo[2], Fernando Javier Vázquez[1], Fernan Bernaldo de Quirós[1], Diego Giunta[1]
Affiliation:
[1] Área de investigación del servicio de Medicina Interna, Hospital Italiano de Buenos Aires, Buenos Aires, Argentina
[2] Servicio de Hematología, Hospital Italiano de Buenos Aires, Buenos Aires, Argentina
[3] Servicio de Imágenes Diagnósticas, Hospital Italiano de Buenos Aires, Buenos Aires, Argentina
E-mail: sablepipe87@gmail.com
Author address:
[1] Teniente General Juan Domingo Perón 4190
Buenos Aires
Argentina

Citation: Posadas-Martínez ML, Torres Gómez F, Mezzarobba D, Schutz N, Ruberto J, Dovasio F, et al. Predictors of recurrence of venous thromboembolic disease after discontinuing of anticoagulation: a prospective cohort study. Medwave 2021;21(11):e002068 doi: 10.5867/medwave.2021.11.002068
Submission date: 13/12/2020
Acceptance date: 10/11/2021
Publication date: 28/12/2021
Origin: Not commissioned
Type of review: Externally peer-reviewed by three reviewers, double-blind

Comments (0)
We are pleased to have your comment on one of our articles. Your comment will be published as soon as it is posted. However, Medwave reserves the right to remove it later if the editors consider your comment to be: offensive in some sense, irrelevant, trivial, contains grammatical mistakes, contains political harangues, appears to be advertising, contains data from a particular person or suggests the need for changes in practice in terms of diagnostic, preventive or therapeutic interventions, if that evidence has not previously been published in a peer-reviewed journal.
No comments on this article.
To comment please log in
 Medwave provides HTML and PDF download counts as well as other harvested interaction metrics.
Medwave provides HTML and PDF download counts as well as other harvested interaction metrics. There may be a 48-hour delay for most recent metrics to be posted.

- Acute Pulmonary Embolism. New England Journal of Medicine. 2010:1972-1975. | CrossRef |
- Vázquez FJ, Posadas-Martínez ML, Vicens J, González Bernaldo de Quirós F, Giunta DH. Incidence rate of symptomatic venous thromboembolic disease in patients from a medical care program in Buenos Aires, Argentina: a prospective cohort. Thromb J. 2013;11: 16. | CrossRef |
- Galanaud J-P, Sevestre-Pietri M-A, Bosson J-L, Laroche J-P, Righini M, Brisot D, et al. Comparative study on risk factors and early outcome of symptomatic distal versus proximal deep vein thrombosis: results from the OPTIMEV study. Thromb Haemost. 2009;102: 493-500. | CrossRef |
- Heit JA, Lahr BD, Petterson TM, Bailey KR, Ashrani AA, Melton LJ 3rd. Heparin and warfarin anticoagulation intensity as predictors of recurrence after deep vein thrombosis or pulmonary embolism: a population-based cohort study. Blood. 2011;118: 4992-4999. | CrossRef |
- Salvi A, Nitti C, Fabbri A, Groff P, Ruggiero EG, Agnelli G. Diagnosis and Treatment of Deep Vein Thrombosis in the Emergency Department: Results of an Italian Nominal Group Technique Study. Clin Appl Thromb Hemost. 2020;26. | CrossRef |
- Hirsh J, Lee AYY. How we diagnose and treat deep vein thrombosis. Blood. 2002;99: 3102-3110. | CrossRef |
- Kearon C, Kahn SR, Agnelli G, Goldhaber S, Raskob GE, Comerota AJ. Antithrombotic therapy for venous thromboembolic disease: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition). Chest. 2008;133: 454S-545S. | CrossRef |
- Yamaki T. Recent Advances in Hematology Research: Deep Vein Thrombosis: Symptoms, Diagnosis and Treatments. Nova Science Publishers; 2012.
- Douketis JD, Gu CS, Schulman S, Ghirarduzzi A, Pengo V, Prandoni P. The risk for fatal pulmonary embolism after discontinuing anticoagulant therapy for venous thromboembolism. Ann Intern Med. 2007;147: 766-774. | CrossRef |
- Rose PE. Risk Factors for Venous Thromboembolism. Handbook of Venous Thromboembolism. Chichester, UK: John Wiley & Sons, Ltd; 2017:1-12.
- Kyrle PA, Eichinger S. Risk assessment for recurrent venous thrombosis - Authors’ reply. Lancet. 2011;377: 1073-1074. | CrossRef |
- Poli D, Cenci C, Antonucci E, Grifoni E, Arcangeli C, Prisco D, et al. Risk of recurrence in patients with pulmonary embolism: predictive role of D-dimer and of residual perfusion defects on lung scintigraphy. Thromb Haemost. 2013;109: 181-186. | CrossRef |
- Kyrle PA, Eichinger S. The risk of recurrent venous thromboembolism: the Austrian Study on Recurrent Venous Thromboembolism. Wien Klin Wochenschr. 2003;115: 471-474. | CrossRef |
- Piazza G, Goldhaber S, Kroll A, Goldberg R, Emery C, Spencer F. Venous thromboembolism in patients with diabetes mellitus. J Am Coll Cardiol. 2012;59: E1874. | CrossRef |
- Galanaud J-P, Sevestre M-A, Genty C, Laroche J-P, Zizka V, Quéré I, et al. Comparison of the clinical history of symptomatic isolated muscular calf vein thrombosis versus deep calf vein thrombosis. J Vasc Surg. 2010;52: 932-8, 938.e1-2. | CrossRef |
- Akesson H, Brudin L, Dahlström JA, Eklöf B, Ohlin P, Plate G. Venous function assessed during a 5 year period after acute ilio-femoral venous thrombosis treated with anticoagulation. Eur J Vasc Surg. 1990;4: 4348. | CrossRef |
- Duffett L, Castellucci LA, Forgie MA. Pulmonary embolism: update on management and controversies. BMJ. 2020:m2177. | CrossRef |
- Prandoni P, Lensing AWA, Prins MH, Bernardi E, Marchiori A, Bagatella P, et al. Residual venous thrombosis as a predictive factor of recurrent venous thromboembolism. Ann Intern Med. 2002;137: 955-960. | CrossRef |
- Palareti G, Legnani C, Cosmi B, Guazzaloca G, Pancani C, Coccheri S. Risk of venous thromboembolism recurrence: high negative predictive value of D-dimer performed after oral anticoagulation is stopped. Thromb Haemost. 2002;87: 7-12. | CrossRef |
- Khan F, Rodger M. 4. Abstract title: Meta-analysis of long-term risk of recurrent venous thromboembolism after stopping anticoagulation in men and women with first unprovoked venous thromboembolism. Thromb Res. 2018;170: 5. | CrossRef |
- Nagler M, Ten Cate H, Prins MH, Ten Cate-Hoek AJ. Risk factors for recurrence in deep vein thrombosis patients following a tailored anticoagulant treatment incorporating residual vein obstruction. Res Pract Thromb Haemost. 2018;2: 299-309. | CrossRef |
- Klein SJ, Vedantham S. Acute deep vein thrombosis cases in the real world. Semin Intervent Radiol. 2012;29: 23-28. | CrossRef |
- Ioannou P, Kladou E. Anticoagulation management in deep venous thrombosis - real world data and unmet needs. Hippokratia. 2019;23: 144. | Link |
- Acute Pulmonary Embolism. New England Journal of Medicine. 2010:1972-1975. | CrossRef |
- Marchiori A, Mosena L, Prins MH, Prandoni P. The risk of recurrent venous thromboembolism among heterozygous carriers of factor V Leiden or prothrombin G20210A mutation. A systematic review of prospective studies. Haematologica. 2007;92:1107-1114. | CrossRef |
- Ho WK, Hankey GJ, Quinlan DJ, Eikelboom JW. Risk of recurrent venous thromboembolism in patients with common thrombophilia: a systematic review. Arch Intern Med. 2006;166: 729-736. | CrossRef |
- Crowther MA, Ginsberg JS, Julian J, Denburg J, Hirsh J, Douketis J, et al. A comparison of two intensities of warfarin for the prevention of recurrent thrombosis in patients with the antiphospholipid antibody syndrome. N Engl J Med. 2003;349:1133-1138. | CrossRef |
- Prandoni P, Noventa F, Ghirarduzzi A, Pengo V, Bernardi E, Pesavento R, et al. The risk of recurrent venous thromboembolism after discontinuing anticoagulation in patients with acute proximal deep vein thrombosis or pulmonary embolism. A prospective cohort study in 1,626 patients. Haematologica. 2007:199-205. | CrossRef |
- Labropoulos N, Waggoner T, Sammis W, Samali S, Pappas PJ. The effect of venous thrombus location and extent on the development of post-thrombotic signs and symptoms. J Vasc Surg. 2008;48: 407-412. | CrossRef |
- Enríquez A, Baranchuk A, Corbalán R. [Management of bleeding associated with direct oral anticoagulants: update on reversal strategies]. Rev Med Chil. 2019;147: 73-82. | CrossRef |
 Vázquez FJ, Posadas-Martínez ML, Vicens J, González Bernaldo de Quirós F, Giunta DH. Incidence rate of symptomatic venous thromboembolic disease in patients from a medical care program in Buenos Aires, Argentina: a prospective cohort. Thromb J. 2013;11: 16. | CrossRef |
Vázquez FJ, Posadas-Martínez ML, Vicens J, González Bernaldo de Quirós F, Giunta DH. Incidence rate of symptomatic venous thromboembolic disease in patients from a medical care program in Buenos Aires, Argentina: a prospective cohort. Thromb J. 2013;11: 16. | CrossRef | Galanaud J-P, Sevestre-Pietri M-A, Bosson J-L, Laroche J-P, Righini M, Brisot D, et al. Comparative study on risk factors and early outcome of symptomatic distal versus proximal deep vein thrombosis: results from the OPTIMEV study. Thromb Haemost. 2009;102: 493-500. | CrossRef |
Galanaud J-P, Sevestre-Pietri M-A, Bosson J-L, Laroche J-P, Righini M, Brisot D, et al. Comparative study on risk factors and early outcome of symptomatic distal versus proximal deep vein thrombosis: results from the OPTIMEV study. Thromb Haemost. 2009;102: 493-500. | CrossRef | Heit JA, Lahr BD, Petterson TM, Bailey KR, Ashrani AA, Melton LJ 3rd. Heparin and warfarin anticoagulation intensity as predictors of recurrence after deep vein thrombosis or pulmonary embolism: a population-based cohort study. Blood. 2011;118: 4992-4999. | CrossRef |
Heit JA, Lahr BD, Petterson TM, Bailey KR, Ashrani AA, Melton LJ 3rd. Heparin and warfarin anticoagulation intensity as predictors of recurrence after deep vein thrombosis or pulmonary embolism: a population-based cohort study. Blood. 2011;118: 4992-4999. | CrossRef | Salvi A, Nitti C, Fabbri A, Groff P, Ruggiero EG, Agnelli G. Diagnosis and Treatment of Deep Vein Thrombosis in the Emergency Department: Results of an Italian Nominal Group Technique Study. Clin Appl Thromb Hemost. 2020;26. | CrossRef |
Salvi A, Nitti C, Fabbri A, Groff P, Ruggiero EG, Agnelli G. Diagnosis and Treatment of Deep Vein Thrombosis in the Emergency Department: Results of an Italian Nominal Group Technique Study. Clin Appl Thromb Hemost. 2020;26. | CrossRef | Hirsh J, Lee AYY. How we diagnose and treat deep vein thrombosis. Blood. 2002;99: 3102-3110. | CrossRef |
Hirsh J, Lee AYY. How we diagnose and treat deep vein thrombosis. Blood. 2002;99: 3102-3110. | CrossRef | Kearon C, Kahn SR, Agnelli G, Goldhaber S, Raskob GE, Comerota AJ. Antithrombotic therapy for venous thromboembolic disease: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition). Chest. 2008;133: 454S-545S. | CrossRef |
Kearon C, Kahn SR, Agnelli G, Goldhaber S, Raskob GE, Comerota AJ. Antithrombotic therapy for venous thromboembolic disease: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th Edition). Chest. 2008;133: 454S-545S. | CrossRef | Yamaki T. Recent Advances in Hematology Research: Deep Vein Thrombosis: Symptoms, Diagnosis and Treatments. Nova Science Publishers; 2012.
Yamaki T. Recent Advances in Hematology Research: Deep Vein Thrombosis: Symptoms, Diagnosis and Treatments. Nova Science Publishers; 2012.  Douketis JD, Gu CS, Schulman S, Ghirarduzzi A, Pengo V, Prandoni P. The risk for fatal pulmonary embolism after discontinuing anticoagulant therapy for venous thromboembolism. Ann Intern Med. 2007;147: 766-774. | CrossRef |
Douketis JD, Gu CS, Schulman S, Ghirarduzzi A, Pengo V, Prandoni P. The risk for fatal pulmonary embolism after discontinuing anticoagulant therapy for venous thromboembolism. Ann Intern Med. 2007;147: 766-774. | CrossRef | Rose PE. Risk Factors for Venous Thromboembolism. Handbook of Venous Thromboembolism. Chichester, UK: John Wiley & Sons, Ltd; 2017:1-12.
Rose PE. Risk Factors for Venous Thromboembolism. Handbook of Venous Thromboembolism. Chichester, UK: John Wiley & Sons, Ltd; 2017:1-12.  Kyrle PA, Eichinger S. Risk assessment for recurrent venous thrombosis - Authors’ reply. Lancet. 2011;377: 1073-1074. | CrossRef |
Kyrle PA, Eichinger S. Risk assessment for recurrent venous thrombosis - Authors’ reply. Lancet. 2011;377: 1073-1074. | CrossRef | Poli D, Cenci C, Antonucci E, Grifoni E, Arcangeli C, Prisco D, et al. Risk of recurrence in patients with pulmonary embolism: predictive role of D-dimer and of residual perfusion defects on lung scintigraphy. Thromb Haemost. 2013;109: 181-186. | CrossRef |
Poli D, Cenci C, Antonucci E, Grifoni E, Arcangeli C, Prisco D, et al. Risk of recurrence in patients with pulmonary embolism: predictive role of D-dimer and of residual perfusion defects on lung scintigraphy. Thromb Haemost. 2013;109: 181-186. | CrossRef | Kyrle PA, Eichinger S. The risk of recurrent venous thromboembolism: the Austrian Study on Recurrent Venous Thromboembolism. Wien Klin Wochenschr. 2003;115: 471-474. | CrossRef |
Kyrle PA, Eichinger S. The risk of recurrent venous thromboembolism: the Austrian Study on Recurrent Venous Thromboembolism. Wien Klin Wochenschr. 2003;115: 471-474. | CrossRef | Piazza G, Goldhaber S, Kroll A, Goldberg R, Emery C, Spencer F. Venous thromboembolism in patients with diabetes mellitus. J Am Coll Cardiol. 2012;59: E1874. | CrossRef |
Piazza G, Goldhaber S, Kroll A, Goldberg R, Emery C, Spencer F. Venous thromboembolism in patients with diabetes mellitus. J Am Coll Cardiol. 2012;59: E1874. | CrossRef | Galanaud J-P, Sevestre M-A, Genty C, Laroche J-P, Zizka V, Quéré I, et al. Comparison of the clinical history of symptomatic isolated muscular calf vein thrombosis versus deep calf vein thrombosis. J Vasc Surg. 2010;52: 932-8, 938.e1-2. | CrossRef |
Galanaud J-P, Sevestre M-A, Genty C, Laroche J-P, Zizka V, Quéré I, et al. Comparison of the clinical history of symptomatic isolated muscular calf vein thrombosis versus deep calf vein thrombosis. J Vasc Surg. 2010;52: 932-8, 938.e1-2. | CrossRef | Akesson H, Brudin L, Dahlström JA, Eklöf B, Ohlin P, Plate G. Venous function assessed during a 5 year period after acute ilio-femoral venous thrombosis treated with anticoagulation. Eur J Vasc Surg. 1990;4: 4348. | CrossRef |
Akesson H, Brudin L, Dahlström JA, Eklöf B, Ohlin P, Plate G. Venous function assessed during a 5 year period after acute ilio-femoral venous thrombosis treated with anticoagulation. Eur J Vasc Surg. 1990;4: 4348. | CrossRef | Duffett L, Castellucci LA, Forgie MA. Pulmonary embolism: update on management and controversies. BMJ. 2020:m2177. | CrossRef |
Duffett L, Castellucci LA, Forgie MA. Pulmonary embolism: update on management and controversies. BMJ. 2020:m2177. | CrossRef | Prandoni P, Lensing AWA, Prins MH, Bernardi E, Marchiori A, Bagatella P, et al. Residual venous thrombosis as a predictive factor of recurrent venous thromboembolism. Ann Intern Med. 2002;137: 955-960. | CrossRef |
Prandoni P, Lensing AWA, Prins MH, Bernardi E, Marchiori A, Bagatella P, et al. Residual venous thrombosis as a predictive factor of recurrent venous thromboembolism. Ann Intern Med. 2002;137: 955-960. | CrossRef | Palareti G, Legnani C, Cosmi B, Guazzaloca G, Pancani C, Coccheri S. Risk of venous thromboembolism recurrence: high negative predictive value of D-dimer performed after oral anticoagulation is stopped. Thromb Haemost. 2002;87: 7-12. | CrossRef |
Palareti G, Legnani C, Cosmi B, Guazzaloca G, Pancani C, Coccheri S. Risk of venous thromboembolism recurrence: high negative predictive value of D-dimer performed after oral anticoagulation is stopped. Thromb Haemost. 2002;87: 7-12. | CrossRef | Khan F, Rodger M. 4. Abstract title: Meta-analysis of long-term risk of recurrent venous thromboembolism after stopping anticoagulation in men and women with first unprovoked venous thromboembolism. Thromb Res. 2018;170: 5. | CrossRef |
Khan F, Rodger M. 4. Abstract title: Meta-analysis of long-term risk of recurrent venous thromboembolism after stopping anticoagulation in men and women with first unprovoked venous thromboembolism. Thromb Res. 2018;170: 5. | CrossRef | Nagler M, Ten Cate H, Prins MH, Ten Cate-Hoek AJ. Risk factors for recurrence in deep vein thrombosis patients following a tailored anticoagulant treatment incorporating residual vein obstruction. Res Pract Thromb Haemost. 2018;2: 299-309. | CrossRef |
Nagler M, Ten Cate H, Prins MH, Ten Cate-Hoek AJ. Risk factors for recurrence in deep vein thrombosis patients following a tailored anticoagulant treatment incorporating residual vein obstruction. Res Pract Thromb Haemost. 2018;2: 299-309. | CrossRef | Klein SJ, Vedantham S. Acute deep vein thrombosis cases in the real world. Semin Intervent Radiol. 2012;29: 23-28. | CrossRef |
Klein SJ, Vedantham S. Acute deep vein thrombosis cases in the real world. Semin Intervent Radiol. 2012;29: 23-28. | CrossRef | Ioannou P, Kladou E. Anticoagulation management in deep venous thrombosis - real world data and unmet needs. Hippokratia. 2019;23: 144. | Link |
Ioannou P, Kladou E. Anticoagulation management in deep venous thrombosis - real world data and unmet needs. Hippokratia. 2019;23: 144. | Link | Marchiori A, Mosena L, Prins MH, Prandoni P. The risk of recurrent venous thromboembolism among heterozygous carriers of factor V Leiden or prothrombin G20210A mutation. A systematic review of prospective studies. Haematologica. 2007;92:1107-1114. | CrossRef |
Marchiori A, Mosena L, Prins MH, Prandoni P. The risk of recurrent venous thromboembolism among heterozygous carriers of factor V Leiden or prothrombin G20210A mutation. A systematic review of prospective studies. Haematologica. 2007;92:1107-1114. | CrossRef | Ho WK, Hankey GJ, Quinlan DJ, Eikelboom JW. Risk of recurrent venous thromboembolism in patients with common thrombophilia: a systematic review. Arch Intern Med. 2006;166: 729-736. | CrossRef |
Ho WK, Hankey GJ, Quinlan DJ, Eikelboom JW. Risk of recurrent venous thromboembolism in patients with common thrombophilia: a systematic review. Arch Intern Med. 2006;166: 729-736. | CrossRef | Crowther MA, Ginsberg JS, Julian J, Denburg J, Hirsh J, Douketis J, et al. A comparison of two intensities of warfarin for the prevention of recurrent thrombosis in patients with the antiphospholipid antibody syndrome. N Engl J Med. 2003;349:1133-1138. | CrossRef |
Crowther MA, Ginsberg JS, Julian J, Denburg J, Hirsh J, Douketis J, et al. A comparison of two intensities of warfarin for the prevention of recurrent thrombosis in patients with the antiphospholipid antibody syndrome. N Engl J Med. 2003;349:1133-1138. | CrossRef | Prandoni P, Noventa F, Ghirarduzzi A, Pengo V, Bernardi E, Pesavento R, et al. The risk of recurrent venous thromboembolism after discontinuing anticoagulation in patients with acute proximal deep vein thrombosis or pulmonary embolism. A prospective cohort study in 1,626 patients. Haematologica. 2007:199-205. | CrossRef |
Prandoni P, Noventa F, Ghirarduzzi A, Pengo V, Bernardi E, Pesavento R, et al. The risk of recurrent venous thromboembolism after discontinuing anticoagulation in patients with acute proximal deep vein thrombosis or pulmonary embolism. A prospective cohort study in 1,626 patients. Haematologica. 2007:199-205. | CrossRef | Labropoulos N, Waggoner T, Sammis W, Samali S, Pappas PJ. The effect of venous thrombus location and extent on the development of post-thrombotic signs and symptoms. J Vasc Surg. 2008;48: 407-412. | CrossRef |
Labropoulos N, Waggoner T, Sammis W, Samali S, Pappas PJ. The effect of venous thrombus location and extent on the development of post-thrombotic signs and symptoms. J Vasc Surg. 2008;48: 407-412. | CrossRef | Enríquez A, Baranchuk A, Corbalán R. [Management of bleeding associated with direct oral anticoagulants: update on reversal strategies]. Rev Med Chil. 2019;147: 73-82. | CrossRef |
Enríquez A, Baranchuk A, Corbalán R. [Management of bleeding associated with direct oral anticoagulants: update on reversal strategies]. Rev Med Chil. 2019;147: 73-82. | CrossRef |Systematization of initiatives in sexual and reproductive health about good practices criteria in response to the COVID-19 pandemic in primary health care in Chile
Clinical, psychological, social, and family characterization of suicidal behavior in Chilean adolescents: a multiple correspondence analysis









