Key Words: coronavirus, coronavirus infections, COVID-19, child, pediatrics, latin america
Resumen
Introducción
La enfermedad por coronavirus 2019 ha sido reportada en la población pediátrica; sin embargo, existe limitada información en países de América Latina y El Caribe.
Objetivos
Describir la frecuencia de casos, defunciones, incidencia acumulada y letalidad atribuida a COVID-19 en nińos y adolescentes de países de América Latina y El Caribe.
Métodos
Se realizó un estudio observacional utilizando los registros de casos atribuidos a COVID-19 en nińos y adolescentes publicados por los Ministerios de Salud de 16 países de América Latina y tres países de El Caribe hasta el 20 de mayo de 2020. Se clasificaron los casos y las defunciones por sexo y grupo de edad. Además, se calcularon la incidencia acumulada y letalidad por cada país.
Resultados
Se reportaron 20 757 casos de COVID-19 de 0 a 19 ańos (4,2% del total de enfermos). El 52,4% fue en el grupo de 10 a 19 ańos. El 50,6% fueron del sexo masculino. Se registraron 139 (0,26% del total) defunciones de 0 a 19 ańos. La incidencia acumulada fue mayor en Chile, Panamá y Perú. La incidencia acumulada por 100 000 habitantes varió de 1,26 a 77,55 en la población de 0 a 9 ańos, de 1,57 a 98,84 entre 10 a 19 ańos y de 0,91 a 88,34 entre 0 a 19 ańos. La letalidad de 0 a 19 ańos tuvo un rango de 0 a 9,09%.
Conclusiones
En 19 países de Latinoamérica y El Caribe, la frecuencia de casos, incidencia acumulada, letalidad en nińos y adolescentes fue heterogénea. Estos resultados contribuyen a comprender el comportamiento epidemiológico de esta enfermedad en nińos y adolescentes en los países incluidos en el estudio.
|
Ideas clave
|
Introducción
La enfermedad por coronavirus 2019 (COVID-19) es producida por el virus SARS-CoV-2. Este es un nuevo coronavirus causante del síndrome respiratorio agudo severo el cual fue denominado así por su similitud con el SARS-CoV que causó similar síndrome respiratorio el año 2003 en China[1]. Este virus fue inicialmente identificado en la ciudad de Wuhan (China) en diciembre de 2019 y ahora la enfermedad que produce fue declarada el 11 de marzo de 2020 por la Organización Mundial de la Salud, como una pandemia[2].
Los casos de COVID-19 en menores de 19 años representan del 1 al 5% del total de enfermos en todos los grupos de edad en la mayoría de los países[3]. En China, del 8 de diciembre al 11 de febrero se reportaron 72 314 pacientes positivos, el 2% fueron casos confirmados de COVID-19 en menores de 19 años[4]. En Italia del 20 de febrero al 15 de marzo se reportaron 22 512 casos de COVID-19, de los cuales el 1,2% fue en menores de 18 años[5], mientras que en Estados Unidos del 12 de febrero al 2 de abril se reportaron de 149 760 casos, el 1,7% correspondieron a menores de 18 años[6]. Esta baja frecuencia de presentación de casos en los niños se ha respaldado por diferentes teorías como la disminuida capacidad de respuesta al virus, baja expresión de la enzima convertidora de angiotensina 2, la colonización de otros virus en el epitelio respiratorio que impiden la replicación del SARS-CoV-2 por interacción virus-virus, entre otras[7].
La mayoría de los casos de COVID-19 en la población pediátrica presentan síntomas leves y cerca al 2% del total de niños requiere ingreso a la unidad de cuidados intensivos[8]. Sin embargo, puede existir un subregistro y ser la proporción de casos aún mayores en los diferentes países. Además, el hacinamiento familiar como factor de riesgo para la transmisión de enfermedades respiratorias, incluido COVID-19, es un problema frecuente en regiones con insuficientes recursos económicos como en países de América Latina[9]. En febrero se reportó el primer caso positivo en Brasil y desde marzo los demás países de la región notificaron casos. Desde entonces, hubo un incremento progresivo en las siguientes semanas[10]; siendo hasta el 30 de mayo Brasil, Perú y Ecuador los países más afectados. Estados Unidos[6]y algunos países de Europa[5] y Asia [4], publicaron estudios epidemiológicos de COVID-19 con datos de la población pediátrica. Sin embargo, en América Latina sólo Chile fue el país que publicó un estudio con datos de niños y adolescentes[11].
Debido a ciertas características propias de cada país, la cantidad de casos reportados por COVID-19 en la población pediátrica pueden ser diferentes. En países de América Latina aún son limitados los casos pediátricos publicados, por lo que conocer la casuística de manera general ayudaría en proponer estrategias para tener un mejor registro y plantear hipótesis para futuros estudios. El objetivo de la presente investigación fue describir la frecuencia de casos, defunciones, incidencia acumulada y letalidad atribuida a COVID-19 en niños y adolescentes en 19 países de América Latina y El Caribe.
Métodos
Diseño
Se realizó un estudio descriptivo que analizó los casos de enfermedad por coronavirus 2019 (COVID-19) en niños y adolescentes registrados por los Ministerios de Salud de los países de América Latina y El Caribe. El periodo de recolección de datos fue del 5 al 20 de mayo de 2020. Se utilizaron datos institucionales oficiales de fuentes secundarias para este grupo poblacional.
Unidad de estudio
La unidad de estudio estuvo constituida por 17 países de América Latina: Argentina, Bolivia, Brasil, Chile, Colombia, Costa Rica, Ecuador, El Salvador, Guatemala, Honduras, México, Nicaragua, Panamá, Paraguay, Perú, Uruguay, Venezuela, y tres países de El Caribe: Cuba, Haití y República Dominicana[12].
Se incluyeron en el estudio aquellos países que tuvieron disponible el reporte de los casos de COVID-19 en el grupo de edad de 0 a 19 años por sus Ministerios de Salud al 20 de mayo de 2020. De los 20 países seleccionados, solo se incluyeron a 19 debido a que no se encontró información disponible de Nicaragua.
Variables
Las variables del estudio fueron la incidencia acumulada, la cual fue calculada como los casos nuevos atribuidos a COVID-19 dividida por la población total expuesta. Esta variable se calculó para la población total y de 0 a 19 años de los 19 países incluidos en el estudio. También se calculó la incidencia acumulada para los grupos de edad de 0 a 9 años y de 10 a 19 años, según disponibilidad de información de 14 países. Estas variables fueron expresadas por cada 100 000 habitantes para cada país. La población total expuesta en nuestro estudio se consideró como la población total estimada según el grupo etario evaluado (0 a 9 años, 10 a 19 años y de 0 a 19 años) de cada país para el año 2020. Estos datos se obtuvieron de la página web (https://www.populationpyramid.net/).
Se consideró también como variables a la tasa de letalidad en la población total y en la población de 0 a 19 años, la cual fue calculada como el número de defunciones atribuidas a COVID-19 dividido entre el total de casos de COVID-19. Otras variables incluidas según disponibilidad de los datos fueron distribución por sexo (ocho países), por edad (menores de 1 año, 1 a 4 años, 5 a 9, 10 a 14 y 15 a 19 años), fecha de notificación del primer caso en el país, frecuencia de casos, defunciones atribuidas a COVID-19 y número de test para COVID-19 aplicados en cada país.
Procedimientos
Para obtener los registros de casos de COVID-19 se utilizaron los reportes oficiales publicados en las páginas web por los Ministerios de Salud de cada país. Los reportes son actualizados diariamente, por lo que se consideró la información desde la fecha del primer caso reportado según país hasta el 20 de mayo de 2020.
Análisis de datos
El manejo, preparación y análisis de los datos fue realizado utilizando el programa Microsoft Excel (Versión 2013, para Windows). En una primera etapa se describió el número de casos y defunciones atribuidos a COVID-19 y se dividió según disponibilidad de datos en grupos etarios, sexo y país del reporte. En esta etapa solo se consideraron 19 países en el análisis, debido a que en un país (Nicaragua) no se encontró información disponible. Los casos fueron expresados mediante frecuencias absolutas y relativas. En la segunda etapa se calcularon la incidencia acumulada y la tasa de letalidad, según los grupos de edad reportados. Asimismo, se realizaron gráficos para ver la distribución geográfica de la proporción de casos y la incidencia acumulada, utilizando el QGIS software v3.4.13 (OSGeo, Beaverton, OR, Estados Unidos), expresándolo en quintiles, similar a estudios previos[13],[14].
Aspectos éticos
El estudio consistió en un análisis de datos secundarios que fueron obtenidos de páginas web de acceso público. Estos datos son anónimos, por lo que no involucran un riesgo directo de identificación de los participantes.
Resultados
Características de casos y defunciones atribuidos a COVID-19 en población de 0 a 19 años
De los 19 países de América Latina y El Caribe evaluados al 20 de mayo, se encontraron 20 757 casos de 0 a 19 años (4,2% del total de casos de COVID-19 para todos los grupos de edad), reportados por los Ministerios de Salud de cada país. Los países de América Latina con mayor registro de casos de COVID-19 fueron Perú, Chile, Brasil y Colombia (Figura 1); mientras que los países con mayor proporción de casos de COVID-19 fueron Paraguay 184/833 (22%) y Venezuela 145/824 (17,5%) (Figura 2). De los tres países de El Caribe, Cuba tuvo mayor registro de casos 238/1900 (12,5%) al 20 de mayo (Tabla 1).
De los 14 países que contaban con registro de casos por edad 52,4% fueron de 10 a 19 años de edad (Tabla 1). Asimismo, de los ocho países con registro por sexo, 6633 (50,6%) fueron del sexo masculino y 6483 (49,4%) del sexo femenino (Tabla 1).
De los 19 países evaluados, solo seis tuvieron disponible la información en menores de cinco años (Tabla 1). Los países con distribución de los casos de COVID-19 en menores de cinco años fueron Brasil 1352/4019 (24,5%), Chile 1065/4348 (24,5%), Bolivia 88/446 (19,7%), Colombia 397/2087 (19%), Ecuador 106/490 (21,6%) y México 301/1376 (21,9%).
Solo ocho países reportaron las defunciones en el grupo de 0 a 19 años, siendo un total de 139 (0,26% del total de defunciones registradas por COVID-19). Los países con mayor registro de defunciones fueron Brasil 94/39 064 (0,24%), Perú 17/2648 (0,64%) y México 9/6090 (0,15%) (Tabla 2). Solo cinco países tenían alguna defunción atribuida a COVID-19 en menores de 5 años. Los países fueron Brasil 40/94 (42,6%), Colombia 5/6 (83,3%), Ecuador 4/6 (66,7%), El Salvador 1/1 (100%) y México 9/9 (100%).
Incidencia acumulada y letalidad atribuidas a COVID-19 en población de 0 a 19 años
La incidencia acumulada de pacientes con COVID-19 en el grupo de 0 a 19 años en América Latina y El Caribe varió de 0,91 a 88,34 por 100 000 habitantes. Los países con mayor incidencia acumulada fueron Chile, Panamá y Perú (Figura 2). La incidencia acumulada en el grupo de 10 a 19 años fue de 1,57 a 98,84/100 000 habitantes y en el grupo de 0 a 9 años de 1,26 a 77,55 por 100 000 habitantes (Tabla 3). La letalidad de 0 a 19 años tuvo un rango de 0 a 9,09%, los países con registro de muertes fueron Brasil, Colombia, Ecuador, El Salvador, Haití, México, Perú y Republica Dominicana (Tabla 3).
Discusión
Nuestro estudio encontró hasta el 20 de mayo de 2020, 20 757 casos de COVID-19 en el grupo de 0 a 19 años representando al 4,2% del total de casos de COVID-19 en general, en los 19 países evaluados. Los países con mayor registro de casos atribuidos a COVID-19 de 0 a 19 años fueron Perú, Chile y Brasil; mientras que, los países con elevada incidencia acumulada de COVID-19 de 0 a 19 años fueron Chile, Panamá y Perú. El rango de la incidencia acumulada en ese grupo de edad fue de 0,91 a 88,34 por 100 000 habitantes. La letalidad de 0 a 19 años tuvo un rango de 0 a 9,09%. Hasta el 20 de mayo, solo ocho países tuvieron algún registro de defunciones en ese grupo de edad.
En los 19 países latinoamericanos evaluados, la proporción de casos atribuidos a COVID-19 en niños y adolescentes fue superior a los reportes de países de América del Norte y Asia. En Estados Unidos, en un estudio realizado del 12 de febrero al 2 de abril se encontró una proporción de casos de COVID-19 para menores de 18 años del 1,7%[6]. En China, un estudio realizado del 8 de diciembre al 11 de febrero encontró un total de 44 672 casos confirmados de COVID-19 de los cuales 965 (2%) casos fueron de 0 a 19 años[4]. En países de Europa como Italia del 20 de febrero al 15 de marzo la proporción de casos de COVID-19 de 0 a 18 años fue de 1,2%[5]; mientras que en España entre el 27 de abril al 11 de mayo, se reportó una prevalencia del 3,8% de 0 a 19 años a través del estudio de seroprevalencia de infección por SARS-CoV-2[15]. La variación entre las proporciones encontradas se puede relacionar con el periodo de obtención de los datos en cada estudio, pudiendo actualmente ser similares o mayores a lo reportado en comparación con nuestros resultados.
En Chile, en un reporte del 23 de marzo al 14 de abril, se encontró una proporción de casos de 0 a 19 años de 5,7%[11], cifra inferior a la que reportamos en nuestro estudio (9,4%). Probablemente, este incremento fue debido al crecimiento en el número de casos en ese país, a la infección de segunda generación de adultos a niños y al máximo elevado de casos estimado para mayo[16], fecha en la cual nuestro estudio tuvo la recolección de datos.
La incidencia acumulada atribuida a COVID-19 de 0 a 19 años fue variable en los 19 países evaluados, siendo Chile, Panamá y Perú los de mayor incidencia acumulada. Esta variabilidad se puede explicar por la cantidad de pruebas realizadas, el cierre masivo de las escuelas[17], las medidas de distanciamiento y aislamiento social aplicadas[18]. Sin embargo, algunas características propias de cada país pueden jugar un rol importante en el progreso de la enfermedad. Por ejemplo, en países de América Latina, a pesar de las medidas estrictas de control, las cifras son altas y en algunos son parecidas a la de países europeos. Ello, debido a ciertas características como pobreza, economía informal, inadecuada vigilancia epidemiológica y acceso limitado a la cantidad de pruebas diagnósticas. Estas circunstancias permiten, además, un comportamiento distinto entre los países de la región[19], y generan una mayor demanda hospitalaria[20].
Por otro lado, algunos países como México tienen una elevada tasa de enfermedades crónicas no transmisibles como obesidad y diabetes, las que son considerados factores de riesgo para COVID-19 severo[21], además de no aplicar adecuadamente una cuarentena estricta, por lo que su incidencia acumulada puede estar subestimada[10]. Asimismo, Brasil tiene alrededor de 13 millones de personas que viven en favelas, las cuales cuentan con servicios básicos limitados. A ello se suma que depende de cada estado la gestión de recursos y atención de salud, produciendo una desigualdad en el acceso a los servicios de salud por esta enfermedad[19].
Las decisiones políticas en países de la región también han favorecido o empeorado el incremento de casos en la población en general[10]. Algunos países como Perú, han tomado medidas de aislamiento social oportuna[22]. Empero, las bajas condiciones socioeconómicas en la mayor parte de su población han generado un cumplimiento parcial de esta, observándose una elevada incidencia acumulada en nuestro estudio. Venezuela es uno de los países con disminuida incidencia acumulada de casos en la población pediátrica. Este resultado puede estar subestimado, debido a los problemas políticos, la migración, el acceso limitado y el inadecuado sistema de vigilancia que presenta el país[23], a diferencia de Cuba donde tiene un sistema de salud integrado con capacidad de respuesta[24].
Por otro lado, países como Brasil y Ecuador enfrentan además una situación crítica con la superposición de enfermedades infecciosas como el dengue, por lo que también puede haber un subregistro de casos en esos países[25],[26]. Además, es posible que algunas enfermedades infecciosas vuelvan a aparecer debido a la saturación de los servicios de salud, especialmente en países donde se han registrado reemergencias de enfermedades virales como Perú[27].
Si bien las proporciones e incidencias acumuladas en niños y adolescentes son bajas en comparación con la población adulta, no son menos importantes. La población pediátrica, a pesar de ser un grupo donde se reporta menos letalidad, es un grupo que tiene mucha implicancia por la posible capacidad de transmisibilidad a grupos de riesgo[9].Esto se vuelve más relevante por ser un grupo vulnerable, que está afrontando las medidas de distanciamiento social especialmente en hogares de bajos recursos económicos, donde la falta de seguridad laboral y protección social debida a la pobreza y al sector informal, lo exponen a un mayor riesgo[28].
Un problema diferencial y latente es la limitada realización de pruebas, en especial en población pediátrica, debido a que la enfermedad en ellos es autolimitada en la mayoría de los casos[29], pudiendo representar un subregistro en este grupo poblacional. Asimismo, el temor de acudir a los hospitales ha llevado a la falta de confirmación de casos de COVID-19 en aquellos niños que se encuentran asintomáticos[30], adicionado a la creencia de baja exposición al virus por parte de los familiares por algunas medidas tomadas por los gobiernos como el cierre de escuelas y aislamiento domiciliario[31].
Los países con mayor registro de muertes por COVID-19 de 0 a 19 años fueron Brasil, Perú y México. Posiblemente estos casos han podido estar acompañados de alguna comorbilidad subyacente; pues la mortalidad en niños en infrecuente y los casos que llegan a unidad de cuidados intensivos son aquellos que tienen alguna condición crónica[32],[33], y también puede estar influida por el registro total de casos. En un estudio en China de 171 niños con COVID-19 solo se ha reportado una defunción en un niño de 10 meses[34]. En Italia al 25 de mayo, se reportó una tasa de mortalidad del 0,2% de 0 a 19 años[35]; mientras que, en Estados Unidos de los 2572 casos de COVID-19 en menores de 18 años, solo tres habían fallecido[6]. Asimismo, en España de 58 niños hospitalizados por COVID-19, un niño de cinco meses falleció y tenía comorbilidad cardiaca[33]. Posiblemente, las comorbilidades puedan ser un factor determinante para la hospitalización y para mortalidad en este grupo de edad. Sin embargo, se necesitan más estudios que demuestren esta asociación, pues también se ha reportado fallecimiento en una paciente sin comorbilidades[36].
Por otro lado, la carga de trabajo que está sobrellevando el sistema de salud de cada país por la pandemia, puede haber generado un retraso en la entrega de información de los casos y defunciones, además de la confirmación de algunas defunciones atribuidas a COVID-19[37]. Ello podría ocasionar una subestimación de los reportes en la incidencia acumulada como en la letalidad, los cuales se incrementarían en un futuro próximo.
Dentro de las limitaciones podemos mencionar que, al ser recopilada de una fuente de datos secundaria, podría haber errores o subregistro de los datos propios de cada país. Además, no se pudo obtener en la mayoría de los países información individual como sexo, subgrupos de edad y tipo de prueba realizada (prueba rápida o reacción de cadena de polimerasa). Asimismo, la actual pandemia se ve mediada por diversos factores de los que destacan los fenómenos ocasionados por el cambio climático, los niveles de urbanización, número de viajes aéreos previos a la restricción de los países afectados que permiten diferenciar los casos de importación y de transmisión local, condiciones socioeconómicas de cada población, entre otros[38]. Por estas razones, la obtención de datos en nuestro estudio pudo verse afectada en cada país, lo que se refleja en las diferencias en la proporción de casos, incidencia acumulada y letalidad presentadas. Debido a la heterogeneidad de los datos, es necesario que cada país mantenga los sistemas de vigilancia epidemiológica con el objetivo de presentar la evolución y caracterización de los casos.
A pesar de esas limitaciones, nuestro estudio tuvo la fortaleza de contar con la mayoría de los registros oficiales disponibles en niños y adolescentes hasta el 20 de mayo, además de cuantificar de forma descriptiva el estado actual de la pandemia en la población pediátrica de América Latina y El Caribe en los 19 países evaluados.
Conclusiones
La frecuencia de casos atribuido a COVID-19 en niños y adolescentes fue heterogénea. Los países con mayor registro de casos e incidencia acumulada atribuida a COVID-19 de 0 a 19 años fueron Chile y Perú. De los 19 países evaluados, solo ocho registraron defunciones en niños y adolescentes.
La variabilidad en los casos y defunciones atribuidos a COVID-19 de 0 a 19 años en los países evaluados se puede explicar por los factores epidemiológicos y sociales de cada país; así como por la etapa de la pandemia en la que se encontraban durante la fecha de recolección de datos.
Se recomienda que futuros estudios evalúen el patrón de comportamiento de esta enfermedad de manera poblacional, mediante estudios de seroprevalencia. Incluso, se sugiere explorar si su ocurrencia será estacional, tal como sucede con otras enfermedades virales como la influenza.
Notas
Roles de autoría
NAA, NDCN, MCH: conceptualización, gestión de datos, investigación, supervisión, presentación de datos, preparación de manuscrito (desarrollo del borrador original), redacción (revisiones y ediciones). HNP, EARA, MEOL: investigación, preparación de manuscrito (desarrollo del borrador original), redacción (revisiones y ediciones). CJPV: investigación, supervisión, presentación de datos, preparación de manuscrito (desarrollo del borrador original), redacción (revisiones y ediciones).
Conflictos de intereses
Los autores completaron el formulario de declaración de conflictos de intereses del ICMJE, y declararon que no recibieron fondos por la realización de este artículo; no tienen relaciones financieras con organizaciones que puedan tener interés en el artículo publicado en los últimos tres años y no tienen otras relaciones o actividades que puedan influenciar en la publicación del artículo. Los formularios se pueden solicitar contactando al autor responsable o al Comité Editorial de la Revista.
CJPV trabaja como médico de enlace científico en Sanofi Pasteur.
Financiamiento
Los autores declaran que no recibieron financiamiento para la realización de este estudio.
Consideraciones éticas
El presente estudio realizó un análisis de datos secundarios que fueron obtenidos de una fuente de información de acceso público de los Ministerios de Salud de los países evaluados.

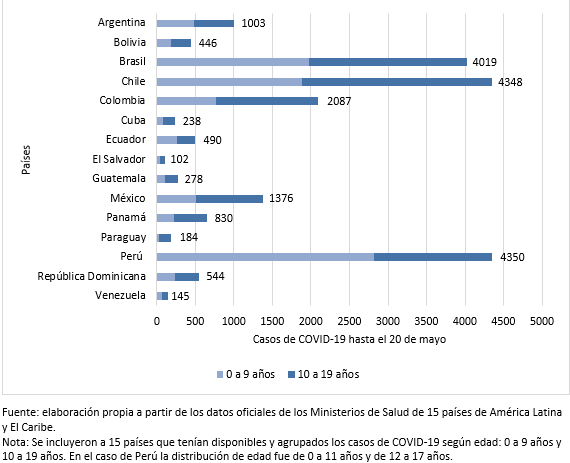 Figura 1. Casos de COVID-19 en nińos y adolescentes en países de América Latina y El Caribe según grupo de edad.
Figura 1. Casos de COVID-19 en nińos y adolescentes en países de América Latina y El Caribe según grupo de edad.

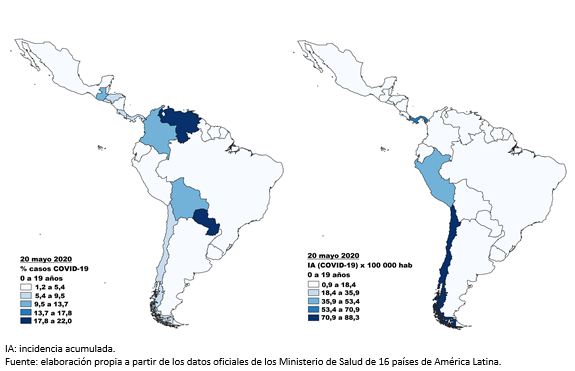 Figura 2. Proporción de casos e incidencia acumulada atribuida a COVID-19 por 100 000 habitantes en nińos y adolescentes en países de América Latina.
Figura 2. Proporción de casos e incidencia acumulada atribuida a COVID-19 por 100 000 habitantes en nińos y adolescentes en países de América Latina.

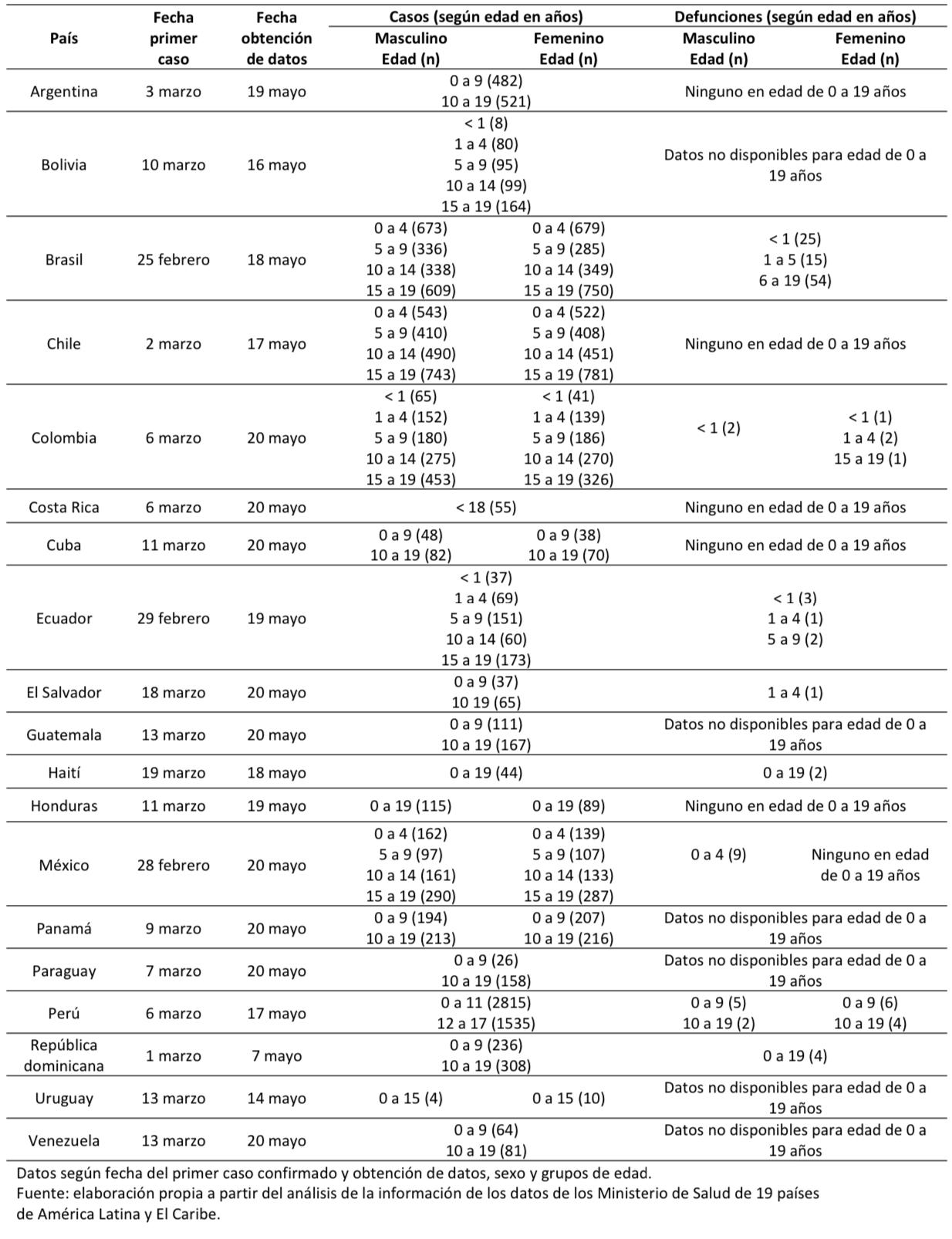 Tabla 1. Casos y defunciones atribuidas a COVID-19 en nińos y adolescentes en países de América Latina y El Caribe.
Tabla 1. Casos y defunciones atribuidas a COVID-19 en nińos y adolescentes en países de América Latina y El Caribe.

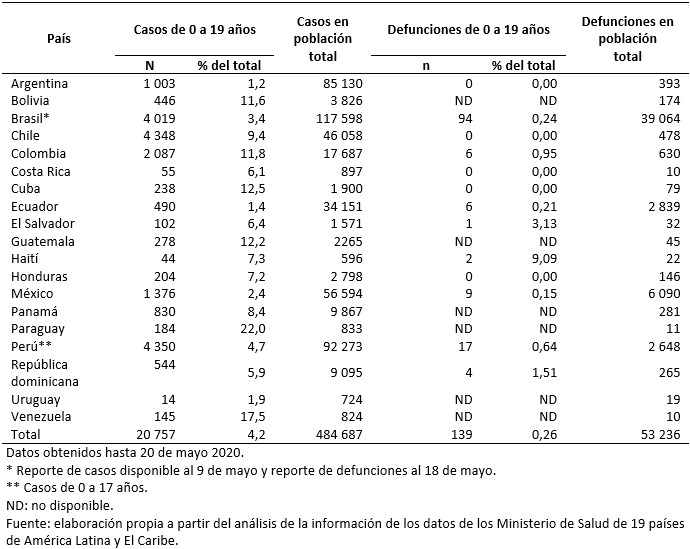 Tabla 2. Proporción de casos y defunciones atribuidas a COVID-19 en nińos y adolescentes en países de América Latina y El Caribe.
Tabla 2. Proporción de casos y defunciones atribuidas a COVID-19 en nińos y adolescentes en países de América Latina y El Caribe.

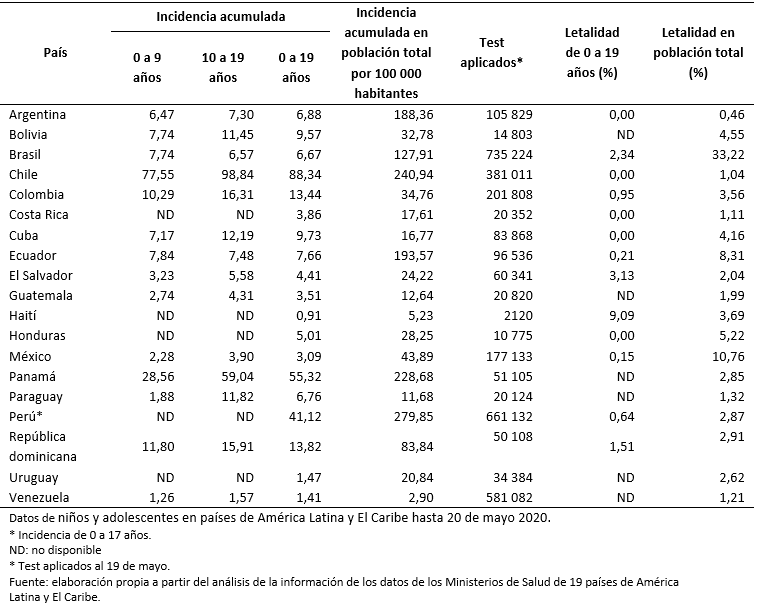 Tabla 3. Incidencia acumulada por 100 000 habitantes según grupos de edad y tasa de letalidad atribuida a COVID-19.
Tabla 3. Incidencia acumulada por 100 000 habitantes según grupos de edad y tasa de letalidad atribuida a COVID-19.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

Introducción
La enfermedad por coronavirus 2019 ha sido reportada en la población pediátrica; sin embargo, existe limitada información en países de América Latina y El Caribe.
Objetivos
Describir la frecuencia de casos, defunciones, incidencia acumulada y letalidad atribuida a COVID-19 en nińos y adolescentes de países de América Latina y El Caribe.
Métodos
Se realizó un estudio observacional utilizando los registros de casos atribuidos a COVID-19 en nińos y adolescentes publicados por los Ministerios de Salud de 16 países de América Latina y tres países de El Caribe hasta el 20 de mayo de 2020. Se clasificaron los casos y las defunciones por sexo y grupo de edad. Además, se calcularon la incidencia acumulada y letalidad por cada país.
Resultados
Se reportaron 20 757 casos de COVID-19 de 0 a 19 ańos (4,2% del total de enfermos). El 52,4% fue en el grupo de 10 a 19 ańos. El 50,6% fueron del sexo masculino. Se registraron 139 (0,26% del total) defunciones de 0 a 19 ańos. La incidencia acumulada fue mayor en Chile, Panamá y Perú. La incidencia acumulada por 100 000 habitantes varió de 1,26 a 77,55 en la población de 0 a 9 ańos, de 1,57 a 98,84 entre 10 a 19 ańos y de 0,91 a 88,34 entre 0 a 19 ańos. La letalidad de 0 a 19 ańos tuvo un rango de 0 a 9,09%.
Conclusiones
En 19 países de Latinoamérica y El Caribe, la frecuencia de casos, incidencia acumulada, letalidad en nińos y adolescentes fue heterogénea. Estos resultados contribuyen a comprender el comportamiento epidemiológico de esta enfermedad en nińos y adolescentes en los países incluidos en el estudio.
 Authors:
Noé Atamari-Anahui[1,2], Nelson Deyvis Cruz-Nina[3], Mirian Condori-Huaraka[3], Héctor Nuńez-Paucar[2], Evelina Andrea Rondón-Abuhadba[3], Marco Edmundo Ordońez-Linares[3], César Johan Pereira-Victoriod[4]
Authors:
Noé Atamari-Anahui[1,2], Nelson Deyvis Cruz-Nina[3], Mirian Condori-Huaraka[3], Héctor Nuńez-Paucar[2], Evelina Andrea Rondón-Abuhadba[3], Marco Edmundo Ordońez-Linares[3], César Johan Pereira-Victoriod[4]
Affiliation:
[1] Universidad San Ignacio de Loyola, Vicerrectorado de Investigación, Unidad de Investigación para la Generación y Síntesis de Evidencias en Salud, Lima, Perú
[2] Instituto Nacional de Salud del Nińo-Breńa, Lima, Perú
[3] Asociación Científica de Estudiantes de Medicina Humana (ASOCIEMH CUSCO), Escuela Profesional de Medicina Humana, Universidad Nacional de San Antonio Abad del Cusco, Cusco, Perú
[4] Universidad Continental, Lima, Perú
E-mail: noe.atamari@gmail.com
Author address:
[1] Avenida La Fontana 550, La Molina Lima, Perú

Citation: Atamari-Anahui N, Cruz-Nina ND, Condori-Huaraka M, Nuńez-Paucar H, Rondón-Abuhadba EA, Ordońez-Linares ME, et al. Characterization of coronavirus disease 2019 (COVID-19) in children and adolescents in Latin American and the Caribbean countries: A descriptive study. Medwave 2020;20(8):e8025 doi: 10.5867/medwave.2020.08.8025
Submission date: 1/6/2020
Acceptance date: 31/8/2020
Publication date: 16/9/2020
Origin: Not commissioned
Type of review: Externally peer-reviewed by three reviewers, double-blind

Comments (0)
We are pleased to have your comment on one of our articles. Your comment will be published as soon as it is posted. However, Medwave reserves the right to remove it later if the editors consider your comment to be: offensive in some sense, irrelevant, trivial, contains grammatical mistakes, contains political harangues, appears to be advertising, contains data from a particular person or suggests the need for changes in practice in terms of diagnostic, preventive or therapeutic interventions, if that evidence has not previously been published in a peer-reviewed journal.
No comments on this article.
To comment please log in
 Medwave provides HTML and PDF download counts as well as other harvested interaction metrics.
Medwave provides HTML and PDF download counts as well as other harvested interaction metrics. There may be a 48-hour delay for most recent metrics to be posted.

- Cavallo F, Rossi N, Chiarelli F. Novel coronavirus infection and children. Acta Biomed. 2020 May 11;91(2):172-176. | CrossRef | PubMed |
- World Health Organization (WHO). WHO Director-General’s opening remarks at the media briefing on COVID-19 - 11 March 2020. 2020. [On line]. | Link |
- Ludvigsson JF. Systematic review of COVID-19 in children shows milder cases and a better prognosis than adults. Acta Paediatr. 2020 Jun;109(6):1088-1095. | CrossRef | PubMed |
- Wu Z, McGoogan JM. Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in China: Summary of a Report of 72 314 Cases From the Chinese Center for Disease Control and Prevention. JAMA. 2020 Feb 24. | CrossRef | PubMed |
- Livingston E, Bucher K. Coronavirus Disease 2019 (COVID-19) in Italy. JAMA. 2020 Mar 17. | CrossRef | PubMed |
- CDC COVID-19 Response Team. Coronavirus Disease 2019 in Children - United States, February 12-April 2, 2020. MMWR Morb Mortal Wkly Rep. 2020 Apr 10;69(14):422-426. | CrossRef | PubMed |
- Brodin P. Why is COVID-19 so mild in children? Acta Paediatr. 2020 Jun;109(6):1082-1083. | CrossRef | PubMed |
- Liguoro I, Pilotto C, Bonanni M, Ferrari ME, Pusiol A, Nocerino A, et al. SARS-COV-2 infection in children and newborns: a systematic review. Eur J Pediatr. 2020 Jul;179(7):1029-1046. | CrossRef | PubMed |
- Song R, Han B, Song M, Wang L, Conlon CP, Dong T, et al. Clinical and epidemiological features of COVID-19 family clusters in Beijing, China. J Infect. 2020 Aug;81(2):e26-e30. | CrossRef | PubMed |
- Burki T. COVID-19 in Latin America. Lancet Infect Dis. 2020 May;20(5):547-548. | CrossRef | PubMed |
- Olmos C, Cepeda J, Zenteno D. Nuevo coronavirus (covid-19) en población general y pediátrica: Una revisión epidemiológica. Chile 2020. Neumol Pediatr. 2020;15(2):293-300. [On line] | Link |
- Carrillo-Larco RM. COVID-19 data sources in Latin America and the Caribbean. Travel Med Infect Dis. 2020 May 29:101750. | CrossRef | PubMed |
- Ccorahua-Ríos MS, Atamari-Anahui N, Miranda-Abarca I, Campero-Espinoza AB, Rondón-Abuhadba EA, Pereira-Victorio CJ. Type 2 diabetes mellitus prevalence between 2005 and 2018 in population under 30 using data from the Ministry of Health of Peru. Medwave. 2019 Nov 13;19(10):e7723. Spanish, English. | CrossRef | PubMed |
- Herrera-Ańazco P, Ccorahua-Ríos MS, Condori-Huaraka M, Huamanvilca-Yepez Y, Amaya E, Atamari-Anahui N. National trends in age-standardized incidence and mortality rates of acute kidney injury in Peru. J Bras Nefrol. 2020 Mar 23:S0101-28002020005007201. Portuguese, English. | CrossRef | PubMed |
- Pollán M, Pérez-Gómez B, Pastor-Barriuso R, Oteo J, Hernán MA, Pérez-Olmeda M, et al. Prevalence of SARS-CoV-2 in Spain (ENE-COVID): a nationwide, population-based seroepidemiological study. Lancet. 2020 Aug 22;396(10250):535-544. | CrossRef | PubMed |
- Gutiérrez-Aguilar R, Córdova-Lepe F, Muńoz-Quezada MT, Gutiérrez-Jara JP. Modelo de umbral de reducción de tasa diaria de casos COVID-19 para evitar el colapso hospitalario en Chile [Model for a threshold of daily rate reduction of COVID-19 cases to avoid hospital collapse in Chile]. Medwave. 2020 Apr 8;20(3):e7871. Spanish. | CrossRef | PubMed |
- Viner RM, Russell SJ, Croker H, Packer J, Ward J, Stansfield C, et al. School closure and management practices during coronavirus outbreaks including COVID-19: a rapid systematic review. Lancet Child Adolesc Health. 2020 May;4(5):397-404. | CrossRef | PubMed |
- Anderson RM, Heesterbeek H, Klinkenberg D, Hollingsworth TD. How will country-based mitigation measures influence the course of the COVID-19 epidemic? Lancet. 2020 Mar 21;395(10228):931-934. | CrossRef | PubMed |
- Kirby T. South America prepares for the impact of COVID-19. Lancet Respir Med. 2020 Jun;8(6):551-552. | CrossRef | PubMed |
- Rizo-Patron E, Padilla J, Tantalean JA. Demanda hospitalaria pediátrica en tiempos de COVID-19 en Perú. 2020. [On line] | Link |
- Denova-Gutiérrez E, Lopez-Gatell H, Alomia-Zegarra JL, López-Ridaura R, Zaragoza-Jimenez CA, Dyer-Leal DD, et al. The Association of Obesity, Type 2 Diabetes, and Hypertension with Severe Coronavirus Disease 2019 on Admission Among Mexican Patients. Obesity (Silver Spring). 2020 Jul 1:10.1002/oby.22946. | CrossRef | PubMed |
- Munayco CV, Tariq A, Rothenberg R, Soto-Cabezas GG, Reyes MF, Valle A, et al. Early transmission dynamics of COVID-19 in a southern hemisphere setting: Lima- Peru: February 29th-March 30th, 2020. Infect Dis Model. 2020 May 12;5:338-345. | CrossRef | PubMed |
- Paniz-Mondolfi AE, Sordillo EM, Márquez-Colmenarez MC, Delgado-Noguera LA, Rodriguez-Morales AJ. The arrival of SARS-CoV-2 in Venezuela. Lancet. 2020 May 16;395(10236):e85-e86. | CrossRef | PubMed |
- Caballero RL. Voluntad política e intersectorialidad para el enfrentamiento a la COVID-19 en Cuba. Rev Habanera Cienc Médicas. 2020;19(2):3241. [On line] | Link |
- Cimerman S, Chebabo A, Cunha CAD, Rodríguez-Morales AJ. Deep impact of COVID-19 in the healthcare of Latin America: the case of Brazil. Braz J Infect Dis. 2020 Mar-Apr;24(2):93-95. | CrossRef | PubMed |
- Navarro JC, Arrivillaga-Henríquez J, Salazar-Loor J, Rodriguez-Morales AJ. COVID-19 and dengue, co-epidemics in Ecuador and other countries in Latin America: Pushing strained health care systems over the edge. Travel Med Infect Dis. 2020 Apr 5:101656. | CrossRef | PubMed |
- Atamari-Anahui N, Ccorahua-Ríos MS, Cabrera-Enríquez JA, Vilcarromero S. La implicancia del reordenamiento genético en el diagnóstico y la epidemiología del virus Oropuche en el Perú [The implication of genetic rearrangement in the diagnosis and epidemiology of Oropuche virus in Peru]. Salud Publica Mex. 2018 Sep-Oct;60(5):487-488. Spanish. | CrossRef | PubMed |
- Vilar-Compte M, Pérez V, Teruel G, Alonso A, Pérez-Escamilla R. Costing of actions to safeguard vulnerable Mexican households with young children from the consequences of COVID-19 social distancing measures. Int J Equity Health. 2020 May 19;19(1):70. | CrossRef | PubMed |
- Sánchez-Tauma PJ, Atamari-Anahui N, Valera-Moreno C. Enfermedad por Coronavirus 2019, COVID-19: Aspectos a considerar en nińos. Rev Cuerpo Méd HNAAA. 2020;13(1):88-94. | CrossRef |
- Lanari M, Chiereghin A, Biserni GB, Rocca A, Re MC, Lazzarotto T. Children and SARS-CoV-2 infection: innocent bystanders…until proven otherwise. Clin Microbiol Infect. 2020 Jun 25;26(9):1130–2. | CrossRef | PubMed |
- Li X, Xu W, Dozier M, He Y, Kirolos A, Theodoratou E. The role of children in transmission of SARS-CoV-2: A rapid review. J Glob Health. 2020 Jun;10(1):011101. | CrossRef | PubMed |
- Sun D, Li H, Lu XX, Xiao H, Ren J, Zhang FR, et al. Clinical features of severe pediatric patients with coronavirus disease 2019 in Wuhan: a single center's observational study. World J Pediatr. 2020 Jun;16(3):251-259. | CrossRef | PubMed |
- de Ceano-Vivas M, Martín-Espín I, Del Rosal T, Bueno-Barriocanal M, Plata-Gallardo M, Ruiz-Domínguez JA, et al. SARS-CoV-2 infection in ambulatory and hospitalised Spanish children. Arch Dis Child. 2020 Aug;105(8):808-809. | CrossRef | PubMed |
- Lu X, Zhang L, Du H, Zhang J, Li YY, Qu J, et al. SARS-CoV-2 Infection in Children. N Engl J Med. 2020 Apr 23;382(17):1663-1665. | CrossRef | PubMed |
- NYC Health. Italy: coronavirus death rate by age. Statista. 2020. [On line] | Link |
- Conto-Palomino NM, Cabrera-Bueno ML, Vargas-Ponce KG, Rondón-Abuhadba EA, Atamari-Anahui N. Encefalitis asociada a COVID-19 en una nińa de 13 ańos: reporte de caso [Encephalitis associated with COVID-19 in a 13-year-old girl: A case report]. Medwave. 2020 Aug 3;20(7):e7984. | CrossRef | PubMed |
- Munayco C, Chowell G, Tariq A, Undurraga EA, Mizumoto K. Risk of death by age and gender from CoVID-19 in Peru, March-May, 2020. Aging (Albany NY). 2020 Jul 21;12(14):13869-13881. | CrossRef | PubMed |
- Rodriguez-Morales AJ, Sánchez-Duque JA, Botero SH, Pérez-Díaz CE, Villamil-Gómez WE, Méndez CA, et al. Preparación y control de la enfermedad por coronavirus 2019 (COVID-19) en América Latina. Acta Med Peru. 2020;37(1):3-7. [On line] | Link |
 Cavallo F, Rossi N, Chiarelli F. Novel coronavirus infection and children. Acta Biomed. 2020 May 11;91(2):172-176. | CrossRef | PubMed |
Cavallo F, Rossi N, Chiarelli F. Novel coronavirus infection and children. Acta Biomed. 2020 May 11;91(2):172-176. | CrossRef | PubMed | World Health Organization (WHO). WHO Director-General’s opening remarks at the media briefing on COVID-19 - 11 March 2020. 2020. [On line]. | Link |
World Health Organization (WHO). WHO Director-General’s opening remarks at the media briefing on COVID-19 - 11 March 2020. 2020. [On line]. | Link | Ludvigsson JF. Systematic review of COVID-19 in children shows milder cases and a better prognosis than adults. Acta Paediatr. 2020 Jun;109(6):1088-1095. | CrossRef | PubMed |
Ludvigsson JF. Systematic review of COVID-19 in children shows milder cases and a better prognosis than adults. Acta Paediatr. 2020 Jun;109(6):1088-1095. | CrossRef | PubMed | Wu Z, McGoogan JM. Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in China: Summary of a Report of 72 314 Cases From the Chinese Center for Disease Control and Prevention. JAMA. 2020 Feb 24. | CrossRef | PubMed |
Wu Z, McGoogan JM. Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in China: Summary of a Report of 72 314 Cases From the Chinese Center for Disease Control and Prevention. JAMA. 2020 Feb 24. | CrossRef | PubMed | Livingston E, Bucher K. Coronavirus Disease 2019 (COVID-19) in Italy. JAMA. 2020 Mar 17. | CrossRef | PubMed |
Livingston E, Bucher K. Coronavirus Disease 2019 (COVID-19) in Italy. JAMA. 2020 Mar 17. | CrossRef | PubMed | CDC COVID-19 Response Team. Coronavirus Disease 2019 in Children - United States, February 12-April 2, 2020. MMWR Morb Mortal Wkly Rep. 2020 Apr 10;69(14):422-426. | CrossRef | PubMed |
CDC COVID-19 Response Team. Coronavirus Disease 2019 in Children - United States, February 12-April 2, 2020. MMWR Morb Mortal Wkly Rep. 2020 Apr 10;69(14):422-426. | CrossRef | PubMed | Brodin P. Why is COVID-19 so mild in children? Acta Paediatr. 2020 Jun;109(6):1082-1083. | CrossRef | PubMed |
Brodin P. Why is COVID-19 so mild in children? Acta Paediatr. 2020 Jun;109(6):1082-1083. | CrossRef | PubMed | Liguoro I, Pilotto C, Bonanni M, Ferrari ME, Pusiol A, Nocerino A, et al. SARS-COV-2 infection in children and newborns: a systematic review. Eur J Pediatr. 2020 Jul;179(7):1029-1046. | CrossRef | PubMed |
Liguoro I, Pilotto C, Bonanni M, Ferrari ME, Pusiol A, Nocerino A, et al. SARS-COV-2 infection in children and newborns: a systematic review. Eur J Pediatr. 2020 Jul;179(7):1029-1046. | CrossRef | PubMed | Song R, Han B, Song M, Wang L, Conlon CP, Dong T, et al. Clinical and epidemiological features of COVID-19 family clusters in Beijing, China. J Infect. 2020 Aug;81(2):e26-e30. | CrossRef | PubMed |
Song R, Han B, Song M, Wang L, Conlon CP, Dong T, et al. Clinical and epidemiological features of COVID-19 family clusters in Beijing, China. J Infect. 2020 Aug;81(2):e26-e30. | CrossRef | PubMed | Burki T. COVID-19 in Latin America. Lancet Infect Dis. 2020 May;20(5):547-548. | CrossRef | PubMed |
Burki T. COVID-19 in Latin America. Lancet Infect Dis. 2020 May;20(5):547-548. | CrossRef | PubMed | Olmos C, Cepeda J, Zenteno D. Nuevo coronavirus (covid-19) en población general y pediátrica: Una revisión epidemiológica. Chile 2020. Neumol Pediatr. 2020;15(2):293-300. [On line] | Link |
Olmos C, Cepeda J, Zenteno D. Nuevo coronavirus (covid-19) en población general y pediátrica: Una revisión epidemiológica. Chile 2020. Neumol Pediatr. 2020;15(2):293-300. [On line] | Link | Carrillo-Larco RM. COVID-19 data sources in Latin America and the Caribbean. Travel Med Infect Dis. 2020 May 29:101750. | CrossRef | PubMed |
Carrillo-Larco RM. COVID-19 data sources in Latin America and the Caribbean. Travel Med Infect Dis. 2020 May 29:101750. | CrossRef | PubMed | Ccorahua-Ríos MS, Atamari-Anahui N, Miranda-Abarca I, Campero-Espinoza AB, Rondón-Abuhadba EA, Pereira-Victorio CJ. Type 2 diabetes mellitus prevalence between 2005 and 2018 in population under 30 using data from the Ministry of Health of Peru. Medwave. 2019 Nov 13;19(10):e7723. Spanish, English. | CrossRef | PubMed |
Ccorahua-Ríos MS, Atamari-Anahui N, Miranda-Abarca I, Campero-Espinoza AB, Rondón-Abuhadba EA, Pereira-Victorio CJ. Type 2 diabetes mellitus prevalence between 2005 and 2018 in population under 30 using data from the Ministry of Health of Peru. Medwave. 2019 Nov 13;19(10):e7723. Spanish, English. | CrossRef | PubMed | Herrera-Ańazco P, Ccorahua-Ríos MS, Condori-Huaraka M, Huamanvilca-Yepez Y, Amaya E, Atamari-Anahui N. National trends in age-standardized incidence and mortality rates of acute kidney injury in Peru. J Bras Nefrol. 2020 Mar 23:S0101-28002020005007201. Portuguese, English. | CrossRef | PubMed |
Herrera-Ańazco P, Ccorahua-Ríos MS, Condori-Huaraka M, Huamanvilca-Yepez Y, Amaya E, Atamari-Anahui N. National trends in age-standardized incidence and mortality rates of acute kidney injury in Peru. J Bras Nefrol. 2020 Mar 23:S0101-28002020005007201. Portuguese, English. | CrossRef | PubMed | Pollán M, Pérez-Gómez B, Pastor-Barriuso R, Oteo J, Hernán MA, Pérez-Olmeda M, et al. Prevalence of SARS-CoV-2 in Spain (ENE-COVID): a nationwide, population-based seroepidemiological study. Lancet. 2020 Aug 22;396(10250):535-544. | CrossRef | PubMed |
Pollán M, Pérez-Gómez B, Pastor-Barriuso R, Oteo J, Hernán MA, Pérez-Olmeda M, et al. Prevalence of SARS-CoV-2 in Spain (ENE-COVID): a nationwide, population-based seroepidemiological study. Lancet. 2020 Aug 22;396(10250):535-544. | CrossRef | PubMed | Gutiérrez-Aguilar R, Córdova-Lepe F, Muńoz-Quezada MT, Gutiérrez-Jara JP. Modelo de umbral de reducción de tasa diaria de casos COVID-19 para evitar el colapso hospitalario en Chile [Model for a threshold of daily rate reduction of COVID-19 cases to avoid hospital collapse in Chile]. Medwave. 2020 Apr 8;20(3):e7871. Spanish. | CrossRef | PubMed |
Gutiérrez-Aguilar R, Córdova-Lepe F, Muńoz-Quezada MT, Gutiérrez-Jara JP. Modelo de umbral de reducción de tasa diaria de casos COVID-19 para evitar el colapso hospitalario en Chile [Model for a threshold of daily rate reduction of COVID-19 cases to avoid hospital collapse in Chile]. Medwave. 2020 Apr 8;20(3):e7871. Spanish. | CrossRef | PubMed | Viner RM, Russell SJ, Croker H, Packer J, Ward J, Stansfield C, et al. School closure and management practices during coronavirus outbreaks including COVID-19: a rapid systematic review. Lancet Child Adolesc Health. 2020 May;4(5):397-404. | CrossRef | PubMed |
Viner RM, Russell SJ, Croker H, Packer J, Ward J, Stansfield C, et al. School closure and management practices during coronavirus outbreaks including COVID-19: a rapid systematic review. Lancet Child Adolesc Health. 2020 May;4(5):397-404. | CrossRef | PubMed | Anderson RM, Heesterbeek H, Klinkenberg D, Hollingsworth TD. How will country-based mitigation measures influence the course of the COVID-19 epidemic? Lancet. 2020 Mar 21;395(10228):931-934. | CrossRef | PubMed |
Anderson RM, Heesterbeek H, Klinkenberg D, Hollingsworth TD. How will country-based mitigation measures influence the course of the COVID-19 epidemic? Lancet. 2020 Mar 21;395(10228):931-934. | CrossRef | PubMed | Kirby T. South America prepares for the impact of COVID-19. Lancet Respir Med. 2020 Jun;8(6):551-552. | CrossRef | PubMed |
Kirby T. South America prepares for the impact of COVID-19. Lancet Respir Med. 2020 Jun;8(6):551-552. | CrossRef | PubMed | Rizo-Patron E, Padilla J, Tantalean JA. Demanda hospitalaria pediátrica en tiempos de COVID-19 en Perú. 2020. [On line] | Link |
Rizo-Patron E, Padilla J, Tantalean JA. Demanda hospitalaria pediátrica en tiempos de COVID-19 en Perú. 2020. [On line] | Link | Denova-Gutiérrez E, Lopez-Gatell H, Alomia-Zegarra JL, López-Ridaura R, Zaragoza-Jimenez CA, Dyer-Leal DD, et al. The Association of Obesity, Type 2 Diabetes, and Hypertension with Severe Coronavirus Disease 2019 on Admission Among Mexican Patients. Obesity (Silver Spring). 2020 Jul 1:10.1002/oby.22946. | CrossRef | PubMed |
Denova-Gutiérrez E, Lopez-Gatell H, Alomia-Zegarra JL, López-Ridaura R, Zaragoza-Jimenez CA, Dyer-Leal DD, et al. The Association of Obesity, Type 2 Diabetes, and Hypertension with Severe Coronavirus Disease 2019 on Admission Among Mexican Patients. Obesity (Silver Spring). 2020 Jul 1:10.1002/oby.22946. | CrossRef | PubMed | Munayco CV, Tariq A, Rothenberg R, Soto-Cabezas GG, Reyes MF, Valle A, et al. Early transmission dynamics of COVID-19 in a southern hemisphere setting: Lima- Peru: February 29th-March 30th, 2020. Infect Dis Model. 2020 May 12;5:338-345. | CrossRef | PubMed |
Munayco CV, Tariq A, Rothenberg R, Soto-Cabezas GG, Reyes MF, Valle A, et al. Early transmission dynamics of COVID-19 in a southern hemisphere setting: Lima- Peru: February 29th-March 30th, 2020. Infect Dis Model. 2020 May 12;5:338-345. | CrossRef | PubMed | Paniz-Mondolfi AE, Sordillo EM, Márquez-Colmenarez MC, Delgado-Noguera LA, Rodriguez-Morales AJ. The arrival of SARS-CoV-2 in Venezuela. Lancet. 2020 May 16;395(10236):e85-e86. | CrossRef | PubMed |
Paniz-Mondolfi AE, Sordillo EM, Márquez-Colmenarez MC, Delgado-Noguera LA, Rodriguez-Morales AJ. The arrival of SARS-CoV-2 in Venezuela. Lancet. 2020 May 16;395(10236):e85-e86. | CrossRef | PubMed | Caballero RL. Voluntad política e intersectorialidad para el enfrentamiento a la COVID-19 en Cuba. Rev Habanera Cienc Médicas. 2020;19(2):3241. [On line] | Link |
Caballero RL. Voluntad política e intersectorialidad para el enfrentamiento a la COVID-19 en Cuba. Rev Habanera Cienc Médicas. 2020;19(2):3241. [On line] | Link | Cimerman S, Chebabo A, Cunha CAD, Rodríguez-Morales AJ. Deep impact of COVID-19 in the healthcare of Latin America: the case of Brazil. Braz J Infect Dis. 2020 Mar-Apr;24(2):93-95. | CrossRef | PubMed |
Cimerman S, Chebabo A, Cunha CAD, Rodríguez-Morales AJ. Deep impact of COVID-19 in the healthcare of Latin America: the case of Brazil. Braz J Infect Dis. 2020 Mar-Apr;24(2):93-95. | CrossRef | PubMed | Navarro JC, Arrivillaga-Henríquez J, Salazar-Loor J, Rodriguez-Morales AJ. COVID-19 and dengue, co-epidemics in Ecuador and other countries in Latin America: Pushing strained health care systems over the edge. Travel Med Infect Dis. 2020 Apr 5:101656. | CrossRef | PubMed |
Navarro JC, Arrivillaga-Henríquez J, Salazar-Loor J, Rodriguez-Morales AJ. COVID-19 and dengue, co-epidemics in Ecuador and other countries in Latin America: Pushing strained health care systems over the edge. Travel Med Infect Dis. 2020 Apr 5:101656. | CrossRef | PubMed | Atamari-Anahui N, Ccorahua-Ríos MS, Cabrera-Enríquez JA, Vilcarromero S. La implicancia del reordenamiento genético en el diagnóstico y la epidemiología del virus Oropuche en el Perú [The implication of genetic rearrangement in the diagnosis and epidemiology of Oropuche virus in Peru]. Salud Publica Mex. 2018 Sep-Oct;60(5):487-488. Spanish. | CrossRef | PubMed |
Atamari-Anahui N, Ccorahua-Ríos MS, Cabrera-Enríquez JA, Vilcarromero S. La implicancia del reordenamiento genético en el diagnóstico y la epidemiología del virus Oropuche en el Perú [The implication of genetic rearrangement in the diagnosis and epidemiology of Oropuche virus in Peru]. Salud Publica Mex. 2018 Sep-Oct;60(5):487-488. Spanish. | CrossRef | PubMed | Vilar-Compte M, Pérez V, Teruel G, Alonso A, Pérez-Escamilla R. Costing of actions to safeguard vulnerable Mexican households with young children from the consequences of COVID-19 social distancing measures. Int J Equity Health. 2020 May 19;19(1):70. | CrossRef | PubMed |
Vilar-Compte M, Pérez V, Teruel G, Alonso A, Pérez-Escamilla R. Costing of actions to safeguard vulnerable Mexican households with young children from the consequences of COVID-19 social distancing measures. Int J Equity Health. 2020 May 19;19(1):70. | CrossRef | PubMed | Sánchez-Tauma PJ, Atamari-Anahui N, Valera-Moreno C. Enfermedad por Coronavirus 2019, COVID-19: Aspectos a considerar en nińos. Rev Cuerpo Méd HNAAA. 2020;13(1):88-94. | CrossRef |
Sánchez-Tauma PJ, Atamari-Anahui N, Valera-Moreno C. Enfermedad por Coronavirus 2019, COVID-19: Aspectos a considerar en nińos. Rev Cuerpo Méd HNAAA. 2020;13(1):88-94. | CrossRef | Lanari M, Chiereghin A, Biserni GB, Rocca A, Re MC, Lazzarotto T. Children and SARS-CoV-2 infection: innocent bystanders…until proven otherwise. Clin Microbiol Infect. 2020 Jun 25;26(9):1130–2. | CrossRef | PubMed |
Lanari M, Chiereghin A, Biserni GB, Rocca A, Re MC, Lazzarotto T. Children and SARS-CoV-2 infection: innocent bystanders…until proven otherwise. Clin Microbiol Infect. 2020 Jun 25;26(9):1130–2. | CrossRef | PubMed | Li X, Xu W, Dozier M, He Y, Kirolos A, Theodoratou E. The role of children in transmission of SARS-CoV-2: A rapid review. J Glob Health. 2020 Jun;10(1):011101. | CrossRef | PubMed |
Li X, Xu W, Dozier M, He Y, Kirolos A, Theodoratou E. The role of children in transmission of SARS-CoV-2: A rapid review. J Glob Health. 2020 Jun;10(1):011101. | CrossRef | PubMed | Sun D, Li H, Lu XX, Xiao H, Ren J, Zhang FR, et al. Clinical features of severe pediatric patients with coronavirus disease 2019 in Wuhan: a single center's observational study. World J Pediatr. 2020 Jun;16(3):251-259. | CrossRef | PubMed |
Sun D, Li H, Lu XX, Xiao H, Ren J, Zhang FR, et al. Clinical features of severe pediatric patients with coronavirus disease 2019 in Wuhan: a single center's observational study. World J Pediatr. 2020 Jun;16(3):251-259. | CrossRef | PubMed | de Ceano-Vivas M, Martín-Espín I, Del Rosal T, Bueno-Barriocanal M, Plata-Gallardo M, Ruiz-Domínguez JA, et al. SARS-CoV-2 infection in ambulatory and hospitalised Spanish children. Arch Dis Child. 2020 Aug;105(8):808-809. | CrossRef | PubMed |
de Ceano-Vivas M, Martín-Espín I, Del Rosal T, Bueno-Barriocanal M, Plata-Gallardo M, Ruiz-Domínguez JA, et al. SARS-CoV-2 infection in ambulatory and hospitalised Spanish children. Arch Dis Child. 2020 Aug;105(8):808-809. | CrossRef | PubMed | Lu X, Zhang L, Du H, Zhang J, Li YY, Qu J, et al. SARS-CoV-2 Infection in Children. N Engl J Med. 2020 Apr 23;382(17):1663-1665. | CrossRef | PubMed |
Lu X, Zhang L, Du H, Zhang J, Li YY, Qu J, et al. SARS-CoV-2 Infection in Children. N Engl J Med. 2020 Apr 23;382(17):1663-1665. | CrossRef | PubMed | Conto-Palomino NM, Cabrera-Bueno ML, Vargas-Ponce KG, Rondón-Abuhadba EA, Atamari-Anahui N. Encefalitis asociada a COVID-19 en una nińa de 13 ańos: reporte de caso [Encephalitis associated with COVID-19 in a 13-year-old girl: A case report]. Medwave. 2020 Aug 3;20(7):e7984. | CrossRef | PubMed |
Conto-Palomino NM, Cabrera-Bueno ML, Vargas-Ponce KG, Rondón-Abuhadba EA, Atamari-Anahui N. Encefalitis asociada a COVID-19 en una nińa de 13 ańos: reporte de caso [Encephalitis associated with COVID-19 in a 13-year-old girl: A case report]. Medwave. 2020 Aug 3;20(7):e7984. | CrossRef | PubMed | Munayco C, Chowell G, Tariq A, Undurraga EA, Mizumoto K. Risk of death by age and gender from CoVID-19 in Peru, March-May, 2020. Aging (Albany NY). 2020 Jul 21;12(14):13869-13881. | CrossRef | PubMed |
Munayco C, Chowell G, Tariq A, Undurraga EA, Mizumoto K. Risk of death by age and gender from CoVID-19 in Peru, March-May, 2020. Aging (Albany NY). 2020 Jul 21;12(14):13869-13881. | CrossRef | PubMed | Rodriguez-Morales AJ, Sánchez-Duque JA, Botero SH, Pérez-Díaz CE, Villamil-Gómez WE, Méndez CA, et al. Preparación y control de la enfermedad por coronavirus 2019 (COVID-19) en América Latina. Acta Med Peru. 2020;37(1):3-7. [On line] | Link |
Rodriguez-Morales AJ, Sánchez-Duque JA, Botero SH, Pérez-Díaz CE, Villamil-Gómez WE, Méndez CA, et al. Preparación y control de la enfermedad por coronavirus 2019 (COVID-19) en América Latina. Acta Med Peru. 2020;37(1):3-7. [On line] | Link |Systematization of initiatives in sexual and reproductive health about good practices criteria in response to the COVID-19 pandemic in primary health care in Chile
Clinical, psychological, social, and family characterization of suicidal behavior in Chilean adolescents: a multiple correspondence analysis








