Key Words: neoplasms, cost of illness, costs, cost analysis
Resumen
OBJETIVO
Este trabajo pretende determinar el impacto econ¾mico del cßncer en Chile, junto con estimar la proporci¾n del costo total atribuible a los principales tipos de cßncer y su distribuci¾n entre el sector de aseguramiento p·blico y privado de salud.
M╔TODOS
Se utiliz¾ la metodologĒa de costo de enfermedad, a travķs de la valoraci¾n de los costos directos e indirectos asociados al cßncer usando datos del Ministerio de Salud y de la Superintendencia de Salud del Chile para el a±o 2009. Los costos indirectos fueron calculados considerando los dĒas de ausentismo laboral y los a±os de vida potencialmente perdidos.
RESULTADOS
Mßs de 2100 millones de d¾lares al a±o es el impacto econ¾mico del cßncer en Chile, lo que representa casi el 1% del Producto Interno Bruto del paĒs. El gasto directo per cßpita fue de 47 d¾lares. Los costos indirectos fueron 1,92 veces mayores que los directos. Los tres tipos de cßncer de mayor impacto en los costos son: est¾mago (17,6%), mama (7%) y pr¾stata (4,2%) en el sector p·blico; y mama (14%), pulm¾n (7,5%) y pr¾stata (4,1%) en el privado. Los hombres gastaron en promedio 30,33% mßs que las mujeres.
CONCLUSIėN
Existen pocos estudios de este tipo en Chile y la regi¾n de Amķrica Latina y El Caribe, para cßncer u otras enfermedades cr¾nicas. El paĒs puede ser clasificado por debajo del promedio de los costos por cßncer que muestran paĒses de la Uni¾n Europea. Se espera que esta informaci¾n contribuya a la formulaci¾n de polĒticas de acceso, y que incentive mßs investigaciones de este tipo en Latinoamķrica y El Caribe.
Introducción
Los cambios demográficos iniciados durante la segunda mitad del siglo XX en América Latina y El Caribe se traducen en general hoy en modificaciones epidemiológicas características de una sociedad que está envejeciendo, debido a que las personas se encuentran expuestas durante un período de tiempo más prolongado a la influencia de los factores de riesgo para enfermedades crónicas, transformándose éstas en sus principales causas de morbilidad y mortalidad [1]. Dentro de este grupo de enfermedades, el cáncer cobra especial relevancia, puesto que constituye la primera causa de mortalidad en el mundo, siendo responsable de 8,2 millones de defunciones ocurridas en 2012, con una estimación de más de 22 millones de muertes atribuibles para 2032 [2]. En Chile, el cáncer se sitúa como segunda causa de muerte, por detrás de las enfermedades cardiovasculares [3].
Dentro de los objetivos sanitarios propuestos por el gobierno de Chile, el enfrentamiento de los desafíos derivados del envejecimiento de la población y de los cambios de la sociedad se fijó como un objetivo primordial, para lo cual la generación de políticas orientadas en torno al cáncer resulta trascendental. Con respecto a este propósito, cabe destacar el cumplimiento de la meta que pretendía mantener la tasa de 125,8 por 100 000 habitantes de mortalidad por cáncer ajustada por edad, la que incluso fue reducida en un 9% para la década 2000-2010 [4]. No obstante, en países desarrollados, el rápido progreso científico en oncología ha llevado al desarrollo de nuevas herramientas para el diagnóstico y la terapia del cáncer, lo que junto a un aumento de la sobrevida se ha traducido en un aumento en el promedio de los costos relacionados con el tratamiento de este grupo de enfermedades [5]. Algo similar puede estar ocurriendo en Chile.
Actualmente no existen estudios en Chile que valoricen el costo directo del cuidado del cáncer de manera global, como tampoco existen intentos de evaluar los costos indirectos. Un estudio de carga de enfermedad de 2007 sitúa al cáncer en el séptimo lugar de importancia con 221 529 años de vida saludables [6]. Otro estudio de 2010, que abordó costo-efectividad del Plan de Acceso Universal con Garantías Explícitas, situó a la cirugía de cáncer de colon más quimioterapia, y a la cirugía del cáncer de pulmón más quimioterapia, dentro de las prestaciones más costosas del sector de salud chileno [7]. El informe Mapa de la Investigación en Cáncer en Chile (Cancer Research Map Chile) [8], destacó la importancia de ampliar el concepto de costos asociados al cáncer, reafirmando la necesidad de plantear estudios que valoricen los costos del diagnóstico y tratamiento del cáncer, así como los costos indirectos asociados a esta enfermedad.
La evaluación del impacto económico que generan las enfermedades es una manera de resaltar la importancia de una patología en particular, para balancear el enfoque epidemiológico tradicional de mortalidad y morbilidad [9]. El análisis del impacto económico estima los costos asociados a la enfermedad [10]. Su principal objetivo es informar a quienes toman decisiones con indicadores objetivos de la magnitud de un problema de salud. En consecuencia, esto resulta en un complemento a los métodos de decisión para la asignación de recursos y políticas de acceso universal a la salud.
Chile es un estado unitario con una administración organizada en 15 regiones, 54 provincias y 346 comunas; y cuenta con un sistema de salud segmentado que está conformado por un sector público y uno privado. Los trabajadores pagan una prima del 7% de sus salarios para cubrir el riesgo de enfermar propio y el de sus familias en el Fondo Nacional de Salud o en un sistema de seguros privados llamados instituciones de salud previsional. En el sector del sistema de instituciones de salud previsional, generalmente las primas son superiores ya que opera la evaluación de riesgo por parte de los seguros y los costos de proveedores más caros. Esto provoca que los pagos por primas bordeen el 10% de los salarios de los afiliados.
Los más pobres son subsidiados por el Estado a través de impuestos generales en el Fondo Nacional de Salud y constituyen cerca del 35% de sus beneficiarios. Este fondo financia beneficios amplios, cuyo acceso está sujeto a la capacidad de atención del sistema público. El sistema de instituciones de salud previsional, en cambio, cuenta con múltiples planes diferenciados en beneficios y copagos. La red pública de salud es jerarquizada y organizada territorial y poblacionalmente en 29 servicios de salud y redes de atención primaria de salud, mientras que el sector privado se mueve en una lógica de mercado a través del uso de servicios ambulatorios y hospitalarios privados, en particular en las principales ciudades.
Desde 2005 Chile incorporó las garantías explícitas de salud que funcionan como un programa de acceso garantizado con copago conocido, menor a lo habitual. Actualmente, 17 de los problemas de salud de los 80 vigentes en este programa son cánceres. En 2009, con 56 problemas de salud dentro de las garantías explícitas de salud vigentes, 10 se relacionaban con esta enfermedad. En el Fondo Nacional de Salud, el ingreso al sistema de garantía ocurre a través del sistema de provisión público de manera obligatoria. Es decir, en el sistema público de atención de salud un problema incorporado en garantías explícitas de salud siempre es tratado como tal, de acuerdo con los protocolos y obligaciones que establece la ley. En el sistema de instituciones de salud previsional, las personas pueden optar por solucionar su problema de salud por la vía de las garantías explícitas de salud con el prestador convenido con la aseguradora de este sistema en el contrato. O bien, pueden escoger el usar su plan general con otro prestador, en cuyo caso no rigen las normas establecidas por esta reforma. Este último aspecto determina el uso menor de las garantías explícitas de salud en el sector de aseguramiento privado.
En el año 2009, en Chile el gasto global en salud correspondía a un 7,4% del producto interno bruto, del cual aproximadamente 45% es gasto público y el resto gasto privado, incluyendo el gasto de bolsillo en salud que representaba un tercio del gasto total en salud [11]. Existe un crecimiento progresivo del gasto per cápita en salud en el país durante los últimos años [12], y no se cuenta con las herramientas para discriminar qué porcentaje de este gasto es atribuible al cáncer o a otras patologías.
Considerando las características demográficas y epidemiológicas de Chile, resulta trascendental replicar los intentos que países desarrollados se encuentran haciendo para cuantificar los costos asociados al cáncer, y aportar de esta manera a la planificación de una política nacional de acceso universal con respecto a este problema de salud. El objetivo de este estudio es realizar la primera evaluación del impacto económico del cáncer en Chile, junto con estimar la proporción del costo total atribuible a los principales tipos de cáncer y su distribución entre el sector público y privado, lo cual permitirá generar un insumo para la evaluación y diseño de políticas públicas, y de asignación de recursos.
Métodos
Análisis de costo de enfermedad
El impacto macroeconómico de las enfermedades crónicas se puede estimar de tres maneras distintas [13]:
I) Con modelos de crecimiento económico, que evalúan el efecto de las enfermedades crónicas sobre la evolución del ingreso nacional a través de los cambios en los ingresos clave como provisión de trabajo y ahorros.
II) El método del ingreso total (full-income), que intenta medir el valor para la sociedad de la pérdida de bienestar asociada a la enfermedad o muerte en términos monetarios, los que se suman a la pérdida en el producto interno bruto.
III) El método de costo de enfermedad (cost of illness), el cual es uno de los más utilizados en las publicaciones internacionales [14],[15],[16],[17],[18],[19],[20],[21] y también específicamente en cáncer [22],[23],[24],[25], que contabiliza y suma los costos directos e indirectos de una patología durante un período de tiempo, generalmente un año, para expresarlo en un monto agregado determinado y permitir ciertas desagregaciones relevantes. Este es el método que se utilizará en esta investigación.
El análisis de costo de enfermedad consiste en la identificación, medición y valorización de todos los recursos destinados al cuidado de una enfermedad. Este trabajo aborda el cuidado de esta enfermedad midiendo los costos que caen dentro del sector salud, y otros que se producen fuera de él, como la pérdida de la productividad asociada a la morbilidad y a las muertes prematuras [26],[27].
Esta metodología permite estimar los costos actuales observados y eventualmente sus proyecciones en distintas etapas del proceso de cuidado de enfermedad, utilizando como base los registros de uso de prestaciones de salud por eventos asociados al cáncer y sus costos -cuando estos estén disponibles- y a costos estimados cuando sólo se disponga la información de los eventos. A estos resultados se le agregan los costos indirectos relacionados con la enfermedad, los cuales pueden ser calculados a través de registros de ausentismo laboral y por registros de defunciones.
Datos
Se utilizaron los siguientes registros de 2009: la base de datos de egresos hospitalarios de Chile, que registra 1 682 056 egresos; la información de utilización de servicios o atenciones de salud y de licencias médicas del Fondo Nacional de Salud; la base de datos de prestaciones de salud del sector de las instituciones de salud previsional y también su base de datos de licencias médicas. Por otra parte, se consideraron las cuentas nacionales del sector salud y las cuentas nacionales del Banco Central de Chile, para el año estudiado.
Metodología
Los registros de egresos permiten la identificación de atenciones de salud a nivel hospitalario de todo el país y de todos los prestadores, públicos y privados, a través de los códigos de la Clasificación Internacional de Enfermedades de la Organización Mundial de la Salud vigentes en su décima versión (CIE-10).
La población objetivo la componen todas las personas con diagnóstico de cáncer, o que recibieron prestaciones trazadoras asociadas a cualquier tipo de cáncer en Chile durante 2009.
Costo directo en el sector privado
En el ámbito ambulatorio del sector privado, la detección de prestaciones se realizó a nivel detallado: prestaciones, procedimientos, exámenes y medicamentos. Ello fue posible porque el registro existente permite seguir al paciente que tuvo una atención vinculada al cáncer e identificar las prestaciones asociadas y, de esta forma, detectar todos los gastos realizados. El registro opera a partir del código de prestaciones conocido y normado que el sector privado debe utilizar. Se trata de los códigos del arancel de prestaciones del Fondo Nacional de Salud, en su modalidad de atención por la vía de la libre elección.
Por otra parte, al unir las bases de datos de los egresos hospitalarios del sector privado y las que registran los gastos de estos egresos, se pudo contar con los gastos en cáncer del tercer nivel de manera adecuada. Asimismo, se obtuvieron los antecedentes correspondientes a los códigos de la Clasificación Internacional de Enfermedades décima versión, por sexo, edad y por cada aseguradora del sistema de instituciones de salud previsional. Además, dado que los gastos aparecen registrados tanto en pagos de las aseguradoras del sistema de instituciones de salud previsional a los proveedores (bonificación), como en copagos provenientes de los propios enfermos, fue posible agregar los gastos de la atención de salud y los copagos relacionados una vez identificados los eventos.
Costo directo en el sector público
En el sector público el registro no es tan detallado como lo descrito para el sector privado. Para efecto de contabilizar en términos monetarios los gastos asociados al cáncer, se llevó a cabo una metodología de costeo de los eventos hospitalarios y ambulatorios. Este costeo se basa en la metodología de estimación de costos hospitalarios del Fondo Nacional de Salud [28] y sus mejoras [29]. Estos descansan, a su vez, en los costos que se estiman para determinar los aranceles del Fondo Nacional de Salud, los costos estimados por dicho fondo para los pagos asociados a diagnóstico, y los costos de prestaciones estimados para las garantías explícitas de salud en las versiones mejoradas [30].
Por otra parte, la existencia de las cuentas de salud que mantiene el ministerio del ramo, permitió ajustar los resultados obtenidos al gasto hospitalario total registrado durante el año 2009. La estimación del gasto ambulatorio, que incluye a la atención primaria, se realizó de manera agregada y usando la misma distribución de los costos de cánceres estimados para el nivel hospitalario. Es decir, el gasto ambulatorio se estimó como una proporción del gasto hospitalario y se distribuyó por cada tipo de cáncer, de acuerdo a la proporción que ellos presentan a nivel terciario. Este método presenta debilidades, pero fue necesario dada la falta de información sistemática para ese año en el nivel primario y secundario de atención de salud.
Costo indirecto
A estos resultados se agregaron los costos indirectos relacionados a esta enfermedad, los cuales fueron calculados por la vía de los registros de ausentismo laboral por licencias médicas presentadas y por los registros de defunciones, comparados con la expectativa de vida. El valor del ausentismo (considerado hasta los 65 años, edad en que se asume la jubilación) y la mortalidad prematura fueron calculados a valor agregado de cuentas nacionales por persona, lo que incluye remuneraciones promedio en el país, la amortización y el excedente empresarial. Se calcula el flujo anual dado que se trata de la estimación para el año 2009 y no las pérdidas acumuladas a lo largo de la vida.
Los costos totales se consideraron como el resultado agregado de la suma de los costos directos e indirectos para el año 2009.
Resultados
La Tabla 1 muestras los costos estimados para el año 2009 asociados al cáncer en Chile. Los costos indirectos significan la mayor parte de los costos totales, siendo 1,92 veces mayores que los costos directos. Dentro del costo directo, el componente principal de los gastos es el que realiza el Fondo Nacional de Salud para sus afiliados que representa 46,14% del costo directo total. De los costos indirectos, el 97% de ellos provienen del cálculo de los años de vida potencialmente perdidos por la enfermedad. El costo total en atención de salud del cáncer equivale a cerca de 2100 millones de dólares para el año 2009, lo que es cercano al 1% del producto interno bruto del país y corresponde a más del 4,31% del gasto total en salud.
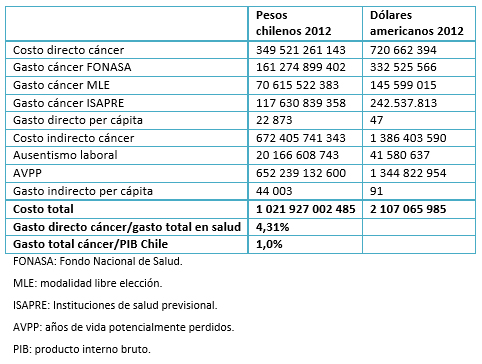
Tabla 1. Costos agregados asociados al cáncer en Chile. Año 2009. (Fuente: elaboración propia).
Al desagregar los costos directos, se encuentra que el cáncer gástrico es la condición que más carga financiera concentra alcanzando 11,51% del total de dichos costos. Le siguen el cáncer de mama, próstata, vesícula y pulmón, todos los cuales suman 37,16% (Figura 1).
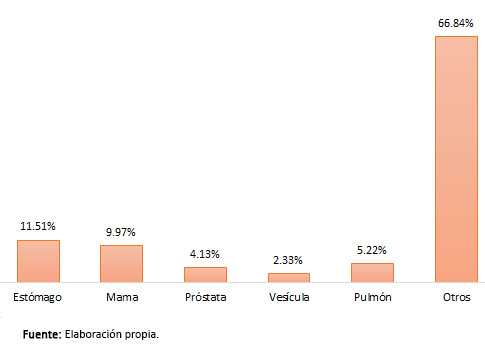
Figura 1. Distribución del total de costos directos de atención por tipos de cáncer.
Al analizarlos por tipo de seguro, vemos que el Fondo Nacional de Salud realiza la mayor parte de su gasto en el cáncer gástrico con 17,63%, y en el de mama con 7,01%, a diferencia del sistema de instituciones de salud previsional, el cual destina la mayor proporción al cáncer de mama con un 13,98% y al cáncer de pulmón con 7,51% de sus gastos (Figura 2).
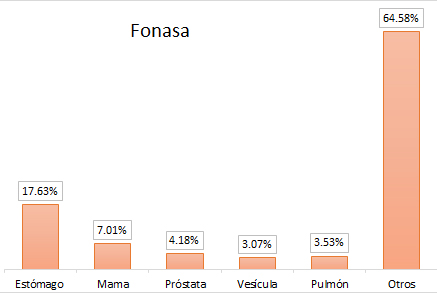
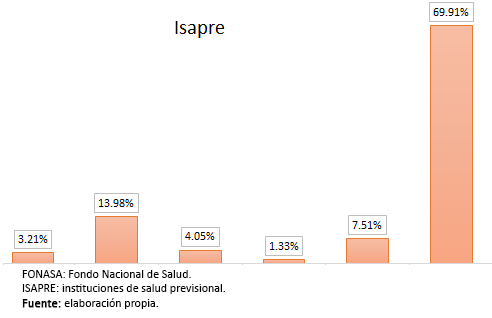
Figura 2. Distribución del total de costos directos de atención por tipo de seguro y de cáncer.
En el caso del cáncer gástrico, se aprecia que el costo directo para tratar a una persona que pertenece al Fondo Nacional de Salud es 19,4% mayor que una que pertenece al sector privado (sistema de Instituciones de salud previsional). Este resultado se invierte para el cáncer de mama, donde el sector público tiene un costo directo 33,86% menor que el sector privado para tratar a una persona con esta patología (Tabla 2).

Tabla 2. Costos directos de atención en pesos chilenos (año 2012) para una persona según tipo de seguro en tipos de cáncer seleccionados. Año 2009.
Al revisar los costos medios de atención por sexo y edad al año por persona, encontramos que para ambos géneros se cumple el mismo patrón: menores costos a edades iniciales para luego ir subiendo y finalmente volver a caer en las edades más altas. Sin embargo, el mayor nivel de gastos para los hombres se alcanza en tramos etarios más tempranos que para las mujeres: 55 a 64 años versus 65 a 79 años. Además, por cada caso en promedio de pesos chilenos se gasta 1 795 528 y se observa cómo los hombres registran un mayor costo medio por atención, alcanzando 2 095 331 en contraste con 1 607 681 de las mujeres (Figura 3).
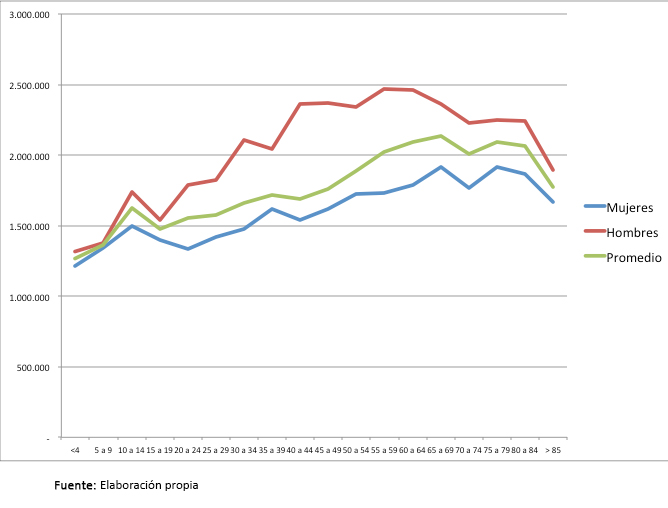
Figura 3. Costo medio de atenciones de cáncer por sexo y por edad. Año 2009.
Discusión
Este estudio representa la primera exploración de los costos asociados al cáncer en Chile. Los más de 2100 millones de dólares destinados a la atención de salud del cáncer, equivalen a la construcción de aproximadamente 10 hospitales complejos en Chile y también supera el costo esperado de las 56 condiciones de garantías explícitas de salud del año 2009 [31]. El gasto directo per cápita de la población beneficiaria del Fondo Nacional de Salud y del sistema de instituciones de salud previsional corresponde a 47 dólares u 80 euros (aproximadamente, considerando el tipo de cambio de 2009). Esto ubica a Chile por debajo del promedio de 98 euros en 27 países de la Unión Europea (ver Figura 4) [32].
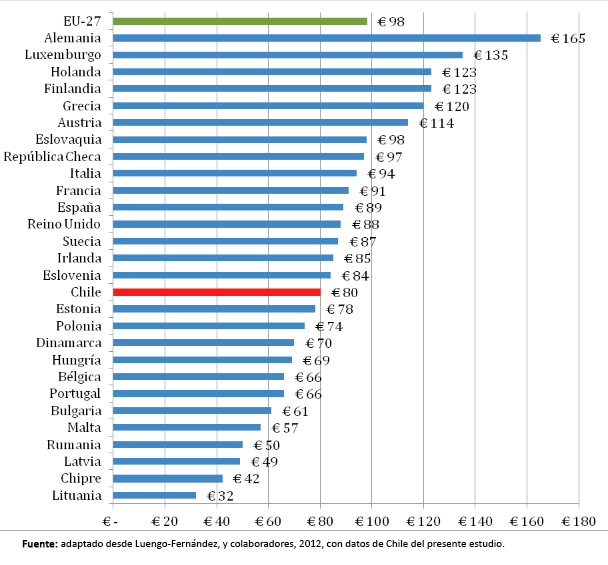
Figura 4. Gasto per cápita en euros relacionado al cáncer en 27 países seleccionados de la Unión Europea y Chile. Año 2009.
El cáncer gástrico y de mama son los que tienen los gastos de atención más altos, con 11,57% y 9,97% de la totalidad del gasto directo, aunque separados por asegurador público y privado presentan diferencias importantes. En el cáncer gástrico, la etapa de presentación de la enfermedad puede ser más avanzada en el sector público, lo que determinaría la necesidad de terapias más complejas. En dicho cáncer, en el que la quimioterapia y radioterapia solo se utilizan en estadíos avanzados de la enfermedad (particularmente, en la etapa 3), vemos que en el sistema de instituciones de salud previsional los procedimientos ocurren en 33% de los casos totales, mientras que en general (en todos los egresos por cáncer de este sector) ocurren en 46%. Es decir, son notoriamente menores.
Por otro lado, cuando hay cáncer gástrico en el sector público, los procedimientos ocurren en el 21% de los casos. En todos los egresos de este sector sólo se presentan en el 22%, es decir casi no hay diferencia. Esto es un indicador indirecto para afirmar que los pacientes del Fondo Nacional de Salud sí estarían presentándose en etapas avanzadas del cáncer gástrico y, por ende, ocupando más recursos.
La diferencia en la etapa de presentación del cáncer gástrico puede deberse a que en el sector público están los pacientes de sectores más vulnerables de la población, lo que conlleva menores niveles educacionales y peores estilos de vida. Esto llevaría a consultas más tardías y a demoras en el acceso a pesquisa.
En el caso del cáncer de mama, la diferencia de costos entre sector público y privado puede explicarse por el tipo de tratamientos que se utilizan en un sector y en otro. En el sector privado es esperable que se usen con mayor frecuencia nuevas tecnologías de tratamiento y, en consecuencia, más costosas. Este sería el caso para drogas de alto costo como el trastuzumab e intervenciones como la cirugía reconstructiva. Esto es más común en el sector privado dada la mayor flexibilidad de guías clínicas y mayor disponibilidad de recursos por parte de los pacientes para costear estos tratamientos. Además, con la aprobación de la Ley 20.850 en 2015, conocida como Ley Ricarte Soto, se universaliza el uso de este y otros medicamentos. Es probable que el costo en este caso tienda a equipararse.
Sobre la distribución del gasto según edad y sexo, se comprueba que los hombres tienen mayores gastos asociados a la atención del cáncer que las mujeres en todas las edades, lo cual podría estar explicado por mayores costos y tiempos más largos de las terapias. Esta situación es diferente al común del gasto general en salud, donde vemos que en Chile las mujeres presentan costos mayores entre los 15 y 64 años de edad [33]. Este mismo patrón de mayores costos en mujeres en edad fértil se observa en Estados Unidos, donde las mujeres entre 18 y 64 años de edad tienen una media de gasto de 2,2 veces el de los hombres [34],[35].
Implicancias para las políticas públicas
Dada la constatación del alto costo que el cáncer está significando para Chile, y en particular para el sector salud, se hace necesario considerar políticas públicas que ayuden a abordar este problema de una manera integral que responda a los objetivos de acceso equitativo y universal a sistemas eficientes de prevención y atención, en el contexto del sistema de salud en su conjunto. En lo específico se puede señalar en primer lugar, que dado los avances tecnológicos y de múltiples terapias, es necesario contar con mecanismos para definir cuáles son las intervenciones más costo-efectivas para ser ingresadas y financiadas en el sistema de salud. Segundo, los precios del mercado de la salud que constantemente se ven afectados por una alta inflación, deben ser enfrentados con políticas que apunten a su control. Tercero, la monitorización periódica de estos costos, incluyendo las de otras patologías, se vuelve relevante para saber cómo avanzan y distribuyen dentro de los fondos que se destinan a salud. Y cuarto, políticas públicas de promoción-prevención y de diagnóstico precoz son cruciales para evitar consecuencias en la salud de las personas y reducir los costos asociados al cáncer.
Implicancias para la investigación
En este estudio se ha logrado recabar una gran cantidad de información, que puede permitir llegar a niveles aún más detallados que los aquí presentados. Este es un primer acercamiento, donde la exploración de al menos tres áreas se vuelve relevante. Primero, el estudio de la evolución en el tiempo en la década recién pasada de los costos del cáncer es un ejemplo. Segundo, la estimación de proyecciones del gasto para saber cómo se comportará en el futuro ante distintos escenarios posibles. Y tercero, revisar cuáles son los principales determinantes del gasto asociado al cáncer, tanto de las personas como de sus condiciones sociales, de vida diaria y los niveles de equidad en el acceso a la atención de salud, incluyendo la prevención. A su vez, debido a los altos costos aquí registrados, la evaluación de tecnologías sanitarias es un área de investigación, que vinculada a la toma de decisiones en salud, se torna de gran importancia para el país.
El estudio también presenta limitaciones asociadas a la información disponible, principalmente en el área de los costos ambulatorios en el sector público y en la incorporación de otros costos desde la perspectiva de la evaluación social. También es necesario considerar que este estudio no da cuenta completamente de las necesidades de salud en torno al cáncer, por cuanto representa costos incurridos de quienes tuvieron acceso. En este sentido podría haber un porcentaje de personas que no acceden al sistema, aún presentado algún grado de avance de la enfermedad diagnosticada o no.
Es necesario avanzar sobre estas limitaciones en la medida que mejoren los registros del sector público. También es importante avanzar en la medida que se puedan utilizar indicadores de pérdidas sociales y en salud más adecuados a la expectativa de la sociedad respecto a mejorar calidad de vida, y no sólo evitar la mortalidad.
Conclusiones
Existen pocos estudios que valoren el costo de las enfermedades en Chile y la región de América Latina y El Caribe, para cáncer u otras enfermedades crónicas. Para el caso del cáncer este es el primero.
El impacto económico del cáncer en Chile es de más de 2100 millones de dólares al año, lo que representa casi el 1% del producto interno bruto del país. El gasto directo per cápita fue de 47 dólares. Los costos indirectos fueron 1,92 veces mayores que los directos. Los tres tipos de cáncer que significan la mayor parte de los costos son estómago (17,6%), mama (7%) y próstata (4,2%) en el sector público; y mama (14%), pulmón (7,5%) y próstata (4,1%) en el privado. Los hombres gastaron en promedio 30,33% más que las mujeres.
Por otra parte, Chile puede ser clasificado por debajo del promedio de los costos por cáncer que presentan algunos países de la Unión Europea.
Se espera que esta información contribuya a la formulación de políticas públicas de acceso equitativo y universal a la prevención y atención del cáncer en el contexto del sistema de salud en su conjunto, y que sea un paso para incentivar más investigaciones de este tipo en la región latinoamericana y del Caribe. Esta información puede ayudar a dimensionar los desafíos que se presentan para los sistemas de salud, en el proceso de brindar acceso universal y equitativo a la salud.
Notas
Declaración de conflictos de intereses
Los autores han completado el formulario de declaración de conflictos intereses del ICMJE traducido al castellano por Medwave, y declaran no haber recibido financiamiento para la realización del reporte; no tener relaciones financieras con organizaciones que podrían tener intereses en el artículo publicado, en los últimos tres años; y no tener otras relaciones o actividades que podrían influir sobre el artículo publicado. Los formularios pueden ser solicitados contactando al autor responsable o a la dirección editorial de la Revista.
Financiamiento
Los autores declaran que no hubo fuentes de financiación externas.
 Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave estß bajo una licencia Creative Commons Atribuci¾n-NoComercial 3.0 Unported. Esta licencia permite el uso, distribuci¾n y reproducci¾n del artĒculo en cualquier medio, siempre y cuando se otorgue el crķdito correspondiente al autor del artĒculo y al medio en que se publica, en este caso, Medwave.

OBJETIVO
Este trabajo pretende determinar el impacto econ¾mico del cßncer en Chile, junto con estimar la proporci¾n del costo total atribuible a los principales tipos de cßncer y su distribuci¾n entre el sector de aseguramiento p·blico y privado de salud.
M╔TODOS
Se utiliz¾ la metodologĒa de costo de enfermedad, a travķs de la valoraci¾n de los costos directos e indirectos asociados al cßncer usando datos del Ministerio de Salud y de la Superintendencia de Salud del Chile para el a±o 2009. Los costos indirectos fueron calculados considerando los dĒas de ausentismo laboral y los a±os de vida potencialmente perdidos.
RESULTADOS
Mßs de 2100 millones de d¾lares al a±o es el impacto econ¾mico del cßncer en Chile, lo que representa casi el 1% del Producto Interno Bruto del paĒs. El gasto directo per cßpita fue de 47 d¾lares. Los costos indirectos fueron 1,92 veces mayores que los directos. Los tres tipos de cßncer de mayor impacto en los costos son: est¾mago (17,6%), mama (7%) y pr¾stata (4,2%) en el sector p·blico; y mama (14%), pulm¾n (7,5%) y pr¾stata (4,1%) en el privado. Los hombres gastaron en promedio 30,33% mßs que las mujeres.
CONCLUSIėN
Existen pocos estudios de este tipo en Chile y la regi¾n de Amķrica Latina y El Caribe, para cßncer u otras enfermedades cr¾nicas. El paĒs puede ser clasificado por debajo del promedio de los costos por cßncer que muestran paĒses de la Uni¾n Europea. Se espera que esta informaci¾n contribuya a la formulaci¾n de polĒticas de acceso, y que incentive mßs investigaciones de este tipo en Latinoamķrica y El Caribe.
 Authors:
Camilo Cid[1], Cristian Herrera[1], Rodrigo RodrĒguez[1], Gabriel BastĒas[1], Jorge Jimķnez[1]
Authors:
Camilo Cid[1], Cristian Herrera[1], Rodrigo RodrĒguez[1], Gabriel BastĒas[1], Jorge Jimķnez[1]
Affiliation:
[1] Departamento de Salud P·blica, Escuela de Medicina, Universidad Cat¾lica de Chile, Santiago, Chile
E-mail: camilocid@gmail.com
Author address:
[1] Marcoleta 434
Santiago
Chile

Citation: Cid 1, Herrera 1, RodrĒguez R, BastĒas G, Jimķnez J. Assessing the economic impact of cancer in Chile: a direct and indirect cost measurement based on 2009 registries. Medwave 2016 Ago;16(7):e6509 doi: 10.5867/medwave.2016.07.6509
Submission date: 26/5/2016
Acceptance date: 21/7/2016
Publication date: 2/8/2016
Origin: not requested
Type of review: reviewed by two external peer reviewers, double-blind

Comments (0)
We are pleased to have your comment on one of our articles. Your comment will be published as soon as it is posted. However, Medwave reserves the right to remove it later if the editors consider your comment to be: offensive in some sense, irrelevant, trivial, contains grammatical mistakes, contains political harangues, appears to be advertising, contains data from a particular person or suggests the need for changes in practice in terms of diagnostic, preventive or therapeutic interventions, if that evidence has not previously been published in a peer-reviewed journal.
No comments on this article.
To comment please log in
 Medwave provides HTML and PDF download counts as well as other harvested interaction metrics.
Medwave provides HTML and PDF download counts as well as other harvested interaction metrics. There may be a 48-hour delay for most recent metrics to be posted.

- Szot Meza J. La transici¾n demogrßfico-epidemiol¾gica en Chile, 1960-2001. Rev Esp Salud P·blica 2003 Sep-Oct;77(5):605-13. | Link |
- OMS. Cßncer. Nota descriptiva N░297. Febrero de 2015 who.int [on line]. | Link |
- Gobierno de Chile, Ministerio de Salud. Home page, Departamento de EstadĒsticas e Informaci¾n en Salud (DEIS). deis.minsal.cl [on line] | Link |
- Gobierno de Chile, Ministerio de Salud. Objetivos Sanitarios de la dķcada 2000-2010. Evaluaci¾n final del perĒodo. Grado de cumplimiento de objetivos de impacto. Santiago, Chile: MINSAL; 2010.
- Warren JL, Yabroff KR, Meekins A, Topor M, Lamont EB, Brown ML. Evaluation of trends in the cost of initial cancer treatment. J Natl Cancer Inst. 2008 Jun 18;100(12):888-97. | CrossRef | PubMed |
- Gobierno de Chile, Ministerio de Salud. Estudio de Carga de Enfermedad y Carga Atribuible. Santiango, Chile: MINSAL; 2007. | Link |
- Gobierno de Chile, Ministerio de Salud. lnforme Final. Estudio Costo-efectividad de Intervenciones en Salud. Santiago, Chile: MINSAL; Mayo 2010. | Link |
- Jimķnez J. Mapa de la Investigaci¾n en Cßncer en Chile (Cancer Research Map Chile). Consorcio Tecnol¾gico en Biomedicina ClĒnico-Molecular Aplicada (BMRC-Chile), Diciembre 2010.
- Drummond M. Cost-of-illness studies: a major headache? Pharmacoeconomics. 1992 Jul;2(1):1-4. | PubMed |
- World Health Organization. WHO guide to identifying the economic consequences of disease and injury. Department of Health Systems Financing, Health Systems and Services. Geneva, Switzerland: WHO;2009. | Link |
- Health at a Glance 2015. OECD Publications. oecd.org [on line]. | Link |
- World Health Organization. Global Health Observatory Data Repository. who.int [on line]. | Link |
- Abegunde DO, Mathers CD, Adam T, Ortegon M, Strong K. The burden and costs of chronic diseases in low-income and middle-income countries. Lancet. 2007 Dec 8;370(9603):1929-38. | PubMed |
- Liu JL, Maniadakis N, Gray A, Rayner M. The economic burden of coronary heart disease in the UK. Heart. 2002 Dec;88(6):597-603. | PubMed |
- Cohen JW, Krauss NA. Spending and service use among people with the fifteen most costly medical conditions, 1997. Health Aff; 2003:129-138.
- Druss BG, Marcus SC, Olfson M, Tanielian T, Elinson L, Pincus HA. Comparing the national economic burden of five chronic conditions. Health Aff (Millwood). 2001 Nov-Dec;20(6):233-41. | PubMed |
- Druss BG, Marcus SC, Olfson M, Pincus HA. The most expensive medical conditions in America. Health Aff (Millwood). 2002 Jul-Aug;21(4):105-11. | PubMed |
- American Heart Association. Heart disease and stroke statistics -2001 update. Dallas: American Heart Association; 2001.
- Russell MW, Huse DM, Drowns S, Hamel EC, Hartz SC. Direct medical costs of coronary artery disease in the United States. Am J Cardiol. 1998 May 1;81(9):1110-5. | PubMed |
- Currie CJ, Morgan CL, Peters JR. Patterns and costs of hospital care for coronary heart disease related and not related to diabetes. Heart. 1997 Dec;78(6):544-9. | PubMed |
- Heijink R, Noethen M, Renaud T, Koopmanschap M, Polder J. Cost of illness: an international comparison. Australia, Canada, France, Germany and The Netherlands. Health Policy. 2008 Oct;88(1):49-61. | CrossRef | PubMed |
- Haga K, Matsumoto K, Kitazawa T, Seto K, Fujita S, Hasegawa T. Cost of illness of the stomach cancer in Japan - a time trend and future projections. BMC Health Serv Res. 2013 Jul 23;13:283. | CrossRef | PubMed |
- Kriza C, Emmert M, Wahlster P, Niederlõnder C, Kolominsky-Rabas P. Cost of illness in colorectal cancer: an international review. Pharmacoeconomics. 2013 Jul;31(7):577-88. | CrossRef | PubMed |
- Sorensen SV, Goh JW, Pan F, Chen C, Yardley D, MartĒn M, et al. Incidence-based cost-of-illness model for metastatic breast cancer in the United States. Int J Technol Assess Health Care. 2012 Jan;28(1):12-21. | CrossRef | PubMed |
- Guy GP, Ekwueme DU. Years of potential life lost and indirect costs of melanoma and non-melanoma skin cancer: a systematic review of the literature. Pharmacoeconomics. 2011 Oct;29(10):863-74. | CrossRef | PubMed |
- Cooper BS, Rice DP. The economic cost of illness revisited. Social Security Bulletin. 1976;39:21-36. | Link |
- Rice DP, Hodgson TA, Kopstein AN. The economic costs of illness: a replication and update. Health Care Financ Rev. 1985 Fall;7(1):61-80. | PubMed |
- Bitrßn R, Mu±oz J, Navarrete M, Aguad P, Ubilla G. Equidad en el Financiamiento del Seguro P·blico de Salud: Informe Final. Santiago, Chile: MINSAL; 1996.
- Vargas V, Cid C, Matus M, Delgado I, Sßnchez JM, Heyermann B, Angulo J. Una metodologĒa para ajustar y compensar las diferencias de riesgo entre el sistema p·blico y privado de salud en Chile. Georgetown University; 2005. | Link |
- Cid C. Diagnoses-based risk adjusted capitation payments for improving solidarity and efficiency in the Chilean health care system: evaluation and comparison with a demographic model. Department of Economics-Institute for Health Care Management, Universitõt Duisburg-Essen, Campus Essen; 2011. | Link |
- Gobierno de Chile, Ministerio de Salud. Informe final, estudio de verificaci¾n del costo esperado individual promedio por beneficiario del conjunto priorizado de problemas de salud con garantĒas explĒcitas - 2009. Santiago, Chile: MINSAL; 2009.
- Luengo-Fernandez R, Leal J, Sullivan R. Economic burden of malignant neoplasms in the European Union. Poster Presentation at Congress of the European Society for Medical Oncology Vienna, Austria, 2012.
- Sanchez M. Anßlisis estadĒstico del sistema sistema de Instituciones de Salud Previsional con enfoque de gķnero. Departamento de Estudios y Desarrollo, Superintendencia de Salud, Marzo 2013.
- Ellis RP. Risk adjustment in health care markets: concepts and applications, in financing health care: new ideas for a changing society. Weinheim, Germany: Wiley-VCH Verlag GmbH & Co; 2008.
- Woolhandler S, Himmelstein DU. Consumer directed healthcare: except for the healthy and wealthy it's unwise. J Gen Intern Med. 2007 Jun;22(6):879-81. | PubMed |
 Szot Meza J. La transici¾n demogrßfico-epidemiol¾gica en Chile, 1960-2001. Rev Esp Salud P·blica 2003 Sep-Oct;77(5):605-13. | Link |
Szot Meza J. La transici¾n demogrßfico-epidemiol¾gica en Chile, 1960-2001. Rev Esp Salud P·blica 2003 Sep-Oct;77(5):605-13. | Link | Gobierno de Chile, Ministerio de Salud. Home page, Departamento de EstadĒsticas e Informaci¾n en Salud (DEIS). deis.minsal.cl [on line] | Link |
Gobierno de Chile, Ministerio de Salud. Home page, Departamento de EstadĒsticas e Informaci¾n en Salud (DEIS). deis.minsal.cl [on line] | Link | Gobierno de Chile, Ministerio de Salud. Objetivos Sanitarios de la dķcada 2000-2010. Evaluaci¾n final del perĒodo. Grado de cumplimiento de objetivos de impacto. Santiago, Chile: MINSAL; 2010.
Gobierno de Chile, Ministerio de Salud. Objetivos Sanitarios de la dķcada 2000-2010. Evaluaci¾n final del perĒodo. Grado de cumplimiento de objetivos de impacto. Santiago, Chile: MINSAL; 2010.  Warren JL, Yabroff KR, Meekins A, Topor M, Lamont EB, Brown ML. Evaluation of trends in the cost of initial cancer treatment. J Natl Cancer Inst. 2008 Jun 18;100(12):888-97. | CrossRef | PubMed |
Warren JL, Yabroff KR, Meekins A, Topor M, Lamont EB, Brown ML. Evaluation of trends in the cost of initial cancer treatment. J Natl Cancer Inst. 2008 Jun 18;100(12):888-97. | CrossRef | PubMed | Gobierno de Chile, Ministerio de Salud. Estudio de Carga de Enfermedad y Carga Atribuible. Santiango, Chile: MINSAL; 2007. | Link |
Gobierno de Chile, Ministerio de Salud. Estudio de Carga de Enfermedad y Carga Atribuible. Santiango, Chile: MINSAL; 2007. | Link | Gobierno de Chile, Ministerio de Salud. lnforme Final. Estudio Costo-efectividad de Intervenciones en Salud. Santiago, Chile: MINSAL; Mayo 2010.
| Link |
Gobierno de Chile, Ministerio de Salud. lnforme Final. Estudio Costo-efectividad de Intervenciones en Salud. Santiago, Chile: MINSAL; Mayo 2010.
| Link | Jimķnez J. Mapa de la Investigaci¾n en Cßncer en Chile (Cancer Research Map Chile). Consorcio Tecnol¾gico en Biomedicina ClĒnico-Molecular Aplicada (BMRC-Chile), Diciembre 2010.
Jimķnez J. Mapa de la Investigaci¾n en Cßncer en Chile (Cancer Research Map Chile). Consorcio Tecnol¾gico en Biomedicina ClĒnico-Molecular Aplicada (BMRC-Chile), Diciembre 2010.  Drummond M. Cost-of-illness studies: a major headache? Pharmacoeconomics. 1992 Jul;2(1):1-4. | PubMed |
Drummond M. Cost-of-illness studies: a major headache? Pharmacoeconomics. 1992 Jul;2(1):1-4. | PubMed | World Health Organization. WHO guide to identifying the economic consequences of disease and injury. Department of Health Systems Financing, Health Systems and Services. Geneva, Switzerland: WHO;2009. | Link |
World Health Organization. WHO guide to identifying the economic consequences of disease and injury. Department of Health Systems Financing, Health Systems and Services. Geneva, Switzerland: WHO;2009. | Link | Abegunde DO, Mathers CD, Adam T, Ortegon M, Strong K. The burden and costs of chronic diseases in low-income and middle-income countries. Lancet. 2007 Dec 8;370(9603):1929-38. | PubMed |
Abegunde DO, Mathers CD, Adam T, Ortegon M, Strong K. The burden and costs of chronic diseases in low-income and middle-income countries. Lancet. 2007 Dec 8;370(9603):1929-38. | PubMed | Liu JL, Maniadakis N, Gray A, Rayner M. The economic burden of coronary heart disease in the UK. Heart. 2002 Dec;88(6):597-603. | PubMed |
Liu JL, Maniadakis N, Gray A, Rayner M. The economic burden of coronary heart disease in the UK. Heart. 2002 Dec;88(6):597-603. | PubMed | Cohen JW, Krauss NA. Spending and service use among people with the fifteen most costly medical conditions, 1997. Health Aff; 2003:129-138.
Cohen JW, Krauss NA. Spending and service use among people with the fifteen most costly medical conditions, 1997. Health Aff; 2003:129-138.  Druss BG, Marcus SC, Olfson M, Tanielian T, Elinson L, Pincus HA. Comparing the national economic burden of five chronic conditions. Health Aff (Millwood). 2001 Nov-Dec;20(6):233-41. | PubMed |
Druss BG, Marcus SC, Olfson M, Tanielian T, Elinson L, Pincus HA. Comparing the national economic burden of five chronic conditions. Health Aff (Millwood). 2001 Nov-Dec;20(6):233-41. | PubMed | Druss BG, Marcus SC, Olfson M, Pincus HA. The most expensive medical conditions in America. Health Aff (Millwood). 2002 Jul-Aug;21(4):105-11. | PubMed |
Druss BG, Marcus SC, Olfson M, Pincus HA. The most expensive medical conditions in America. Health Aff (Millwood). 2002 Jul-Aug;21(4):105-11. | PubMed | American Heart Association. Heart disease and stroke statistics -2001 update. Dallas: American Heart Association; 2001.
American Heart Association. Heart disease and stroke statistics -2001 update. Dallas: American Heart Association; 2001.  Russell MW, Huse DM, Drowns S, Hamel EC, Hartz SC. Direct medical costs of coronary artery disease in the United States. Am J Cardiol. 1998 May 1;81(9):1110-5. | PubMed |
Russell MW, Huse DM, Drowns S, Hamel EC, Hartz SC. Direct medical costs of coronary artery disease in the United States. Am J Cardiol. 1998 May 1;81(9):1110-5. | PubMed | Currie CJ, Morgan CL, Peters JR. Patterns and costs of hospital care for coronary heart disease related and not related to diabetes. Heart. 1997 Dec;78(6):544-9. | PubMed |
Currie CJ, Morgan CL, Peters JR. Patterns and costs of hospital care for coronary heart disease related and not related to diabetes. Heart. 1997 Dec;78(6):544-9. | PubMed | Heijink R, Noethen M, Renaud T, Koopmanschap M, Polder J. Cost of illness: an international comparison. Australia, Canada, France, Germany and The Netherlands. Health Policy. 2008 Oct;88(1):49-61. | CrossRef | PubMed |
Heijink R, Noethen M, Renaud T, Koopmanschap M, Polder J. Cost of illness: an international comparison. Australia, Canada, France, Germany and The Netherlands. Health Policy. 2008 Oct;88(1):49-61. | CrossRef | PubMed | Haga K, Matsumoto K, Kitazawa T, Seto K, Fujita S, Hasegawa T. Cost of illness of the stomach cancer in Japan - a time trend and future projections. BMC Health Serv Res. 2013 Jul 23;13:283. | CrossRef | PubMed |
Haga K, Matsumoto K, Kitazawa T, Seto K, Fujita S, Hasegawa T. Cost of illness of the stomach cancer in Japan - a time trend and future projections. BMC Health Serv Res. 2013 Jul 23;13:283. | CrossRef | PubMed | Kriza C, Emmert M, Wahlster P, Niederlõnder C, Kolominsky-Rabas P. Cost of illness in colorectal cancer: an international review. Pharmacoeconomics. 2013 Jul;31(7):577-88. | CrossRef | PubMed |
Kriza C, Emmert M, Wahlster P, Niederlõnder C, Kolominsky-Rabas P. Cost of illness in colorectal cancer: an international review. Pharmacoeconomics. 2013 Jul;31(7):577-88. | CrossRef | PubMed | Sorensen SV, Goh JW, Pan F, Chen C, Yardley D, MartĒn M, et al. Incidence-based cost-of-illness model for metastatic breast cancer in the United States. Int J Technol Assess Health Care. 2012 Jan;28(1):12-21. | CrossRef | PubMed |
Sorensen SV, Goh JW, Pan F, Chen C, Yardley D, MartĒn M, et al. Incidence-based cost-of-illness model for metastatic breast cancer in the United States. Int J Technol Assess Health Care. 2012 Jan;28(1):12-21. | CrossRef | PubMed | Guy GP, Ekwueme DU. Years of potential life lost and indirect costs of melanoma and non-melanoma skin cancer: a systematic review of the literature. Pharmacoeconomics. 2011 Oct;29(10):863-74. | CrossRef | PubMed |
Guy GP, Ekwueme DU. Years of potential life lost and indirect costs of melanoma and non-melanoma skin cancer: a systematic review of the literature. Pharmacoeconomics. 2011 Oct;29(10):863-74. | CrossRef | PubMed | Cooper BS, Rice DP. The economic cost of illness revisited. Social Security Bulletin. 1976;39:21-36. | Link |
Cooper BS, Rice DP. The economic cost of illness revisited. Social Security Bulletin. 1976;39:21-36. | Link | Rice DP, Hodgson TA, Kopstein AN. The economic costs of illness: a replication and update. Health Care Financ Rev. 1985 Fall;7(1):61-80. | PubMed |
Rice DP, Hodgson TA, Kopstein AN. The economic costs of illness: a replication and update. Health Care Financ Rev. 1985 Fall;7(1):61-80. | PubMed | Bitrßn R, Mu±oz J, Navarrete M, Aguad P, Ubilla G. Equidad en el Financiamiento del Seguro P·blico de Salud: Informe Final. Santiago, Chile: MINSAL; 1996.
Bitrßn R, Mu±oz J, Navarrete M, Aguad P, Ubilla G. Equidad en el Financiamiento del Seguro P·blico de Salud: Informe Final. Santiago, Chile: MINSAL; 1996.  Vargas V, Cid C, Matus M, Delgado I, Sßnchez JM, Heyermann B, Angulo J. Una metodologĒa para ajustar y compensar las diferencias de riesgo entre el sistema p·blico y privado de salud en Chile. Georgetown University; 2005. | Link |
Vargas V, Cid C, Matus M, Delgado I, Sßnchez JM, Heyermann B, Angulo J. Una metodologĒa para ajustar y compensar las diferencias de riesgo entre el sistema p·blico y privado de salud en Chile. Georgetown University; 2005. | Link | Cid C. Diagnoses-based risk adjusted capitation payments for improving solidarity and efficiency in the Chilean health care system: evaluation and comparison with a demographic model. Department of Economics-Institute for Health Care Management, Universitõt Duisburg-Essen, Campus Essen; 2011. | Link |
Cid C. Diagnoses-based risk adjusted capitation payments for improving solidarity and efficiency in the Chilean health care system: evaluation and comparison with a demographic model. Department of Economics-Institute for Health Care Management, Universitõt Duisburg-Essen, Campus Essen; 2011. | Link | Gobierno de Chile, Ministerio de Salud. Informe final, estudio de verificaci¾n del costo esperado individual promedio por beneficiario del conjunto priorizado de problemas de salud con garantĒas explĒcitas - 2009. Santiago, Chile: MINSAL; 2009.
Gobierno de Chile, Ministerio de Salud. Informe final, estudio de verificaci¾n del costo esperado individual promedio por beneficiario del conjunto priorizado de problemas de salud con garantĒas explĒcitas - 2009. Santiago, Chile: MINSAL; 2009.  Luengo-Fernandez R, Leal J, Sullivan R. Economic burden of malignant neoplasms in the European Union. Poster Presentation at Congress of the European Society for Medical Oncology Vienna, Austria, 2012.
Luengo-Fernandez R, Leal J, Sullivan R. Economic burden of malignant neoplasms in the European Union. Poster Presentation at Congress of the European Society for Medical Oncology Vienna, Austria, 2012.  Sanchez M. Anßlisis estadĒstico del sistema sistema de Instituciones de Salud Previsional con enfoque de gķnero. Departamento de Estudios y Desarrollo, Superintendencia de Salud, Marzo 2013.
Sanchez M. Anßlisis estadĒstico del sistema sistema de Instituciones de Salud Previsional con enfoque de gķnero. Departamento de Estudios y Desarrollo, Superintendencia de Salud, Marzo 2013.  Ellis RP. Risk adjustment in health care markets: concepts and applications, in financing health care: new ideas for a changing society. Weinheim, Germany: Wiley-VCH Verlag GmbH & Co; 2008.
Ellis RP. Risk adjustment in health care markets: concepts and applications, in financing health care: new ideas for a changing society. Weinheim, Germany: Wiley-VCH Verlag GmbH & Co; 2008.  Woolhandler S, Himmelstein DU. Consumer directed healthcare: except for the healthy and wealthy it's unwise. J Gen Intern Med. 2007 Jun;22(6):879-81. | PubMed |
Woolhandler S, Himmelstein DU. Consumer directed healthcare: except for the healthy and wealthy it's unwise. J Gen Intern Med. 2007 Jun;22(6):879-81. | PubMed |Systematization of initiatives in sexual and reproductive health about good practices criteria in response to the COVID-19 pandemic in primary health care in Chile
Clinical, psychological, social, and family characterization of suicidal behavior in Chilean adolescents: a multiple correspondence analysis


