Key Words: Behçet's disease, neurological involvement, vasculitis
Resumen
La enfermedad de Behçet es una vasculitis que puede ocasionar lesiones inflamatorias en múltiples órganos o sistemas como el neurológico. El mayor número de casos a nivel mundial se han reportado a lo largo de la llamada Ruta de la Seda, que va desde la región mediterránea hasta Japón, siendo considerado una enfermedad rara en países latinoamericanos. La frecuencia de afectación neurológica oscila en un rango entre 5 y 13%. Se presenta el caso de una mujer adulta joven con criterios diagnósticos de enfermedad de Behçet y manifestaciones de afectación neurológica, así como una revisión de la literatura en Perú.
Introducción
La enfermedad de Behçet es una vasculitis que ocasiona lesiones inflamatorias en múltiples órganos como la piel, las articulaciones y en los sistemas gastrointestinal, renal, cardiopulmonar y/o neurológico [1].
La mayor cantidad de casos a nivel mundial se han reportado a lo largo de la llamada Ruta de la Seda, que va desde la región mediterránea hasta Japón. Se presenta sobre todo en la tercera década de la vida, afectando más a hombres que mujeres (1,4:1), con mayor incidencia de complicaciones sistémicas graves en los hombres jóvenes [2]. En países de América su incidencia es mucho más baja, llegando a catalogarse como una enfermedad rara [3]. La frecuencia reportada de afectación neurológica, oscila en un rango entre cinco y trece por ciento. Se ha reconocido que esta afectación aumenta la mortalidad y morbilidad de los pacientes con enfermedad de Behçet [4],[5].
El diagnóstico se basa en los siguientes criterios: úlceras orales recidivantes, generalmente dolorosas (como mínimo tres recidivas en un año); junto a dos o más de estos síntomas: úlceras genitales recidivantes, lesiones oculares como hipopion, uveitis, vasculitis retiniana, lesiones cutáneas y prueba de patergia positiva según los criterios propuestos por el Grupo de Estudio Internacional en 1990 (Tabla 1) [6]. Recientemente se han revisado estos criterios por presentar baja sensibilidad. Asimismo, se han establecido nuevos criterios internacionales para la enfermedad de Behçet mediante una escala de 10 puntos, donde un puntaje mayor de 4 confirma el diagnóstico. En esta puntuación se agrega a los criterios anteriores, las manifestaciones neurológicas y manifestaciones vasculares (trombosis arterial, venosa o flevitis). Además, es el test de patergia es un punto adicional que se agregará cuando este sea realizado [7] (Tabla 2).
El propósito del presente artículo es reportar un caso de neuro-Behçet, revisar los casos reportados en Perú hasta la fecha e identificar sus características comunes.
Tabla 1. Criterios para el diagnóstico de la enfermedad de Behçet.
Métodos
El diseño del presente estudio es un reporte de caso de corte retrospectivo. Para su realización se solicitó y contó con el consentimiento informado para publicación, de acuerdo a las recomendaciones éticas internacionales. Se hizo la búsqueda de literatura médica referente a casos reportados de enfermedad de neuro-Behçet en Perú (MeSH: Symptom Complex Triple OR Adamantiades-Behcet Disease OR Behcet Triple Symptom Complex OR Old Silk Route Disease OR Behcet's Syndrome OR Behçet Disease AND Case Reports -Publication Type- AND Neurologic Manifestations) en PubMed, Lilacs y SciELO; identificándose seis casos en el país [7],[8],[9]. Se aplicaron los criterios y el puntaje necesario para el diagnóstico de la enfermedad de Behçet.
Reporte de caso
Mujer de 20 años, procedente de la Provincia Constitucional del Callao, con ascendencia europea-mediterránea por ambos padres. Paciente con antecedentes de lesiones ulcerativas dolorosas en mucosas lingual, paladar duro y labios tres años previos a su diagnóstico con un curso progresivo y remisión espontánea.
Un año antes del diagnóstico manifestó un episodio de visión borrosa de tres a cuatro días, que mejoró sin tratamiento. Siete meses antes, tuvo un episodio de uveítis anterior en ojo derecho con remisión espontánea después de dos días. Al siguiente mes, presentó recidiva en ojo izquierdo con las mismas características (Figura 1). Cuatro meses antes, cursó con artralgias intermitentes de 8/10 de intensidad que cedían con tratamiento analgésico y antiinflamatorio. Dos meses antes, manifestó temblor posicional en miembros superiores con duración de tres días y remisión espontánea. Un mes antes, tuvo úlceras genitales de remisión espontánea en dos semanas sin dejar cicatriz y con recurrencia hasta el momento del diagnóstico. Durante este tiempo refirió constipación, que mejoró con lactulosa.
Acudió a emergencia tras agregarse, semanas antes y de forma brusca, diplopía vertical que no cedía de forma espontánea.
Figura 1. Signos clínicos de la paciente.
La paciente presentó en el examen físico de su admisión un habla fluente, pupilas anisocóricas (derecha: 2,5 centímetros e izquierda: 3,5 centímetros), dificultad para dirigir la mirada hacia abajo con el ojo izquierdo, nistagmus vertical, escotoma central y ptosis palpebral en el ojo derecho. El fondo de ojo evidenció vitreitis, edema macular y focos de periflebitis periférica a predominio del ojo derecho. También se presentaron úlceras dolorosas genitales y perianales de bordes poco definidos de uno a dos centímetros de diámetro (Figura 1).
Los anticuerpos antifosfolipídicos, anticuerpos antinucleares, anticuerpos anticitoplasma de neutrófilos, factor reumatoide, complemento sérico y bandas oligoclonales, resultaron negativos (Tabla 3). Por la ligera elevación de proteína C y S y velocidad de sedimentación, se sospechó de encefalopatía postinfecciosa y/o rombencefalitis. Sin embargo, en el estudio de líquido cefalorraquídeo no se encontró indicadores de algún agente etiológico (Tabla 4).
Tabla 4. Resultados de baciloscopía directa.
Los resultados de resonancia magnética nuclear muestran imágenes hiperintensas en ponderados FLAIR y T2 en región medial mesencefálica bilateral, con mayor compromiso izquierdo e hipocampo derecho (Figura 2). Los potenciales evocados visuales evidenciaron latencias incrementadas bilaterales a predominio izquierdo.
Figura 2. Imágenes de resonancia magnética nuclear en ponderados FLAIR y T2.
Se determinó que el cuadro clínico correspondía a una enfermedad inflamatoria, sin evidencias de infección. Los síntomas y signos extra neurológicos y las características de las lesiones del sistema nervioso central, permitieron excluir otras causas de lesiones inflamatorias en este sistema como de lupus eritematoso, artritis reumatoide, herpes, VIH, sífilis, esclerosis múltiple, encefalopatía postinfecciosa y rombencefalitis viral.
Las presencia de úlceras orales y genitales sin etiología definida, nos llevó a sospechar de la enfermedad de Behçet. Por este motivo se solicitó la prueba de patergia [7] (Figura 3), que resultó negativa. Sin embargo, en la muestra de biopsia del borde de la úlcera se evidenció infiltrado inflamatorio agudo y crónico, superficial y profundo de disposición perivascular e intersticial. Todas estas lesiones eran compatibles con enfermedad autoinmune (Figura 4).
Figura 4. Imágenes histológicas de biopsias de piel.
Adicionalmente, el hemograma presentó leucocitosis (14 440 células por milímetros cúbicos) a predominio de linfocitos; hemoglobina en 9,1 gramos por decilitro con saturación de transferrina de 7,75%; ferritina 57 nanogramos por mililitro y hierro de 17,49 microgramos por decilitros (Tabla 4). El examen de orina con leucocitos mayor de 100 por campo, dio positivo al cultivo de Candida albicans al igual que el examen de secreción vaginal (Tabla 5).
Tabla 5. Exámenes hematológicos y otros.
Luego de tratar las infecciones y estabilizar a la paciente, se inició tratamiento con prednisona (a dosis de 0,5 a 1 milígramo por kilogramo de peso al día) que ha continuado hasta la actualidad con descenso progresivo. También recibió tratamiento durante dos meses con azatioprina a dosis de 2 a 2,5 milígramos por kilogramo de peso al día. Durante este período presentó meningoencefalitis de probable etiología bacteriana, por lo que se decidió retirar el tratamiento corticoide e inmunosupresor mientras se manejaba esta complicación. La paciente presentó una evolución caracterizada por infecciones urinarias recurrentes, síndrome de Cushing y osteopenia como reacciones adversas al tratamiento con corticoides. Además, presentó como secuela disminución de agudeza visual a predominio derecho
Diagnóstico según criterios
El cuadro clínico de la paciente cumplió con el criterio mayor (úlceras orales recurrentes) y dos de los cuatro criterios adicionales establecidos por el Grupo de Estudio Internacional en 1990 (úlceras genitales y uveítis anterior como lesión ocular) [1] (Tabla 1). Además, cumplió con los nuevos Criterios Internacionales para la Enfermedad de Behçet establecidos en 2014, al presentar ocho de un puntaje máximo de 10, que les adiciona a los criterios clásicos lesiones en la piel (aftas) y manifestaciones neurológicas sin presentar manifestaciones vasculares como trombosis arterial, venoso o flebitis [7] (Tabla 2).
Casos identificados
Los reportes de enfermedad de Behçet en el Perú son escasos. Sólo se identificaron mediante la búsqueda 6 casos de neuro-Behçet en los últimos 25 años los que se describen en la Tabla 6.
Discusión
El compromiso neurológico de la enfermedad de Behçet puede dividirse en primario por afectación directa del sistema nervioso central o periférico; y el secundario debido a complicaciones sistémicas de la propia enfermedad o del tratamiento. Se han establecido dos afectaciones primarias: parenquimal y no parenquimal. Estas, rara vez se producen en el mismo individuo [2]. Sus patogénesis son probablemente diferentes, aunque el hallazgo más aceptado es la infiltración linfocítica perivascular [10].
El daño parenquimal, se caracteriza por una inflamación de pequeños vasos sanguíneos en el parénquima del sistema nervioso central. Afecta con mayor frecuencia a pacientes varones. Los síntomas como oftalmoparesia, neuropatía craneal, daño cerebeloso o disfunción piramidal pueden indicar afectación del tronco cerebral. También se han reportado formas progresivas de la enfermedad, caracterizada por demencia subcortical acompañada de ataxia. Además se han consignado síntomas y signos indicativos de daño de los hemisferios cerebrales como hemiparesia, convulsión, disfasia, disfunción cognitiva, psicosis y labilidad emocional. Por último, también puede afectar a la médula espinal [10],[11].
El diagnóstico de la enfermedad de Behçet es poco frecuente en nuestra población, e incluso no suele plantearse inicialmente en pacientes con compromiso neurológico. Aunque hay reportes de enfermedad de Behçet en Mongolia, Rusia, Australia, Nueva Zelanda, Brasil, México, Cuba, Argentina, Colombia y Chile, estos suman aproximadamente 200 pacientes [12]. Los reportes de la enfermedad de neuro-Behçet en Perú son escasos. Se identificaron seis casos en los últimos 25 años, en su mayoría con sintomatología neurológica diferente a la de nuestra paciente, con una misma proporción entre hombres y mujeres, con edades que oscilaban entre 16 y 55 años, provenientes de zonas urbanas de Lima. Ninguno de ellos especificó ascendencia europea o de la cuenca mediterránea (Tabla 5).
Nuestra paciente presentó ulceraciones perianales y genitales, las que son consideradas las lesiones más específicas de esta enfermedad [13]. También presentó uveítis, entidad que ocurre entre el 25 y el 75% de los pacientes con mayor frecuencia en el sexo masculino. Además, presentó parálisis parcial del III nervio craneal derecho (sólo ptosis palpebral) e izquierdo (dilatación de la pupila), daño en el núcleo del IV nervio craneal del lado derecho (ligera desviación medial del ojo izquierdo con dificultad de dirigir la mirada hacia abajo y lateral). Similar al caso reportado por Aydin M.D. y colaboradores, pero en el que sólo presentó lesión en el núcleo del nervio oculomotor [14]. Es así que los signos oculares pueden ser las manifestaciones iniciales o que generen mayor preocupación en el paciente o en el médico tratante, y dirigir la sospecha clínica hacia el diagnóstico definitivo, incluso en ausencia de otros síntomas clínicos más comunes [15]. A pesar que nuestra paciente cumple con los criterios diagnósticos establecidos para enfermedad de Behçet [1],[7], esta presentó un test de patergia negativo, el cual es específico para esta patología. Sin embargo presentó una baja sensibilidad, esto podría incrementar la tasa de falsos negativos en el contexto de pacientes que reciben cualquier forma de tratamiento antiinflamatorio [6],[7].
Las manifestaciones clínicas neurológicas en nuestra paciente se presentaron con un curso progresivo de aproximadamente cuatro años, tiempo similar al de estudios publicados en Asia y Europa. [12]. El compromiso neurológico del presente caso fue de tipo parenquimal, al igual que en los tres artículos publicados en Perú, con un total de seis pacientes diagnosticados con neuro-Behçet (Tabla 5). No mostró episodios severos al diagnóstico y recibió tratamiento oportuno; en contraste con el caso peruano reportado por María Hinostroza y colaboradores [9], en el que el diagnóstico de la enfermedad de Behçet fue tardío, con posterior complicación neurológica llevando a coma profundo. También las manifestaciones clínicas neurológicas de nuestra paciente fueron diferentes con los casos reportados por Alzamora Barrios y colaboradores [10], que incluyeron convulsiones tónico-clónicas, alteraciones de la marcha, hemiparesias, Babinski (+) y cefalea. Por tanto, es importante tener en cuenta la sintomatología neurológica de la enfermedad de Behçet, sobre todo en su variada presentación clínica, puesto que las lesiones podrían ser irreversibles y asociarse a un mal pronóstico [16].
El tratamiento de la enfermedad de Behçet se basa en el uso de glucocorticoides a dosis que varían según la gravedad del cuadro, generalmente empieza con prednisona (un miligramo por kilógramo al día durante un mes, y el retiro del fármaco es de forma gradual según sea bien tolerado). En casos graves es útil el tratamiento con pulsos de corticoides, como un gramo de metilprednisolona, administrado por vía intravenosa cada 24 horas durante uno a cinco días [17]. El tratamiento en caso de compromiso nervioso incluye el uso de azatioprina como agente de primera línea, también alternativas que incluyen micofenolato, metotrexato y ciclofosfamida [18]. Cuando hay compromiso ocular, es frecuente el uso de ciclosporina en combinación con glucocorticoides [19] y en casos graves o resistentes, se utilizan otros fármacos inmunosupresores como azatioprina [20].
En nuestra paciente se siguió tratamiento con corticoides y azatioprina, el resultado fue una recuperación de las lesiones neurológicas y sin recaídas, pero con infecciones urinarias recurrentes y desarrollo de un síndrome de Cushing como resultado de los efectos secundarios de los corticoides. Esta evolución favorable no se ve en todos los pacientes, como es el caso peruano reportado por Visaga Maribel y colaboradores [8], en el que hubo un diagnóstico tardío y fracaso al término del tratamiento con corticoides. La falta de respuesta a corticoides es asociada a un mal pronóstico y a un estado de dependencia [21].
La complicación más temida es la ceguera por panuveítis bilateral y cicatrizante. Para tratarla está indicado el tradicional uso de ciclosporina (cinco miligramos por kilógramo), y el tratamiento contra el factor de necrosis tumoral α cuando se identifica resistencia a inmunosupresores [22]. Nuestra paciente cursó siete meses antes del diagnóstico con uveítis en el ojo derecho, al mes hubo recidiva en ojo izquierdo, siendo este el último episodio reportado.
Conclusión
Se debe sospechar el diagnóstico de etiologías menos frecuentes como enfermedad de Behçet en pacientes con sintomatología y lesiones neurológicas, sobre todo si se presentan en personas jóvenes e incluso en poblaciones donde este diagnóstico es poco frecuente. Hay que tener en cuenta que la morbimortalidad a causa de esta enfermedad aumenta cuando hay daño neurológico [23]. Por ello, el diagnóstico temprano es importante, ya que permite un tratamiento oportuno que evite el desarrollo de complicaciones severas y/o secuelas incapacitantes.
Notas
Aspectos éticos
El consentimiento informado solicitado por Medwave, ha sido firmado por la paciente; una copia de este fue remitido a la dirección editorial de la revista.
Declaración de conflictos de intereses
Los autores han completado el formulario de declaración de conflictos de intereses del ICMJE, y declaran no haber recibido financiamiento para la realización del reporte; no tener relaciones financieras con organizaciones que podrían tener intereses en el artículo publicado, en los últimos tres años; y no tener otras relaciones o actividades que podrían influir sobre el artículo publicado. Los formularios pueden ser solicitados contactando al autor responsable o a la dirección editorial de la Revista.
Financiamiento
Los autores declaran que no hubo fuentes de financiación externas.

 Tabla 1. Criterios para el diagnóstico de la enfermedad de Behçet.
Tabla 1. Criterios para el diagnóstico de la enfermedad de Behçet.

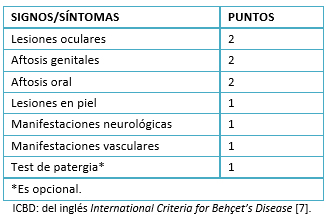 Tabla 2. Puntaje diagnóstico según los Nuevos Criterios Internacionales para la Enfermedad de Behçet (ICBD).
Tabla 2. Puntaje diagnóstico según los Nuevos Criterios Internacionales para la Enfermedad de Behçet (ICBD).

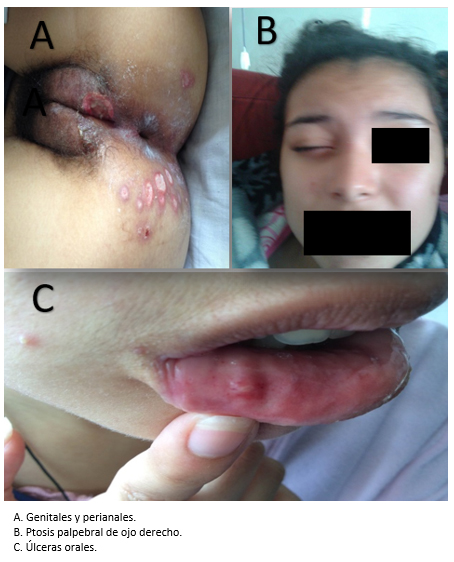 Figura 1. Signos clínicos de la paciente.
Figura 1. Signos clínicos de la paciente.

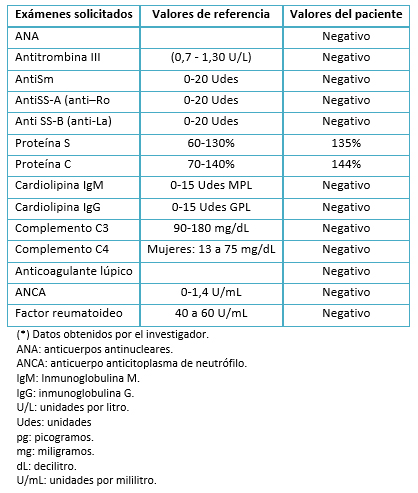 Tabla 3. Perfil inmunológico.
Tabla 3. Perfil inmunológico.

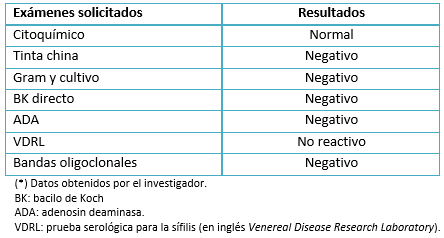 Tabla 4. Resultados de baciloscopía directa.
Tabla 4. Resultados de baciloscopía directa.

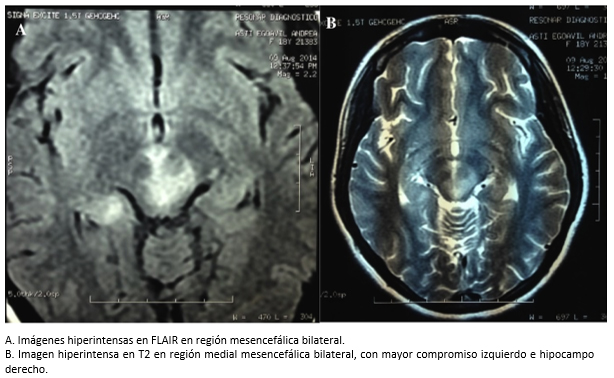 Figura 2. Imágenes de resonancia magnética nuclear en ponderados FLAIR y T2.
Figura 2. Imágenes de resonancia magnética nuclear en ponderados FLAIR y T2.

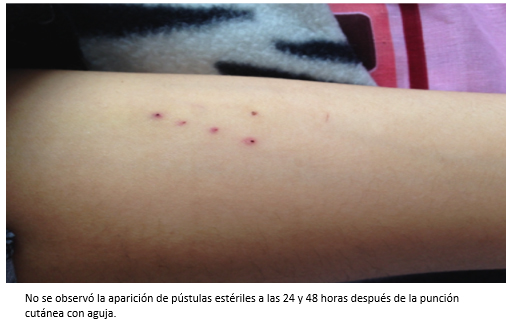 Figura 3. Test de patergia.
Figura 3. Test de patergia.

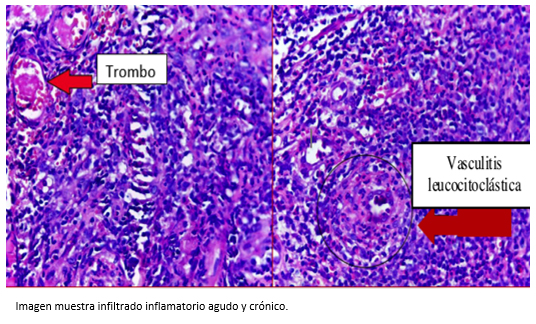 Figura 4. Imágenes histológicas de biopsias de piel.
Figura 4. Imágenes histológicas de biopsias de piel.

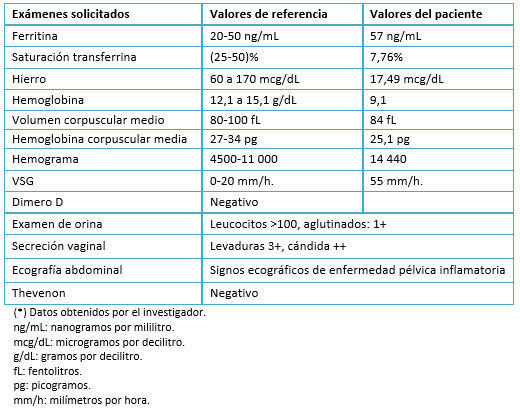 Tabla 5. Exámenes hematológicos y otros.
Tabla 5. Exámenes hematológicos y otros.

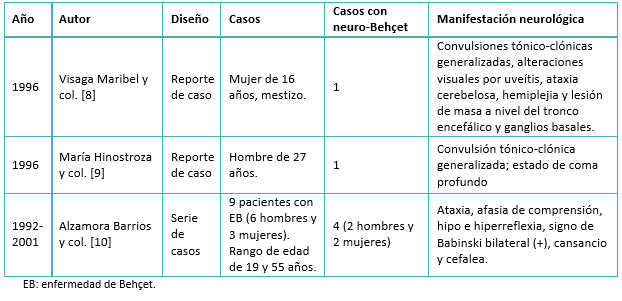 Tabla 6. Cuadro de evidencia.
Tabla 6. Cuadro de evidencia.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

La enfermedad de Behçet es una vasculitis que puede ocasionar lesiones inflamatorias en múltiples órganos o sistemas como el neurológico. El mayor número de casos a nivel mundial se han reportado a lo largo de la llamada Ruta de la Seda, que va desde la región mediterránea hasta Japón, siendo considerado una enfermedad rara en países latinoamericanos. La frecuencia de afectación neurológica oscila en un rango entre 5 y 13%. Se presenta el caso de una mujer adulta joven con criterios diagnósticos de enfermedad de Behçet y manifestaciones de afectación neurológica, así como una revisión de la literatura en Perú.
 Autores:
Roberto A. Molina[1,2,3], Andrely Huerta-Rosario[1,2,3], Carlos Alexander Alva Díaz[4,5,3], Koni Katerin Mejía Rojas[4,5], Nicanor Mori[4], Roberto Romero Sánchez[4,5]
Autores:
Roberto A. Molina[1,2,3], Andrely Huerta-Rosario[1,2,3], Carlos Alexander Alva Díaz[4,5,3], Koni Katerin Mejía Rojas[4,5], Nicanor Mori[4], Roberto Romero Sánchez[4,5]
Affiliation:
[1] Facultad de Medicina Hipólito Unanue, Universidad Nacional Federico Villarreal, Lima, Perú
[2] Sociedad Científica de Estudiantes de Medicina Villarrealinos (SOCEMVI), Lima, Perú
[3] Red de Eficacia Clínica y Sanitaria, Lima, Perú
[4] Servicio de Neurología, Departamento de Medicina, Hospital Daniel Alcides Carrión, Callao, Perú
[5] Unidad de Post Grado, Facultad de Medicina San Fernando, Universidad Nacional Mayor de San Marcos, Lima, Perú
E-mail: lynatario@gmail.com
Author address:
[1] Jirón Libra 1114
Urbanización Mercurio Bajo
Los Olivos
Lima
Perú

Citation: Molina RA, Huerta-Rosario A, Alva Díaz CA, Mejía Rojas KK, Mori N, Romero Sánchez R. Neuro-Behçet's disease in Peru: a case report and literature review. Medwave 2017 Jun;17(5):e6978 doi: 10.5867/medwave.2017.05.6978
Submission date: 2/2/2017
Acceptance date: 3/6/2017
Publication date: 14/6/2017
Origin: not requested
Type of review: reviewed by three external peer reviewers, double-blind

Comments (0)
We are pleased to have your comment on one of our articles. Your comment will be published as soon as it is posted. However, Medwave reserves the right to remove it later if the editors consider your comment to be: offensive in some sense, irrelevant, trivial, contains grammatical mistakes, contains political harangues, appears to be advertising, contains data from a particular person or suggests the need for changes in practice in terms of diagnostic, preventive or therapeutic interventions, if that evidence has not previously been published in a peer-reviewed journal.
No comments on this article.
To comment please log in
 Medwave provides HTML and PDF download counts as well as other harvested interaction metrics.
Medwave provides HTML and PDF download counts as well as other harvested interaction metrics. There may be a 48-hour delay for most recent metrics to be posted.

- Ideguchi H, Suda A, Takeno M, Ueda A, Ohno S, Ishigatsubo Y. Behçet disease: evolution of clinical manifestations. Medicine (Baltimore). 2011 Mar;90(2):125-32. | CrossRef | PubMed |
- Savey L, Resche-Rigon M, Wechsler B, Comarmond C, Piette JC, Cacoub P, et al. Ethnicity and association with disease manifestations and mortality in Behçet's disease. Orphanet J Rare Dis. 2014 Mar 27;9:42. | CrossRef | PubMed |
- Castillo-González W, González--Argote J, Hernández-Estévez J. Enfermedad de Behçet. Revista Cubana de Reumatología. 2014;16(3):12. | Link |
- Yoon DL, Kim YJ, Koo BS, Kim YG, Lee CK, Yoo B. Neuro-behçet's disease in South Korea: clinical characteristics and treatment response. Int J Rheum Dis. 2014 May;17(4):453-8. | CrossRef | PubMed |
- Zouboulis CC, Vaiopoulos G, Marcomichelakis N, Palimeris G, Markidou I, Thouas B, et al. Onset signs, clinical course, prognosis, treatment and outcome of adult patients with Adamantiades-Behçet's disease in Greece. Clin Exp Rheumatol. 2003 Jul-Aug;21(4 Suppl 30):S19-26. | PubMed |
- Criteria for diagnosis of Behçet's disease. International Study Group for Behçet's Disease. Lancet. 1990 May 5;335(8697):1078-80. | PubMed |
- International Team for the Revision of the International Criteria for Behçet's Disease (ITR-ICBD). The International Criteria for Behçet's Disease (ICBD): a collaborative study of 27 countries on the sensitivity and specificity of the new criteria. J Eur Acad Dermatol Venereol. 2014 Mar;28(3):338-47. | CrossRef | PubMed |
- Visaga M, Campos P, Bancalari E, Romero F, Hernandez H, Berrocal A, Trelles L, Calvo Armando, et al. Neurobehcet pediátrico. Presentación de un caso y revisión de la literatura. Rev Med Hered. 1996;7:178-181. | Link |
- Hinostroza M, Dios J. Neuro-Behcet. Rev Soc Peruana Med Interna. 1996; 9(3). | Link |
- Alzamora B, Martínez F. Enfermedad de Behcet: estudio clínico y tratamiento en el Hospital Arzobispo Loayza. Rev Med Hered. 2001;12(2): 58-64. | Link |
- International Team for the Revision of the International Criteria for Behçet's Disease (ITR-ICBD). The International Criteria for Behçet's Disease (ICBD): a collaborative study of 27 countries on the sensitivity and specificity of the new criteria. J Eur Acad Dermatol Venereol. 2014 Mar;28(3):338-47. | CrossRef | PubMed |
- Cho SB, Cho S, Bang D. New insights in the clinical understanding of Behçet's disease. Yonsei Med J. 2012 Jan;53(1):35-42. | CrossRef | PubMed |
- Kalra S, Silman A, Akman-Demir G, Bohlega S, Borhani-Haghighi A, Constantinescu CS, et al. Diagnosis and management of Neuro-Behçet's disease: international consensus recommendations. J Neurol. 2014 Sep;261(9):1662-76. | CrossRef | PubMed |
- Aydin MD, Aydin N. A neuro-Behcet's lesion in oculomotor nerve nucleus. Acta Neurol Scand. 2003 Aug;108(2):139-41. | PubMed |
- Tugal-Tutkun I, Onal S, Ozyazgan Y, Soylu M, Akman M. Validity and agreement of uveitis experts in interpretation of ocular photographs for diagnosis of Behçet uveitis. Ocul Immunol Inflamm. 2014 Dec;22(6):461-8. | CrossRef | PubMed |
- Siva A, Saip S. The spectrum of nervous system involvement in Behçet's syndrome and its differential diagnosis. J Neurol. 2009 Apr;256(4):513-29. | CrossRef | PubMed |
- Mat C, Yurdakul S, Uysal S, Gogus F, Ozyazgan Y, Uysal O, et al. A double-blind trial of depot corticosteroids in Behçet's syndrome. Rheumatology (Oxford). 2006 Mar;45(3):348-52. | PubMed |
- Saadoun D, Wechsler B, Terrada C, Hajage D, Le Thi Huong D, Resche-Rigon M, et al. Azathioprine in severe uveitis of Behçet's disease. Arthritis Care Res (Hoboken). 2010 Dec;62(12):1733-8. | CrossRef | PubMed |
- Whitcup SM, Salvo EC Jr, Nussenblatt RB. Combined cyclosporine and corticosteroid therapy for sight-threatening uveitis in Behçet's disease. Am J Ophthalmol. 1994 Jul 15;118(1):39-45. | PubMed |
- Kaklamani VG, Kaklamanis PG. Treatment of Behçet's disease--an update. Semin Arthritis Rheum. 2001 Apr;30(5):299-312. Erratum in: Semin Arthritis Rheum 2001 Aug;31(1):69. | PubMed |
- Kalra S, Silman A, Akman-Demir G, Bohlega S, Borhani-Haghighi A, Constantinescu CS, et al. Diagnosis and management of Neuro-Behçet's disease: international consensus recommendations. J Neurol. 2014 Sep;261(9):1662-76. | CrossRef | PubMed |
- Hatemi G, Silman A, Bang D, Bodaghi B, Chamberlain AM, Gul A, et al. EULAR recommendations for the management of Behçet disease. Ann Rheum Dis. 2008 Dec;67(12):1656-62. | CrossRef | PubMed |
- Saadoun D, Wechsler B, Desseaux K, Le Thi Huong D, Amoura Z, Resche-Rigon M, et al. Mortality in Behçet's disease. Arthritis Rheum. 2010 Sep;62(9):2806-12. | CrossRef | PubMed |
 Ideguchi H, Suda A, Takeno M, Ueda A, Ohno S, Ishigatsubo Y. Behçet disease: evolution of clinical manifestations. Medicine (Baltimore). 2011 Mar;90(2):125-32. | CrossRef | PubMed |
Ideguchi H, Suda A, Takeno M, Ueda A, Ohno S, Ishigatsubo Y. Behçet disease: evolution of clinical manifestations. Medicine (Baltimore). 2011 Mar;90(2):125-32. | CrossRef | PubMed | Savey L, Resche-Rigon M, Wechsler B, Comarmond C, Piette JC, Cacoub P, et al. Ethnicity and association with disease manifestations and mortality in Behçet's disease. Orphanet J Rare Dis. 2014 Mar 27;9:42. | CrossRef | PubMed |
Savey L, Resche-Rigon M, Wechsler B, Comarmond C, Piette JC, Cacoub P, et al. Ethnicity and association with disease manifestations and mortality in Behçet's disease. Orphanet J Rare Dis. 2014 Mar 27;9:42. | CrossRef | PubMed | Castillo-González W, González--Argote J, Hernández-Estévez J. Enfermedad de Behçet. Revista Cubana de Reumatología. 2014;16(3):12. | Link |
Castillo-González W, González--Argote J, Hernández-Estévez J. Enfermedad de Behçet. Revista Cubana de Reumatología. 2014;16(3):12. | Link | Yoon DL, Kim YJ, Koo BS, Kim YG, Lee CK, Yoo B. Neuro-behçet's disease in South Korea: clinical characteristics and treatment response. Int J Rheum Dis. 2014 May;17(4):453-8. | CrossRef | PubMed |
Yoon DL, Kim YJ, Koo BS, Kim YG, Lee CK, Yoo B. Neuro-behçet's disease in South Korea: clinical characteristics and treatment response. Int J Rheum Dis. 2014 May;17(4):453-8. | CrossRef | PubMed | Zouboulis CC, Vaiopoulos G, Marcomichelakis N, Palimeris G, Markidou I, Thouas B, et al. Onset signs, clinical course, prognosis, treatment and outcome of adult patients with Adamantiades-Behçet's disease in Greece. Clin Exp Rheumatol. 2003 Jul-Aug;21(4 Suppl 30):S19-26. | PubMed |
Zouboulis CC, Vaiopoulos G, Marcomichelakis N, Palimeris G, Markidou I, Thouas B, et al. Onset signs, clinical course, prognosis, treatment and outcome of adult patients with Adamantiades-Behçet's disease in Greece. Clin Exp Rheumatol. 2003 Jul-Aug;21(4 Suppl 30):S19-26. | PubMed | Criteria for diagnosis of Behçet's disease. International Study Group for Behçet's Disease. Lancet. 1990 May 5;335(8697):1078-80. | PubMed |
Criteria for diagnosis of Behçet's disease. International Study Group for Behçet's Disease. Lancet. 1990 May 5;335(8697):1078-80. | PubMed | International Team for the Revision of the International Criteria for Behçet's Disease (ITR-ICBD). The International Criteria for Behçet's Disease (ICBD): a collaborative study of 27 countries on the sensitivity and specificity of the new criteria. J Eur Acad Dermatol Venereol. 2014 Mar;28(3):338-47. | CrossRef | PubMed |
International Team for the Revision of the International Criteria for Behçet's Disease (ITR-ICBD). The International Criteria for Behçet's Disease (ICBD): a collaborative study of 27 countries on the sensitivity and specificity of the new criteria. J Eur Acad Dermatol Venereol. 2014 Mar;28(3):338-47. | CrossRef | PubMed | Visaga M, Campos P, Bancalari E, Romero F, Hernandez H, Berrocal A, Trelles L, Calvo Armando, et al. Neurobehcet pediátrico. Presentación de un caso y revisión de la literatura. Rev Med Hered. 1996;7:178-181. | Link |
Visaga M, Campos P, Bancalari E, Romero F, Hernandez H, Berrocal A, Trelles L, Calvo Armando, et al. Neurobehcet pediátrico. Presentación de un caso y revisión de la literatura. Rev Med Hered. 1996;7:178-181. | Link | Alzamora B, Martínez F. Enfermedad de Behcet: estudio clínico y tratamiento en el Hospital Arzobispo Loayza. Rev Med Hered. 2001;12(2): 58-64. | Link |
Alzamora B, Martínez F. Enfermedad de Behcet: estudio clínico y tratamiento en el Hospital Arzobispo Loayza. Rev Med Hered. 2001;12(2): 58-64. | Link | International Team for the Revision of the International Criteria for Behçet's Disease (ITR-ICBD). The International Criteria for Behçet's Disease (ICBD): a collaborative study of 27 countries on the sensitivity and specificity of the new criteria. J Eur Acad Dermatol Venereol. 2014 Mar;28(3):338-47. | CrossRef | PubMed |
International Team for the Revision of the International Criteria for Behçet's Disease (ITR-ICBD). The International Criteria for Behçet's Disease (ICBD): a collaborative study of 27 countries on the sensitivity and specificity of the new criteria. J Eur Acad Dermatol Venereol. 2014 Mar;28(3):338-47. | CrossRef | PubMed | Cho SB, Cho S, Bang D. New insights in the clinical understanding of Behçet's disease. Yonsei Med J. 2012 Jan;53(1):35-42. | CrossRef | PubMed |
Cho SB, Cho S, Bang D. New insights in the clinical understanding of Behçet's disease. Yonsei Med J. 2012 Jan;53(1):35-42. | CrossRef | PubMed | Kalra S, Silman A, Akman-Demir G, Bohlega S, Borhani-Haghighi A, Constantinescu CS, et al. Diagnosis and management of Neuro-Behçet's disease: international consensus recommendations. J Neurol. 2014 Sep;261(9):1662-76. | CrossRef | PubMed |
Kalra S, Silman A, Akman-Demir G, Bohlega S, Borhani-Haghighi A, Constantinescu CS, et al. Diagnosis and management of Neuro-Behçet's disease: international consensus recommendations. J Neurol. 2014 Sep;261(9):1662-76. | CrossRef | PubMed | Aydin MD, Aydin N. A neuro-Behcet's lesion in oculomotor nerve nucleus. Acta Neurol Scand. 2003 Aug;108(2):139-41. | PubMed |
Aydin MD, Aydin N. A neuro-Behcet's lesion in oculomotor nerve nucleus. Acta Neurol Scand. 2003 Aug;108(2):139-41. | PubMed | Tugal-Tutkun I, Onal S, Ozyazgan Y, Soylu M, Akman M. Validity and agreement of uveitis experts in interpretation of ocular photographs for diagnosis of Behçet uveitis. Ocul Immunol Inflamm. 2014 Dec;22(6):461-8. | CrossRef | PubMed |
Tugal-Tutkun I, Onal S, Ozyazgan Y, Soylu M, Akman M. Validity and agreement of uveitis experts in interpretation of ocular photographs for diagnosis of Behçet uveitis. Ocul Immunol Inflamm. 2014 Dec;22(6):461-8. | CrossRef | PubMed | Siva A, Saip S. The spectrum of nervous system involvement in Behçet's syndrome and its differential diagnosis. J Neurol. 2009 Apr;256(4):513-29. | CrossRef | PubMed |
Siva A, Saip S. The spectrum of nervous system involvement in Behçet's syndrome and its differential diagnosis. J Neurol. 2009 Apr;256(4):513-29. | CrossRef | PubMed | Mat C, Yurdakul S, Uysal S, Gogus F, Ozyazgan Y, Uysal O, et al. A double-blind trial of depot corticosteroids in Behçet's syndrome. Rheumatology (Oxford). 2006 Mar;45(3):348-52. | PubMed |
Mat C, Yurdakul S, Uysal S, Gogus F, Ozyazgan Y, Uysal O, et al. A double-blind trial of depot corticosteroids in Behçet's syndrome. Rheumatology (Oxford). 2006 Mar;45(3):348-52. | PubMed | Saadoun D, Wechsler B, Terrada C, Hajage D, Le Thi Huong D, Resche-Rigon M, et al. Azathioprine in severe uveitis of Behçet's disease. Arthritis Care Res (Hoboken). 2010 Dec;62(12):1733-8. | CrossRef | PubMed |
Saadoun D, Wechsler B, Terrada C, Hajage D, Le Thi Huong D, Resche-Rigon M, et al. Azathioprine in severe uveitis of Behçet's disease. Arthritis Care Res (Hoboken). 2010 Dec;62(12):1733-8. | CrossRef | PubMed | Whitcup SM, Salvo EC Jr, Nussenblatt RB. Combined cyclosporine and corticosteroid therapy for sight-threatening uveitis in Behçet's disease. Am J Ophthalmol. 1994 Jul 15;118(1):39-45. | PubMed |
Whitcup SM, Salvo EC Jr, Nussenblatt RB. Combined cyclosporine and corticosteroid therapy for sight-threatening uveitis in Behçet's disease. Am J Ophthalmol. 1994 Jul 15;118(1):39-45. | PubMed | Kaklamani VG, Kaklamanis PG. Treatment of Behçet's disease--an update. Semin Arthritis Rheum. 2001 Apr;30(5):299-312. Erratum in: Semin Arthritis Rheum 2001 Aug;31(1):69. | PubMed |
Kaklamani VG, Kaklamanis PG. Treatment of Behçet's disease--an update. Semin Arthritis Rheum. 2001 Apr;30(5):299-312. Erratum in: Semin Arthritis Rheum 2001 Aug;31(1):69. | PubMed | Kalra S, Silman A, Akman-Demir G, Bohlega S, Borhani-Haghighi A, Constantinescu CS, et al. Diagnosis and management of Neuro-Behçet's disease: international consensus recommendations. J Neurol. 2014 Sep;261(9):1662-76. | CrossRef | PubMed |
Kalra S, Silman A, Akman-Demir G, Bohlega S, Borhani-Haghighi A, Constantinescu CS, et al. Diagnosis and management of Neuro-Behçet's disease: international consensus recommendations. J Neurol. 2014 Sep;261(9):1662-76. | CrossRef | PubMed |Systematization of initiatives in sexual and reproductive health about good practices criteria in response to the COVID-19 pandemic in primary health care in Chile
Clinical, psychological, social, and family characterization of suicidal behavior in Chilean adolescents: a multiple correspondence analysis








