Key Words: bundle branch block, tachycardia, systolic heart failure, prognostic
Resumen
Una caracterización correcta de los bloqueos de rama dependientes de frecuencia, puede proporcionar información relevante en ciertas situaciones clínicas. A menudo, este evento fisiológico puede evidenciar la presencia de un dańo extenso del sistema de conducción infrahisiano con riesgo elevado de bloqueo aurículo-ventricular avanzado y necesidad de implante de marcapasos. Describimos el caso de un hombre de 62 ańos con cardiopatía isquémica crónica, que exhibió un bloqueo de rama bilateral alternante taquicardia-dependiente durante el esfuerzo ergométrico, discutiendo las principales implicancias pronósticas de este evento inusual en el contexto de la disfunción sistólica.
Introducción
La conducción aberrante (aberrancia) consiste en la aparición transitoria de un trastorno de la conducción ventricular en ausencia de bloqueo de rama preexistente, preexcitación o efecto de drogas. En lo fisiológico, la conducción aberrante se produce mayormente por bloqueo dependiente de frecuencia [1].
La velocidad de conducción en el miocardio específico depende de la tasa de aumento y amplitud máxima de la fase 0 del potencial de acción; variables que se relacionan estrechamente con el potencial de membrana previo a la estimulación. Si una célula del miocardio específico recibe un estímulo prematuro (en fase 3), el potencial en reposo será menos negativo, habrá menos canales de sodio disponibles para activarse y, en el nuevo potencial de acción, la velocidad de ascenso en fase 0 será menor y la conducción más lenta. Este evento fisiológico se denomina bloqueo taquicardia-dependiente o en fase 3 [1]. En lo morfológico, el bloqueo en fase 3 adopta más frecuentemente el patrón de bloqueo de rama izquierda [2]. En lo epidemiológico, es un fenómeno que se observa raramente en la práctica cardiológica, pudiendo detectarse durante las pruebas de ejercicio con una prevalencia menor al 0,5% [3],[4],[5].
Como la aparición de bloqueo de rama en la enfermedad coronaria es un marcador de enfermedad avanzada, es comprensible que el pronóstico del bloqueo de rama en fase 3 sea más sombrío en esta entidad, asociándose con un riesgo elevado de eventos mayores como mortalidad global, infarto no fatal, necesidad de intervencionismo coronario percutáneo o cirugía de bypass, taquiarritmias ventriculares y desarrollo de bloqueo de rama permanente [6]. A su vez, puede poner de manifiesto un daño extenso del sistema de conducción infrahisiano con riesgo potencial de progresión a bloqueo aurículo-ventricular avanzado y necesidad de marcapasos [6],[7],[8],[9],[10],[11].
A continuación describimos el caso de un paciente con cardiopatía isquémica que exhibió bloqueo de rama bilateral alternante taquicardia-dependiente, discutiendo las implicancias pronósticas de este evento en el contexto clínico de la disfunción sistólica severa.
Presentación de caso
Situación clínica
Un hombre de 62 años, hipertenso con insuficiencia cardíaca crónica de etiología isquémica que se controlaba en forma ambulatoria en la Unidad Multidisciplinaria de Insuficiencia Cardíaca, recibiendo tratamiento óptimo basado en carvedilol, furosemida, espironolactona, enalapril, aspirina y atorvastatina a dosis plenas. Los resultados del ecocardiograma Doppler fueron: diámetro telesistólico del ventrículo izquierdo: 54 mm; espesor septal: 7 mm; área auricular izquierda: 22 cm2; fracción de eyección ventricular izquierda: 30% (método elipsoide); disquinesia septal y aquinesia apical con hipocontractilidad del resto del ventrículo izquierdo, mínima insuficiencia mitral y leve insuficiencia tricuspídea. El paciente fue derivado a una prueba ergométrica convencional para definir la clase funcional de sus síntomas.
Protocolo ergométrico
Se realizó un esfuerzo graduado y continuo en ciclo-ergómetro siguiendo el protocolo de Astrand, bajo monitoreo electrocardiográfico continuo de 12 derivaciones y controles de presión arterial en cada etapa del esfuerzo y durante el post esfuerzo, hasta normalizar la presión arterial y la frecuencia cardiaca. Se obtuvo el consentimiento informado escrito del paciente.
En el gabinete de ergometría presentaba buen estado nutricional, estaba normocoloreado y eupneico. En la auscultación central presentó: ritmo regular de 65 cpm y soplo en área mitral II/VI (Levine) con mínima irradiación axilar. Los campos pulmonares estaban libres y el resto del examen fue normal. La Figura 1 muestra el patrón de conducción ventricular basal. En el electrocardiograma de superficie obtenido antes del esfuerzo (diagrama A) se observa: ritmo sinusal de 65 cpm, intervalo PR = 190 ms, duración QRS = 110 ms, secuela de infarto antero lateral, patrón de bloqueo de rama derecha incompleto (1er grado), QTc normal. En el diagrama (B) se representa el patrón de conducción a través del sistema His-Purkinje. La conducción estaba retardada parcialmente en la rama derecha del haz de His (amarillo). La conducción normal por la rama izquierda se representa en verde.
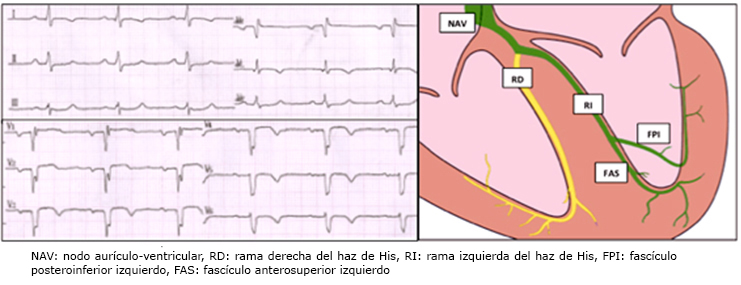
Figura 1. Patrón de conducción ventricular basal
Al esfuerzo el paciente alcanzó una carga máxima de 600 kgmts (erogación metabólica: 6,14 mets, clase funcional IIA), presentando agotamiento de miembros inferiores y disnea limitante. La Tabla 1 resume los datos clínicos y el resultado del electrocardiograma obtenidos durante la prueba. A los cinco minutos del esfuerzo (frecuencia cardíaca: 115 cpm) se registró bloqueo completo de rama izquierda, seguido de diversos grados de retardo en la conducción por ambas ramas del haz de His en el post esfuerzo (Figura 2).
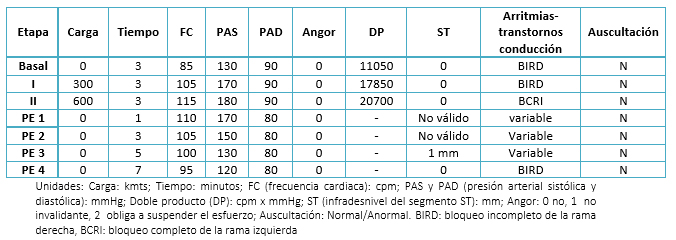
Tabla 1. Datos clínicos y electrocardiograma obtenidos durante el protocolo de Astrand (basal, intraesfuerzo en dos etapas y hasta los siete minutos post esfuerzo).
La Figura 2 muestra la conducción ventricular durante el primer minuto de la recuperación ergométrica. Durante la recuperación, la conducción por la rama derecha del haz de His fue variable, produciéndose con retardo discreto y morfología Qr o QR (parte 1 del diagrama), con secuencia 2:1 (parte 2 del diagrama) o con retardo severo que se manifiesta por bloqueo completo de la rama derecha permanente (parte 3 del diagrama). En 2A la rama derecha del His conduce y en 2B se bloquea (fase 2:1 en la rama derecha). El intervalo PR en B (PR-B = 245 ms) era más prolongado que en A (PR-A = 190 ms), debido a que en B la conducción se producía sólo por la rama izquierda, que conducía siempre con bloqueo de primer grado (ver Figura 1). La inversión de la activación septal que sucede en A y B determinaba que la zona de miocardio inactivable anterior extensa se manifestara como complejos Qr o qR, con signos de disquinesia a ese nivel (flecha roja).
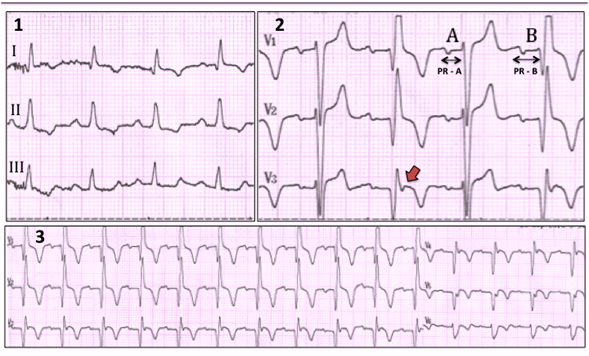
Figura 2. Conducción ventricular en la recuperación ergométrica (primer minuto post esfuerzo).
La evolución de los patrones de conducción ventricular durante la prueba se resume en la Figura 3. Nótese que la conducción ventricular basal se restableció a una frecuencia de 100 cpm en el post esfuerzo; reapareciendo el patrón de bloqueo de rama izquierda de primer grado a una longitud de ciclo mayor a la que apareció en la aceleración (360 ms versus 315 ms, lo que puede apreciarse en la Tabla 1). Esta situación, que se denomina fenómeno “de enlace” (“linking phenomenon”), [11] se atribuye a una conducción transeptal oculta persistente [12].
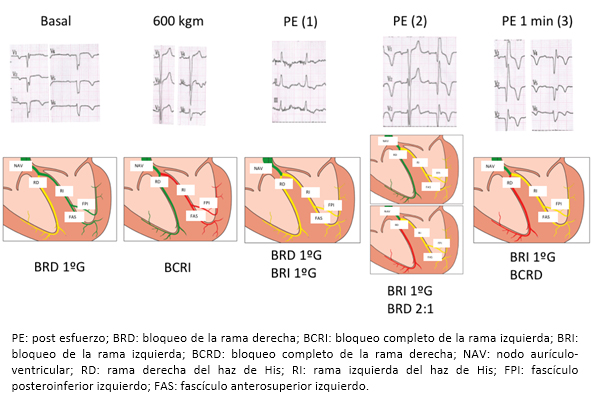 Figura 3. Evolución de la conducción ventricular durante la ergometría.
Figura 3. Evolución de la conducción ventricular durante la ergometría.
La Figura 3 muestra la evolución de la conducción ventricular durante el protocolo de Astrand y en la recuperación. En condiciones basales el bloqueo de la rama izquierda era de primer grado y constante, la conducción estaba enlentecida en la rama derecha (amarillo) e inalterada en la rama izquierda (verde). Al esfuerzo (600 kmts), bajo la influencia de las catecolaminas circulantes, la conducción de la rama derecha mejoró (en verde), lo que se tradujo en un patrón de bloqueo completo de la rama izquierda (rama izquierda en rojo). El retardo en la conducción por la rama derecha era variable en el primer minuto post esfuerzo; a veces era discreto (PE 1: rama derecha en amarillo), a veces era de tipo Mobitz II en secuencia 2:1 (PE 2 A: rama derecha en verde, PE 2 B: rama derecha en rojo) y a veces era completo y permanente (PE 3). La conducción por ambas ramas del His se retardó severamente en diferentes momentos (en rojo), sugiriendo un daño extenso del sistema de conducción His-Purkinje desenmascarado por el esfuerzo (ver texto).
La respuesta cronotrópica resultó adecuada al tratamiento con betabloqueantes. Un puntaje de Duke de +5 confirió un riesgo moderado de eventos cardiovasculares a los dos años.
Discusión
Para diagnosticar un bloqueo de rama dependiente de frecuencia se requiere un registro de electrocardiograma prolongado que permita detectar el momento exacto en que desaparece el patrón de bloqueo de rama, lo que llevaría a presumir que el complejo QRS se estrecha en algún punto en torno a la frecuencia cardíaca previa inmediata. Asimismo, para definir que la conducción previa efectivamente se produce desde las aurículas a los ventrículos, debe evaluarse si todos los latidos con morfología de bloqueo de rama estaban precedidos de una onda P y un intervalo PR, similares a los latidos previos y posteriores. Estos pasos son indispensables para el diagnóstico.
El bloqueo taquicardia-dependiente o en fase 3 es la forma más frecuente de aberrancia paroxística. Sus manifestaciones clínicas son muy variables, yendo desde el bloqueo fascicular hasta el bloqueo aurículo-ventricular completo [13]. La enfermedad bilateral del sistema His-Purkinje puede manifestarse como bloqueo de rama alternante, una entidad que incluye el bloqueo de rama intermitente en registros aislados o, como en este caso, coexistiendo simultáneamente en un mismo registro de electrocardiograma [14],[15],[16],[17],[18],[19],[20],[21].
Con frecuencia la enfermedad asienta en pacientes con cardiopatía isquémica avanzada, secuela de infarto extensa y/o fibrosis-degenerativa bilateral del sistema de conducción ventricular a múltiples niveles [22],[23]. La morfología más común de bloqueo de rama alternante es el patrón de bloqueo completo de rama izquierda alternando con conducción normal. Con menos frecuencia se observa la alternancia de bloqueo completo de la rama derecha, con conducción normal o con bloqueo de rama derecha incompleto. La alternancia de bloqueo de rama bilateral latido-latido que documentamos es un fenómeno extremadamente inusual.
Desde la primera descripción publicada por Braun et al. en 1951 [17], la literatura se ha referido casi exclusivamente a reportes de casos aislados [8],[10],[14],[18],[19],[20]. Wu D et al. describieron una serie de nueve casos de bloqueo de rama alternante evaluados mediante estudio electrofisiológico con registros hisianos y estimulación atrial [21]. En siete de los nueve individuos la ocurrencia de bloqueo de rama alternante se asoció con bloqueo de rama incompleto en una rama del His y bloqueo de rama intermitente en la otra. Aunque no se dispuso de especímenes patológicos, los autores sugirieron que el curso clínico del bloqueo de rama alternante estaba signado principalmente por la severidad de su cardiopatía subyacente, y no tanto por la aparición de bloqueo aurículo-ventricular avanzado.
Está claro que el fenómeno de bloqueo de rama alternante evidencia un daño extenso del sistema de conducción infrahisiano, con riesgo potencial de progresión a bloqueo aurículo-ventricular avanzado, tanto en el curso del infarto [22],[23] como en la enfermedad coronaria crónica [24],[25]. En nuestro caso, en que el patrón de bloqueo de rama alternante se acompaña de un retardo variable en la conducción aurículo-ventricular basal, la progresión a bloqueo aurículo-ventricular completo resulta inminente [10],[24]. Sin embargo, el implante de marcapasos en este contexto clínico sigue siendo una indicación que está basada en datos anecdóticos, la mayoría reportados en décadas pasadas. Aún así, las recomendaciones actuales de expertos sugieren proceder con el implante tan pronto se documente la presencia de bloqueo de rama alternante, incluso en ausencia de síncope previo (recomendación de clase I, nivel de evidencia C) [26].
En los pocos casos con enfermedad coronaria y disfunción sistólica severa que desarrollan bloqueo de rama alternante y requieren implante de marcapasos, se recomienda monitorear de cerca la evolución clínica, realizar electrocardiograma y examen funcional luego de la estimulación endocárdica en cavidades derechas, para indicar oportunamente el pasaje (“upgrading”) a modo de estimulación biventricular [26]. De lo contrario, la estimulación endocárdica en cavidades derechas puede inducir a un empeoramiento de los síntomas y deterioro mayor de la función contráctil. Estos fenómenos se asocian al comportamiento mecánico disincrónico del ventrículo izquierdo e interventricular [27].
A dosis terapéuticas, los fármacos β-bloqueantes no modifican sustancialmente el período refractario del sistema ventricular [28],[29]. Se trata de un axioma que surge a partir de investigaciones en animales y que se aplica a varios β-bloqueantes cardioselectivos que no prolongan la repolarización como por ejemplo el propranolol [30], el timolol [28] y el atenolol [31]. En cambio, el carvedilol ejerce un antagonismo competitivo sobre receptores α-1, β-1 y β-2 que prolonga moderadamente el período refractario efectivo, enlentece la conducción aurículo-ventricular y reduce la dispersión de la refractariedad [32]. Las investigaciones que demuestran los cambios del período refractario de las ramas del His en humanos que reciben carvedilol son muy limitadas.
En un pequeño ensayo prospectivo placebo-controlado, Kanoupakis et al. examinaron los impactos electrofisiológicos del tratamiento con carvedilol en 31 individuos con disfunción sistólica crónica (fracción de eyección ventricular izquierda de 26+8% en grupo control versus 28+7% en grupo con carvedilol) [33]. Los investigadores encontraron que el carvedilol prolongaba el período refractario ventricular sin producir cambios significativos en los parámetros fisiológicos de la repolarización como el intervalo QT corregido o los registros de presión arterial monofásico al 90% de la repolarización. Además, los cambios en la refractariedad se correlacionaban fuertemente con la fracción de eyección ventricular izquierda, sugiriendo que los pacientes con mejor función sistólica respondían con una mayor prolongación.
Sin embargo, este estudio sólo incluyó pacientes con cardiopatía dilatada no isquémica que fueron sometidos a un período corto de tratamiento con carvedilol, por lo que sus hallazgos no pueden ser extrapolados a nuestro caso. Incluso si estos resultados se confirmaran más ampliamente, es poco probable que tuvieran importancia práctica sobre la terapéutica farmacológica en la disfunción sistólica crónica. Mientras tanto, aún en los sujetos con disfunción sistólica severa que desarrollan bloqueo de rama alternante, los beneficios de los β-bloqueantes no cardioselectivos en términos de mortalidad, mejoría sintomática, aumento de la fracción de eyección ventricular izquierda y desarrollo de arritmias ventriculares superan ampliamente los riesgos de acelerar la progresión a bloqueo aurículo-ventricular avanzado [34],[35].
Conclusiones
El bloqueo de rama bilateral alternante taquicardia-dependiente es un hallazgo excepcional. Su presentación en la enfermedad coronaria crónica es un signo de afectación extensa del sistema de conducción ventricular, con riesgo elevado de eventos mayores entre los que destaca la progresión a bloqueo aurículo-ventricular avanzado con necesidad de implante de marcapasos. En ocasiones también requiere de estimulación biventricular. En los individuos con trastornos de la conducción ventricular permanentes, la prueba ergométrica puede poner en evidencia una exacerbación de estos cambios en forma de aberrancia taquicardia-dependiente con alternancia de diferentes morfologías, lo que adquiere relevancia pronóstica y terapéutica inmediata.
Notas
Aspectos éticos
La dirección editorial de la Revista considera que los datos aportados no permiten identificar la identidad del paciente incluido en este reporte y resulta por tanto innecesaria la presentación del consentimiento de este.
Agradecimientos
Los autores desean agradecer al Dr. José Carlos Pachón Mateos (PhD) por sus valiosos aportes en la revisión de los trazados electrocardiograma.
Declaración de conflictos de intereses
Los autores han completado el formulario de declaración de potenciales conflictos de intereses del ICMJE y declaran no tener conflicto de intereses alguno con el tema abordado en este reporte de caso.
 Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.
Esta obra de Medwave está bajo una licencia Creative Commons Atribución-NoComercial 3.0 Unported. Esta licencia permite el uso, distribución y reproducción del artículo en cualquier medio, siempre y cuando se otorgue el crédito correspondiente al autor del artículo y al medio en que se publica, en este caso, Medwave.

Una caracterización correcta de los bloqueos de rama dependientes de frecuencia, puede proporcionar información relevante en ciertas situaciones clínicas. A menudo, este evento fisiológico puede evidenciar la presencia de un dańo extenso del sistema de conducción infrahisiano con riesgo elevado de bloqueo aurículo-ventricular avanzado y necesidad de implante de marcapasos. Describimos el caso de un hombre de 62 ańos con cardiopatía isquémica crónica, que exhibió un bloqueo de rama bilateral alternante taquicardia-dependiente durante el esfuerzo ergométrico, discutiendo las principales implicancias pronósticas de este evento inusual en el contexto de la disfunción sistólica.
 Authors:
Federico Ferrando-Castagnetto[1], Alejandro Vidal[1], Roberto Ricca-Mallada[1], Romina Nogara[1], Pablo Marichal[1], Fabián Martínez[1]
Authors:
Federico Ferrando-Castagnetto[1], Alejandro Vidal[1], Roberto Ricca-Mallada[1], Romina Nogara[1], Pablo Marichal[1], Fabián Martínez[1]
Affiliation:
[1] Departamento de Cardiología, Centro Cardiovascular Universitario, Hospital de Clínicas, Facultad de Medicina, Universidad de la República, Montevideo, Uruguay
E-mail: federico.ferrando@gmail.com
Author address:
[1] Departamento de Cardiología
Centro Cardiovascular Universitario
Hospital de Clínicas
Avda. Italia s/n, piso 2
Montevideo
Uruguay

Citation: Ferrando-Castagnetto F, Vidal A, Ricca-Mallada R, Nogara R, Marichal P, Martínez F. Tachycardia-dependent bilateral bundle branch block in ischemic heart disease with systolic dysfunction: case report and review of prognostic implications. Medwave 2015 Oct;15(9):e6285 doi: 10.5867/medwave.2015.09.6285
Publication date: 16/10/2015
Origin: not requested
Type of review: reviewed by two external peer reviewers, double-blind

Comments (0)
We are pleased to have your comment on one of our articles. Your comment will be published as soon as it is posted. However, Medwave reserves the right to remove it later if the editors consider your comment to be: offensive in some sense, irrelevant, trivial, contains grammatical mistakes, contains political harangues, appears to be advertising, contains data from a particular person or suggests the need for changes in practice in terms of diagnostic, preventive or therapeutic interventions, if that evidence has not previously been published in a peer-reviewed journal.
No comments on this article.
To comment please log in
 Medwave provides HTML and PDF download counts as well as other harvested interaction metrics.
Medwave provides HTML and PDF download counts as well as other harvested interaction metrics. There may be a 48-hour delay for most recent metrics to be posted.

- Issa Z, Miller JM, Zipes DP. Intraventricular conduction abnormalities. In: Clinical arrhytmology and electrophysiologiy: a COMPANION to Braunwald`s heart disease. 1st ed. Phildadelfia, PA: Elsevier;2009: 143-46.
- Chilson DA, Zipes DP, Heger JJ, Browne KF, Prystowsky EN. Functional bundle branch block: discordant response of right and left bundle branches to changes in heart rate. Am J Cardiol. 1984 Aug 1;54(3):313-6. | PubMed |
- Aoki T, Nishikawa H, Motoyasu M, Shimizu Y, Ono N, Unno M, Kakuta Y, Konishi T, Nakano T. [Exercise-induced left bundle branch block in treadmill exercise test: clinical significance and prognosis]. Kokyu To Junkan. 1992 Aug;40(8):797-804. | PubMed |
- Bounhoure JP, Donzeau JP, Doazan JP, Queyreau JM, Galinier M, Estrabaud M, et al. [Complete bundle branch block during exercise test. Clinical and coronary angiographic data]. Arch Mal Coeur Vaiss. 1991 Feb;84(2):167-71. | PubMed |
- Stein R, Ho M, Oliveira CM, Ribeiro JP, Lata K, Abella J, et al. Exercise-induced left bundle branch block: prevalence and prognosis. Arq Bras Cardiol. 2011 Jul;97(1):26-32. | PubMed |
- Grady TA, Chiu AC, Snader CE, Marwick TH, Thomas JD, Pashkow FJ, et al. Prognostic significance of exercise-induced left bundle-branch block. JAMA. 1998 Jan 14;279(2):153-6. | PubMed |
- Candell Riera J, Oller Martínez G, Vega J, Gordillo E, Ferreira I, Peńa C, et al. [Exercise-induced left bundle-branch block in patients with coronary artery disease versus patients with normal coronary arteries]. Rev Esp Cardiol. 2002 May;55(5):474-80. | PubMed |
- Mitręga K, Lenarczyk R, Pruszkowska P, Kalarus Z, Sredniawa B. Alternating left and right bundle branch block. Kardiol Pol. 2014;72(10):987. | CrossRef | PubMed |
- Wu D, Denes P, Dhingra RC, Amat-y-Leon F, Wyndham CR, Chuquimia R, Rosen KM. Electrophysiological and clinical observations in patients with alternating bundle branch block. Circulation 1976;3:456-464. | PubMed |
- Massumi R. Alternating bundle branch block together with alternation of PR intervals: advanced Mobitz II atrioventricular block. Rev Cardiovasc Med. 2010 Winter;11(1):44-52. | PubMed |
- Rosenbaum MB, Elizari MV, Lázzari JO, Halpern MS, Nau GJ. Bilateral bundle branch block: its recognition and significance. Cardiovasc Clin. 1971;2(3):151-79. | PubMed |
- Maury P, Duparc A, Hébrard A, Mondoly P, Rollin A, Delay M. Reverse left septal activation during intermittent left bundle-branch block: indirect proof for concealed retrograde left bundle-branch activation. J Electrocardiol. 2009 Nov-Dec;42(6):671-3. | CrossRef | PubMed |
- Josephson ME: Intraventricular conduction disturbances. In: Josephson ME (ed): Clinical Cardiac Electrophysiology, 3rd ed. Philadelphia: Lippincott Williams & Wilkins; 2004:110-139.
- Rosenbaum MB, Lepeschkin E. Bilateral bundle branch block. Am Heart J. 1955 Jul;50(1):38-61. | PubMed |
- Lepeschkin E. The electrocardiographic diagnosis of bilateral bundle branch block in relation to heart block. Prog Cardiovasc Dis. 1964 Mar;6:445-71. | PubMed |
- Lenegre J. Etiology and pathology of bilateral bundle branch block in relation to complete heart block. Prog Cardiovasc Dis 1964;6: 409. | PubMed |
- Braun SE, Rabinovich NP. [Alternating bundle branch block in hypertension]. Ter Arkh. 1951 Sep-Oct;23(5):68-72. | PubMed |
- Gold FL, From AH. Alternating bundle branch block. J Electrocardiol 1980;13(4):405-7. | PubMed |
- Wagenaar LJ, van Gelder IC, van Veldhuisen DJ. Alternating bundle branch block. Neth Heart J. 2002 May;10(5):250-251. | PubMed |
- Indik JH. Alternating bundle branch block. Cardiol Rev. 2003 Mar-Apr;11(2):56-7. | PubMed |
- Ho RT, Stopper M, Koka AR. Alternating bundle branch block. Pacing Clin Electrophysiol. 2012 Feb;35(2):223-6. | CrossRef | PubMed |
- Fazzini PF, Marchi F, Pucci P. [Prognostic significance of the intraventricular blocks during acute myocardial infarction (author's transl)]. G Ital Cardiol. 1975;5(4):526-35. | PubMed |
- Beck OA, Hochrein H. [Alternating and intermittent bilateral bundle-branch block in acute myocardial infarct with development of total atrioventricular block]. Z Kardiol. 1976 Mar;65(3):245-55. | PubMed |
- Ogura Y, Kato J, Ogawa Y, Shiokoshi T, Kitaoka T, Suzuki T, et al. A case of alternating bundle branch block in combination with intra-Hisian block. Int Heart J. 2005 Jul;46(4):737-44 | PubMed |
- Fisch C, Zipes DP, McHenry PL. Rate dependent aberrancy. Circulation. 1973 Oct;48(4):714-24. | PubMed |
- European Society of Cardiology (ESC); European Heart Rhythm Association (EHRA), Brignole M, Auricchio A, Baron-Esquivias G, Bordachar P, et al. 2013 ESC guidelines on cardiac pacing and cardiac resynchronization therapy: the task force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC). Developed in collaboration with the European Heart Rhythm Association (EHRA). Europace. 2013 Aug;15(8):1070-118. | CrossRef | PubMed |
- Tops LF, Schalij MJ, Bax JJ. The effects of right ventricular apical pacing on ventricular function and dyssynchrony implications for therapy. J Am Coll Cardiol. 2009 Aug 25;54(9):764-76. | CrossRef | PubMed |
- Jaillon P, Weissenburger J, Heckle J, Cheymol G. Effects of the beta-adrenergic blocking agents propranolol and timolol on canine cardiac refractory periods. Eur J Pharmacol. 1979 Oct 1;58(3):265-71. | PubMed |
- Morady F, Kou WH, Nelson SD, de Buitleir M, Schmaltz S, Kadish AH, et al. Accentuated antagonism between beta-adrenergic and vagal effects on ventricular refractoriness in humans. Circulation. 1988 Feb;77(2):289-97. | PubMed |
- Euler DE, Scanlon PJ. Effect of propranolol on ventricular repolarization and refractoriness: role of beta-blockade versus direct membrane effects. Cardiovasc Drugs Ther. 1988 Mar;1(6):605-12. | PubMed |
- Robinson C, Birkhead J, Crook B, Jennings K, Jewitt D. Clinical electrophysiological effects of atenolol--a new cardioselective beta-blocking agent. Br Heart J. 1978 Jan;40(1):14-21. | PubMed |
- Naccarelli GV, Lukas MA. Carvedilol's antiarrhythmic properties: therapeutic implications in patients with left ventricular dysfunction. Clin Cardiol. 2005 Apr;28(4):165-73. | PubMed |
- Kanoupakis EM, Manios EG, Mavrakis HE, Kallergis EM, Lyrarakis GM, Koutalas EP, Vardas PE. Electrophysiological effects of carvedilol administration in patients with dilated cardiomyopathy. Cardiovasc Drugs Ther. 2008 Jun;22(3):169-76. | CrossRef | PubMed |
- Yancy CW, Jessup M, Bozkurt B, Butler J, Casey DE Jr, Drazner MH, et al. 2013 ACCF/AHA guideline for the management of heart failure: executive summary: a report of the American College of Cardiology Foundation/American Heart Association Task Force on practice guidelines. Circulation. 2013 Oct 15;128(16):1810-52. | CrossRef | PubMed |
- Packer M, Fowler MB, Roecker EB, Coats AJ, Katus HA, Krum H, et al. Effect of carvedilol on the morbidity of patients with severe chronic heart failure: results of the carvedilol prospective randomized cumulative survival (COPERNICUS) study. Circulation. 2002 Oct 22;106(17):2194-9. | PubMed |
 Issa Z, Miller JM, Zipes DP. Intraventricular conduction abnormalities. In: Clinical arrhytmology and electrophysiologiy: a COMPANION to Braunwald`s heart disease. 1st ed. Phildadelfia, PA: Elsevier;2009: 143-46.
Issa Z, Miller JM, Zipes DP. Intraventricular conduction abnormalities. In: Clinical arrhytmology and electrophysiologiy: a COMPANION to Braunwald`s heart disease. 1st ed. Phildadelfia, PA: Elsevier;2009: 143-46.  Chilson DA, Zipes DP, Heger JJ, Browne KF, Prystowsky EN. Functional bundle branch block: discordant response of right and left bundle branches to changes in heart rate. Am J Cardiol. 1984 Aug 1;54(3):313-6. | PubMed |
Chilson DA, Zipes DP, Heger JJ, Browne KF, Prystowsky EN. Functional bundle branch block: discordant response of right and left bundle branches to changes in heart rate. Am J Cardiol. 1984 Aug 1;54(3):313-6. | PubMed | Aoki T, Nishikawa H, Motoyasu M, Shimizu Y, Ono N, Unno M, Kakuta Y, Konishi T, Nakano T. [Exercise-induced left bundle branch block in treadmill exercise test: clinical significance and prognosis]. Kokyu To Junkan. 1992 Aug;40(8):797-804. | PubMed |
Aoki T, Nishikawa H, Motoyasu M, Shimizu Y, Ono N, Unno M, Kakuta Y, Konishi T, Nakano T. [Exercise-induced left bundle branch block in treadmill exercise test: clinical significance and prognosis]. Kokyu To Junkan. 1992 Aug;40(8):797-804. | PubMed | Bounhoure JP, Donzeau JP, Doazan JP, Queyreau JM, Galinier M, Estrabaud M, et al. [Complete bundle branch block during exercise test. Clinical and coronary angiographic data]. Arch Mal Coeur Vaiss. 1991 Feb;84(2):167-71. | PubMed |
Bounhoure JP, Donzeau JP, Doazan JP, Queyreau JM, Galinier M, Estrabaud M, et al. [Complete bundle branch block during exercise test. Clinical and coronary angiographic data]. Arch Mal Coeur Vaiss. 1991 Feb;84(2):167-71. | PubMed | Stein R, Ho M, Oliveira CM, Ribeiro JP, Lata K, Abella J, et al. Exercise-induced left bundle branch block: prevalence and prognosis. Arq Bras Cardiol. 2011 Jul;97(1):26-32. | PubMed |
Stein R, Ho M, Oliveira CM, Ribeiro JP, Lata K, Abella J, et al. Exercise-induced left bundle branch block: prevalence and prognosis. Arq Bras Cardiol. 2011 Jul;97(1):26-32. | PubMed | Grady TA, Chiu AC, Snader CE, Marwick TH, Thomas JD, Pashkow FJ, et al. Prognostic significance of exercise-induced left bundle-branch block. JAMA. 1998 Jan 14;279(2):153-6. | PubMed |
Grady TA, Chiu AC, Snader CE, Marwick TH, Thomas JD, Pashkow FJ, et al. Prognostic significance of exercise-induced left bundle-branch block. JAMA. 1998 Jan 14;279(2):153-6. | PubMed | Candell Riera J, Oller Martínez G, Vega J, Gordillo E, Ferreira I, Peńa C, et al. [Exercise-induced left bundle-branch block in patients with coronary artery disease versus patients with normal coronary arteries]. Rev Esp Cardiol. 2002 May;55(5):474-80. | PubMed |
Candell Riera J, Oller Martínez G, Vega J, Gordillo E, Ferreira I, Peńa C, et al. [Exercise-induced left bundle-branch block in patients with coronary artery disease versus patients with normal coronary arteries]. Rev Esp Cardiol. 2002 May;55(5):474-80. | PubMed | Mitręga K, Lenarczyk R, Pruszkowska P, Kalarus Z, Sredniawa B. Alternating left and right bundle branch block. Kardiol Pol. 2014;72(10):987. | CrossRef | PubMed |
Mitręga K, Lenarczyk R, Pruszkowska P, Kalarus Z, Sredniawa B. Alternating left and right bundle branch block. Kardiol Pol. 2014;72(10):987. | CrossRef | PubMed | Wu D, Denes P, Dhingra RC, Amat-y-Leon F, Wyndham CR, Chuquimia R, Rosen KM. Electrophysiological and clinical observations in patients with alternating bundle branch block. Circulation 1976;3:456-464. | PubMed |
Wu D, Denes P, Dhingra RC, Amat-y-Leon F, Wyndham CR, Chuquimia R, Rosen KM. Electrophysiological and clinical observations in patients with alternating bundle branch block. Circulation 1976;3:456-464. | PubMed | Massumi R. Alternating bundle branch block together with alternation of PR intervals: advanced Mobitz II atrioventricular block. Rev Cardiovasc Med. 2010 Winter;11(1):44-52. | PubMed |
Massumi R. Alternating bundle branch block together with alternation of PR intervals: advanced Mobitz II atrioventricular block. Rev Cardiovasc Med. 2010 Winter;11(1):44-52. | PubMed | Rosenbaum MB, Elizari MV, Lázzari JO, Halpern MS, Nau GJ. Bilateral bundle branch block: its recognition and significance. Cardiovasc Clin. 1971;2(3):151-79. | PubMed |
Rosenbaum MB, Elizari MV, Lázzari JO, Halpern MS, Nau GJ. Bilateral bundle branch block: its recognition and significance. Cardiovasc Clin. 1971;2(3):151-79. | PubMed | Maury P, Duparc A, Hébrard A, Mondoly P, Rollin A, Delay M. Reverse left septal activation during intermittent left bundle-branch block: indirect proof for concealed retrograde left bundle-branch activation. J Electrocardiol. 2009 Nov-Dec;42(6):671-3. | CrossRef | PubMed |
Maury P, Duparc A, Hébrard A, Mondoly P, Rollin A, Delay M. Reverse left septal activation during intermittent left bundle-branch block: indirect proof for concealed retrograde left bundle-branch activation. J Electrocardiol. 2009 Nov-Dec;42(6):671-3. | CrossRef | PubMed | Josephson ME: Intraventricular conduction disturbances. In: Josephson ME (ed): Clinical Cardiac Electrophysiology, 3rd ed. Philadelphia: Lippincott Williams & Wilkins; 2004:110-139.
Josephson ME: Intraventricular conduction disturbances. In: Josephson ME (ed): Clinical Cardiac Electrophysiology, 3rd ed. Philadelphia: Lippincott Williams & Wilkins; 2004:110-139.  Rosenbaum MB, Lepeschkin E. Bilateral bundle branch block. Am Heart J. 1955 Jul;50(1):38-61. | PubMed |
Rosenbaum MB, Lepeschkin E. Bilateral bundle branch block. Am Heart J. 1955 Jul;50(1):38-61. | PubMed | Lepeschkin E. The electrocardiographic diagnosis of bilateral bundle branch block in relation to heart block. Prog Cardiovasc Dis. 1964 Mar;6:445-71. | PubMed |
Lepeschkin E. The electrocardiographic diagnosis of bilateral bundle branch block in relation to heart block. Prog Cardiovasc Dis. 1964 Mar;6:445-71. | PubMed | Lenegre J. Etiology and pathology of bilateral bundle branch block in relation to complete heart block. Prog Cardiovasc Dis 1964;6: 409. | PubMed |
Lenegre J. Etiology and pathology of bilateral bundle branch block in relation to complete heart block. Prog Cardiovasc Dis 1964;6: 409. | PubMed | Braun SE, Rabinovich NP. [Alternating bundle branch block in hypertension]. Ter Arkh. 1951 Sep-Oct;23(5):68-72. | PubMed |
Braun SE, Rabinovich NP. [Alternating bundle branch block in hypertension]. Ter Arkh. 1951 Sep-Oct;23(5):68-72. | PubMed | Wagenaar LJ, van Gelder IC, van Veldhuisen DJ. Alternating bundle branch block. Neth Heart J. 2002 May;10(5):250-251. | PubMed |
Wagenaar LJ, van Gelder IC, van Veldhuisen DJ. Alternating bundle branch block. Neth Heart J. 2002 May;10(5):250-251. | PubMed | Ho RT, Stopper M, Koka AR. Alternating bundle branch block. Pacing Clin Electrophysiol. 2012 Feb;35(2):223-6. | CrossRef | PubMed |
Ho RT, Stopper M, Koka AR. Alternating bundle branch block. Pacing Clin Electrophysiol. 2012 Feb;35(2):223-6. | CrossRef | PubMed | Fazzini PF, Marchi F, Pucci P. [Prognostic significance of the intraventricular blocks during acute myocardial infarction (author's transl)]. G Ital Cardiol. 1975;5(4):526-35. | PubMed |
Fazzini PF, Marchi F, Pucci P. [Prognostic significance of the intraventricular blocks during acute myocardial infarction (author's transl)]. G Ital Cardiol. 1975;5(4):526-35. | PubMed | Beck OA, Hochrein H. [Alternating and intermittent bilateral bundle-branch block in acute myocardial infarct with development of total atrioventricular block]. Z Kardiol. 1976 Mar;65(3):245-55. | PubMed |
Beck OA, Hochrein H. [Alternating and intermittent bilateral bundle-branch block in acute myocardial infarct with development of total atrioventricular block]. Z Kardiol. 1976 Mar;65(3):245-55. | PubMed | Ogura Y, Kato J, Ogawa Y, Shiokoshi T, Kitaoka T, Suzuki T, et al. A case of alternating bundle branch block in combination with intra-Hisian block. Int Heart J. 2005 Jul;46(4):737-44 | PubMed |
Ogura Y, Kato J, Ogawa Y, Shiokoshi T, Kitaoka T, Suzuki T, et al. A case of alternating bundle branch block in combination with intra-Hisian block. Int Heart J. 2005 Jul;46(4):737-44 | PubMed | Fisch C, Zipes DP, McHenry PL. Rate dependent aberrancy. Circulation. 1973 Oct;48(4):714-24. | PubMed |
Fisch C, Zipes DP, McHenry PL. Rate dependent aberrancy. Circulation. 1973 Oct;48(4):714-24. | PubMed | European Society of Cardiology (ESC); European Heart Rhythm Association (EHRA), Brignole M, Auricchio A, Baron-Esquivias G, Bordachar P, et al. 2013 ESC guidelines on cardiac pacing and cardiac resynchronization therapy: the task force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC). Developed in collaboration with the European Heart Rhythm Association (EHRA). Europace. 2013 Aug;15(8):1070-118. | CrossRef | PubMed |
European Society of Cardiology (ESC); European Heart Rhythm Association (EHRA), Brignole M, Auricchio A, Baron-Esquivias G, Bordachar P, et al. 2013 ESC guidelines on cardiac pacing and cardiac resynchronization therapy: the task force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC). Developed in collaboration with the European Heart Rhythm Association (EHRA). Europace. 2013 Aug;15(8):1070-118. | CrossRef | PubMed | Tops LF, Schalij MJ, Bax JJ. The effects of right ventricular apical pacing on ventricular function and dyssynchrony implications for therapy. J Am Coll Cardiol. 2009 Aug 25;54(9):764-76. | CrossRef | PubMed |
Tops LF, Schalij MJ, Bax JJ. The effects of right ventricular apical pacing on ventricular function and dyssynchrony implications for therapy. J Am Coll Cardiol. 2009 Aug 25;54(9):764-76. | CrossRef | PubMed | Jaillon P, Weissenburger J, Heckle J, Cheymol G. Effects of the beta-adrenergic blocking agents propranolol and timolol on canine cardiac refractory periods. Eur J Pharmacol. 1979 Oct 1;58(3):265-71. | PubMed |
Jaillon P, Weissenburger J, Heckle J, Cheymol G. Effects of the beta-adrenergic blocking agents propranolol and timolol on canine cardiac refractory periods. Eur J Pharmacol. 1979 Oct 1;58(3):265-71. | PubMed | Morady F, Kou WH, Nelson SD, de Buitleir M, Schmaltz S, Kadish AH, et al. Accentuated antagonism between beta-adrenergic and vagal effects on ventricular refractoriness in humans. Circulation. 1988 Feb;77(2):289-97. | PubMed |
Morady F, Kou WH, Nelson SD, de Buitleir M, Schmaltz S, Kadish AH, et al. Accentuated antagonism between beta-adrenergic and vagal effects on ventricular refractoriness in humans. Circulation. 1988 Feb;77(2):289-97. | PubMed | Euler DE, Scanlon PJ. Effect of propranolol on ventricular repolarization and refractoriness: role of beta-blockade versus direct membrane effects. Cardiovasc Drugs Ther. 1988 Mar;1(6):605-12. | PubMed |
Euler DE, Scanlon PJ. Effect of propranolol on ventricular repolarization and refractoriness: role of beta-blockade versus direct membrane effects. Cardiovasc Drugs Ther. 1988 Mar;1(6):605-12. | PubMed | Robinson C, Birkhead J, Crook B, Jennings K, Jewitt D. Clinical electrophysiological effects of atenolol--a new cardioselective beta-blocking agent. Br Heart J. 1978 Jan;40(1):14-21. | PubMed |
Robinson C, Birkhead J, Crook B, Jennings K, Jewitt D. Clinical electrophysiological effects of atenolol--a new cardioselective beta-blocking agent. Br Heart J. 1978 Jan;40(1):14-21. | PubMed | Naccarelli GV, Lukas MA. Carvedilol's antiarrhythmic properties: therapeutic implications in patients with left ventricular dysfunction. Clin Cardiol. 2005 Apr;28(4):165-73. | PubMed |
Naccarelli GV, Lukas MA. Carvedilol's antiarrhythmic properties: therapeutic implications in patients with left ventricular dysfunction. Clin Cardiol. 2005 Apr;28(4):165-73. | PubMed | Kanoupakis EM, Manios EG, Mavrakis HE, Kallergis EM, Lyrarakis GM, Koutalas EP, Vardas PE. Electrophysiological effects of carvedilol administration in patients with dilated cardiomyopathy. Cardiovasc Drugs Ther. 2008 Jun;22(3):169-76. | CrossRef | PubMed |
Kanoupakis EM, Manios EG, Mavrakis HE, Kallergis EM, Lyrarakis GM, Koutalas EP, Vardas PE. Electrophysiological effects of carvedilol administration in patients with dilated cardiomyopathy. Cardiovasc Drugs Ther. 2008 Jun;22(3):169-76. | CrossRef | PubMed | Yancy CW, Jessup M, Bozkurt B, Butler J, Casey DE Jr, Drazner MH, et al. 2013 ACCF/AHA guideline for the management of heart failure: executive summary: a report of the American College of Cardiology Foundation/American Heart Association Task Force on practice guidelines. Circulation. 2013 Oct 15;128(16):1810-52. | CrossRef | PubMed |
Yancy CW, Jessup M, Bozkurt B, Butler J, Casey DE Jr, Drazner MH, et al. 2013 ACCF/AHA guideline for the management of heart failure: executive summary: a report of the American College of Cardiology Foundation/American Heart Association Task Force on practice guidelines. Circulation. 2013 Oct 15;128(16):1810-52. | CrossRef | PubMed | Packer M, Fowler MB, Roecker EB, Coats AJ, Katus HA, Krum H, et al. Effect of carvedilol on the morbidity of patients with severe chronic heart failure: results of the carvedilol prospective randomized cumulative survival (COPERNICUS) study. Circulation. 2002 Oct 22;106(17):2194-9. | PubMed |
Packer M, Fowler MB, Roecker EB, Coats AJ, Katus HA, Krum H, et al. Effect of carvedilol on the morbidity of patients with severe chronic heart failure: results of the carvedilol prospective randomized cumulative survival (COPERNICUS) study. Circulation. 2002 Oct 22;106(17):2194-9. | PubMed |Systematization of initiatives in sexual and reproductive health about good practices criteria in response to the COVID-19 pandemic in primary health care in Chile
Clinical, psychological, social, and family characterization of suicidal behavior in Chilean adolescents: a multiple correspondence analysis








